Укажите регион, чтобы мы точнее рассчитали условия доставки
Начните вводить название города, страны, индекс, а мы подскажем
Например:
Москва,
Санкт-Петербург,
Новосибирск,
Екатеринбург,
Нижний Новгород,
Краснодар,
Челябинск,
Кемерово,
Тюмень,
Красноярск,
Казань,
Пермь,
Ростов-на-Дону,
Самара,
Омск
При повседневном уходе больного нужно часто передвигать, поворачивать, приподнимать для кормления, пересаживать в кресло, перемещать для смены постельного и нательного белья и т.п.
Чтобы ухаживающий человек избегал при этом чрезмерных нагрузок, а перемещение было безопасным для больного, необходимо владеть техникой правильного перемещения.
Если состояние больного позволяет, то его участие в процессе правильного перемещения позволяет ему восстанавливать навыки управления своим телом.
Общие правила безопасного перемещения
1. Вокруг кровати и кресла должно быть достаточно свободного места; на кровати должно быть достаточно места для поворота.
2. Тормоза кровати или кресла (при их наличии) должны быть исправны и включены; загородки и бортики кровати, подлокотники кресла (если они есть) должны быть опущены.
3. Кресло должно стоять под углом 90° к кровати.
4. Пол не должен быть скользким.
5. Ухаживающий должен быть одет в удобную, комфортную одежду и обувь с каблуком высотой более 3 см.
6. Обращение с постельными принадлежностями:
- Чтобы одеяло не мешало во время перемещения пациента, поместите его на спинке кровати в ножном конце. Для этого сложите одеяло «гармошкой» в три раза. Затем откиньте его на спинку кровати так, чтобы большая часть находилась над постелью.
- Если необходимо убрать подушки из-под головы пациента, то вначале уберите нижнюю подушку, а затем, придерживая голову пациента, уберите верхнюю.
7. При перемещении конечностей больного поддерживайте их двумя руками: рука — под локоть и запястье, нога — под колено и пятку.
Голова — нельзя касаться лица, дотрагиваться до больного в области ушей. Если больной не может удержать голову на весу, при перемещении просуньте руку под его шею так, чтобы ваша была под плечом больного, а его затылок оказался у вас в локтевой ямке.
8. При обхватывании тела больного не прижимайте к нему кончики пальцев, чтобы не причинить боль.
9. При подсовывании рук под больного максимально вдавливайте их в матрац, чтоб причинять минимальный дискомфорт.
10. Очень важно аккуратное обращение с паретичной рукой у больных после инсульта. Ни в коем случае нельзя тянуть за руку при переворачивании или присаживании.
Специальные приспособления для перемещения
Для облегчения ухода существуют различные приспособления для перемещения больного — рукава и простыни для перемещения, поворотные диски, поддерживающие пояса для перемещения, стойки и веревочные лестницы для подтягивания.
В этих видео руководитель проекта «Реабилитация» Наталья Зыкова просто и наглядно показывает как использовать такие приспособления.
Техника перемещения больного вручную
При отсутствии специальных приспособлений используйте технику перемещения, которая может вам безопасно перемещать больного, не опасаясь травм позвоночника и лишних нагрузок.
Поворот на бок (от себя)
1. Натягивая рубашку больного, подсуньте руку, максимально вдавливая ее в матрац (ладонь вверх), под талию пациента.
2. Вторую руку просуньте под ягодицами больного в области бедер и зафиксируйте ладонь в области тазобедренного сустава.
3. Поверните больного. Сначала выдвиньте, как на саночках, вперед на себя и затем поверните так, чтобы он оказался в центре кровати.
4. Зафиксируйте больного, согнув верхнюю ногу в колене.
- Руки должны быть максимально подсунуты под больного
- Бедра больного практически лежат на ваших плечах
- Чем ближе тело больного к вам, тем вам легче
Поворот на бок (к себе)
1. Для того чтобы повернуть больного, например, на левый бок, его правую руку положите на грудь, а правую ногу — на левую.
2. За бедро (ближе к колену) уверенным четким движением поверните больного на бок на себя.
Этот поворот часто используется для постановки судна, при необходимости поправить пеленку.
Поворот на спину
1. Положите ладонь на тазовую часть больного, локоть ближе к коленной части.
2. Другой рукой придерживайте плечо больного.
3. Разверните пациента за бедро.
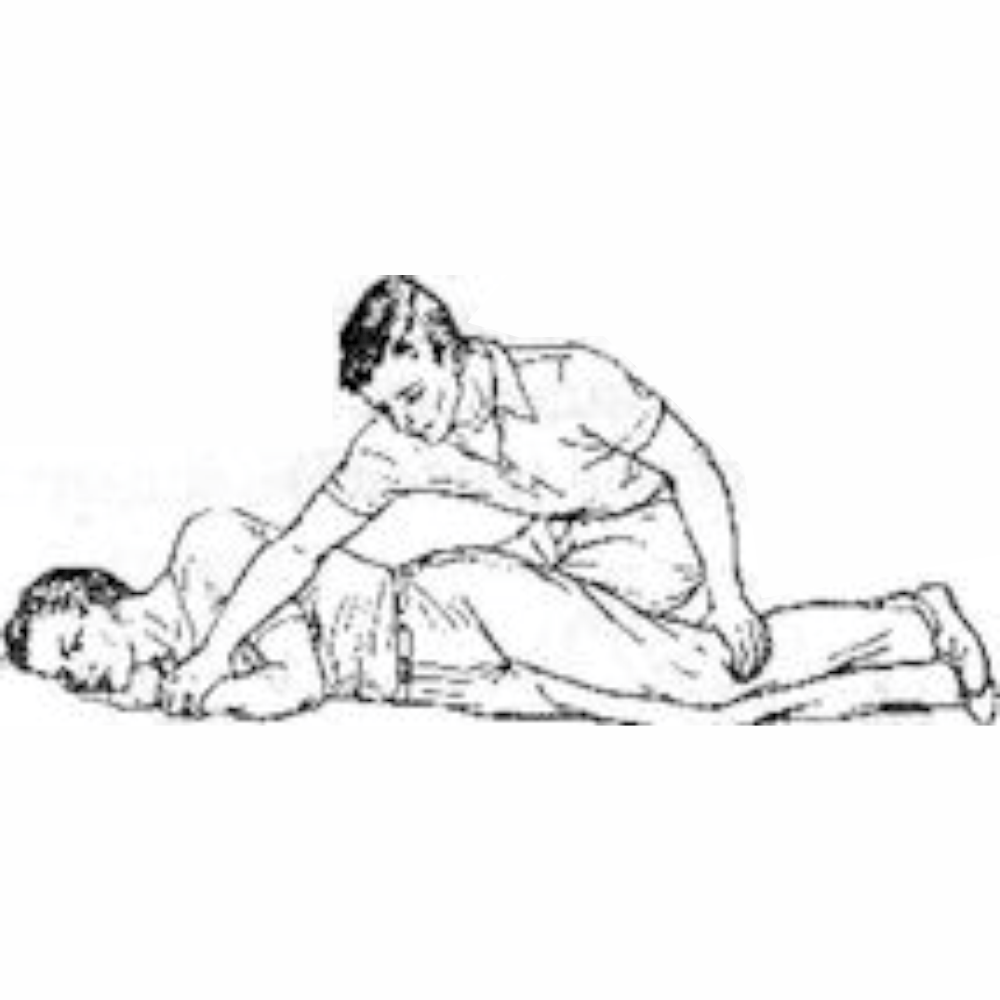
Поворот на живот
Для поворота на живот больной должен лежать на ровной поверхности, на спине на краю кровати, противоположном стороне поворота.
1. Кисть выпрямленной вдоль туловища руки больного заводится под ягодицу ладонью вниз. Нога больного, дальняя от стороны поворота, согнута в колене и стоит стопой на кровати (если больной не может сделать этого сам, согните и удерживайте ногу). Одна рука 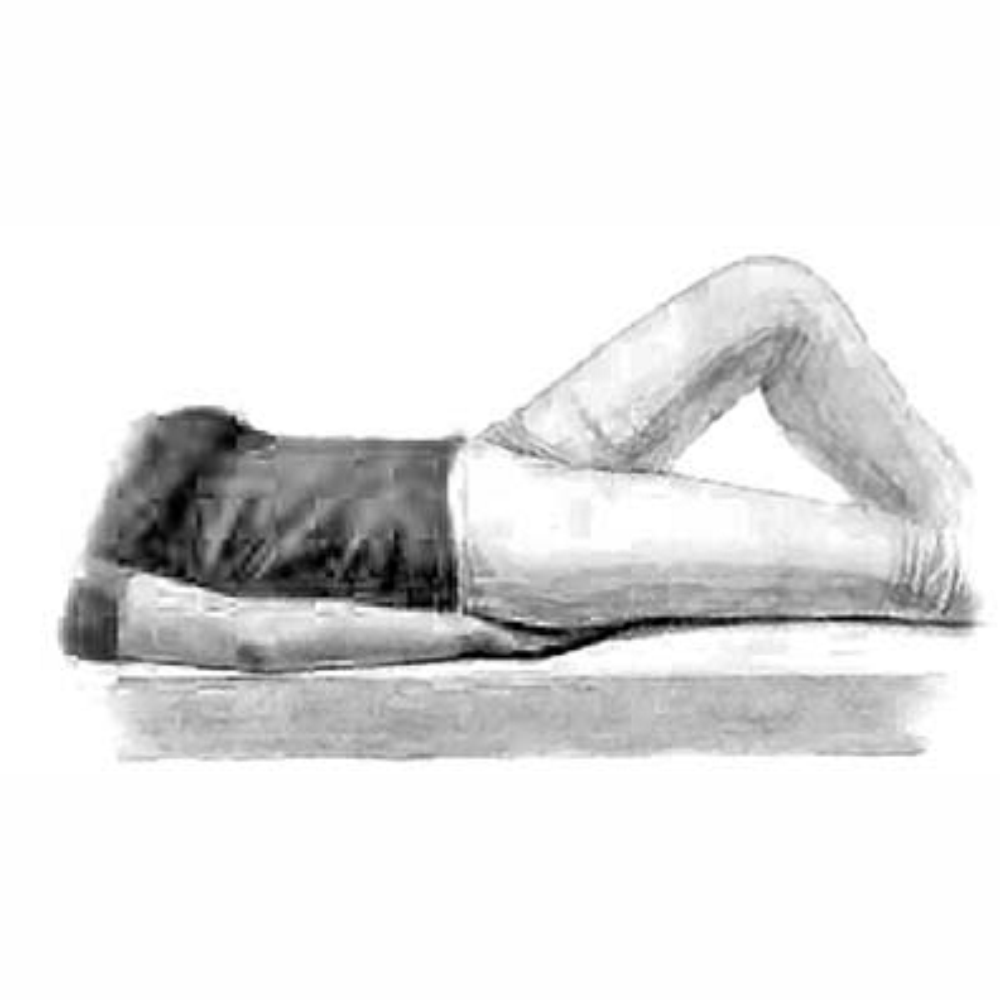
2. После поворота согнутая нога больного выпрямляется, голова поворачивается на бок. Рука больного со стороны лица отводится в сторону и сгибается в локте под углом 90 градусов так, чтобы кисть руки лежала около тела ладонью вниз. Под голеностопные суставы больного подкладывается валик.

Для этого удерживайте ногу больного за коленный и голеностопный суставы, медленно выводите ее через сторону до положения сгибания в тазобедренном и коленном суставах до 90 градусов («положение лягушки»). Если есть физическая возможность, то больной принимает заданное положение сам. Важно избегать болевых ощущений и ощущений сильного натяжения.


Подтягивание в кровати
Больной может помогать
1. Попросите больного согнуть ноги в коленях и упереться ступнями в кровать.
2. Стоя в положение «ноги на ширине плеч», упритесь коленями в край кровати. Ноги при этом находятся в слегка согнутом состоянии.
3. Левой рукой возьмите больного сзади за правую подмышку, правой рукой — с другой стороны за левую подмышку. Плечо больного лежит на боковой стороне кистевого сгиба.
4. Больной приподнимает голову и наклоняет ее вперед.
5. Сосредоточьтесь и подтяните больного вверх. Больной одновременно помогает, отталкиваясь ступнями от кровати.
Больной не может помогать
1. Плечи больного пододвигают так:
- Натягивая рубашку больного, подсуньте руку под его шею в сторону лопатки так, чтобы его затылок находился в локтевой ямке, а ваша рука была ближе к подмышечной впадине больного
- Второй рукой возьмите другую лопатку больного, просовывая руку вблизи подмышечной впадины
2. Тело пациента пододвигают так – просуньте руки под больного ладонями вверх и двигайте его на себя.
Присаживание больного
Для присаживания больной должен лежать на спине по середине кровати. Присаживание начинается с поворота его на бок. Если больной может самостоятельно двигаться, он должен активно участвовать в перемещении.
1. При повороте на бок туловище больного оказывается на краю кровати, а согнутые колени свисают с кровати. Ноги согнуты в тазобедренных и коленных суставах под углом 90 градусов.
2. При подъеме через здоровую сторону больной опирается на локоть здоровой руки. Больной спускает ноги, одновременно выталкивая себя здоровой рукой. Удерживайте больного от опрокидывания назад и следите за тем, чтобы он стабильно сидел, а не заваливался в противоположную сторону. Одна рука ухаживающего находится на голени больного, другая — под его шеей, в области лопаток.
3. Нельзя тянуть больного за паретичную руку или шею. При подъеме через пораженную сторону больной опирается на кисть здоровой руки.
Если необходимо лечь, порядок действий обратный: больной опирается на здоровую руку, опускается на бок и подтягивает ноги. При необходимости помогайте больному.
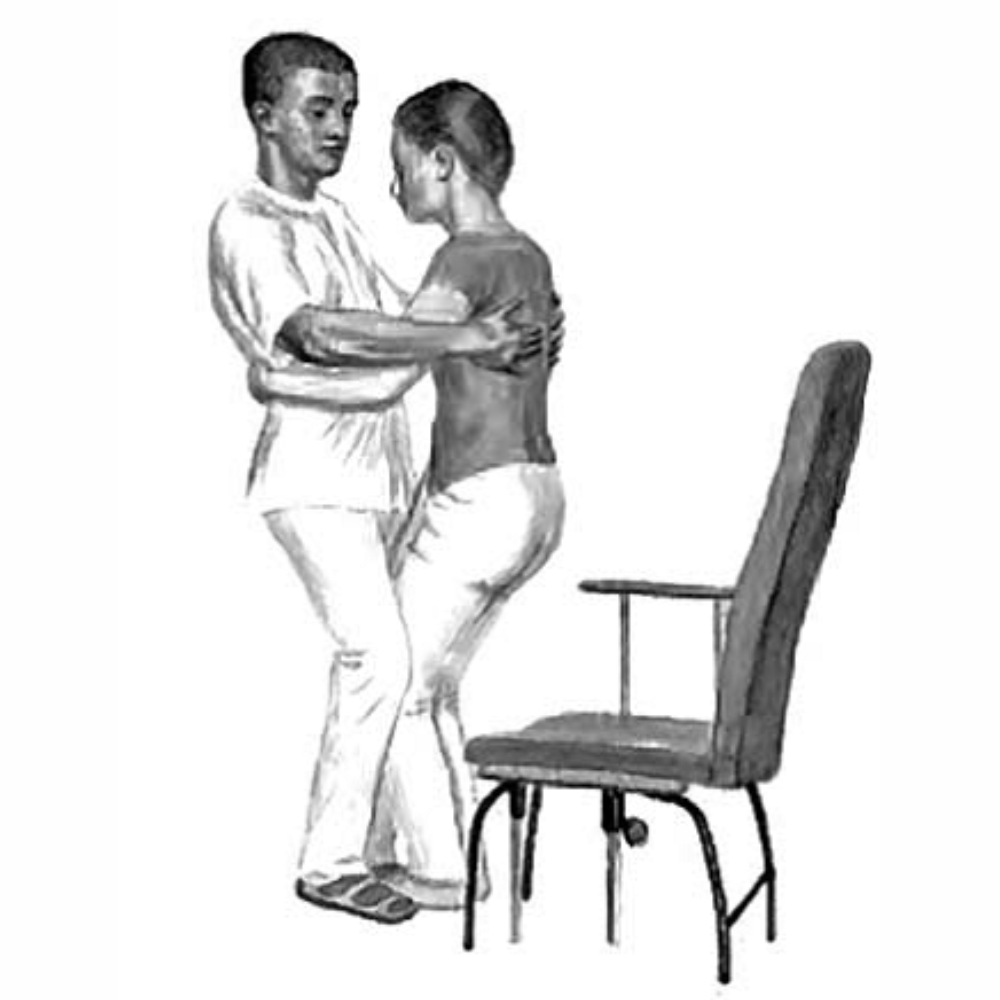
Вставание из положения «сидя»
Положение больного перед вставанием: сидя на краю кровати/кресла, стопы стоят на полу, немного позади коленей.
1. Зафиксируйте обе стопы и колени больного. Больной может придерживаться за вашу талию. Не стоит позволять больному обхватывать себя за шею — это может оказаться чрезмерной нагрузкой для вашего позвоночника.
2. Попросите больного наклониться и смотреть вперед. Больной переносит вес тела вперед и встает, при этом движение его туловища должно идти по диагонали вперед и вверх. Придерживайте больного за спину, слегка отклоняясь назад. При необходимости можно придерживать паретичную руку больного.
Если Вам нужна дополнительная информация и помощь специалиста, запишитесь на персональную консультацию.
Чтобы ухаживать за маломобильным человеком, нужно обладать навыками перемещения – уметь выполнять любые бытовые и медицинские манипуляции так, чтобы не причинить вред ни себе, ни больному. Тренер по перемещению пациентов Александр Ширин в интервью порталу «Про паллиатив» рассказал о том, может ли настоящий специалист сорвать спину, что делать, если больной человек доверяет слишком личные истории и могут ли роботы заменить ухаживающих.
Александр, расскажите, кому и зачем нужны навыки по перемещению пациентов?
Около 30% рабочего времени медсестер занимает перемещение пациентов. Это такая банальная вещь, на которую мало кто обращает внимание, и может даже казаться, что не нужно этому учить. На самом деле за счет правильных техник можно сохранить и свое здоровье, и не навредить пациенту.
Медсестры подвержены не только инфекционным заболеваниям, но и больше других в больнице рискуют повредить спину, руки, ноги. И пациенты становятся больше: я имею ввиду не в высоту, а массу тела. Люди живут с постоянным доступом к пище – часто встречаются пациенты весом по 100-140 килограмм. При этом персонала недостаточно и никогда достаточно не будет, потому что работа специалиста по уходу сложная и психологически, и физически. Очень важно правильно перемещать пациента, чтобы никого не повредить, а также знать, какие техники можно и нельзя использовать, если у пациента болевой синдром, повреждения ног или рук, разные стадии заболевания.
Горжусь, что я медсестраИрина Прокопенко, старший преподаватель школы ухода «Мастерская заботы»: монолог о профессии
Расскажите о самых распространенных ошибках медицинского персонала, которые вы замечаете при перемещении пациента?
Медсестра – это универсальная сотрудница, которая знает все, а если не знает, то придумает, как это решить. Если у нее что-то не получается, она будет пробовать по-другому. Проблема в том, что медсестры пытаются сделать все быстро, так как время на пациента ограничено. Из-за этого медработники не думают об эргономике – о своей безопасности во время работы.
«Я за вас все сделаю» – это неправильный подход, тем более если пациент активен и может участвовать в перемещении. Нужно максимально активизировать пациента, чтобы он все делал сам, а медсестра помогала, если у него что-то не получается.
Если за пациента делать всю работу, он разленится, не будет стремиться к тому, чтобы сохранить свою активность. «Вы медсестра, вам за это платят, вот и работайте».
Одно из частых заблуждений, которое встречается среди пациентов, – каждая медсестра ухаживает только за одним больным. Иногда люди не понимают, что у медработника еще десять человек (в российских условиях может быть и больше – прим. ред.), которым тоже нужен уход и внимание. Когда пациент оказывается в учреждении, он надеется, что медсестры будут за него делать все. Но медсестра должна взять на себя весь уход, только если человек находится в терминальной стадии, которая не позволяет ему совершать даже малейшие движения.
Это же еще важно, чтобы пациент чувствовал свою самостоятельность.
Конечно. Движение улучшает качество жизни пациента.
Если говорить о родственниках, какие ошибки при перемещении близкого они совершают?
Очень часто родственники не знают, как правильно ухаживать за своим близким, учитывая особенности его диагноза. Им не хватает информации: они обращаются за советами к знакомым, ищут ролики по уходу. Если что-то не получается, они разочаровываются, иногда возникает агрессия: «Я же думал, что ты так можешь!». Но человек действительно физически не может, как бы он ни хотел. Неправильные попытки переместить человека могут доставлять ему боль и дискомфорт, они могут быть опасны как для ухаживающего, так и для пациента. В интернете можно найти десятки видео, но родственникам сложно их правильно отфильтровать, поскольку они не специалисты в этом. Если человеку лично не показать, как правильно перевернуть, поднять, посадить больного, он не обратит внимание на нюансы – как повернуть руку, иначе поставить ногу и так далее. Если знать эти нюансы, процесс ухода меняется.
Можно ли при перемещении пациента обойтись без специальных приспособлений: скользящих простыней, дисков?
Большинство техник по перемещению базовые, они не требуют приспособлений. Другое дело, что такие приспособления могут улучшить техники, облегчить уход за пациентом.
Приспособления для мытья тяжелобольного человекаКак мыть человека, если он передвигается, но не может забраться в ванную. Как мыть человека, который не встает с постели. Что делать, если нет возможности купить дорогие приспособления
Настоящий специалист может сорвать себе спину?
Такое иногда случается даже у профессионала. Если человек поддерживает себя в форме и умеет распределить нагрузку, то этого можно избежать. Но все мы со временем стареем. Есть три правила, которые помогают при перемещении пациента:
Подготовьте себя. Определите задачу и возможные проблемы, которые могут возникнуть в процессе манипуляции. Если вы понимаете, что вам нужно сделать, вам психологически легче поднять тяжелого пациента. Кроме того, можно подойти к коллеге и сказать: «Можешь мне, пожалуйста, помочь посадить пациента?». Если вы распределите нагрузку, скажем, по 50 килограмм, вы не сорвете спину. Я не буду в одиночку переворачивать 150 килограммового пациента, иначе через три года я уже не буду здоровым, как сейчас, и даже сам могу оказаться на месте пациента.
Подготовьте пациента. Объясните ему, что вы предлагаете ему выполнить, спросите, может ли он вам помочь и какой объем движений он выполняет. Не забывайте спрашивать у пациента согласие на манипуляцию, а также совета, как вам лучше его переместить. Все-таки он лучше знает свое тело и понимает, что для него лучше. Также обязательно скажите, зачем пациенту менять позу. Не «мне вас нужно посадить», а «мы сейчас вас посадим, чтобы вам было удобно кушать».
Человек получит базовую информацию, поймет, зачем ему нужно менять положение, не будет агрессивно настроен к вам. Агрессия возникает из-за непонимания ситуации и из-за страха. Если человек информирован, он будет к вам психологически расположен.
Используйте оборудование. Оборудование оказывает очень большую помощь. Когда кровать трансформируется в кресло, вы сокращаете время на перемещение пациента, свои силы, а также улучшаете настроение пациента. Вы нажимаете на кнопку, и пациент садится.
Менять положение пациента очень важно. Никому не нравится лежать целый день. Пусть каждый, кто думает иначе, попробует лечь на спину и полчаса смотреть в потолок. Мы этого не осознаем, но для человека это психически очень сложно.
Вы попадали в ситуации, когда при перемещении пациента его родственник, который находился рядом, говорил, что вы все делаете неправильно и надо по-другому? Что вы отвечали?
Можно, конечно, тоже сказать: «Да это вы не понимаете, что вы делали. Это у вас неправильный подход!». Но лучше так не делать, а спросить, почему они перемещали человека иначе. Может быть, у больного есть противопоказания, о которых вы не знаете.
Такие ситуации бывают не только с родственниками. Самая частая проблема, с которой я встречаюсь, это недоверчивое отношение медсестер к техникам, которые я показываю на тренингах. «Я здесь уже 20 лет работаю. Мы много раз делали иначе, и это работало. Что мне этот молодой пацан может рассказать?». Обычно я говорю: «А давайте просто попробуем иначе. Не понравится – не используйте. И покажите мне, пожалуйста, как это делаете вы – может быть, я чему-то научусь».
Вы должны уметь договариваться. В общении вы можете открыть для себя то, что вы раньше не делали, и научиться не делать того, что не нравится пациенту и его семье.
Как ухаживать за пациентами, которые не соблюдают рекомендацииРассказываем, как быть с пациентами, которые принципиально делают все по-своему, а также с теми, кто не выполняет рекомендации неосознанно
Как помочь тяжелобольному пациенту избежать стеснения, неловкости от того, что за ним ухаживают другие люди?
Это очень сложно. Пожилые пациенты осознают процесс и уже более или менее привыкли к нему. К молодым людям, у которых по каким-то причинам не функционирует организм, найти подход очень сложно. Если человек с трудом идет на контакт, нужно объяснить, что вы очень хотите помочь, но без его помощи справиться сложно. Когда один не тянет, то и второй не потянет, скажем так. Результат возможен, если и медработник, и пациент вместе прикладывают усилия. И еще очень важно всегда объяснять пациенту свои действия, даже если человек в такой стадии, когда он не может с вами говорить.
Тактильный контакт некоторым людям не нравится совсем, и это нужно учитывать. Не нужно подходить к пациенту и гладить его по спине: «Все будет хорошо». Трогать пациента можно только после его разрешения.
Никогда не говорите: «Давайте поднимем ручку, ножечку, носик вытрем». Обращайтесь к взрослым людям по-взрослому – рука, нога, нос. Не смотрите на пациента сверху вниз – в этом есть доминирование. Не нужно шептаться с коллегой у кровати больного. Это никому не понравится. Если хотите поговорить о рецепте борща – делайте это в другом месте. Если вы говорите о состоянии пациента, используйте коммуникативные навыки, включайте его в разговор.
Что делать, если пациент пытается обсудить личные вопросы? Вы пришли его пересадить, а ему поговорить хочется.
Это мне очень хорошо знакомо. Пожилые пациенты – большие любители поговорить. Им скучно, в больнице или хосписе у них почти нет знакомых. Они рассказывают про своих домашних питомцев, про дом, про свое прошлое. Часто они не помнят, что ели вчера, зато могут рассказать, как купили свою первую машину двадцать-тридцать лет назад и впервые поехали на ней. Бабушки иногда пытаются своих внучек сватать: «Она так хорошо делает запеканку! И ей после меня квартира останется». Не нужно близко к сердцу принимать то, что говорит пациент, – иначе можно быстро выгореть. Пациент может плакать или кричать – нужно спокойно к этому относиться.
Как научиться общаться с пожилыми родителями и не сойти с умаПожилые люди могут ворчать, капризничать, отказываться лечиться, упрямиться. Общение станет легче, если знать, почему они это делают, и как себя вести
С пациентом можно общаться, в этом нет ничего плохого, если вам не нужно спешить к другому пациенту. Вы можете возвращаться к разговорам во время процедур: «В прошлый раз вы говорили, что у вас есть кошка. А кто сейчас за ней ухаживает?». Если вам нужно спешить, объясните пациенту, почему вам нужно идти. И вы можете вежливо сказать: «Если я раньше доделаю работу, и у меня будет время, я к вам подойду».
Вам приходилось ухаживать за пациентом, который был вам неприятен? Грубо разговаривал с вами?
Оскорбляли, кусались – было такое. А потом ты уходишь домой, и тебе не хочется выходить на работу на следующий день. Медработники всю жизнь будут воевать с человеческим отношением. Не они такие – мы, люди, такие. Нужно постараться уменьшить эту агрессию, найти подход к человеку.
У меня был пациент, который меня очень сильно не любил: плевался, отворачивался, когда я заходил в палату, делал вид, что он спит днем, чтобы не делать упражнения, которые ему надо было делать. Я приходил к нему в палату: «Давай, работай, работай, работай». Через два с половиной месяца он пришел к нам в отделение и нашел меня, чтобы сказать «спасибо». Он рассказал, что прошел череду учреждений, и нигде до него не было дела. Там он целый день просто лежал, а у нас он постоянно был в тонусе.
С тех пор я живу с пониманием, что пациент, может быть, вас сильно не любит, но если вы правильно делаете свою работу, он когда-нибудь придет и скажет вам «спасибо».
Не все, но кто-нибудь скажет. Большинство благодарить не будет, потому что это ваша работа. Я бы хотел, чтобы больше таких пациентов было. Которые просто скажут «спасибо». Ничего больше не надо.
7 типов сложных пациентов и как с ними общатьсяЧто делать, если пациент не хочет общаться или, наоборот, говорит слишком много?
Как вы справляетесь с выгоранием?
Я физически должен устать. Для меня усталость – это физическое очищение организма от негатива. Спортом нужно заниматься, иметь увлечение помимо работы. Когда мне было тяжело, я в свободное время на работе, на ночной смене, складывал самолетики, делал оригами. Встали, дошли до работы, отслужили, пошли спать – это неправильно. Если у вас тяжелый день, вы можете прийти на работу и сказать себе: «Ок, плохой сегодня день. Но он будет хороший, потому что в 7 я освобожусь и пойду в кино». Нужно иметь свои увлечения и ставить себе цели, которые в тот день вы хотите достичь на работе.
Как вы считаете, как техника облегчит уход за пациентами в будущем?
И сейчас есть такая техника, которая облегчает жизнь. Например, мультифункциональные кровати, которые могут посадить пациента, перевернуть с боку на бок. Но с кроватями также, как и с телефоном: вы используете около 20% из того, что он умеет делать. А если вам кто-то покажет другие функции телефона, возможно, вы тоже начнете ими пользоваться.
Но я не верю, что медсестру можно заменить роботом. Никакая автоматизация не сможет заменить уход, который проводит медработник. В нашей работе очень много специфики, а у пациентов противопоказаний и особенностей в связи с заболеваниями: что можно одному, нельзя другому. Техника облегчит процесс ухода медработникам, но никогда не заменит их.
ФАКТОРЫ,
СНИЖАЮЩИЕ РИСК ТРАВМАТИЗМА
Эргономические
факторы:
-
разделить
задачу на части; -
улучшить
давно сложившийся порядок работы; -
провести
обучение по перемещению тяжести вручную
в положении сидя и стоя; -
обеспечить
персонал индивидуальными средствами
защиты; -
использовать
специальное оборудование; -
организовать
бригаду.
Рабочая
среда:
-
устранить
факторы, мешающие перемещению в
пространстве; -
выяснить
состояние пола в помещении; -
избегать
работы по полу, расположенному на разных
уровнях; -
контролировать
температуру окружающей среды; -
максимально
улучшить освещение.
Груз
должен быть максимально:
-
облегчен
(что обычно невозможно сделать с
пациентом); -
удобен
для перемещения; -
устойчив;
-
менее
травмирующий; -
доступен
для обхвата руками.
Индивидуальные
возможности:
-
определить
физиологические возможности людей,
участвующих в перемещении пациентов; -
провести
тренировки; -
подобрать
группу в соответствии с поставленной
задачей.
Перемещение пациентов
Во время ухода за
пациентом медицинским работникам часто
приходится поворачивать его в постели,
поддерживать при ходьбе, поднимать с
пола и перекладывать с кровати на
каталку, с кресла или кровати на унитаз
или в ванну.
По возможности
все эти манипуляции следует осуществлять
с помощью специальных подъемных
средств. Если эти средства отсутствуют,
приходится перемещать пациента
вручную.
Для профилактики
травматизма медицинских работников и
пациентов необходимо соблюдать
принципы безопасного перемещения.
ПРИНЦИПЫ
БЕЗОПАСНОГО ПЕРЕМЕЩЕНИЯ ВРУЧНУЮ
-
Носите подходящую
одежду и обувь. -
Перемещайте
пациента вручную только в том случае,
если у вас нет других вариантов. Всегда
задавайте себе вопрос: «Нужно ли мне
перемещать пациента вручную?» -
До начала перемещения
оцените состояние пациента или объект
перемещения. -
Всегда выбирайте
оптимальный метод перемещения. -
До начала перемещения
определите лидера группы, участвующей
в данной работе. Все инструкции и
пояснения, как пациенту, так и ассистентам,
должны исходить от лидера группы. -
Объясните смысл
движения пациенту, которого необходимо
переместить, и каждому ассистенту. -
Подготовьте
площадку для перемещения. Поставьте
оборудование на тормоз. -
Правильно поставьте
ноги и ступни, создайте себе хорошую,
устойчивую опору. Ели вы работаете на
кровати, создайте себе устойчивую опору
ступней и коленом, а если можно — рукой
и кистью. Правильно ставьте ступни для
того, чтобы уменьшить перекручивание
(вращение) позвоночника. -
Держите пациента
(объект перемещения) как можно ближе к
себе (если нужно, пользуйтесь защитными
индивидуальными приспособлениями). -
Проверьте,
достаточно ли удобны ручки, за которые
придется держаться. -
До начала проведения
перемещения испытайте надежность ручек
и сопоставьте ее с весом груза. -
Избегайте
статического наклона вперед. Старайтесь
работать в позе максимально близкой
к естественной, с прямой спиной. -
Помните о своих
физических возможностях и не превышайте
их. -
Лидер группы
должен давать ясные и четкие инструкции
(например, «на старт, внимание, подъем»). -
Старайтесь
согласовать ваши действия и ритм при
перемещении. -
Начиная движение,
поднимите голову. -
Во время перемещения
сгибайте колени, а не спину. -
Во время перемещения
никогда не делайте разворотов тела.
УДЕРЖАНИЕ
ПАЦИЕНТА
ПРИ
ПОДНЯТИИ
(выполняется
двумя
и
более
лицами)
При
перемещении
вручную,
без
вспомогательных
средств,
особое
значение
имеет
правильное
положение
рук
медработника.
Для
того,
чтобы
не
уронить
пациента,
необходимо
соблюдать
правила
удержания.
Если
вы
работаете
вдвоем
или
в
команде,
соблюдайте
такие
правила.
|
этапы |
обоснование |
|
|
Правой |
|
Уменьшается
Обеспечивается |
|
Обхватите |
|
Более |
|
Возьмите |
|
Этот |
|
Обхватите |
|
Этот |
|
Обхватите |
|
|
|
Обхватите |
|
УДЕРЖАНИЕ ПАЦИЕНТА
МЕТОДОМ «ЗАХВАТ ЧЕРЕЗ РУКУ»
(выполняется одной
медсестрой, пациент способен помочь)
Показания: поддержка
и перемещение пациента, способного
оказать содействие, назад.
|
Этапы |
Обоснование |
|
1. Объяснить |
Соблюдается |
|
2. Оценить |
Обеспечивается |
|
3. Попросить |
Обеспечивается |
|
4. Встать позади |
Обеспечивается |
|
5. Просунуть свои |
Обеспечивается |
|
6. Поддерживать |
Обеспечивается |
|
7. Вымыть и осушить |
Обеспечивается |

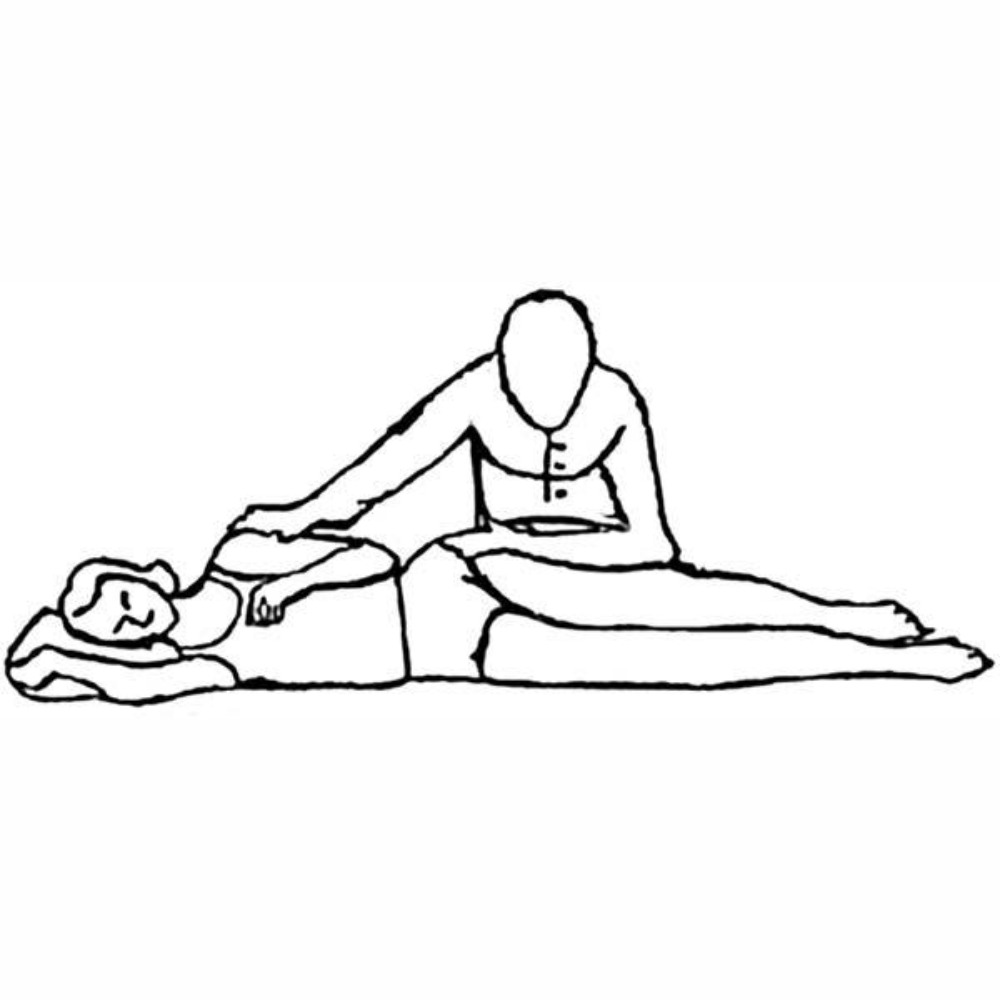
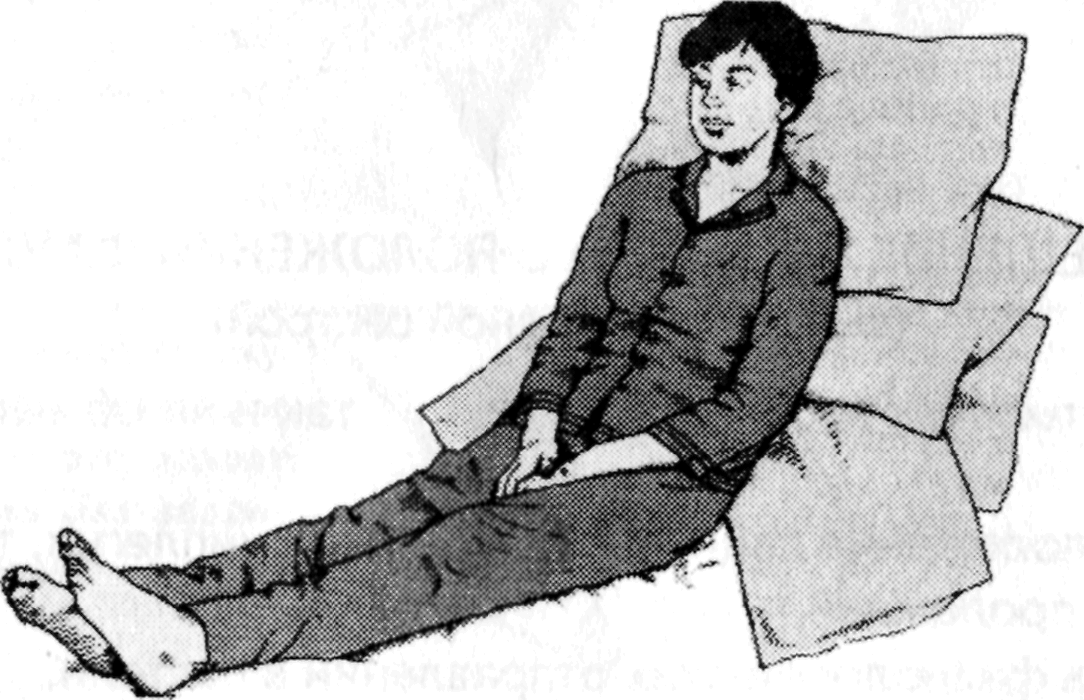
РАЗМЕЩЕНИЕ
ПАЦИЕНТА В ПОЛОЖЕНИИ ФАУЛЕРА
(выполняется одной сестрой)
Может выполняться
как на функциональной, так и на обычной
кровати.
Показания:
-
вынужденное
положение пациента (в т.ч. при гемиплегии,
тетраплегии),
-
риск развития
пролежней, -
необходимость
физиологических отправлений в постели.
|
Этапы |
Обоснование |
|
1. Объяснить |
Соблюдается |
|
2. Оценить состояние |
Обеспечивается |
|
3. Подготовить |
Обеспечивается |
|
4. Опустить боковые |
Обеспечивается |
|
5. Убедиться, что |
Обеспечивается |
|
6. Поднять изголовье |
Обеспечивается |
|
7. Подложить |
Исключается |
|
8. Положить под |
Предупреждается |
|
9. Обеспечить |
Предупреждается |
|
10. Подложить |
Уменьшается |
|
11, Подложить |
Предупреждается |
|
12. Подложить |
Предупреждается |
|
13. Обеспечить |
Поддерживается |
|
14. Убедиться, что |
Обеспечивается |
|
15. Вымыть и осушить |
Обеспечивается |
РАЗМЕЩЕНИЕ
ПАЦИЕНТА В ПОЛОЖЕНИИ СИМСА
Размещение пациента
в положении Симса — положение,
промежуточное между положением на
животе и на боку; пациент может помочь
лишь частично или не может помочь вообще
(выполняется одной или двумя сестрами).
Может выполняться как на функциональной,
так и на обычной кровати.
Показания:
-
вынужденное
пассивное положение; -
риск развития
пролежней.
|
Этапы |
Обоснование |
|
1. |
Соблюдается |
|
2. |
Обеспечивается |
|
3. |
Обеспечивается |
|
4. |
Обеспечивается |
|
5, |
Обеспечивается |
|
6. |
Подготовка |
|
7. |
Обеспечивается |
|
8. |
На |
|
9. |
Обеспечивается |
|
10. |
Предотвращается |
|
11. |
Предотвращается |
|
12. |
Обеспечивается |
|
13. |
Обеспечивается |
|
14. |
Обеспечивается |

РАЗМЕЩЕНИЕ
ПАЦИЕНТА В ПОЛОЖЕНИИ ЛЁЖА НА СПИНЕ
(выполняется одной
медицинской сестрой)
Может выполняться
как на функциональной, так и на обычной
кровати.
Показания:
-
вынужденное или
пассивное положение; -
риск развития
пролежней, -
гигиенические
процедуры в постели.
|
Этапы |
Обоснование |
|
1. |
Соблюдается |
|
2. |
Обеспечивается |
|
3. |
Обеспечивается |
|
4. |
Обеспечивается |
|
5. |
Обеспечивается |
|
6. Придать пациенту
а)
б)
в) |
Обеспечивается |
|
7. |
Обеспечивается |
|
8. |
Предупреждается |
|
9. |
Предотвращается |
|
10. |
Предотвращается |
|
11. |
Поддерживается |
|
12. |
Облегчается |
|
13. |
Обеспечивается |
|
14. |
Обеспечивается |
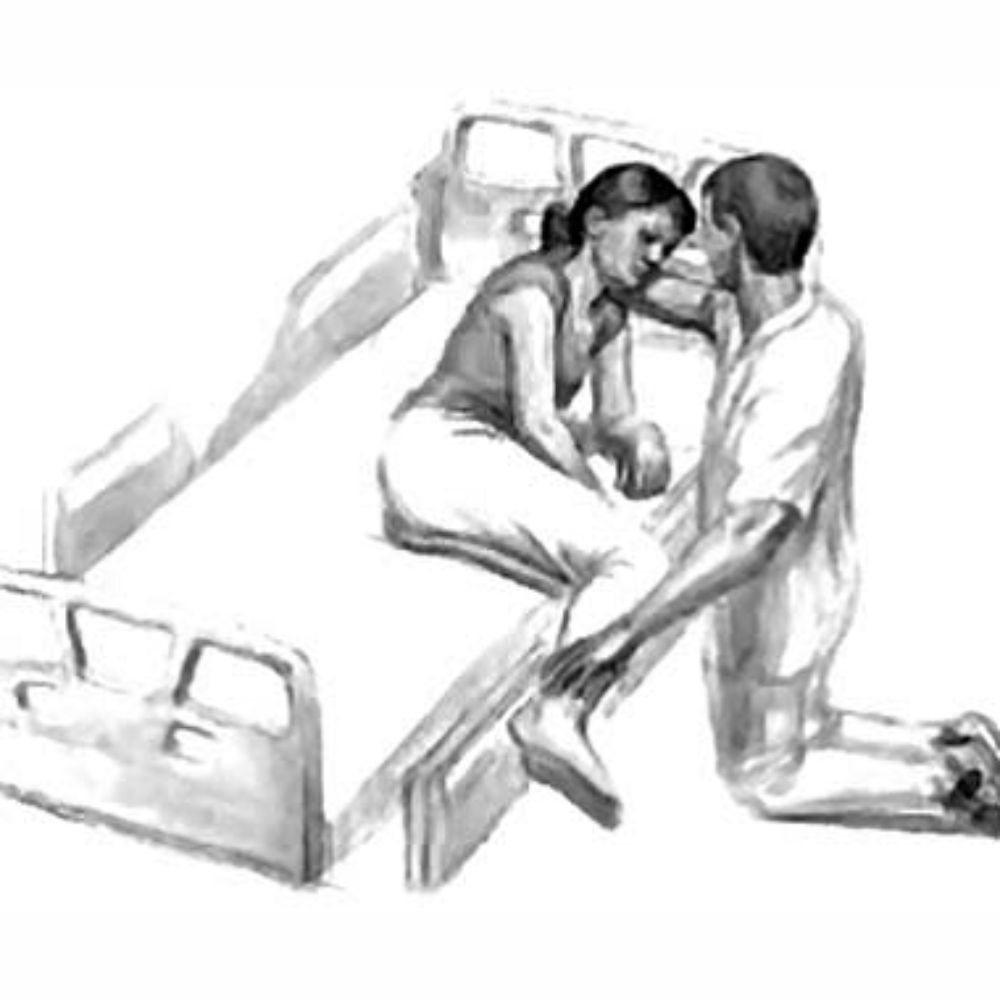
ПЕРЕМЕЩЕНИЕ
ПАЦИЕНТА ИЗ ПОЛОЖЕНИЯ
«СИДЯ НА КРОВАТИ
С ОПУЩЕННЫМИ НОГАМИ» НА СТУЛ
Перемещение
пациента из положения «сидя на кровати
с опущенными ногами» на
стул или функциональное кресло-каталку,
имеющую съемную подставку для ног
(выполняется одной медицинской сестрой;
пациент способен помочь).
Может
использоваться при перемещении с
функциональной кровати на функциональное
кресло-каталку, имеющую подвижную
(съемную) подставку для ног,
и на стул.
Показания: смена
положения; транспортировка.
|
Этапы |
Обоснование |
|
1. |
Соблюдается |
|
2. Обеспечить
•
•
• поставить
•
|
Обеспечивается |
|
3. |
|
|
4. |
Обеспечивается |
|
5.
• • |
Обеспечивается |
|
6. |
Обеспечивается |
|
7. |
Обеспечивается |
|
8. |
Обеспечивается |
|
9. |
|
|
10. |
Обеспечивается |

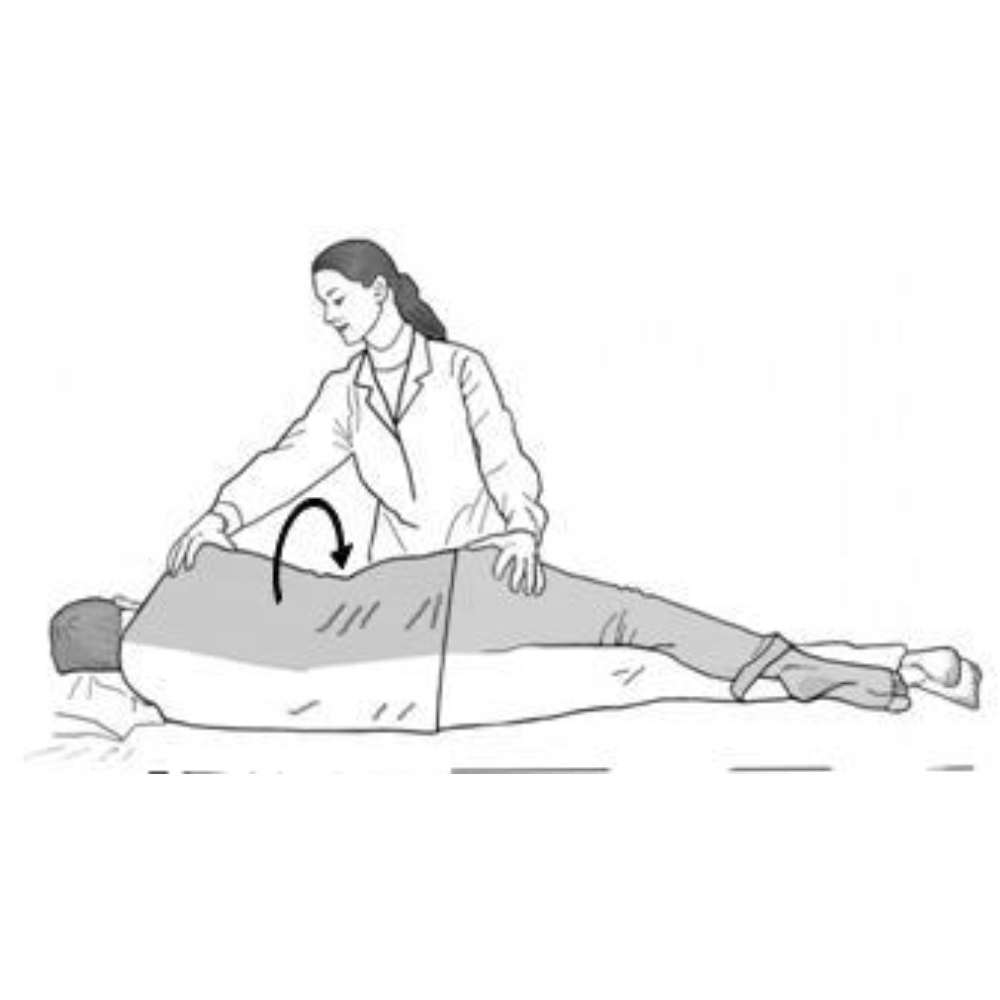
ПЕРЕМЕЩЕНИЕ
ПАЦИЕНТА К ИЗГОЛОВЬЮ С ПОМОЩЬЮ
ПОДКЛАДНОЙ
ПЕЛЕНКИ НА КРОВАТИ С ИЗМЕНЯЮЩЕЙСЯ
ВЫСОТОЙ
(выполняется двумя
людьми)
|
Этапы |
Обоснование |
|
1. |
Соблюдается |
|
2. |
Обеспечивается |
|
3. |
Обеспечивается |
|
4. |
Обеспечивается |
|
5. |
Обеспечивается |
|
б. |
Обеспечивается |
|
7. |
Обеспечивается |
|
8. |
Обеспечивается |
|
9. |
Обеспечивается |
|
10. |
Обеспечивается |
|
11. |
Исключаются |
|
12.
Примечание: |
Уменьшается |
|
13. |
Обеспечивается |
|
14. |
Исключается |
|
15. |
Обеспечивается |
ПОДДЕРЖИВАНИЕ
ПАЦИЕНТА ПРИ ХОДЬБЕ
(выполняется
одной сестрой)
Показания: помощь
человеку при ходьбе после травмы,
инсульта и т.п.
|
Этапы |
Обоснование |
|
1. |
Обеспечивается |
|
2. |
Обеспечивается |
|
3. |
Обеспечивается |
|
4. |
Обеспечивается |
|
5. |
Обеспечивается |
|
6. |
В |
|
7. |
Обеспечивается |
|
8. |
Обеспечивается |

ПОДНЯТИЕ
ПАЦИЕНТА
В
КРОВАТИ
МЕТОДОМ
«ПОДНЯТИЕ
ПЛЕЧОМ»,
ИЛИ
«АВСТРАЛИЙСКОЕ
ПОДНЯТИЕ»
(выполняется
двумя
или
более
лицами,
пациент
может
помочь)
Показания:
— поднятие
пациента
в
кровати;
— перемещение
с
кровати
на
стул
и
наоборот.
Противопоказания:
— пациент
не
может
сидеть;
— повреждения
или
боли
в
плече,
грудной
клетке,
верхнем
отделе
спины.
|
этапы |
обоснование |
|
1. |
Соблюдается |
|
2. |
Обеспечивается |
|
3. |
Обеспечивается |
|
4. |
Обеспечивается |
|
5.
|
Обеспечивается |
|
6. |
Обеспечивается |
|
7. |
Обеспечивается |
|
8. |
Обеспечивается |
|
9, |
Обеспечивается |
|
10. |
Обеспечивается |
|
11. |
Обеспечивается |
|
12. |
Обеспечивается |
|
13. |
Обеспечивается |

УДЕРЖАНИЕ ПАЦИЕНТА
ЗА ПОЯС
(выполняется одной
сестрой, пациент способен помочь)
Показания: поддержка
и перемещение пациента, способного
оказать содействие.
|
Этапы |
Обоснование |
|
1. |
Соблюдается |
|
2. |
Обеспечивается |
|
3. |
Фиксация |
|
4. |
Обеспечивается
Исключается |
|
5. |
Обеспечивается |
|
6. |
Обеспечивается |
|
7. |
Обеспечивается |

Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- Research
- Open Access
- Published:
Critical Care
volume 14, Article number: R87 (2010)
Cite this article
-
56k Accesses
-
171 Citations
-
5 Altmetric
-
Metrics details
Abstract
Introduction
This study was conducted to provide Intensive Care Units and Emergency Departments with a set of practical procedures (check-lists) for managing critically-ill adult patients in order to avoid complications during intra-hospital transport (IHT).
Methods
Digital research was carried out via the MEDLINE, EMBASE, CINAHL and HEALTHSTAR databases using the following key words: transferring, transport, intrahospital or intra-hospital, and critically ill patient. The reference bibliographies of each of the selected articles between 1998 and 2009 were also studied.
Results
This review focuses on the analysis and overcoming of IHT-related risks, the associated adverse events, and their nature and incidence. The suggested preventive measures are also reviewed. A check-list for quick execution of IHT is then put forward and justified.
Conclusions
Despite improvements in IHT practices, significant risks are still involved. Basic training, good clinical sense and a risk-benefit analysis are currently the only deciding factors. A critically ill patient, prepared and accompanied by an inexperienced team, is a risky combination. The development of adapted equipment and the widespread use of check-lists and proper training programmes would increase the safety of IHT and reduce the risks in the long-term. Further investigation is required in order to evaluate the protective role of such preventive measures.
Introduction
For over 200 years, from the first Napoleonic wars to the latest international conflicts in Iraq and Afghanistan, military medicine on the battlefield has acted as a catalyst for the development of civilian healthcare. Evacuation and care techniques established when treating the wounded have led to significant advancements in technology and in the human and material resources used in the management and transfer of critically ill patients [1]. Since 1970 [2], the number of international publications in the literature on the analysis and overcoming of risks during the intra-hospital transport (IHT) of critically ill patients has been on the constant increase, particularly over the last fifteen years [3–22].
Several methods of analysis have contributed to the knowledge of IHT-related risks. Epidemiological studies [7, 9, 10, 12, 14–16, 18] and feedback from intensive care societies [4–6, 11, 21, 23] have contributed to the gathering of a list of Adverse Events (AE) associated with IHT, and to the identification of risk factors (RF) relating to the patient, transport organisation, and technical, human and collective factors.
IHT-related risks can be overcome by developing a common, widespread culture through the standardisation of procedures [4–6, 11, 21, 23], resulting in standard systems of working and a homogenisation of the modalities implemented for IHT.
This step has contributed to a lower AE incidence [14] and to a permanent guarantee that, through diagnostic or therapeutic procedures, the benefits of IHT for the patient outweigh the risks.
However, despite the improvements in IHT practices, AE incidence remains high and constitutes a significant risk for the transport of critically ill patients [14, 16]. This review provides an up-to-date presentation of the knowledge acquired over the past 10 years concerning RFs, the incidence and nature of AEs, and the current recommendations for carrying out IHT.
The objective is to provide Intensive Care Units (ICU) and Emergency Departments (ED) with a set of practical procedures (check-lists) for managing critically-ill adult patients in order to avoid complications during IHT.
Materials and methods
Digital research was carried out via the MEDLINE, EMBASE, CINAHL and HEALTHSTAR databases using the following key words:transferring, transport, intrahospital or intra-hospital, and critically ill patient. All English and French publications on the IHT of critically-ill adult patients were analysed and the reference bibliographies of each of the selected articles between 1998 and 15 February 2009, were then studied in order to make our research complete.
Results
In total, 66 publications were identified, 40 of which were wholly or partly dedicated to IHT. Eight of the publications meet the criteria for epidemiological studies of AEs arising during the IHT of critically-ill adult patients; five are recommendations issued by various intensive care or emergency medicine colleges and societies; and three have a particular emphasis on IHT. Two reviews of the literature on IHT have been carried out by C Waydhas in 1999 [22] and VW Stevenson in 2002 [24]. The other publications include editorials, question/response letters to the Editor and trials evaluating the equipment used for IHT.
Among the eight epidemiological studies focusing on identifying AEs during the IHT of adult patients, six are prospective [9, 10, 12, 14–16], and two are retrospective [7, 18]. The number of subjects ranges from 35 to 297, covering between 35 and 452 IHTs from the ED [12, 16] or ICU (medical or surgical) [7, 9, 10, 14, 15, 18], to a different ICU, or to another department for diagnostic (tomodensitometry (TDM), MRI, and so on) or therapeutic (surgery, interventional radiology, and so on) procedures.
The type of AE (clinical or material), the global and specific AE incidence, the number of patients on MV and the composition of IHT teams are summarised in Table 1.
Full size table
Discussion
Physiological impact of transport
Transport impacts on critically ill patients via two main mechanisms. On the one hand, movement of the patient during transport, acceleration and deceleration, changes in posture, and movement from one surface to another are all variables with potential haemodynamic, respiratory, neurological, psychological, and algesic repercussions [5, 12, 24]. On the other hand, the change in environment from the protection of the initial care unit, equipment changes (ventilator, and so on), noise, the hardness of the examining table and the procedure itself are all sources of extra discomfort [25], and generate additional physiological stress in critically ill patients [24].
These two components must be anticipated and managed at all costs both before and during transport (stabilise the patient beforehand, anticipate sedation) in order to limit the onset of any physiological decline that may lead to an AE (patient-related or otherwise).
Definitions and types of adverse event
Out of the eight studies, only those by Lahner and Papson [14, 16] differentiate between minor AEs (physiological decline of more than 20% compared to clinical status before transport, or problem due to equipment), and serious AEs, which put the patient’s life at risk and require urgent therapeutic intervention. According to Papson [16], therapeutic intervention is necessary in around 80% of AEs (minor or serious).
Figure 1 shows the main AEs that have been identified since 2004 in studies by Lahner [14], Papson [16], Beckmann [7], Damm [9] and Gillman [12]. There also remains a lack of clarity surrounding the causal links between AEs and factors such as patient pathology, equipment, environment and transport management. Figure 2 is a comprehensive illustration of the several circumstances leading to a minor or then to a serious AE, and summarises the actors involved in the problem. It is also still difficult to stipulate whether physiological changes are due to transport or the unstable state of the patient [12, 19, 24, 26].
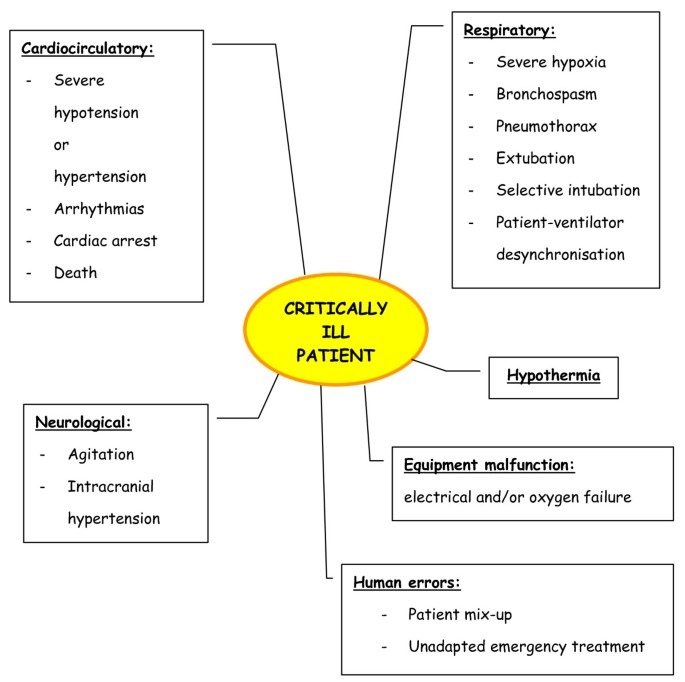
Main serious adverse events identified since 2004 in studies by Lahner [14], Papson [16], Beckmann [7], Damm [9]and Gillman [12].
Full size image
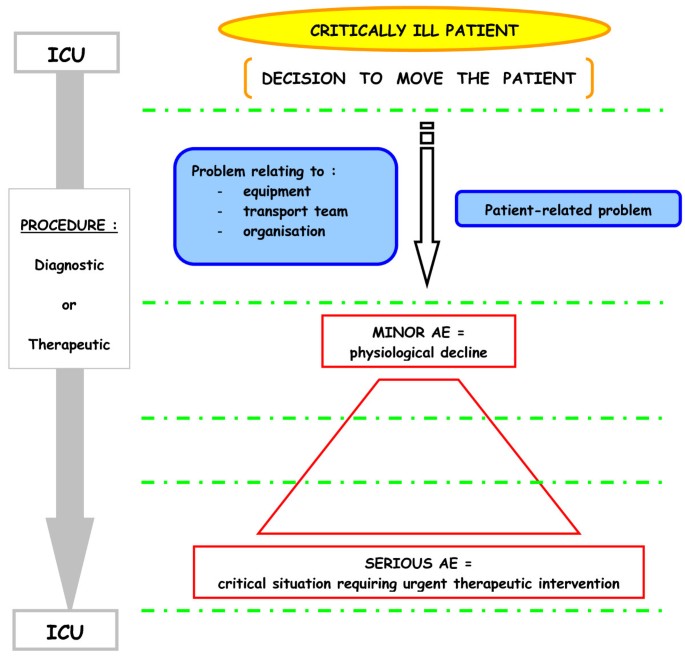
A comprehensive illustration of the several circumstances leading to a minor and then to serious AE during IHT. Dashed green lines: Regular checks and corrective action guided by a check-list before, during and after IHT. AE, adverse event; ICU, intensive care unit; IHT, intra-hospital transport.
Full size image
Adverse event incidence according to the studies
The global incidence of AEs (serious or otherwise) has been known to reach 68% [16], but if only serious AEs requiring therapeutic intervention are taken into account, the incidence ranges from 4.2% to 8.9% [14, 16]. In addition, cardiac arrest ranges from 0.34% to 1.6% in the different studies [9, 12, 14, 16].
Beckmann’s study [7] identifies serious AEs in 31% of cases including four deaths out of 191 IHTs, but the study only investigates equipment- and organisation-related AEs. This study [7] is a collection of data based on an Australian system of reporting AEs that occur in the anaesthesia-ICU setting (Australian Incidents Monitoring Study: AIMS) [17]. It is based on the voluntary information offered by healthcare givers; a formal evaluation of AE incidence has therefore not been possible since this data collection probably minimize the overall rate of AE.
The global and specific incidence in each study is summarised in Table 1. Risk analysis and the comparison of AE incidence are complicated since there are a number of differences between the various studies [7, 9, 10, 12, 14–16, 18] with regard to where the patient was admitted, the degree of urgency, the transport equipment, the study population, and the definition of an AE. For example, for equipment-related AEs, certain studies do not acknowledge the nuance between a dislodged oxygen saturation probe and a dropped ventilator [16], or between an untimely ventilator alarm and oxygen failure [9] or even accidental extubation [7]. Given the absence of any clear definitions, it is not possible to standardise results. The specific incidence of AEs associated to a clinical decline ranges from 17% to 33% and is characterised by hypotension, arrhythmia [9, 10, 18], hypoxia due to ventilator desynchronisation or otherwise [7, 9, 10], and an increase in intracranial hypertension (ICHT) [16]. The specific incidence of equipment- and organisation-related AEs is between 10.4% and almost 72% according to previous studies [14, 16].
Risk factors (RFs) for the onset of AEs, however, are more clearly categorised.
IHT-related risk factors
Most of the RFs described in the studies do not have any significant statistical value and are usually based on the good clinical sense of the authors [21]. However, according to the studies analysed [7, 9, 10, 12, 14–16, 18], RFs can be classified into four distinct categories. RFs relating to transport equipment, team and organisation are the most common, whereas those linked to patients and the severity of their clinical status appear to be minimal.
Equipment-related risk factors (technical factors)
The three most recent studies involve cohorts of around 300 patients [12, 14, 16], about 70% of which are on mechanical ventilation (MV).
Damm’s study [9] found that around 22% of IHTs involve AEs relating to portable ventilators (one-third untimely alarms and one-third gas or electrical failure). Inadequate know-how and the need for more accurate settings on turbine ventilators might explain the regular occurrence of the associated AEs.
Beckmann’s study [7] also highlights the specific risks of MV and upper airway management during transport such as insufficient oxygen reserves, inadequate MV settings, obstruction, malpositioning of artificial airways and accidental extubation. Damm [9] also identified patient agitation and poorly-adapted ventilator settings in 26% of patients, whereas Lovell [15] only found these in 5% of cases. Papson’s study [16] demonstrates that equipment problems (in one-fourth of cases relating to tubes, drainage or monitoring lines, and in over half of cases relating to ventilation and artificial airways) are the main cause of minor AEs. Doring [10] identified a link between the number of infusions and infusion pumps, and the onset of equipment-related AEs.
In total, the number of infusion lines [10, 16], MV [7, 9, 14] (change of ventilator or ventilation settings), and sedation [9, 10] (initiation, maintenance, modifications) are frequently identified as equipment-related RFs.
Risk factors relating to the transport team (human factors)
The IHTs analysed most often involved a team including a junior or senior doctor [7, 9, 10, 12, 14–16, 18]. Beckmann’s study [7] found that certain AEs were caused by a lack of supervision on the part of the transport team, which emphasised their lack of training.
In Papson’s study [16] patients were recruited in the ED, and were therefore all transported in the emergency context. The study found that AE incidence is inversely proportional to the doctor’s level of experience (junior vs. senior). Lahner [14] on the other hand did not find any increase in AE incidence amongst junior doctors. The explanation put forth by the authors is that the doctors in charge of the IHTs (both junior and senior) had received adequate training, and that the equipment used (such as end tidal CO2 (ETCO2) monitors) had been adapted for transport purposes. These measures allowed them to obtain the lowest AE incidence rates for equipment (10.4%) and serious AEs (4.2%).
Risk factors relating to transport indication and organisation (collective factors)
Beckmann’s study [7] reports that the majority of equipment- and organisation-related AEs occur during the transfer from ICU to radiology or the operating theatre for diagnostic testing. Communication between ICU and sites of destination or origin is vital for reducing waiting time and therefore transport time [7, 15], which was also one of the risk factors identified by Doring [10] for the onset of equipment-related AEs. Damm [9] confirms that AEs are more likely to occur when diagnostic testing (particularly TDM) is required. Hasty transport organisation in the emergency context also leads to the onset of AEs [7]. Gillmann [12] investigated the average waiting time for a patient being transferred from the ED to ICU. Thirty-eight percent of transfers took over 20 minutes to organise, and 14% took over an hour. In almost one-third of cases, the delay was caused by a shortage of available beds. However, according to this study, there is no correlation between waiting time and the onset of complications such as hypothermia. Lahner [14] states that the number of escorts, the destination site (diagnostic or therapeutic procedures), the duration, multiple transfers, and whether the transport took place during the day or night are not factors relating to an increase in AEs. In addition, neither Lahner [14] nor Lovell [15] found any differences in the frequency of equipment-related AEs in pre-arranged transport compared to emergency transport. The differences between the various studies with regard to patient recruitment (surgical, medical, site of origin) and the destination site (imaging, interventional radiology, operating theatre) go some way in explaining why the emergency context is not always identified as a RF.
The duration [7, 10] and coordination of IHT [7, 9, 15], and the associated urgency (haste) [7] therefore vary according to the authors but remain frequently cited as RFs relating to transport organisation.
Patient-related risk factors (including clinical instability)
Beckmann’s study shows that 42.5% of AEs occur when the IHT is carried out during the initial admission period (in the emergency context when the patient’s condition is rapidly changing) or following a recent destabilisation of the patient’s condition. Lahner [14] found that there is a link between the severity of the patient’s condition (evaluated by acute physiology and chronic health evaluation (APACHE) II score) and minor AEs, but that this is not involved in the onset of serious AEs. Conversely, global AE incidence increased considerably (particularly AEs relating to clinical instability) when transport was carried out in emergency conditions as opposed to being pre-arranged (7.8% versus 2.4% respectively, P < 0.05). Papson [16] states that the gravity of the patient’s condition is the main cause of serious AEs, but recruitment in his study was exclusively carried out in the emergency context with patients who may or may not have been recently stabilised and were then transferred to theatre or radiology. According to Doring [10] the APACHE III score, therapeutic intervention scoring system (TISS) score, Glasgow Coma scale and the level of urgency are not equipment-related AE risk factors.
The seriousness of the patient’s condition is identified as a RF in five out of eight studies. The number of infusion pumps [10], in particular the use of catecholamines [14, 15] and positive end expiratory pressure (PEEP) [9, 14], and the emergency context (patient instability) [14, 16] all lead to an increased risk of AE onset during IHT.
Although many RFs relating to equipment and human management have been identified, there are usually multiple factors involved in the onset of AEs [7]. It is clear that critically ill patients needing to be prepared for transport are at high risk of physiological decline due to equipment (technical factors) and/or clinical status (patient factor), not to mention the collective and human factors that can also intervene [27].
Secondary effects of IHT
IHTs are suspected of causing ventilator associated pneumonia (VAP) [28], making an active check for VAP necessary in the days following transport. However, patients transported for diagnostic or therapeutic procedures are often more fragile and more at risk of developing VAP anyway. A second study [29] identified age >43 years and fraction of inspired oxygen (FIO2) >0.5 as predictors of respiratory deterioration during IHT.
Morbidity caused by IHT, the length of hospitalisation, neuro-psychological sequellae, and mortality rate are all factors that remain poorly documented. Further clinical studies are necessary in order to evaluate their incidence, nature and severity in the short-, medium- and long-term.
Preventive measures
Since 1999, in five different countries, IHT has been the object of specific recommendations based essentially on the feedback from experiments and the opinions of experts [4–6, 11, 21, 23]. The various intensive care and emergency medicine colleges and societies have all put forward an almost identical schema for managing patients during IHT in order to improve their comfort and safety. The action plan often presented involves stabilisation of the patient beforehand thus bringing him/her as near as possible to a state of physiological homeostasis, coordination and detailed communication between professionals, and training and experience adapted to the type of IHT (patient with intra-aortic balloon counterpulsation, for example). The equipment must be adapted for transport purposes and facilitate a continuum of care and monitoring during IHT. A form detailing the indication for transport and data on the status of the patient before, during and after IHT is an integral part of the patient’s medical file. These recommendations also suggest that an evaluation of transport practices should be regularly undertaken in order to evaluate the quality of critically-ill-patient management during IHT. The European Society of Intensive Care Medicine has issued specific recommendations for the IHT of patients with severe head trauma [11]. British [4, 5, 21, 23] and Italian [6] colleges have also both published specific recommendations for IHT.
Several authors have identified effective protective factors for limiting AEs such as regular patient and equipment checks during IHT [7], meticulous preparation of the patient, adapted sedation [7, 9], a specialised and experienced escort [7, 16], correct use of protocols [7, 16, 18] and diagnostic and therapeutic units that are located within easy reach of the ED or ICU [7, 16].
Experience gained from inter-hospital transfers
Over the last 20 years, several authors have investigated the complications involved in IHT [27, 30], and have concluded that IHT should be considered as a type of secondary inter-hospital transfer so that management of critically-ill patients is conducted in the same way [31–33]. According to a recent review in the literature on the inter-hospital transport of critically-ill patients, the number of AEs is negligible, and no incidence rate has been established [34]. According to the authors, patients transferred between hospitals are in a less serious condition than patients transferred within hospitals, and they are accompanied by more experienced medical teams, with better transport organisation and management. Several studies [35–37] have shown that, regardless of the severity or degree of organ failure, inter-hospital transfers are safe provided that the accompanying team is experienced and the equipment has been adapted for transport purposes. For both inter- and intra-hospital transport, the level of proof for the identified RFs is low [22, 37]. Nevertheless, it has emerged that patient-related RFs rarely intervene in inter-hospital transfers [34]. Better management of factors relating to organisation, equipment and the transport team may therefore be the best way to overcome the risks [34, 37].
Inter-hospital transport was the first to revolutionise its practices by recommending that the patient is stabilised beforehand, and that the transfer is carried out by specialist teams [38–42].
Efficiency of IHT: Transport indication and risk-benefit analysis
A risk-benefit analysis must be carried out beforehand. In cases involving diagnostic, therapeutic or prognostic modifications, the benefits of transporting critically-ill patients has not been re-evaluated since Caruana’s study [8], which identified treatment changes in 24% to 39% of cases in the 48 hours following diagnostic testing.
The development of technology [13] allowing diagnostic (echography, TDM, endoscopy) [43–46] and/or therapeutic (tracheotomy, gastrostomy, laparoscopy, surgery) [47–51] procedures at bedside has contributed to reducing patient exposure to transport-related risks, which is usually unavoidable when carrying out these procedures outside of ICU. The benefits of moving the patient have therefore definitely evolved and merit re-evaluation.
Despite this, certain complementary medical examinations and specialised procedures requiring heavier apparatus (MRI, interventional radiology, theatre) remain indispensable. IHT and its impact on the patient can therefore not be permanently avoided.
Stabilisation and preparation of critically-ill patients before IHT
According to most recent studies on IHT, if the patient has been stabilised beforehand, the patient factor rarely intervenes directly in IHT-related AEs [7, 14–16, 52].
Anticipation, organisation and planning of IHT
Anticipation plays a key role in the management of critically-ill patients during IHT [4–6, 21, 23]. Anticipating a deterioration in a patient’s condition (additional preparation before transport), ensuring adequate oxygen reserves and a sufficient number of transport escorts, checking that the retrieval team and the destination site are operational (wall suction unit, oxygen connectors, defibrillator, extension cables, sufficient space for the transport staff to move the patient), and ready to receive the patient in optimal conditions, are also vital prerequisites. The latest studies on patients during IHT show that many complications associated with equipment and collective and human management could have been anticipated [7, 15, 16, 52].
Competence of IHT teams
The Australian system of reporting AEs that occur in the anaesthesia-ICU setting (AIMS) [17] reported that 83% of AEs were the result of human error [15].
For patients on MV, risk prevention mainly depends on the competence of the escorting doctor: upper airway management (securing and correct positioning of artificial airway) [4, 7, 21], adequate ventilator settings (tested prior to departure: FiO2, PEEP, respiratory frequency, exhaled tidal volume (VTE), airway pressure and disconnection alarms) [4–6, 11, 14, 21, 23, 30, 53, 54], estimation of a sufficient quantity of oxygen for the entire transport duration with a 30-minute reserve [5, 6, 11, 21, 23] (bearing in mind that pneumatic ventilators require at least 50 bars to deliver a tidal volume, and that with turbine ventilators, a 1 m3 cylinder may only be able to independently supply pure oxygen for less than 30 minutes [9]), use of a portable suction unit or an available one at the destination site [4, 5, 11], monitoring of ETCO2 and interpretation of capnograms [4–6, 11, 14, 21, 23] (57% of patients had an ETCO2 monitor during diagnostic testing in Lovell’s study [15]), and optimisation of sedation or even curarisation of the patient according to their clinical status [4, 11, 23] (Damm links patient agitation and poor adaptation to the ventilator with the absence of an inspiratory trigger and a sedation level that has not been adapted for patient transport [9]).
Adapted transport equipment
Various pieces of equipment for improving IHT preparation have been evaluated [55, 56]. One particular stretcher (life support for trauma and transportation) used for the first time by the military, which integrates the majority of life-support devices and monitoring systems (ventilator, defibrillator, blood gasometry, infusion pumps) has been evaluated for the transport of civilian patients. Although IHT preparation time and the number of escorting personnel are significantly reduced, AE incidence is no different to using the classic type of stretcher.
The US Food and Drug Administration’s approval of portable ventilators in 2001 enabled mechanical ventilators to replace manual ones in up to 97% of IHTs in certain establishments [15]. MV during IHTs has shown its superiority over manual ventilation [57] in terms of oxygenation, constant tidal volume delivery, and regular respiratory cycles. However, a bench study analysis of several portable ventilators [58] revealed their inferiority compared to ICU ventilators, particularly due to the differences between their triggering systems, trapped volumes and their difficulty in maintaining a tidal volume. The choice of portable ventilator impacts on the patients chances of adapting and the level of sedation used.
AEs relating to the electrical breakdown (uncharged batteries) of cardio-respiratory monitoring equipment, ventilators or infusion pumps are often found [7, 9, 16]. Current recommendations advise new generation long lasting batteries (lithium), equipment tracking and maintenance, continuous charging, a sounding alarm in the case of weak battery life, and connecting the transport equipment to wall sockets as soon as possible [4–6, 21, 23].
A system for securing lines and leads has been proposed in order to limit tangles and knots that often form during patient transport [16].
Standardisation of practices — specific protocols for managing IHT
Given the contradictory results and low level of proof in clinical studies on IHT [24], intensive care and emergency medicine colleges and societies have updated their recommendations since 1999, thus providing clinicians with a set of general principles for the good practice of IHT [4–6, 11, 21, 23]. These recommendations represent a first step forwards in the improvement of patient safety and comfort during IHT, and their dissemination seems to have been fruitful since AE incidence during IHT has been on the decrease over the last decade [7, 9, 10, 12, 15, 18]. However, in studies by Lahner and Papson in 2007 [14, 16], the evaluation of serious AEs was unsatisfactory and brings to light the fact that the risks remain real (Table 1). Other prevention measures therefore need to be put into place.
Lahner and Gillman [12, 14] conclude that low AE incidence in their studies (≤ 40%) reflects the fact that their escorting doctors had a certain level of education and experience. One of the risk factors identified by Beckmann [7] was inadequate protocols for patient management during IHT, leading to haste and inattention by the transport teams, which probably led to non-observance of recommended IHT procedures. The author thereby emphasises the need for regular equipment and patient checks, and adherence to the protocols that have been put into place to limit AEs. Unlike Doring, Lovell and Damm [9, 10, 15], Lahner [14] found a link between IHTs carried out in the emergency context and AE onset, which is probably due to the lack of time for optimal stabilisation of the patient, and a lack of equipment checks before transport. The use of a systematic quick check-list for preparing patients for transport might enable teams to remember certain points that may otherwise have been forgotten.
Check lists — systematic and final check points
Management protocols which are either too vague or too exhaustive contribute to deviance or straying from practices for managing critically ill patients during IHT [33, 52]. Furthermore, accidents are generally preceded by other less serious events that have been ignored (Figure 2). These occur as a result of the association of human, individual or collective errors, with latent or system errors, all relating to the organisation and structure of care units [59]. The next step for reducing the morbimortality of IHT must lead to a method involving strict adherence to issued guidelines [16, 22, 52].
The field of anaesthesia has already been inspired by current evaluation methods and safety standards in the electro-nuclear industry and civil aviation [60]. More recently, a multicentric, international study involving several university surgical departments [61] evaluated the systematic use of a check-list in the operating theatre (containing nine essential anaesthetic and surgical check points), designed to improve communication within the team and the quality of care delivered to patients. A significant reduction in mortality rate and post-operative complications was demonstrated following the implementation of this check-list.
The use of a check-list which summarises the main points that need to be verified before, during and after IHT may help to reinforce adherence to the recommendations and to further improve IHT management [5, 16]. Several authors recommend the implementation of local standardised procedures which are specific to each establishment [4–6, 11, 15, 18, 21, 23, 62], and point out the potential benefits of check-lists [4–7, 14, 16, 18, 20, 21, 24, 34, 52, 62–66] for minimising complications arising from transport, particularly since re-checking has been known to limit 91% of AEs [7]. However, our research identified few practical and immediately applicable check-lists for IHT within ICU [4, 6, 7]. Beckmann [7] puts forward a list of recommendations for helping to prepare patients for IHT, but this is not directly applicable in practice since it contains general precautions rather than relevant detailed check points [52].
Based on our own experience, and having studied a range of international publications on IHT [5, 7, 9, 10, 12, 14–16, 21, 23], we propose a list of the main check points and steps that need to be taken before, during and after IHT. This quick, practical check-list (Additional file 1) contains a systematic list of final check points for before and after critically ill patients are moved, and includes: 1) systematic tasks to be carried out before each patient is transported, and 2) systematic patient and equipment checks (ABCDEF) to be carried out after each patient is moved, which focus on the essential points. This check-list only contains pragmatic aspects and avoids being too specific or too vague. It can be carried out quickly at the bedside, especially when the decision to transport the patient has been made in an emergency context. The adoption of this check-list by nursing and medical teams as well as hospital porters and retrieval teams (radiology, theatre) will also be a determining factor in its application and in the quality of the results. Simulation training would be appropriate for implementing and validating competency acquisition for transporting critically ill patients.
Conclusions
Good clinical sense and a risk-benefit analysis are the only current criteria for deciding on IHT. A sedated, haemodynamically unstable patient on MV, prepared and accompanied by an inexperienced team is a particularly risky combination.
Preparation and management are both crucial steps when transporting critically ill patients since they have a direct impact on the short- and medium-term prognosis of the patient. Having stabilised the critically ill patient before transport, technical, organisational and human factors must be the first targets for the primary prevention of IHT-related AEs. The creation of an IHT-monitoring database would enable the extent of the problem to be measured since, at the moment, not all AEs are declared. A system which tracks monitoring and automatically transfers data to the patient file would enable a real evaluation of the haemodynamic and respiratory changes that occur.
Overcoming the risks of IHT involves taking corrective action for all the causes, and applying methods that have been proven to work in other sectors of activity. A more widespread use of check-lists and proper training plans for teams are also expected to lead to an increase in IHT safety and a lowering of risks in the long-term.
Key messages
-
The IHT of critically-ill patients still involves considerable risk and AE incidence remains high.
-
Adapted IHT equipment and comprehensive training programs for all personnel involved are crucial for ensuring that risk factors are correctly anticipated and managed.
-
Providing ICUs and EDs with standardised procedures in the form of a check-list constitutes a significant step towards reducing the number of IHT-related AEs.
Abbreviations
- AE:
-
adverse event
- ED:
-
emergency department
- ETCO2:
-
end tidal carbon dioxide
- FiCO2:
-
fraction of inspired oxygen
- ICHT:
-
intracranial hypertension
- ICU:
-
intensive care unit
- IHT:
-
intrahospital transport
- MV:
-
mechanical ventilation
- PAMV:
-
pneumopathy acquired under mechanical ventilation
- PEEP:
-
positive end expiratory pressure
- RF:
-
risk factor
- TDM:
-
tomodensitometry
- VAP:
-
ventilator associated pneumonia
- VTE:
-
exhaled tidal volume.
References
-
Carlton PK Jr, Jenkins DH: The mobile patient. Crit Care Med 2008, 36: S255-257. 10.1097/CCM.0b013e31817da609
Article
PubMedGoogle Scholar
-
Taylor JO, Chulay , Landers CF, Hood W Jr, Abelman WH: Monitoring high-risk cardiac patients during transportation in hospital. Lancet 1970, 2: 1205-1208. 10.1016/S0140-6736(70)92176-8
Article
CAS
PubMedGoogle Scholar
-
Guidelines for the transfer of critically ill patients. Guidelines Committee of the American College of Critical Care Medicine; Society of Critical Care Medicine and American Association of Critical-Care Nurses Transfer Guidelines Task Force Crit Care Med 1993, 21: 931-937. 10.1097/00003246-199306000-00024
-
Intensive Care Society: Guidelines for the transport of the critically ill adult. 2002.2002. [http://www.ics.ac.uk]
Google Scholar
-
Minimum standards for intrahospital transport of critically ill patients Emerg Med (Fremantle) 2003, 15: 202-204. 10.1046/j.1442-2026.2003.00004.x
-
SIAARTI Study Group for Safety in Anesthesia and Intensive Care: Recommendations on the transport of critically ill patient. Minerva Anestesiol 2006, 72: XXXVII-LVII.
Google Scholar
-
Beckmann U, Gillies DM, Berenholtz SM, Wu AW, Pronovost P: Incidents relating to the intra-hospital transfer of critically ill patients. An analysis of the reports submitted to the Australian Incident Monitoring Study in Intensive Care. Intensive Care Med 2004, 30: 1579-1585. 10.1007/s00134-004-2177-9
Article
PubMedGoogle Scholar
-
Caruana M, Culp K: Intrahospital transport of the critically ill adult: a research review and implications. Dimens Crit Care Nurs 1998, 17: 146-156. 10.1097/00003465-199805000-00005
Article
CAS
PubMedGoogle Scholar
-
Damm C, Vandelet P, Petit J, Richard JC, Veber B, Bonmarchand G, Dureuil B: [Complications during the intrahospital transport in critically ill patients]. Ann Fr Anesth Reanim 2005, 24: 24-30.
Article
CAS
PubMedGoogle Scholar
-
Doring BL, Kerr ME, Lovasik DA, Thayer T: Factors that contribute to complications during intrahospital transport of the critically ill. J Neurosci Nurs 1999, 31: 80-86. 10.1097/01376517-199904000-00004
Article
CAS
PubMedGoogle Scholar
-
Ferdinande P: Recommendations for intra-hospital transport of the severely head injured patient. Working Group on Neurosurgical Intensive Care of the European Society of Intensive Care Medicine. Intensive Care Med 1999, 25: 1441-1443. 10.1007/s001340051096
Article
CAS
PubMedGoogle Scholar
-
Gillman L, Leslie G, Williams T, Fawcett K, Bell R, McGibbon V: Adverse events experienced while transferring the critically ill patient from the emergency department to the intensive care unit. Emerg Med J 2006, 23: 858-861. 10.1136/emj.2006.037697
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Haupt MT, Rehm CG: Bedside procedures. Solutions to the pitfalls of intrahospital transport. Crit Care Clin 2000, 16: 1-6. v 10.1016/S0749-0704(05)70094-4
Article
CAS
PubMedGoogle Scholar
-
Lahner D, Nikolic A, Marhofer P, Koinig H, Germann P, Weinstabl C, Krenn CG: Incidence of complications in intrahospital transport of critically ill patients—experience in an Austrian university hospital. Wien Klin Wochenschr 2007, 119: 412-416. 10.1007/s00508-007-0813-4
Article
PubMedGoogle Scholar
-
Lovell MA, Mudaliar MY, Klineberg PL: Intrahospital transport of critically ill patients: complications and difficulties. Anaesth Intensive Care 2001, 29: 400-405.
CAS
PubMedGoogle Scholar
-
Papson JP, Russell KL, Taylor DM: Unexpected events during the intrahospital transport of critically ill patients. Acad Emerg Med 2007, 14: 574-577. 10.1111/j.1553-2712.2007.tb01835.x
Article
PubMedGoogle Scholar
-
Shirley PJ: Australia has considerable experience of transporting critically ill patients. Bmj 1999, 319: 1137.
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Shirley PJ, Stott SA: Clinical and organisational problems in patients transferred from the intensive care unit to other areas within the hospital for diagnostic procedures. British Journal of Anaesthesia 2001, 87: 346-347.
Google Scholar
-
Szem JW, Hydo LJ, Fischer E, Kapur S, Klemperer J, Barie PS: High-risk intrahospital transport of critically ill patients: safety and outcome of the necessary «road trip». Crit Care Med 1995, 23: 1660-1666. 10.1097/00003246-199510000-00009
Article
CAS
PubMedGoogle Scholar
-
Wallace PG, Ridley SA: ABC of intensive care. Transport of critically ill patients. Bmj 1999, 319: 368-371.
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Warren J, Fromm RE Jr, Orr RA, Rotello LC, Horst HM: Guidelines for the inter- and intrahospital transport of critically ill patients. Crit Care Med 2004, 32: 256-262. 10.1097/01.CCM.0000104917.39204.0A
Article
PubMedGoogle Scholar
-
Waydhas C: Intrahospital transport of critically ill patients. Crit Care 1999, 3: R83-89. 10.1186/cc362
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Minimum standards for transport of critically ill patients Emerg Med (Fremantle) 2003, 15: 197-201. 10.1046/j.1442-2026.2003.00003.x
-
Stevenson VW, Haas CF, Wahl WL: Intrahospital transport of the adult mechanically ventilated patient. Respir Care Clin N Am 2002, 8: 1-35. 10.1016/S1078-5337(02)00014-X
Article
PubMedGoogle Scholar
-
Tice P: Intrahospital transport of critically ill adults: potential physiologic changes and nursing implications. Focus Crit Care 1991, 18: 424-428.
CAS
PubMedGoogle Scholar
-
Insel J, Weissman C, Kemper M, Askanazi J, Hyman AI: Cardiovascular changes during transport of critically ill and postoperative patients. Crit Care Med 1986, 14: 539-542. 10.1097/00003246-198606000-00004
Article
CAS
PubMedGoogle Scholar
-
Smith I, Fleming S, Cernaianu A: Mishaps during transport from the intensive care unit. Crit Care Med 1990, 18: 278-281. 10.1097/00003246-199003000-00006
Article
CAS
PubMedGoogle Scholar
-
Bercault N, Wolf M, Runge I, Fleury JC, Boulain T: Intrahospital transport of critically ill ventilated patients: a risk factor for ventilator-associated pneumonia—a matched cohort study. Crit Care Med 2005, 33: 2471-2478. 10.1097/01.CCM.0000185644.54646.65
Article
PubMedGoogle Scholar
-
Marx G, Vangerow B, Hecker H, Leuwer M, Jankowski M, Piepenbrock S, Rueckoldt H: Predictors of respiratory function deterioration after transfer of critically ill patients. Intensive Care Med 1998, 24: 1157-1162. 10.1007/s001340050739
Article
CAS
PubMedGoogle Scholar
-
Braman SS, Dunn SM, Amico CA, Millman RP: Complications of intrahospital transport in critically ill patients. Ann Intern Med 1987, 107: 469-473.
Article
CAS
PubMedGoogle Scholar
-
Mackintosh M: Transporting critically ill patients: new opportunities for nurses. Nurs Stand 2006, 20: 46-48.
Article
PubMedGoogle Scholar
-
McLenon M: Use of a specialized transport team for intrahospital transport of critically ill patients. Dimens Crit Care Nurs 2004, 23: 225-229. 10.1097/00003465-200409000-00008
Article
PubMedGoogle Scholar
-
Nagappan R: Transit care medicine—a critical link. Crit Care Med 2004, 32: 305-306. 10.1097/01.CCM.0000104929.60725.73
Article
PubMedGoogle Scholar
-
Fan E, MacDonald RD, Adhikari NK, Scales DC, Wax RS, Stewart TE, Ferguson ND: Outcomes of interfacility critical care adult patient transport: a systematic review. Crit Care 2006, 10: R6. 10.1186/cc3924
Article
PubMed Central
PubMedGoogle Scholar
-
Bellingan G, Olivier T, Batson S, Webb A: Comparison of a specialist retrieval team with current United Kingdom practice for the transport of critically ill patients. Intensive Care Med 2000, 26: 740-744. 10.1007/s001340051127
Article
CAS
PubMedGoogle Scholar
-
Uusaro A, Parviainen I, Takala J, Ruokonen E: Safe long-distance interhospital ground transfer of critically ill patients with acute severe unstable respiratory and circulatory failure. Intensive Care Med 2002, 28: 1122-1125. 10.1007/s00134-002-1348-9
Article
PubMedGoogle Scholar
-
van Lieshout EJ, de Vos R, Binnekade JM, de Haan R, Schultz MJ, Vroom MB: Decision making in interhospital transport of critically ill patients: national questionnaire survey among critical care physicians. Intensive Care Med 2008, 34: 1269-1273. 10.1007/s00134-008-1023-x
Article
PubMed Central
PubMedGoogle Scholar
-
Beyer AJ, Land G, Zaritsky A: Nonphysician transport of intubated pediatric patients: a system evaluation. Crit Care Med 1992, 20: 961-966. 10.1097/00003246-199207000-00011
Article
PubMedGoogle Scholar
-
Burtnyk S: Secondary transportation of critically ill people—implications for nurses and the need for specialist training. Intensive Crit Care Nurs 1992, 8: 234-239. 10.1016/0964-3397(92)90055-O
Article
CAS
PubMedGoogle Scholar
-
Edge WE, Kanter RK, Weigle CG, Walsh RF: Reduction of morbidity in interhospital transport by specialized pediatric staff. Crit Care Med 1994, 22: 1186-1191. 10.1097/00003246-199407000-00023
Article
CAS
PubMedGoogle Scholar
-
Gebremichael M, Borg U, Habashi NM, Cottingham C, Cunsolo L, McCunn M, Reynolds HN: Interhospital transport of the extremely ill patient: the mobile intensive care unit. Crit Care Med 2000, 28: 79-85. 10.1097/00003246-200001000-00013
Article
CAS
PubMedGoogle Scholar
-
Greco A: Development of an interfacility transport program for critically ill cardiovascular patients. AACN Clin Issues Crit Care Nurs 1990, 1: 3-12.
CAS
PubMedGoogle Scholar
-
Butler WE, Piaggio CM, Constantinou C, Niklason L, Gonzalez RG, Cosgrove GR, Zervas NT: A mobile computed tomographic scanner with intraoperative and intensive care unit applications. Neurosurgery 1998, 42: 1304-1310. discussion 1310-1301 10.1097/00006123-199806000-00064
Article
CAS
PubMedGoogle Scholar
-
Lichtenstein DA, Lascols N, Meziere G, Gepner A: Ultrasound diagnosis of alveolar consolidation in the critically ill. Intensive Care Med 2004, 30: 276-281. 10.1007/s00134-003-2075-6
Article
PubMedGoogle Scholar
-
Onders RP, McGee MF, Marks J, Chak A, Rosen MJ, Ignagni A, Faulx A, Schomisch S, Ponsky J: Natural orifice transluminal endoscopic surgery (NOTES) as a diagnostic tool in the intensive care unit. Surg Endosc 2007, 21: 681-683. 10.1007/s00464-007-9214-z
Article
PubMedGoogle Scholar
-
Reissig A, Kroegel C: Transthoracic ultrasound of lung and pleura in the diagnosis of pulmonary embolism: a novel non-invasive bedside approach. Respiration 2003, 70: 441-452. 10.1159/000074195
Article
PubMedGoogle Scholar
-
Goldman RK: Minimally invasive surgery. Bedside tracheostomy and gastrostomy. Crit Care Clin 2000, 16: 113-130. 10.1016/S0749-0704(05)70100-7
Article
CAS
PubMedGoogle Scholar
-
Jaramillo EJ, Treviño JM, Berghoff KR, Franklin ME Jr: Bedside diagnostic laparoscopy in the intensive care unit: a 13-year experience. JSLS 2006, 10: 155-159.
PubMed Central
PubMedGoogle Scholar
-
Porter JM, Ivatury RR, Kavarana M, Verrier R: The surgical intensive care unit as a cost-efficient substitute for an operating room at a Level I trauma center. Am Surg 1999, 65: 328-330.
CAS
PubMedGoogle Scholar
-
Uppal B, Flinn WR, Benjamin ME: The bedside insertion of inferior vena cava filters using ultrasound guidance. Perspect Vasc Surg Endovasc Ther 2007, 19: 78-84. 10.1177/1531003506298078
Article
PubMedGoogle Scholar
-
Van Natta TL, Morris JA Jr, Eddy VA, Nunn CR, Rutherford EJ, Neuzil D, Jenkins JM, Bass JG: Elective bedside surgery in critically injured patients is safe and cost-effective. Ann Surg 1998, 227: 618-624. 10.1097/00000658-199805000-00002
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Shirley PJ, Bion JF: Intra-hospital transport of critically ill patients: minimising risk. Intensive Care Med 2004, 30: 1508-1510. 10.1007/s00134-004-2293-6
Article
PubMedGoogle Scholar
-
Gervais HW, Eberle B, Konietzke D, Hennes HJ, Dick W: Comparison of blood gases of ventilated patients during transport. Crit Care Med 1987, 15: 761-763. 10.1097/00003246-198708000-00010
Article
CAS
PubMedGoogle Scholar
-
Hurst JM, Davis K Jr, Branson RD, Johannigman JA: Comparison of blood gases during transport using two methods of ventilatory support. J Trauma 1989, 29: 1637-1640. 10.1097/00005373-198912000-00008
Article
CAS
PubMedGoogle Scholar
-
Holst D, Rudolph P, Wendt M: Mobile workstation for anaesthesia and intensive-care medicine. Lancet 2000, 355: 1431-1432. 10.1016/S0140-6736(00)02147-4
Article
CAS
PubMedGoogle Scholar
-
Velmahos GC, Demetriades D, Ghilardi M, Rhee P, Petrone P, Chan LS: Life support for trauma and transport: a mobile ICU for safe in-hospital transport of critically injured patients. J Am Coll Surg 2004, 199: 62-68. 10.1016/j.jamcollsurg.2004.02.022
Article
PubMedGoogle Scholar
-
Nakamura T, Fujino Y, Uchiyama A, Mashimo T, Nishimura M: Intrahospital transport of critically ill patients using ventilator with patient-triggering function. Chest 2003, 123: 159-164. 10.1378/chest.123.1.159
Article
PubMedGoogle Scholar
-
Zanetta G, Robert D, Guerin C: Evaluation of ventilators used during transport of ICU patients — a bench study. Intensive Care Med 2002, 28: 443-451. 10.1007/s00134-002-1242-5
Article
CAS
PubMedGoogle Scholar
-
Sfez M, Serezat M: [Risk management in anesthesia]. Ann Fr Anesth Reanim 2001, 20: f196-201.
Article
CAS
PubMedGoogle Scholar
-
Helmreich RL: On error management: lessons from aviation. Bmj 2000, 320: 781-785. 10.1136/bmj.320.7237.781
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Haynes AB, Weiser TG, Berry WR, Lipsitz SR, Breizat AH, Dellinger EP, Herbosa T, Joseph S, Kibatala PL, Lapitan MC, Merry AF, Moorthy K, Reznick RK, Taylor B, Gawande AA, Safe Surgery Saves Lives Study Group: A surgical safety checklist to reduce morbidity and mortality in a global population. N Engl J Med 2009, 360: 491-499. 10.1056/NEJMsa0810119
Article
CAS
PubMedGoogle Scholar
-
Shirley PJ, Stott SA: Intrahospital transport of critically ill patients. Anaesth Intensive Care 2001, 29: 669.
CAS
PubMedGoogle Scholar
-
Stevenson A, Fiddler C, Craig M, Gray A: Emergency department organisation of critical care transfers in the UK. Emerg Med J 2005, 22: 795-798. 10.1136/emj.2004.017822
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Gray A, Bush S, Whiteley S: Secondary transport of the critically ill and injured adult. Emerg Med J 2004, 21: 281-285. 10.1136/emj.2003.005975
Article
PubMed Central
CAS
PubMedGoogle Scholar
-
Ligtenberg JJ, Arnold LG, Stienstra Y, van der Werf TS, Meertens JH, Tulleken JE, Zijlstra JG: Quality of interhospital transport of critically ill patients: a prospective audit. Crit Care 2005, 9: R446-451. 10.1186/cc3749
Article
PubMed Central
PubMedGoogle Scholar
-
Runcie CJ, Reeve WR, Wallace PG: Preparation of the critically ill for interhospital transfer. Anaesthesia 1992, 47: 327-331. 10.1111/j.1365-2044.1992.tb02175.x
Article
CAS
PubMedGoogle Scholar
Download references
Acknowledgements
The authors would like to acknowledge M Cole for her contribution in re-reading the manuscript.
Author information
Authors and Affiliations
-
Department of Emergency Medicine, Jean Minjoz University Hospital, College Station, Besançon, 25030, France
Benoît Fanara, Cyril Manzon, Olivier Barbot, Thibaut Desmettre & Gilles Capellier
Authors
- Benoît Fanara
You can also search for this author in
PubMed Google Scholar - Cyril Manzon
You can also search for this author in
PubMed Google Scholar - Olivier Barbot
You can also search for this author in
PubMed Google Scholar - Thibaut Desmettre
You can also search for this author in
PubMed Google Scholar - Gilles Capellier
You can also search for this author in
PubMed Google Scholar
Corresponding author
Correspondence to
Gilles Capellier.
Additional information
Competing interests
Dr Gilles Capellier received funding from Resmed company to attend a conference. The other authors declare that they have no competing interests.
Authors’ contributions
All authors conceived the study, and participated in its design. BF and GC performed the literature search and abstracted the data. BF wrote the first draft of the manuscript, which was then revised for intellectually important content by all authors. All authors read and approved the final manuscript.
Electronic supplementary material
Authors’ original submitted files for images
Rights and permissions
About this article
Cite this article
Fanara, B., Manzon, C., Barbot, O. et al. Recommendations for the intra-hospital transport of critically ill patients.
Crit Care 14, R87 (2010). https://doi.org/10.1186/cc9018
Download citation
-
Received:
-
Revised:
-
Accepted:
-
Published:
-
DOI: https://doi.org/10.1186/cc9018
Keywords
- Transport Team
- Adverse Event Incidence
- Transport Organisation
- Portable Ventilator
- Emergency Context