Дата публикации 12 октября 2018Обновлено 5 июня 2023
Определение болезни. Причины заболевания
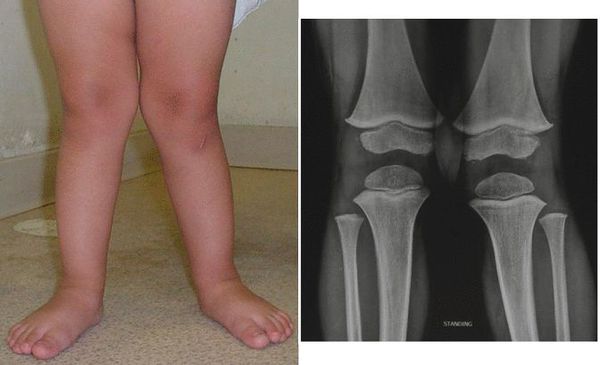
Плоскостопие — ортопедическое заболевание, заключающееся в изменении конфигурации стопы. Оно не является деформацией как таковой. При плоскостопии наступает сглаживание естественных, характерных для здорового человека анатомических вогнутостей — сводов стопы.[10]
Анатомия стопы при плоскостопии:
Плоскостопие — всегда приобретённая патология, она формируется в процессе развития и жизни. Но при этом доказана очевидна роль наследственности в развитии плоскостопия: существует ряд врождённых и наследуемых состояний, которые приводят к развитию плоскостопия, даже без провоцирующих факторов.[6]
Плоскостопие вызывается комплексом причин и условий. Основной причиной плоскостопия можно считать современный образ жизни.[1]
Особенности плоскостопия у детей
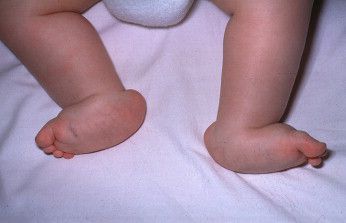
Все дети рождаются с плоскостопием — это физиологическая норма, свойственная новорождённому.[34] Во время роста ребёнка стопа должна «созревать», постепенно переставая быть плоской и обретая своды (вогнутости).[10]
Для формирования сводчатой стопы нужны крепкие мышцы и их несимметричное развитие. Эти условия выполняются в естественных условиях, при активном образе жизни и босой ходьбе в природном ландшафте.[18] Именно развитые мышцы, крепящиеся с помощью сухожилий к пока ещё мягким, податливым как хрящи костям, своей тягой формируют правильные своды. Но в сегодняшних реалиях детская стопа не сталкивается с побуждающими к развитию мышц и костей факторами.[9] Вместо неровностей и шероховатой структуры земли ребёнок начинает ходить дома по плоскому полу, а на улице — в обуви. В таких адаптированных условиях мышцы не напрягаются, стопа не работает в полной мере и не обретает сводов.[1]
Повышенное внимание врачей к плоскостопию объяснимо ранними необратимыми нарушениями в стопах:
- разрушением хрящей суставов;
- интенсивной болью;
- ограничением подвижности.
Плоскостопие у взрослых
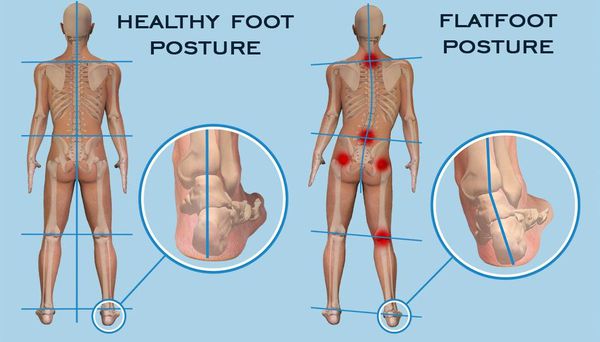
Уже в молодом возрасте плоскостопие, оставленное без внимания, проявляет себя дискомфортом в икроножных областях, повышенной утомляемостью при ходьбе и беге. В действительности, первые симптомы могут сигнализировать об обширных, но пока не проявившихся проблемах.[2] Уплощение сводов стопы ведёт к нарушению биомеханики ходьбы. Теряются присущие здоровой стопе податливость и амортизация, так необходимые для сглаживания неровностей и толчков при ходьбе. Без этого важного свойства не «погашенную» стопой нагрузку принимают на себя суставы. Организм пытается себя защитить себя — идёт вынужденное перераспределение нагрузки при ходьбе. Увы, не лучшим образом. Это затрагивает не только стопы и голени. Цепочка патологических сдвигов идёт восходяще: от неправильно перераспределённой нагрузки страдают суставы стопы, голеностопные, коленные и тазобедренные суставы. Конечным «адресатом» плоскостопия, становится позвоночник [29]. В итоге у людей с плоскостопием начинают болеть колени, возникает боль в области ягодиц и поясницы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы плоскостопия
Симптомы заболевания проявляются быстро, но неспецифично, так как плоскостопие — диагноз клинического поиска. Это значит, что больной почти не предъявляет жалоб, а заболевание выявляет врач, как правило, во время профилактического осмотра.[16]
Отчасти, в скудной симптоматике и отсутствии жалоб есть положительный момент — плоскостопие протекает компенсировано, не принося дискомфорта пациенту. Если человек не подвергает себя физическим нагрузкам, такое состояние может затянуться на годы, не влияя на самочувствие и трудоспособность.
Первые признаки плоскостопия
Внимательный опрос всё же позволяет выявить самые частые симптомы:
- повышенную утомляемость ног при ходьбе и длительном стоянии;
- дискомфорт и болезненность в стопах.[3]
Пациенты отмечают быстрое появление усталости в стопах и икроножных областях при ходьбе и длительном статичном положении. Возникает спастическая, ноющая боль, проходящая после отдыха в горизонтальном положении. Дискомфорт в стопах и в голенях может предшествовать боли.
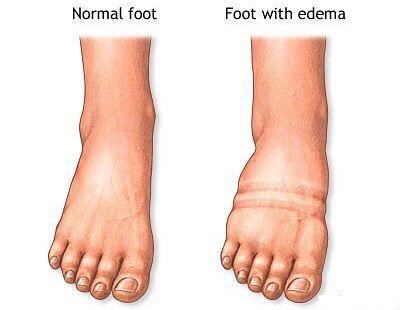
Часто больные замечают прогрессирующий характер симптомов — указанные жалобы начинают появляться уже при меньших нагрузках, а дневной отдых не снимает негативные ощущения полностью. Отдельным, хоть и редким симптомом является отёчность стоп и голеней, появляющаяся к вечеру.[18]
Обращает на себя внимание и трудность подбора обуви, несоответствие её привычного размера. Пациентам с плоскостопием даже качественная обувь может казаться неудобной из-за нарушения анатомии стопы. При плоскостопии распластанность стопы ведёт к постепенному увеличению длины следа, что вынуждает пациентов покупать обувь «свободнее» на 0,5-1 размера.
Отдельным симптомом при плоскостопии является неравномерное изнашивание обуви — пациенты замечают несимметричное истирание подошв обуви. К тому же, подошва истирается сильнее и в нехарактерных (сравнительно с обувью здорового человека) местах.[24]
Ранним симптомом является нарушение позы и походки — в положении стоя, легко заметить патологическую установку ног. При ходьбе этот дисбаланс выглядит ещё грубее, проявляясь асимметрией походки, её «неуклюжестью» и механичностью.[9]
В силу компенсаторных возможностей организма большинство симптомов обычно не специфичны, субъективны и не расцениваются серьёзно из-за их слабой выраженности. В связи с этим требуются комплексные и объективные методы диагностики.
Патогенез плоскостопия
Патогенез плоскостопия разнится. Изменчивым является только инициирующий (причинный) фактор. Остальной каскад нарушений, как правило, одинаковый и не зависит от причины.
Несостоятельность мышечной и фиброзной тканей — глобальный патогенетический ключ плоскостопия. Под несостоятельностью указанных тканей понимают нарушение их растяжимости. Это характерно для системных особенностей организма, например, для дисплазии соединительной ткани.[10]
Если говорить о связках, то в случае плоскостопия им характерна повышенная растяжимость. Они не способны выдерживать весовые (статические) нагрузки, что ведёт к «распластыванию» (потере формы) стопы.
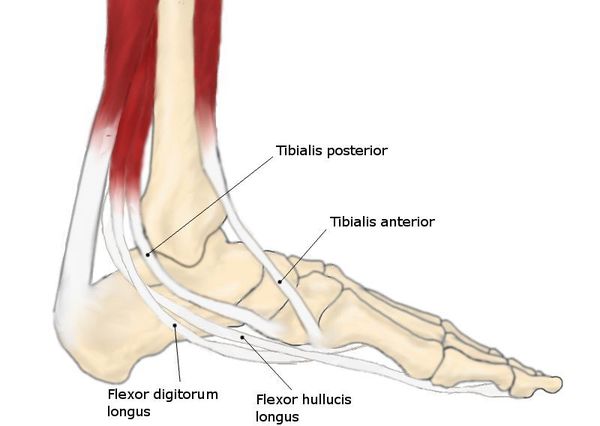
Крепость связок, их свойство сохранять форму — то, что вместе с мышцами позволяет поддерживать постоянство сводов стопы. Мышцы же выступают в роли динамического компонента. В отличие от связок, они легко изменяют свою длину, адаптируя своды стопы к ударным нагрузкам при ходьбе.[17] Это позволяет за счёт тонуса формировать своды стопы, отчасти изменяя их выраженность.
Стопа с врождённо состоятельными связками и мышцами способна сохранять постоянство сводов даже в неблагоприятных условиях, например, на фоне избыточного веса и физических перегрузок. Врождённая предрасположенность к плоскостопию в виде несостоятельности мышц и связок, в свою очередь, приведёт к плоскостопию даже при исключении всех потенциально провоцирующих факторов плоскостопия.[19]
Не менее важно состояние костной ткани, вовлечённой в патогенез плоскостопия. Пластичность кости, степень её зрелости и способность к трансформации по-своему влияют на развитие плоскостопия: пока эти «параметры» корректируемы (в детском возрасте), есть шанс изменить ход болезни.[1]
Возрастной патогенез плоскостопия влияет на обратимость процессов — возможность повернуть вспять процессы плоскостопия. Данное заболевание, развившееся у взрослого человека, не может быть излечено радикально: отсутствие активного роста костей стопы, сниженная способность к восстановлению мышечной ткани и сформировавшиеся связки не дают шанса воздействовать на звенья патогенеза.[35]
Немалую роль в формировании плоскостопия играют вторичные изменения — те проявления, с помощью которых организм адаптируется к потерявшей свою упругость стопе. Они происходят не только в самой стопе, но и в других сегментах опорно-двигательной системы. В случаях стойких изменений клиническое течение плоскостопия разительно отличается от варианта течения заболевания без вторичных нарушений. Помня о вторичных патогенетических проявлениях, врачи не всегда стремятся их излечить, расценивая как допустимую приспособительную реакцию.[16]
Классификация и стадии развития плоскостопия
Выделяют два вида плоскостопия:
- врождённое плоскостопие, или первичное — возникающее как самостоятельное заболевание;
- приобретённое плоскостопие, или вторичное — ставшее проявлением другого заболевания.
Плоскостопие классифицируется и по причинам появления:[33]
- Врождённая предрасположенность к плоскостопию — возникает на этапе внутриутробного развития и приводит к неблагоприятному и быстро прогрессирующему плоскостопию с появлением деформаций стопы на фоне грубых анатомических нарушений.[19]
- Статическое плоскостопие — медленно прогрессирующий вариант заболевания, связанный с недостаточностью мышечно-связочного аппарата стопы. В этом случае развитие заболевания зависит от образа жизни пациента (характера его работы, физических нагрузок и сопутствующих заболеваний).
- Рахитическое плоскостопие — развивается на фоне общего заболевания, когда костная ткань утрачивает жёсткость и легко теряет форму даже без нагрузок.
- Паралитическое плоскостопие — возникает как результат нарушения функции мышц. В этом случае мышцы не контролируются организмом (либо контролируются не в полной мере) по причине неврологических нарушений.
- Травматическое плоскостопие — результат травмы (как правило, перелома). Своды стопы опускаются из-за нарушения её анатомии после перелома трубчатых или губчатых костей стопы.
По характеру снижения высоты сводов выделяют:
- поперечное плоскостопие — снижение (или полная утрата) поперечного свода стопы;
- продольное плоскостопие — снижение (или полная утрата) продольного свода стопы;
- комбинированное плоскостопие — сочетанное уплощение продольного и поперечного сводов.[9][16]
Степени плоскостопия
Клиническое значение представляет классификация плоскостопия по степени: прогрессивно снижающийся свод стопы от первой до третьей степени. Эта классификация рентгенологическая, а потому весьма объективная. Рентгеновский снимок используется для анализа углов свода стопы и оценки дополнительных костных изменений на фоне плоскостопия.
Для формирования диагноза также применима классификация плоскостопия с учётом осложнений, в которой указывается факт осложнения и его разновидность.[33]
Стадийность течения плоскостопия не выделяется большинством авторов. Памятуя о показаниях и противопоказаниях к ортопедической коррекции, простое разделение на фиксированное и нефиксированное плоскостопие вполне себя оправдывает.
При фиксированном плоскостопии уплощённость сводов стопы сохраняется даже без нагрузки. При нефиксированном плоскостопии своды стопы «возвращаются», как только прекращается нагрузка на ноги. Часто выражение «фиксированное плоскостопие» путают с понятием «статическое плоскостопие», несмотря на то, что термины принадлежат классификациям по разным признакам.
Осложнения плоскостопия
Осложнения возникают в результате длительно протекающего плоскостопия. Нарушение конфигурации стопы приводит к дисбалансу нагрузок в её определённых частях. Длительное время организм работает, приспособившись к проблемам и не «выдавая» их.[25] Но в итоге возникает каскад осложнений:
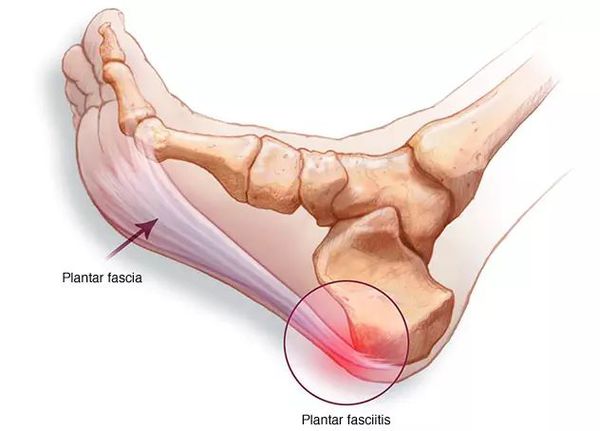
- фасциит/миозит (воспаление мышц и их оболочек);
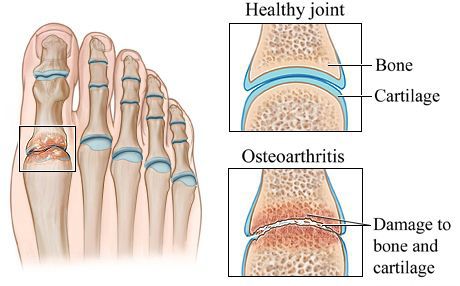
- остеоартрит (разрушение суставов);
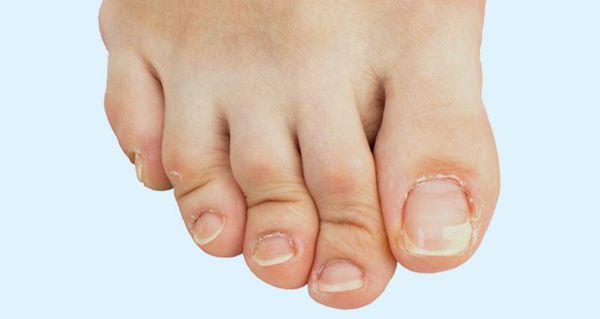
- деформации пальцев стопы;
- нарушение походки;
- компенсаторные заболевания других суставов и позвоночника.
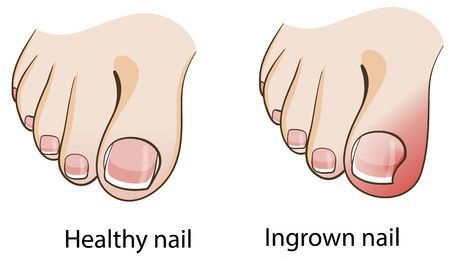
Отдельным пунктом осложнений стоят местные нарушения: появление натоптышей, мозолей, потёртостей и врастание ногтей.
Указанные осложнения могут проявляться как по отдельности, так и в комплексе.
Самое очевидное осложнение, с которым больные обращаются к врачу — миофасцит и связанный с ним болевой синдром.[9] Боль возникает из-за воспаления мышц стопы и их оболочек, чрезмерно растянутых на распластанном костном каркасе стопы. Неестественная установка плоской стопы приводит к ударной нагрузке во время ходьбы — происходит микротравматизация одних и тех же участков. Так, стопа травмируется ежедневно, не имея возможности и времени для заживления, а боль при этом сохраняется.
Остеоартрит — результат длительных многолетних перегрузок суставов уплощённой стопы. Он характеризуется преждевременной изношенностью суставов, не свойственной пациенту в его возрасте. Истончается суставной хрящ, страдают мягкие ткани, окружающие сустав, нарушается подвижность и появляется боль в суставе.
Деформация пальцев — прогнозируемый итог плоскостопия, протекающего без лечения и коррекции.[22] Ослабленный связочный аппарат и мышцы не сохраняют правильного соотношения костей стопы — пальцы «наползают» друг на друга. Появляются деформации по типу углового отклонения, когтеобразных и молоткообразных пальцев, что затрудняет ношение обуви и усугубляет нарушения походки.
Хорошо заметным и часто встречающимся осложнением является вросший ноготь. Пациенты с этим осложнением могут долго лечиться у специалиста-подолога, не сразу попадая к травматологу-ортопеду. После ортопедической коррекции плоскостопия, как правило, проблема с вросшим ногтем отступает.[10]
Почему при плоскостопии нарушается осанка
Хромота, отсутствие или укорочение фазы переката стопы, вынужденная установка стопы — всё это делает походку человека с плоскостопием узнаваемой издалека. Такая походка в итоге приводит к перегрузочным реакциям в других суставах нижних конечностей, позвоночнике и нарушениям осанки.[32]
Все перечисленные осложнения приведены в порядке убывания частоты их встречаемости. Однако длительный «стаж» плоскостопия и отсутствие лечения могут привести к появлению любого из этих осложнений.
Диагностика плоскостопия
Плоскостопие диагностируется путём детализации жалоб пациента. Проводится опрос для уточнения образа жизни, характера нагрузок и предрасположенности к деформации.
Ведущую роль в диагностике играет обыкновенный осмотр стоп. Существует изобилие клинических тестов и методик, позволяющих без использования аппаратуры не только выставить диагноз, но и получить информацию о степени заболевания и осложнениях.[10]
Врач выполняет осмотр под нагрузкой, без нагрузки и в динамических условиях (при ходьбе). Для объективизации картины оценивается степень снижения сводов стопы в сантиметрах, уточняется характер установки стоп угломером.
Первичный осмотр с клиническими тестами и грамотно собранный анамнез — важный этап диагностики плоскостопия, проводимый без сложных инструментальных исследований.
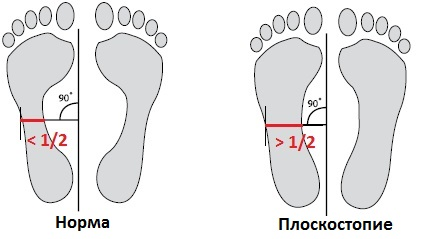
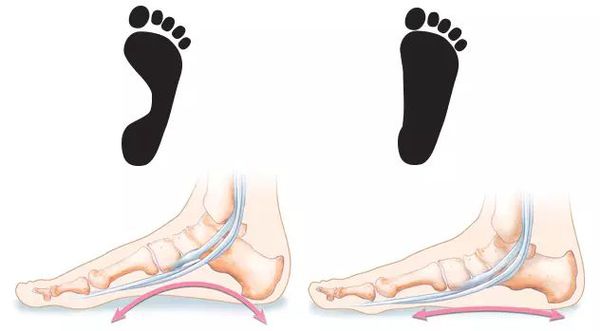
При массовом обследовании стоп с целью выявления бессимптомного плоскостопия (скрининг) хорошо зарекомендовал себя метод плантоскопии.[30] Его суть заключается в изучении отпечатка стопы в положении стоя. В норме стопа с хорошо выраженными сводами не полностью соприкасается с опорной поверхностью: пятно контакта вырисовывается отчасти в переднем отделе стопы, по её наружному краю и в пяточной области. Чем сильнее выражено плоскостопие, тем обильнее заполняется контур стопы и исчезают естественные «просветы».
Плантоскопия позволяет увидеть и оценить отпечаток стопы на специальном опорном экране. Иногда плантоскопию называют подоскопией, подографией и плантовизиографией.[25] Существующие разновидности плантоскопии не влияют на суть метода: плантография — отпечаток на бумаге, компьютерная плантоскопия — изображение на мониторе.
После нанесения меток на отпечаток/изображение следа легко определяется вид и степень плоскостопия.[30][36] Эта процедура даёт возможность быстро, точно и безвредно выявить патологию, направляя пациентов для дальнейшего детального обследования.
«Золотым стандартом» диагностики является рентгенография стопы. Получив рентгеновский снимок стопы и измерив расстояния между костными ориентирами, врач обладает точной информацией о заболевании.[28] Снимок пригоден для определения степени плоскостопия, оценки осложнений в виде артроза и выявления деформации.[5] Кроме того, рентгенография обязательна в экспертных вопросах трудоспособности, пригодности к военной службе и спортивным нагрузкам.
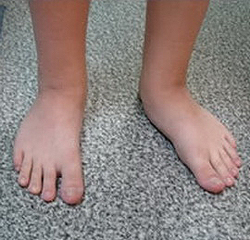
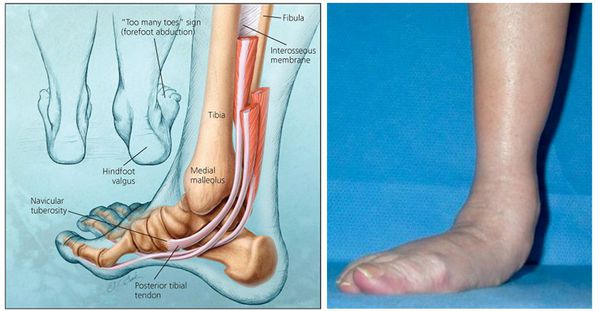
Чем плоскостопие отличается от косолапости
Плоскостопие и косолапость различаются даже внешне: при плоскостопии теряется высота продольного и поперечного сводов стопы (исчезает арка стопы), а при косолапости стопа поворачивается внутрь и сгибается в сторону подошвы, что выглядит как избыточно глубокий свод стопы.
Лечение плоскостопия
Плоскостопие лечится как консервативно (безоперационно), так и оперативно. Способ лечения определяется индивидуально для каждого пациента. Учитываются:
- возраст больного;
- степень плоскостопия;
- его прогрессирование;
- наличия осложнений;
- ограничение жизнедеятельности пациента и его потребности в обезболивающих препаратах.
Независимо от выбранной врачом тактики лечения плоскостопия, на быстрый и идеальный результат рассчитывать не приходится, так как плоскостопие — тяжело поддающаяся коррекции патология, требующая не только скрупулёзности от врача и полного понимания происходящего, но и выдержки, сил и дисциплины от пациента.
Лечение плоскостопия длительное и обязательно комплексное. Зачастую хорошим результатом считается отсутствие прогрессирования плоскостопия. Основная масса пациентов получает консервативное лечение.
Результативность лечения у детей выше, чем у взрослых пациентов. По причине продолжающегося формирования и роста стопы полное излечение у них вполне достижимо. В случае плоскостопия у взрослых применяется поддерживающая терапия, направленная на предупреждение ухудшения состояния.
Комплексное лечение плоскостопия включает:
- противовоспалительную терапию;
- лечебную физкультуру на укрепление мышц стопы и голени;
- физиотерапию;
- применение ортопедических стелек;
- кинезиотейпирование;
- дозирование физических нагрузок;
- правильный выбор обуви.
Противовоспалительная терапия снимает болевые ощущения, вызванные воспалением, расширяя двигательный режим пациента.
Физические упражнения при плоскостопии
Лечебная физкультура призвана укрепить мышцы, способные формировать своды стопы. Проводится она с учётом тонизирования ослабленных групп мышц и одновременного расслабления спазмированных мышц. Это позволяет отчасти вывести стопу из патологической установки.[13]
Другие методы лечения плоскостопия
Физиотерапия выполняет дублирование функций лечебной физкультуры, но без активного участия пациента.
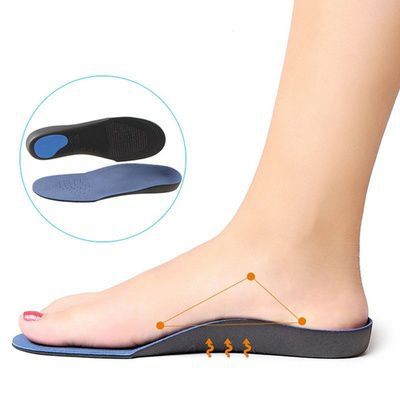
Использование ортопедических стелек позволяет быстро и безболезненно скорректировать неправильное положение стопы.[24] Стелька выполняет пассивную коррекцию — она приносит выраженное облегчение, но не улучшает состояние мышц. Потому стелька не должна расцениваться как единственный метод лечения.
Кинезиотейпирование — относительно новый способ терапии, пригодный для решения задач обезболивания, противоотёчного эффекта, поддержания тонуса мышц, профилактики травм и маршевых перегрузок на фоне плоскостопия.
Пациенты с плоскостопием должны соблюдать лечебный режим — ограничивать длительные пешие передвижения, статические нагрузки в положении стоя, перенос тяжестей.[31]
Какая обувь нужна при плоскостопии
Обувь должная быть удобной, хорошо держать форму и фиксировать стопу, а также иметь жёсткую подошву и невысокий каблук.[10][15]
Операция при плоскостопии
Ожидать восстановления сводов стопы у взрослого пациента, даже после проведённого в полном объёме консервативного лечения, не имеет смысла. Стопа уже не пластична и не может изменить свою форму, так как прекратила рост.[9]
Одним из радикальных методов лечения у взрослых может стать операция, однако и здесь есть досадные особенности. Техника операций предполагает вмешательство на мягких тканях, в основном на сухожилиях. Эти пластические операции призваны восстановить своды стопы.[4] Такая специфика приводит к частым рецидивам — плоскостопие возникает вновь, спустя несколько лет после операции. Это связано с растяжимостью тканей, посредством которых выполнялась пластика.[26] Попытки работы на костях или применение искусственных трансплантатов тоже не увенчались успехом.
Хорошие результаты наблюдаются после корригирующих операций. В этом случае пластика сводов стопы не выполняется.[21] Хирург устраняет возникшие в результате плоскостопия деформации, ликвидирует анатомические преграды, ограничивающие функцию стопы, не влияя на изначальную их причину.[12] Подобная симптоматическая хирургия помогает улучшить качество жизни и повысить активность пациентов.[14]
Массажные коврики при плоскостопии
Массажные коврики будут полезны детям от 3 до 5 лет. Их рекомендуется применять не только при патологии стопы, но и здоровым детям для правильного её формирования. Однако коврики нельзя считать самостоятельным способом лечения и профилактики, это только часть комплексной лечебной физкультуры. Кроме того, учитывая непоседливость детей и быструю потерю интереса к упражнениям, очень сложно добиться того, чтобы ребёнок тренировался на нём столько, сколько необходимо.
Хороший массажный коврик должен повторять свойства природной поверхности: содержать шероховатые участки различной формы и размера, выпуклости и впадины, плавные и прерывистые рельефы, элементы различной жёсткости. Несмотря на термин «массажный», принцип работы коврика заключается не в массаже, а в тренировке мышц имитацией нагрузок, необходимых нашим стопам.
Как выбрать ортопедические стельки при плоскостопии
Выбор ортопедических стелек при плоскостопии основан на диагнозе, выставленном ортопедом-травматологом. Грамотный врач порекомендует не только вид стелек, но и необходимые ортопедические элементы, которые должны в них содержаться. Это позволит выбирать изделия, не привязываясь к определённым производителям.
Подбирая стельки при плоскостопии самостоятельно, можно не только не получить пользы, но и ухудшить состояние. Если обстоятельства всё же вынуждают делать самостоятельный выбор, лучше купить стельки с одноимённым названием патологии стопы. Стельки не должны быть жёсткими, их нужно тщательно примерять. Именно в ходе примерки можно выяснить, что они не подходят: в этом случае сразу же возникнет боль в месте давления стельки. При удачном выборе она, как правило, будет легко давить на кожу.
Прогноз. Профилактика
Прогнозы плоскостопия зависят от причин его возникновения.
Если плоскостопие развилось в раннем возрасте на фоне тяжёлых системных заболеваний скелета (в том числе врождённой патологии), то протекает оно неблагоприятно. В этом случае плоскостопие не ограничивается лишь утратой сводов стопы — в скором времени возникают осложнения в виде грубых деформаций, устойчивых к попыткам ортопедической коррекции. Рано развивается остеоартрит с присущим ему болевым синдромом и дисфункцией суставов. Активность пациентов ограничивается, возникает риск инвалидизации.[20] Похожим образом может протекать и паралитическое плоскостопие.
Статическое плоскостопие более «отзывчивое» к терапии. Коррекция образа жизни и традиционное комплексное лечение надёжно замедляют развитие плоскостопия, которое в подобном своём проявлении редко приводит к утрате трудосопособности.
Посттравматическое плоскостопие требует агрессивного хирургического подхода. Своевременно и качественно сопоставленный перелом и восстановленная анатомия стопы позволит предупредить «проседание» сводов.
Профилактика плоскостопия — нетривиальная задача. Она направлена на контингент детского возраста. Требуется пристальное наблюдение в рамках плановых осмотров травматолога. Важно не пропустить интервал, когда плоскостопие впервые проявляется у ребёнка.[20] Этот период благоприятный для лечения, оно окажется эффективным и незатяжным. Увы, интервал этот очень короткий. Инструктаж родителей с целью самоконтроля и обучение ортопедической гигиене — шанс на значительное снижение рисков плоскостопия.[11] Своевременное лечение заболеваний, провоцирующих плоскостопие, снижает процент патологии.
Анализ физических нагрузок и их дозирование актуальны как для детей, так и для взрослых.[23] Это связано с тем, что плоскостопие на фоне перегрузок часто встречается не только в быту, но и в спорте высоких достижений.[8]
Единственный способ активной профилактики плоскостопия — возвращение функции стопы.[7] Только потребность в сложных, ловких и отточенных движениях будет формировать у растущего ребёнка мышечный массив, «вытягивающий» кости стопы с характерными для неё особенностями сводчатости.
Освобождая стопу из «заточения» в обуви, возвращая стопе возможность преодоления рытвин, перепадов и кочек, мы побуждаем её развитие. Стопа подвластна правилам развития органа. Потребность в функции порождает характерную для органа анатомию — незыблемое утверждение эволюционной теории. Задача реабилитологии и гигиены — сформировать новый алгоритм нагрузок, тренировок, образцов поведения, которые позволят не утратить здоровье стопы в современных условиях.[27]
Освобождение от армии при плоскостопии
От призыва на военную службу освобождает лишь 3-я степень продольного плоскостопия. При 1-й степени выставляется категория годности А, при 2-й степени — категория годности Б.
Дают ли освобождение от физкультуры ребёнку при плоскостопии
Ребёнка освобождают от физкультуры, если появились симптомы: боль в определённых группах мышц голени и стопы. Боль возникает во время занятий физкультурой или вскоре после неё и снижает переносимость нагрузки. При прогрессировании или тяжёлой степени плоскостопия и неблагоприятном прогнозе врач может рекомендовать исключить отдельные виды нагрузки, например длительный бег и прыжки.
Какими видами спорта можно заниматься при плоскостопии
Если выполнена ортопедическая коррекция (стельками или обувью) и при тренировках не возникает боль в стопе, то можно заниматься любыми видами спорта. Когда из-за плоскостопия не получается выполнять поставленные спортивные задачи, рекомендуется перейти на любительский уровень тренировок.
Библиографическое описание:
Шерхова, Д. З. Плоскостопие. Клинические проявления, диагностика и лечение / Д. З. Шерхова, В. С. Гамаонова. — Текст : непосредственный // Молодой ученый. — 2023. — № 4 (451). — С. 137-139. — URL: https://moluch.ru/archive/451/99441/ (дата обращения: 23.09.2023).
Плоскостопие — это изменение формы стопы, при котором происходит уплощение ее поперечного и продольного сводов с потерей амортизирующей функции. Данная патология встречается у 15–20 % взрослого населения, причем у женщин чаще, чем у мужчин.
Факторы, способствующие формированию плоскостопия:
– наследственная предрасположенность;
– повышенная физическая нагрузка на ноги;
– избыточная масса тела;
– ношение обуви на высоком каблуке;
– возрастная атрофия мышц;
– травмы стопы;
– дефицит витаминов и микроэлементов.
Также плоскостопие может возникнуть как осложнение полиомиелита в результате паралича мышц подошвы и голени.
Классификация
По происхождению:
– врожденная плоская стопа;
– статическое плоскостопие;
– паралитическое плоскостопие;
– травматическое плоскостопие;
– рахитическое плоскостопие.
По характеру снижения высоты сводов:
– продольное плоскостопие — уплощение продольного свода стопы;
– поперечное плоскостопие- уплощение поперечного свода стопы;
– комбинированное плоскостопие.
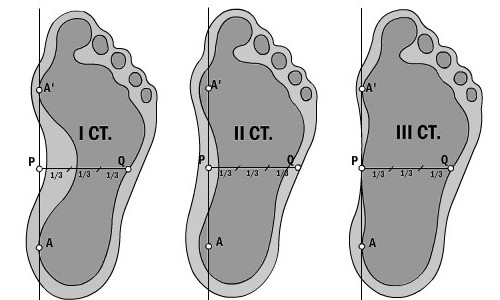
Рентгенологическая классификация характеризует плоскостопие по степени снижения свода стопы. В соответствии с этим выделяют 3 степени:
1 степень- характеризуется ослаблением связочного аппарата, деформация слабо выражена;
2 степень- изменения стопы определяются внешне, свод резко уменьшен;
3 степень- резко выражены изменения стопы.
В отношении поперечного плоскостопия в зависимости от выраженности угла между I пальцем и I плюсневой костью выделяют следующие степени:
– I степень- угол < 20 градусов;
– II степень- угол от 20 до 35 градусов;
– III степень- угол > 35градусов.
В отношении продольного плоскостопия в зависимости от высоты свода стопы выделяют:
– I степень- высота свода стопы около 35 мм;
– II степень- высота свода 25–17 мм;
– III степень- высота свода < 17 мм.
Симптомы плоскостопия
Основными признаками заболевания являются чувство тяжести в ногах, боли в стопах и мышцах голени. Болевые ощущения усиливаются при длительном пребывании на ногах, особенно к концу дня, после отдыха они ослабевают. При медленном развитии заболевания болезненные ощущения могут быть незначительными или даже отсутствовать. Помимо данных симптомов плоскостопие может проявляться отечностью стоп, изменением и утяжелением походки, появлением натоптышей.
Диагностика
Диагностика плоскостопия включает: плантографию, подометрию с определением индеска Фридланда, подографию, рентгенографию.
Плантография- метод диагностики плоскостопия, заключающийся в получении отпечатка стопы.
Подометрия- метод диагностики плоскостопия, при котором определяется индекс по Фридленду продольного и поперечного сводов стоп.
Индекс Фридленда вычисляется по следующей формуле: (H х 100): L, где H — высота стопы, L — длина стопы.
На основании подометрического индекса определяют присутствие деформации:
– 29–31 — норма; 27–29 — плоскостопие; менее 25 — выраженное плоскостопие.
«Золотым стандартом» диагностики плоскостопия является рентгенография стопы, которая позволяет определить расположение, состояние костей и степень деформации.
Лечение
Консервативная терапия включает в себя лечебный массаж, физиотерапевтические процедуры, ЛФК, ортопедические стельки.
Лечебный массаж особо эффективен на ранних стадиях развития заболевания и направлен на улучшение обменных процессов, нормализацию тонуса мышц. Физиотерапевтические процедуры эффективны при всех стадия плоскостопия и позволяют уменьшить болевые ощущения, нормализовать тонус мышц, улучшить кровообращение. Ортопедические стельки позволяют скорректировать структурные изменения стопы, равномерно распределить нагрузку на стопу, чтобы убрать перегрузку с других отделов опорно-двигательного аппарата.
При прогрессировании заболевания и неэффективности консервативной терапии проводят хирургическое лечение.
Профилактика
Способами профилактики являются ношение правильной обуви, избегание чрезмерных физических нагрузок, достаточная физическая активность. Также особо важное место занимает правильное, сбалансированное питание, которое предупреждает развитие дефицита витаминов и микроэлементов.
Литература:
- Годунов С. Ф. Деформации стопы. Многотомное руководство по ортопедии и травматологии. Под ред. А. М. Волкова. 1984.
- Яременко Д. А. Диагностика и классификация статических деформаций стоп. Журн. ортопед. травматол. 1985.
- Беленький А. Г. Плоскостопие: проявления и диагностика // Consilium medicum. — 2005.
- Буланова И. В. Морфофункциональные основы плоскостопия, средства и методы его профилактики: автореф. дис. канд. биол. Наук. — М., 1984.
- Ежов Ю. И., Мельгунов А. В., Буланов Г. А. и др. Патология стоп / Учебно-методическое пособие. — Н.Новгород, 1998.
Основные термины (генерируются автоматически): III, степень — высота, степень — угол, консервативная терапия, лечебный массаж, метод диагностики плоскостопия, плоскостопие, поперечное плоскостопие, продольное плоскостопие.
Плоскостопие
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
Уплощение продольного свода стопы приводит к развитию продольного плоскостопия, а распластанность переднего ее отдела — к поперечному. Часто плоскостопие сочетается с другими деформациями.
Различают врожденное и приобретенное плоскостопия.
Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде.
Приобретенное плоскостопие наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей, избыточного веса и других неблагоприятных влияний.
Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития
Степень деформации стопы определяет соответствующие степени плоскостопия, всего их три.
Первая степень плоскостопия характеризуется отсутствием видимой деформации, что обуславливается пока еще слабой выраженностью сопутствующих изменений. При первой степени плоскостопия появляется быстрая утомляемость ног. Болезненность не явная, пациент может ощущать дискомфортные ощущения при надевании обуви. Иногда возможна отечность в утренние часы.
Вторая степень плоскостопия характеризуется умеренной выраженностью плоскостопия. Свод стопы на данном этапе прогрессирования заболевания исчезает, симптоматика усиливается. Так, боль становится более сильной, проявляется значительно чаще, помимо этого отмечается ее распространение к области лодыжек, а также к голени. Плавность походки на данном этапе проявления заболевания утрачивается, мышцы стопы утрачивают свойственную им эластичность.
Третья степень плоскостопия проявляется в еще более выраженной форме, чему сопутствует также и усиление деформации. Отечность и боль в стопах становятся постоянными спутниками общего состояния пациентов, помимо этого появляется очень сильная головная боль. Из болевых ощущений также присутствует боль в области поясницы. Отмечается снижение трудоспособности, затруднения возникают даже при необходимости преодоления незначительных расстояний. 3 степень плоскостопия данной формы лишает человека возможности с ней ходить, будучи обутым в обычную обувь ввиду крайней степени выраженности процессов деформации.
Внешние признаки плоскостопия зависят от степени выраженности, и как правило, заметны при второй и третей степени, проявляются в:
- Неравномерно стертой обуви, внутренняя часть подошвы и каблук стерты сильнее;
- Увеличением стопы в размере, особенно по ширине, часто возникает необходимость приобретать обувь на размер больше;
- Изменением походки: тяжелая, неестественная походка, появляется косолапее, нарушается осанка.
Наблюдается деформированные стопы: плоская стопа, искривленные, непропорциональной длины пальцы ног, «косточка» на большом пальце, деформация коленных суставов, непропорциональное развитие мышц ног и голени.
Лечение врожденного плоскостопия консервативное. С первых дней жизни накладывают этапные гипсовые повязки, назначают ортопедическую обувь, лечебную гимнастику, физиотерапевтическими процедурами и массаж.
Лечебные меры, применяемые к взрослому человеку, могут лишь улучшить его состояние. В то время как у детей полное выздоровление реально, поскольку стопы ребенка только начинают формироваться полностью.
Консервативное лечение взрослых заключается в применение медикаментов в комбинации физиотерапевтическими процедурами и лечебной гимнастикой. Такая физкультура выбирается конкретно под больного, врач-ортопед обязательно учитывает возраст, степень болезни и ее форму. Отлично помогает массаж и гидромассаж стоп. Ортопедические стельки при заболевании восстанавливают требуемый подъем сводов стопы, корректируют нормальное положение стопы, обеспечивают комфорт при ходьбе.
При установленном врачом плоскостопии, необходимо делать лечебную гимнастику. Приблизительный комплекс упражнений представлен ниже:
1) Ноги установить на ширине плеч. Далее стопы разворачиваются, сначала соединяются пятки, потом носки. Сделать не меньше 12 повторений.
2) Вращение. Сидя на кресле либо стоя, установите пятки на ширину плеч. Вращайте стопы необходимо в две стороны. Сделайте 12 повторений.
3) Установка стоп. Выполняется в сидячем или стоячем положении. Ставьте стопы на внешнюю, а потом на внутреннюю поверхность поочередно. Сделайте 15 раз.
4) Низкие выпады. Встаньте ровно. Выполните передний выпад ногой. Далее переворачиваетесь в другую сторону и делаете то же самое. В обязательном порядке удерживайте спину прямой. Следует повторить 15 раз.
5) Ходим на месте. Делайте быстрые шаги. Стопы смотрят во внутрь, ноги сгибаемы в коленях. Не двигайте плечами, держитесь ровно, ноги при этом активно задействованы. Дыхание спокойное, упражнение выполняется полминуты.
Для детей весь комплекс ЛФ выполняется в игровой форме.
Показания к хирургическому лечению:
- Неэффективность консервативных методов лечения
- Тяжелое течение плоскостопия с грубыми осложнениями
Чем опасно плоскостопие?
Стопа при плоскостопии теряет амортизирующее свойство, и ударная волна распространяется вверх по скелету. В результате повышается нагрузка на позвоночник и суставы, возникает защемление межпозвоночных дисков. У человека меняется походка, он начинает косолапить. В запущенных случаях стопа деформируется, возникает «косточка» на большом пальце ноги, нарушается кровообращение ног.
Профилактика плоскостопия:
- Формирование правильной походки, не разводить носки при ходьбе – это перегружает внутренний край стопы и его связки.
- С предрасположенность к плоскостопию правильно выбирать место работы (работу, не связанную с длительными нагрузками на ноги).
- Отдых при длительном стоянии или хождении.
- Правильно подобранная обувь, на толстой и мягкой подошве, каблук не более 4 см.
- Ношение стелек-супинаторов при длительных нагрузках.
- В свободное время давать отдых ногам, не менее 30 секунд, 3-4 раза в день вставать на внешние стороны стоп.
- После работы рекомендуется принять теплые ванны для ног, с их последующим массажем.
- Хождение босиком по неровной поверхности, по камешкам, по песку, ходьба на пятках, внутренней поверхности стоп, цыпочках, подвижные игры.
- Максимально ограничит ношение обуви на высоком каблуке
- Правильно дозировать физическую нагрузку, избегать чрезмерных нагрузок
Несколько советов для профилактики плоскостопия у детей:
- Как можно больше давайте ребенку ходить босиком по песку, гравию, траве и другим неровным поверхностям.
- Детям, рожденным в осенне-зимний период, а также при недостаточном пребывании на солнце применять меры, направленные на профилактику рахита (достаточное употребление витамина D3, употребление кормящей матерью или ребенком продуктов, содержащее достаточное количество кальция).
- Не покупать ребенку обувь пока он не научится ходить.
- Обувь должна быть:
— гибкой, просторной, каблук не более 1-1,5 см;
— плотно фиксировать стопу, но не сдавливать ножку;
— минимальное количество внутренних швов;
— изготовлена из натуральных материалов;
— задник высокий жесткий, хорошо фиксирует ножку;
— подошва устойчива, не скользить;
— до 2 лет не должно быть в обуви супинатора, до этого времени его роль выполняет жировая подушечка стопы;
— обувь должна быть с запасом 1-1,5 см;
— менять чаще обувь, следить за ростом ножки.
- Не перегружать ребенка спортом, все нагрузки должны соответствовать возрасту ребенка и степени развития его опорно–двигательного аппарата.
- Делать ребенку гимнастику и массаж ног
Детям старше 2 лет, будут благоприятны упражнения для развития мышц и сухожилий стопы (брать предметы пальчиками ног, ходить на носочках, пяточках, внешней стороне стоп; можно делать прыжки на месте, карабкаться по гимнастической лестнице).
Нельзя забывать так же, что в профилактике плоскостопии немалую роль играет здоровый образ жизни, рациональное питание, пища богатая витаминами и микроэлементами в особенности кальцием.
Плоскостопие – изменение формы стопы, характеризующееся опущением её сводов и сопровождающееся потерей её амортизирующей функции. Плоскостопие является распространённым заболеванием опорно-двигательного аппарата. Зачастую к нему не относятся серьёзно, однако запущенная патология может привести к проблемам с позвоночником и суставами.
Выделяют три вида плоскостопия: продольное, поперечное и комбинированное (это продольное и поперечное одновременно).
При продольном плоскостопии уплощается продольный свод стопы, чаще возникает в детском возрасте ещё на этапе формирования стопы.
Что такое поперечное плоскостопие? Поперечное плоскостопие характеризуется распластанностью переднего отдела стопы.
Как определить плоскостопие?
Чтобы определить наличие плоскостопия, нужно знать сигналы/симптомы заболевания, на которые обязательно следует обратить внимание:
- болевые ощущения в стопе или голени, которые возникают преимущественно после или во время физической активности;
- усталость ног и стоп даже после умеренной нагрузки;
- стопа зрительно уплощена;
- отёки стоп или в области лодыжек;
- в некоторых случаях отмечается нарушение походки, прихрамывание.
Как определить степень плоскостопия?
Для того, чтобы назначить правильное лечение и оценить риск возможных осложнений, нужно определить степень плоскостопия. Такие степени соответствуют определённой стадии развития деформации стопы. Как проверить стопы на наличие плоскостопия? Первое обследование – это простой осмотр стопы врачом, далее, в зависимости от результата осмотра и состояния стопы специалист может назначить плантографию и рентген стоп.
Первая степень. Характеризуется быстрой утомляемостью ног, но внешне форма стопы не изменена.
Вторая степень. Изменения стопы уже можно оценить визуально. Отмечаются болезненные ощущения в стопах, которые могут носить постоянный характер. Походка «утяжеляется».
Третья степень. Деформация визуально ещё больше выражена. Из-за сильной деформации начинают страдать пальцы, мышцы голени, изменения могут затронуть крупные суставы и позвоночный столб. Продольный свод практически отсутствует.
С каким плоскостопием не берут в армию?
Плоскостопие действительно может стать причиной «негодности» к военной службе, так как при серьёзных деформациях и патологиях стопы ношение специальной военной обуви затруднительно и может сопровождаться сильными болевыми ощущениями, опорно-двигательный аппарат будет испытывать излишние нагрузки.
Освобождаются от военной службы те призывники, которые имеют продольное плоскостопие 3-й степени и артрозные изменения в суставах стоп. Им присваивается категория В – ограниченно годен к военной службе, а это значит, что они остаются в запасе. При поперечном плоскостопии 3-й степени тоже можно получить ограниченную категорию годности, но при условии, что заболевание сопровождается другими неприятными симптомами (болевыми ощущениями, деформацией пальцев или суставов и т. д.). Конечный вердикт в любом случае за врачом приёмной комиссии.
Чем опасно плоскостопие?
Опущение сводов стопы при плоскостопии влечёт потерю амортизирующих функций стопы, а это может вызывать проблемы со всем опорно-двигательным аппаратом. Если на первый взгляд кажется, что плоскостопие – это не такое серьёзное заболевание, то последствия этой патологии весьма небезобидные. Именно поэтому важно своевременно обратиться к врачу за диагностикой и правильно подобранным лечением.
Запущенное плоскостопие может вызывать проблемы с позвоночником и стать причиной других заболеваний и патологий опорно-двигательного аппарата.
Чем опасно плоскостопие:
- изменением походки и осанки;
- развитием вальгусной деформации стоп;
- развитием пяточной шпоры;
- защемлением межпозвонковых дисков;
- развитием болезненных ощущений и отёчности в голени и голеностопных суставах;
- развитием остеоартроза крупных суставов.
Как лечить плоскостопие у взрослых?
В первую очередь необходимо обратиться к врачу-ортопеду. В салонах ОРТЕКИ квалифицированные специалисты проведут осмотр и назначат необходимые обследования. Для диагностики заболевания в основном назначают плантографию и рентгенографию.
По результатам обследования врач-ортопед определяет выраженность плоскостопия и уже на основании этого назначает соответствующий комплекс изделий и процедур для лечения заболевания.
Можно ли вылечить плоскостопие?
Полностью вылечить плоскостопие, к сожалению, нельзя. При заболевании сформировываются стойкие изменения в суставах стоп, а это сложно исправить.
Важно знать методы профилактики плоскостопия и вовремя обращаться к специалисту для того, чтобы избежать возможных осложнений. После постановки диагноза пациенту необходимо выбирать правильную обувь, а стельки должны быть строго ортопедическими, чтобы предотвратить дальнейшее развитие плоскостопия.
Комплексное лечение плоскостопия включает в себя:
- лечебную физкультуру;
- использование ортопедических стелек и правильной обуви;
- физиопроцедуры;
- массаж (можно делать самостоятельно);
- хирургическое вмешательство (к этому методу прибегают только в том случае, если другие методы нерезультативны).
Лечебная физкультура при плоскостопии
Для коррекции плоскостопия важно укреплять мышцы стопы. В этом поможет лечебная физкультура.
Выполняйте регулярно (желательно ежедневно) следующий комплекс упражнений:
1 упражнение: потянуть на себя носки с усилием, потом обратно – от себя; выполняйте упражнения медленно, хорошо чувствуя и растягивая мышцы стопы.
2 упражнение: в положении лёжа выполняйте скользящие движения стопой одной ноги по голени другой, стараясь подошвенной поверхностью стопы обхватить голень.
3 упражнение: простая ходьба на носочках и пятках, это полезно как в качестве разминки, так и для укрепления мышц стопы и голени.
4 упражнение: вам понадобится теннисный мячик, его нужно катать стопой в течение 5–10 минут. Несложное, но очень эффективное упражнение.
5 упражнение: в положении стоя поставьте ноги на ширине плеч, медленно перекатывайтесь на пятки, затем на носки; выполняйте упражнение сначала двумя ногами одновременно, затем эти же перекаты, но стоя на одной ноге. Повторите упражнение 10 раз – двумя ногами и каждой поочерёдно.
Ортопедические стельки
При постановке диагноза плоскостопие и назначении по этому поводу специальных ортопедических стелек пациенты задаются вопросом: где недорого купить качественные ортопедические стельки в Москве?
ОРТЕКА представляет широкий ассортимент корригирующих изделий, стелек при плоскостопии от 990 рублей.
Стелька ORTMANN SolaMed Supra рекомендована при продольном и комбинированном плоскостопии 1 и 2 степени. Данная модель подойдет для профилактики и лечения начальных стадий плоскостопия. Благодаря метатарзальному пелоту стельки эффективно разгружают передний отдел стопы, а специальный амортизатор снижает ударную нагрузку на пяточную область. Каркас защищает и поддерживает продольный свод стопы и правильно перераспределяет нагрузку.
Какие стельки выбрать при поперечном плоскостопии?
Ортопедические каркасные стельки ORTMANN SolaMed Supra станут незаменимым решением для лечения начальных стадий развития поперечного плоскостопия, а также для тех, у кого есть «косточка» большого пальца стопы. Каркас защищает и поддерживает продольный и поперечный своды стопы в анатомически правильном положении перераспределяет нагрузку на стопу. Мягкое покрытие из микрофибры обеспечивает комфорт и ощущение мягкости при каждом шаге.
Стельки BAUERFEIND ErgoPad Redux hallux ортопедические стельки для лечения поперечного плоскостопия и «косточки» большого пальца на стопе. Стельки BAUERFEIND ErgoPad Redux Hallux специально разработаны немецкими специалистами-ортопедами в области стопы. Изделия уменьшают боль и дискомфорт в ногах при ходьбе и снижают риск дальнейшего развития заболеваний стопы.
Ортопедические бескаркасные стельки ORTMANN SolaPro Trend эффективно разгружают передний отдел стопы, уменьшая болевые ощущения в ногах благодаря высокому Т-образному пелоту. Эти стельки предназначены для профилактики и при начальных стадиях развития плоскостопия. Пяточный амортизатор снижает ударную нагрузку на пяточную область, уменьшая нагрузку на позвоночник, тазобедренные, коленные и голеностопные суставы.
Плоскостопие – это не приговор. Данное заболевание можно остановить и продолжать вести полноценную жизнь. Обращайтесь к специалисту, выполняйте упражнения и выбирайте правильную обувь и стельки для ваших ног!
Плоскостопие
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. В зависимости от того, какой именно свод стопы уплощен выделяют поперечное и продольное плоскостопие. Также различают врожденное и приобретенное плоскостопие. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин. Плоскостопие является причиной болей в стопе, появляющихся во время ходьбы. Часто при плоскостопии на подошве образуются мозоли и натоптыши, деформация Hallux valgus. Кроме рентгенологического исследования, диагностика плоскостопия включает плантографию и подометрию. Лечение состоит в постоянном ношении супинаторов или ортопедической обуви, периодическом прохождении курсов массажа, ЛФК и физиопроцедур.
Общие сведения
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. Является причиной повышенной утомляемости стоп при нагрузках, провоцирует развитие артрозов мелких суставов ступни, оказывает негативное влияние на позвоночник. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин.
Причины плоскостопия
Уплощение свода стопы может быть врожденным или приобретенным. Врожденное плоскостопие составляет 3% от всех случаев заболевания. Причиной наиболее распространенной приобретенной формы – статического плоскостопия (80% от общего числа случаев болезни) становится слабость костей, мышц и связочного аппарата ступни и голени. Существует наследственная предрасположенность к возникновению патологии, обуслосовленная передающейся по наследству слабостью связок.
Риск статического плоскостопия возрастает при увеличении массы тела, недостаточной физической нагрузке у людей сидячих профессий, «стоячей работе» (продавцы, парикмахеры, сборщики на конвейерах, ткачихи и т. д.), использования неудобной обуви, старении. Статическое плоскостопие может развиваться и вследствие постоянного ношения обуви на высоком каблуке (вследствие избыточной нагрузки на передние отделы стопы). Другими причинами приобретенной патологии являются:
- Травматические повреждения. Слабость связок и изменение анатомических соотношений между различными отделами стопы возникают после переломов пяточной кости, лодыжек и костей предплюсны.
- Полиомиелит. Следствием полиомиелита становится паралич мышц стопы и голени, который влечет за собой перераспределение нагрузки во время ходьбы, ослабление связок и нарушение соотношений между структурами ступни.
- Рахит. Из-за уменьшения количества кальция кости стопы ослабляются и не могут выдерживать нормальные физиологические нагрузки. В настоящее время рахитическое плоскостопие встречается редко.
Патанатомия
Стопа удерживает вес тела, не дает человеку упасть во время ходьбы, играет роль амортизатора и подъемного механизма. В выполнении всех этих функций большое значение имеют своды стопы – жесткие и одновременно упругие образования, в которые входят кости стопы, ее связки и мышцы. Выделяют два свода стопы: поперечный (дуга от I к V пястной кости, которая становится видна, если взять стопу рукой с боков и сжать ее в поперечном направлении) и продольный (дуга в области внутреннего края стопы). Предназначение сводов стопы – удержание равновесия и предохранение тела от сотрясений во время ходьбы.
При ослаблении мышечно-связочных структур мышцы и связки стопы перестают справляться с высокой нагрузкой, стопа уплощается, «оседает». При этом ее амортизирующая функция снижается. Сотрясения во время ходьбы передаются на вышележащие отделы (позвоночник и суставы нижних конечностей), в которых из-за постоянной перегрузки развиваются дегенеративные изменения (остеоартрозы, нарушения осанки, остеохондроз).
Классификация
С учетом времени возникновения различают врожденное и приобретенное плоскостопие. Врожденное плоскостопие – редкая патология, обусловленная нарушением развития стопы во внутриутробном периоде. У маленьких пациентов врожденная форма заболевания обычно диагностируется в возрасте 5-6 лет, поскольку в раннем возрасте своды ступни еще недостаточно развиты, и признаки плоской стопы выявляются в норме у всех детей. В зависимости от изменений того или иного свода стопы выделяют следующие формы плоскостопия:
- Поперечное. Диагностируется в 55-80% случаев. Обычно развивается у людей среднего возраста (35-50 лет). Женщины страдают в 20 раз чаще мужчин. Этот вид плоскостопия характеризуется уменьшением длины стопы, веерообразным расхождением костей плюсны, деформацией I пальца (Hallux valgus), которую в быту обычно называют «косточкой», и молоткообразными пальцами стопы.
- Продольное. Выявляется у 20-29% больных. Чаще формируется в молодом возрасте (16-25 лет). Сопровождается уплощением продольного свода стопы. Стопа удлиняется, распластывается и соприкасается с опорой практически всей подошвой.
- Комбинированное. Признаки продольного и поперечного плоскостопия сочетаются между собой. Патология обычно обнаруживается в среднем возрасте.
Симптомы плоскостопия
Поперечное плоскостопие
В норме поперечный свод стопы, образованный головками плюсневых костей, имеет форму арки. Основная опора при стоянии и ходьбе ложится на головки V и I плюсневых костей. При развитии плоскостопия ослабевают поддерживающие структуры свода стопы: подошвенный апоневроз, несущий основную нагрузку по удержанию свода, межкостная фасция и мышцы стопы.
Опора перераспределяется на головки всех плюсневых костей, при этом нагрузка на головку I плюсневой кости уменьшается, а нагрузка на головки II-IV плюсневых костей резко увеличивается. I палец отклоняется кнаружи, головка I плюсневой кости и I палец образуют угол. В I плюснефаланговом суставе возникает остеоартроз. Появляются боли, уменьшается объем движений в суставе.
Повышенное давление головок плюсневых костей вызывает истончение слоя подкожной жировой клетчатки на подошвенной поверхности стопы, вызывая дальнейшее снижение амортизационной функции стопы. На подошве в области головок плюсневых костей образуются натоптыши.
В зависимости от выраженности угла между I пальцем и I плюсневой костью выделяют следующие степени поперечного плоскостопия:
- I степень (слабо выраженное). Угол менее 20 градусов.
- II степень (умеренно выраженное). Угол от 20 до 35 градусов.
- III степень (резко выраженное). Угол более 35 градусов.
Как правило, больные обращаются к врачу по поводу косметического дефекта стопы, реже – по поводу болей во время ходьбы, натоптышей на подошве, грубых кожных разрастаний или воспаления в области I плюснефалангового сустава (Hallux valgus).
В ходе опроса обычно выясняется, что пациента в течение продолжительного времени беспокоят более или менее выраженные жгучие или ноющие боли в стопе во время ходьбы. При осмотре выявляется деформация стопы: уплощение ее поперечного свода, характерная деформация I плюснефалангового сустава, при выраженном плоскостопии – молоткообразные пальцы стопы.
Продольное плоскостопие
При уплощении продольного свода в процесс вовлекаются кости, мышцы и связки стопы и голени. Кости перемещаются таким образом, что пятка разворачивается кнутри, а передние отделы стопы отклоняются кнаружи. Натяжение сухожилий малоберцовых мышц увеличивается, а сухожилия передней большеберцовой мышцы – уменьшается. Средняя часть ступни расширяется. Походка больного становится неуклюжей, при ходьбе он сильно разводит носки в стороны.
Выделяют четыре стадии продольного плоскостопия:
- стадия предболезни (продромальная стадия);
- перемежающееся плоскостопие;
- плоская стопа;
- плосковальгусная стопа.
На стадии предболезни пациента беспокоит быстрая утомляемость при ходьбе, боли в верхней части свода стопы и мышцах голени после продолжительных статических нагрузок. В стадии перемежающегося плоскостопия боли появляются не только к концу рабочего дня, но и после длительного стояния или продолжительной ходьбы. Выявляется напряжение мышц голени, иногда развиваются их временные контрактуры. Продольный свод стопы имеет нормальную форму по утрам, однако к вечеру становится уплощенным.
В период развития плоской стопы боли появляются даже после небольших статических нагрузок. Стопа расширяется и уплощается, высота ее свода снижается. Постепенно начинает меняться походка.
Различают три степени плоской стопы:
- I степень. Стадия начала формирования. Высота свода стопы менее 35 мм;
- II степень. Высота свода 25-17 мм. В суставах стопы начинает развиваться остеоартроз;
- III степень. Высота свода менее 17 мм. Передние отделы стопы разворачиваются и распластываются. Выявляется отклонение I пальца кнаружи. При этом боли в стопе на временно уменьшаются.
При отсутствии лечения в дальнейшем формируется плосковальгусная стопа, при которой боли появляются при малейшей статической нагрузке. Выявляется вальгусная деформация (резкий разворот стопы подошвенной стороной кнутри) и выраженное уплощение свода стопы.
Диагностика
Диагностику осуществляют врачи-ортопеды. Для уточнения типа и выраженности плоскостопия применяются следующие методы:
- Опрос. Специалист выясняет наличие таких жалоб, как боли и тяжесть в ногах, отеки к концу дня, повышенная утомляемость при стоянии и ходьбе. Ортопед уточняет связь работы пациента со статическими перегрузками, увеличение веса и размера обуви за последние годы.
- Объективное обследование. Врач осматривает стопу в свободном состоянии и при нагрузке, оценивает внешний вид ступни, выраженность сводов, наличие деформаций и объем движений.
- Рентгенография стопы. Выполняется с нагрузкой (с функциональными пробами). Является основным методом диагностики. Позволяет точно определить выраженность продольного и поперечного свода, физиологические и патологические углы между костями стопы и пр.
- Другие методики. Для выявления и оценки тяжести плоскостопия назначают плантографию (неэффективна у младенцев и лиц с ожирением) и подометрию.
Лечение плоскостопия
Лечение поперечного плоскостопия
Консервативная терапия эффективна только на I стадии плоскостопия. Пациенту рекомендуют снизить вес тела, подбирать удобную обувь без каблуков, уменьшить статические нагрузки на стопу. Показано ношение специальных стелек и валиков.
При плоскостопии II и III степени проводится хирургическое лечение. Существует множество методик для коррекции деформации I пальца, однако, ни одна операция не устраняет причину поперечного плоскостопия – слабость связок и мышц стопы. Возможно изолированное хирургическое вмешательство (резекция Hallux valgus — выступающего участка кости) и оперативное лечение, включающее в себя резекцию участка кости в сочетании с пластикой капсулы суставов и пересадкой сухожилий. В послеоперационном периоде больному плоскостопием рекомендуют постоянное ношение супинаторов или обуви со специальными стельками.
Лечение продольного плоскостопия
В стадии предболезни пациенту рекомендуют выработать правильную походку (без разведения носков), ходить босиком по песку или неровной поверхности и регулярно разгружать мышцы свода стопы, во время стояния периодически перенося нагрузку на наружные поверхности стоп. Больному плоскостопием назначают ЛФК, массаж и физиолечение: магнитотерапия, СМТ, гидромассаж и др.
В стадии перемежающегося плоскостопия к перечисленным мероприятиям добавляется рекомендация изменить условия труда для уменьшения статической нагрузки на стопы. При плоской стопе к комплексу терапевтических мероприятий ортопеды рекомендуют ношение ортопедической обуви и специальных стелек. При дальнейшем прогрессировании плоскостопия показано оперативное лечение. В стадии плосковальгусной стопы консервативные методики малоэффективны. Проводятся различные пластические операции: резекция участков костей, пересадка сухожилий и т. д.
Прогноз
На ранних стадиях прогноз благоприятный. В младшем детском возрасте плоскостопие поддается коррекции. У взрослых людей полное устранение патологии невозможно, однако правильный подбор обуви, регулярные занятия специальной гимнастикой, оптимизация нагрузки на ноги и использование ортопедических изделий позволяют предотвратить прогессирование патологии, минимизировать или устранить неприятные симптомы. На поздних этапах даже после оперативных вмешательств могут сохраняться боли, ограничения движений и другие проявления, обусловленные вторичными изменениями стоп.
Профилактика
Профилактические мероприятия включают осмотры детей для выявления и раннего начала лечения врожденного плоскостопия. Врослым рекомендуется нормализовать массу тела, избегать статических перегрузок, носить удобную обувь, соблюдать режим достаточной физической активности, укреплять мышцы стоп и голеней.
|
Литература 1. Плоскостопие/ Жоха К.К., Александрович В.Л.// Новости лучевой диагностики — 1998 — № 2 2. равматология и ортопедия/ Котельников Г.П., Миронов С.П., Мирошниченко В.Ф. — 2008 3. Детская ортопедия/ Волков М.В., Дедова В.Д. -1980 4. Проблемы диагностики и лечения плоскостопия у детей в современных условиях/ Соломин В.Ю., Федотов В.К., Юшко А.В., Скрипченко М.А. // Сборник тезисов IX съезда травматологов-ортопедов — Саратов, 2010 |
Код МКБ-10 M21.4 Q66.5 |



![Косолапость [37] Косолапость [37]](https://probolezny.ru/media/bolezny/ploskostopie/kosolapost-37_s.jpeg)