Ожирение у взрослых
Версия: Клинические рекомендации РФ 2018-2020 (Россия)
Категории МКБ:
Другие формы ожирения (E66.8), Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией (E66.2), Ожирение неуточненное (E66.9), Ожирение, вызванное приемом лекарственных средств (E66.1), Ожирение, обусловленное избыточным поступлением энергетических ресурсов (E66.0)
Разделы медицины:
Эндокринология
Общая информация
Краткое описание
Общественная организация «Российская ассоциация эндокринологов»
Общественная организация «Общество бариатрических хирургов»
Клинические рекомендации
Ожирение
Возрастная группа: Взрослые
Год утверждения: 2020
Определение заболевания или состояния (группы заболеваний или состояний)
Ожирение – это хроническое заболевание, характеризующееся избыточным накоплением жировой ткани в организме, представляющим угрозу здоровью, и являющееся основным фактором риска ряда других хронических заболеваний, включая сахарный диабет 2 типа (СД 2) и сердечно-сосудистые заболевания (ССЗ) [1].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
E66.0 Ожирение, обусловленное избыточных поступлением энергетических ресурсов
Е66.1 Ожирение, вызванное приемом лекарственных средств
E66.2 Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией
Е66.8 Другие формы ожирения
Е66.9 Ожирение неуточненное
Облачная МИС «МедЭлемент»
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Согласно этиологическому принципу ожирение классифицируется на [20]:
I. первичное (экзогенно-конституциональное, алиментарное) ожирение
II. вторичное (симптоматическое) ожирение, в структуре которого выделяют:
— ожирение с установленным генетическим дефектом (в том числе в составе известных генетических синдромов с полиорганным поражением)
— церебральное ожирение (адипозогенное ожирение, синдром Пехкранца-Бабинского-Фрелиха) вследствие опухолей головного мозга, диссеминации системных поражений и инфекционных заболеваний, психических заболеваний
— ожирение вследствие эндокринопатий: заболеваний гипоталамо-гипофизарной системы, надпочечников, гипотиреоидное, гипоовариальное
— ятрогенное ожирение на фоне приема лекарственных препаратов, способствующих увеличению массы тела
Таблица 1. Классификация ожирения по ИМТ, ВОЗ, 1997 г. [1].
Таблица 2 Классификация ожирения по стадиям [21].
Комментарии: наличие или отсутствие сопутствующих заболеваний, течение которых напрямую ассоциировано с ожирением (например, СД 2 типа, НАЖБП, СОАС и т.д.), и их тяжесть определяют стадию ожирения и, соответственно, выбор терапии. Целью лечения избыточной массы тела и ожирения 1 стадии является предотвращение дальнейшей прибавки массы тела и развития осложнений. Поэтому при избыточной массе тела акцент ставится на модификацию образа жизни (здоровое питание с ограничением калорийности суточного рациона и расширение физической активности). При ожирении 0 стадии к вышеперечисленным стратегиям возможно добавление интенсивной поведенческой терапии. При ожирении 1 стадии с целью снижения массы тела и улучшения течения сопряженных с ним заболеваний помимо вышеперечисленных рекомендаций возможно использование фармакотерапии (при ИМТ 27 кг/м2). При ожирении 2 стадии с целью более интенсивной потери массы тела и лечения имеющихся осложнений в том числе предлагается рассмотреть возможность проведения бариатрических операций.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Ожирение является многофакторным заболеванием, в формировании которого, помимо дисбаланса между потреблением и расходом энергии, участвуют различные нейрогуморальные механизмы и факторы внешней среды [1, 2]. Высококалорийное питание и малоподвижный образ жизни занимают важнейшее место среди причин развития ожирения [3]. Доказано, что ИМТ зависит от наследственных факторов на 40-70%, идентифицировано множество генов, кодирующих работу тех или иных звеньев регуляции массы тела и обмена веществ [4, 5, 6]. В то же время высокие темпы распространения ожирения за последние 30 лет в основном связаны с культурными и экологическими изменениями. Высококалорийная диета, увеличение размера порций, нарушенный суточный ритм приема пищи, малоподвижный образ жизни, хронический стресс, а также все более часто диагностируемые расстройства пищевого поведения являются основными факторами, способствующими развитию ожирения [7], то есть наследственная предрасположенность к развитию ожирения реализуется под воздействием вышеуказанных факторов.
Доказано, что в патогенезе ожирения важную роль играют как гормональные и нейротрансмиттерные нарушения в работе оси «кишечник-головной мозг», так и кишечная микробиота, количественные и качественные изменения состава которой могут приводить к развитию бактериальной эндотоксемии [8]. Вышеперечисленные факторы способствуют структурным изменениям жировой ткани (гипертрофии и гиперплазии адипоцитов, развитию хронического воспаления) и изменению ее секреторной функции (например, в продукции адипокинов) [9]. В свою очередь хроническое воспаление жировой ткани лежит в основе патогенеза инсулинорезистентности [10]. Роль термогенеза бурой жировой ткани и ее вклад в расходование энергии исследуются главным образом с позиции разработки стратегий по стимуляции роста и активации бурых адипоцитов в качестве профилактической и лечебной меры для контроля веса при ожирении [11, 12].
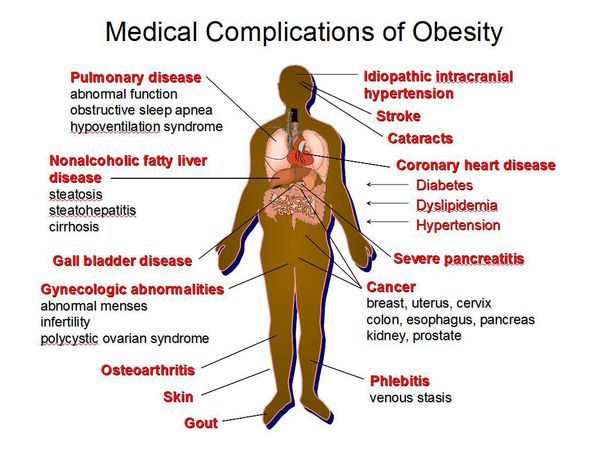
Ожирение может быть самостоятельным заболеванием либо синдромом, развивающимся при других заболеваниях. Ожирение и ассоциированные с ним метаболические нарушения являются актуальной проблемой современной медицины, поскольку приводят к развитию целого ряда тяжелых заболеваний [13-15]. Наиболее значимыми из них являются СД 2, ССЗ, онкологические заболевания, остеоартрозы и др.
ССЗ занимают лидирующее место среди причин смертности в развитых и многих развивающихся странах. Показано, что ключевую роль в развитии факторов риска ССЗ (дислипидемии, артериальной гипертонии (АГ), нарушений углеводного обмена) играет абдоминальное ожирение, которое является самостоятельным фактором риска развития СД 2 типа и ССЗ [16].
Данные клинические рекомендации посвящены первичному ожирению. Патогенез, эпидемиология, особенности клинической картины и лечения вторичного ожирения, когда оно является симптомом какого-либо другого заболевания, рассматриваются в соответствующих клинических рекомендациях и источниках литературы.
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Ожирение является одной из ведущих причин инвалидности и смертности во всем мире и затрагивает не только взрослых, но и детей и подростков. По данным ВОЗ в 2016 году более 1,9 миллиарда взрослых (возрастом от 18 лет и старше) имели избыточный вес. Из них более 650 миллионов страдали ожирением. Распространенность ожирения среди мужчин составляла 11%, среди женщин – 15% [17]. По прогнозам к 2030 году 60% населения мира (то есть 3,3 миллиарда человек) могут иметь избыточный вес (2,2 миллиарда) или ожирение (1,1 миллиарда), если тенденции заболеваемости ожирением сохранятся [18]. В Российской Федерации на 2016 год доля лиц с избыточной массой тела составила 62,0%, с ожирением – 26,2% [19]. Наличие ожирения имеет важные последствия для заболеваемости, качества жизни, инвалидизации и смертности и влечет за собой более высокий риск развития СД 2 типа, ССЗ, некоторых форм рака, остеоартрита и других патологий [13-15].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Клиническая картина при ожирении определяется собственно увеличенной массой тела и наличием коморбидных заболеваний, течение которых напрямую зависит от массы тела. Такие симптомы и жалобы, как повышение АД, головные боли, повышенное потоотделение, одышка при физической нагрузке и в покое, храп во сне, нарушение менструального цикла у женщин, снижение потенции у мужчин и т.д. обусловлены ассоциированными с ожирением заболеваниями.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза: на основании данных физикального обследования – значение ИМТ ≥ 30 кг/м2.
- Для диагностики избыточной массы тела, диагностики ожирения и оценки его степени рекомендуется измерение массы тела, роста и определение ИМТ [1, 22-28].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Для диагностики абдоминального (висцерального) ожирения рекомендуется измерение окружности талии: окружность талии (ОТ) ≥94 см у мужчин и ≥80 см у женщин является диагностическим критерием абдоминального ожирения [1, 29-34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Накопление интраабдоминального жира связано с более высоким риском метаболических и ССЗ. Косвенным маркером центрального ожирения (также известного как висцеральное, андроидное) является ОТ у европейской расы ≥94 см у мужчин и ≥80 см у небеременных женщин. ОТ измеряется по средне-подмышечной линии на середине расстояния между вершиной гребня подвздошной кости и нижним краем последнего ребра.
Жалобы и анамнез
- Рекомендуется при сборе анамнеза уточнить длительность заболевания, особенности питания и образа жизни пациента, выполнить расчет суточной энергетической ценности с учетом физиологической массы тела и физических нагрузок, выяснить, предпринимал ли пациент ранее попытки снижения массы тела, принимал ли пациент лекарственные средства для лечения ожирения [1, 2, 5-7, 14, 35].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется выяснить, отмечалось ли ранее повышение артериального давления (АД), принимает ли пациент гипотензивные препараты; были ли анамнезе инфаркт миокард, острое нарушение мозгового кровообращения [36, 37].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
- Рекомендуется уточнить наличие клинических проявлений синдрома обструктивного апноэ сна (СОАС): храп и остановки дыхания во сне, утренние головные боли, частые ночные пробуждения, сухость во рту после пробуждения, дневная сонливость [38, 39].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- При сборе анамнеза рекомендуется обратить внимание на наличие желчнокаменной болезни, панкреатита, перенесённого вирусного гепатита [40, 41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- При сборе анамнеза рекомендуется уточнить регулярность менструального цикла у женщин и наличие эректильной дисфункции у мужчин [42].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Физикальное обследование
- При осмотре кожных покровов рекомендуется обратить внимание на наличие стрий, участков гиперпигментации кожи, характер оволосения [7, 10, 14, 43-45].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется измерение АД с использованием манжеты, размер которой должен соответствовать окружности плеча пациента, и ЧСС [36, 37, 46, 47].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Лабораторные диагностические исследования
- С целью исключения эндокринных причин ожирения рекомендуется всем пациентам проводить исследование уровня ТТГ в крови, исключить гиперкортицизм и гиперпролактинемию в соответствии с общепринятыми рекомендациями по их диагностике [43, 48-55].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Для исключения гиперкортицизма может использоваться один из нижеперечисленных тестов: исследование уровня свободного кортизола в моче (суточный анализ), ночной подавляющий тест с 1 мг дексаметазона**, исследование уровня свободного кортизола в слюне вечером [43].
- С целью диагностики нарушений углеводного обмена всем пациентам рекомендуется обследование для выявления нарушенной гликемии натощак, нарушенной толерантности к глюкозе и СД 2 типа в соответствии с общепринятыми рекомендациями по их диагностике, включая, при необходимости, оральный глюкозотолерантный тест (ОГТТ) [56].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Диагностика предиабета и СД 2 типа проводится на основании результатов ОГТТ и/или исследования уровня гликированного гемоглобина в крови. Определение уровня базального и стимулированного иммуно-реактивного инсулина не целесообразно в связи с высокой вариабельностью и низкой информативностью данного теста.
- Всем пациентам рекомендуется проведение анализа крови биохимического общетерапевтического с исследованием уровней ОХС, ЛПНП, ЛПВП, ТГ, креатинина, мочевой кислоты, АЛТ, АСТ, ГГТ, свободного и связанного билирубина с целью диагностики метаболических нарушений [13-16, 57].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- При наличии жалоб и клинических симптомов гипогонадизма рекомендуется исследование уровней общего и свободного тестостерона, ЛГ, ФСГ, глобулина, связывающего половые стероиды для дифференциальной диагностики форм гипогонадизма [42].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
- Пациентам с ИМТ выше 40 кг/м2 рекомендуется исследование уровня ПТГ в крови и 25(ОН)D для оценки обеспеченности витамином D и диагностики вторичного гиперпаратиреоза [58-61].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Инструментальные диагностические исследования
- Всем пациентам рекомендуется проведение УЗИ органов брюшной полости с целью диагностики желчнокаменной болезни и НАЖБП [14, 40, 41, 62, 63].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- При наличии клинических проявлений СОАС рекомендуется проведение ночной пульсоксиметрии, по показаниям – полисомнографии [64].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5)
- Для обследования пациентов с АГ, ИБС, ХСН рекомендуется регистрация ЭКГ и/или эхокардиографии [14, 65-67].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Иные диагностические исследования
- Пациентам, являющимся кандидатами на хирургическое лечение, рекомендуется консультация следующих специалистов, имеющих опыт работы в бариатрической хирургии: врача-эндокринолога, врача-хирурга, врача-терапевта/ врача-кардиолога, врача-диетолога, врача-психиатра, при необходимости – других специалистов [68-75].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- Пациентам с ожирением, готовящимся к бариатрической операции, рекомендуется дуплексное сканирование вен нижних конечностей [76].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- Женщинам репродуктивного возраста рекомендуется использование контрацепции на этапе подготовки к операции и в течение 12-24 месяцев после операции [77, 78].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
- Проведение эзофагогастроскопии, микробиологического (культурального) исследования биоптата стенки желудка на хеликобактер пилори (Helicobacter рylori), определение ДНК хеликобактер пилори (Helicobacter рylori) в биоптатах слизистой желудка методом полимеразно-цепной реакции рекомендуются для назначения превентивной терапии перед хирургическим лечением ожирения [79].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Снижение массы тела показано всем пациентам, имеющим ожирение, а также пациентам с избыточной массой тела и наличием одного и более факторов риска ССЗ или с наличием сопутствующих заболеваний, течение которых ассоциировано с ожирением. Пациентам с избыточной массой тела, у которых нет сопутствующих заболеваний, течение которых ассоциировано с ожирением, или факторов риска ССЗ, рекомендуется не допускать дальнейшего увеличения массы тела. Целями лечения ожирения являются снижение массы тела до такого уровня, при котором достигается максимально возможное уменьшение риска для здоровья и улучшение течения заболеваний, ассоциированных с ожирением; поддержание достигнутого результата; улучшение качества жизни больных.
- Рекомендуется снижение массы тела на 5-10% за 3–6 месяцев терапии и удержание результата в течение года, что позволяет уменьшить риски для здоровья, а также улучшить течение заболеваний, ассоциированных с ожирением. Большую (15-20% и более) потерю массы тела можно рекомендовать для пациентов с ИМТ ≥ 35 кг/м2 при наличии коморбидных заболеваний [80-86].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: с учетом того, что ожирение является хроническим заболеванием, контроль над ним необходимо осуществлять на протяжении всей жизни под постоянным наблюдением для предотвращения восстановления потерянной массы тела, а также для мониторинга рисков коморбидных заболеваний или их лечения (например, СД 2 типа, ССЗ).
Немедикаментозная терапия
- Немедикаментозная терапия (изменение образа жизни посредством коррекции питания и расширения объема физических нагрузок) является основой лечения ожирения и рекомендуется как первый, обязательный и постоянный этап лечения ожирения [80, 86-88].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- Для снижения массы тела рекомендуется гипокалорийная диета (дефицит 500-700 ккал от физиологической потребности с учетом массы тела, возраста и пола), сбалансированная по пищевым ингредиентам; на этапе поддержания достигнутой массы тела – сбалансированная по пищевым ингредиентам эукалорийная диета. Голодание не рекомендуется в связи с отсутствием данных о его эффективности и безопасности в лечении ожирения в долгосрочном прогнозе [89-93].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Снижение калорийности питания на 500-1000 ккал в сутки от расчетного приводит к уменьшению массы тела на 0,5-1,0 кг в неделю. Такие темпы снижения массы тела сохраняются в течение 3-6 месяцев. В дальнейшем умеренное снижение массы тела приводит к уменьшению энергозатрат на 16 ккал/кг в сутки у мужчин и на 12 ккал/кг в сутки у женщин за счет уменьшения тощей массы, в результате чего потеря массы тела приостанавливается. Большинство различных типов диет являются равноэффективными при соблюдении принципа ограничения общей калорийности рациона. Основной предиктор успеха диеты – систематическое следование данной диете.
- Рекомендуется терапевтическое обучение пациентов, направленное на изменение образа жизни, квалифицированным медицинским специалистом по структурированной программе в групповом или индивидуальном порядке [94-96].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Физическая активность рекомендуется как неотъемлемая часть лечения ожирения и поддержания достигнутой в процессе лечения массы тела. Всем лицам с избыточной массой тела и ожирением показаны регулярные аэробные физические упражнения продолжительностью не менее 150 минут в неделю [97-101].
Уровень убедительности рекомендаций B (уровень достоверности доказательств — 2)
Комментарии: увеличение физической активности уменьшает количество висцерального жира и увеличивает мышечную массу, в то же время ослабляя вызванное потерей массы тела снижение расхода энергии в покое, снижает АД, повышает толерантность к глюкозе, чувствительность к инсулину, улучшает липидный профиль, положительно влияет на длительное поддержание массы тела. Увеличение уровня физической активности (преимущественно аэробной) ≥150 мин в неделю (что эквивалентно ≥30 мин в большинство из дней) рекомендованы на этапе снижения массы тела; более интенсивные физические нагрузки (от 200 до 300 мин в неделю) могут быть рекомендованы для удержания веса в долгосрочной перспективе. Комбинированное изменение образа жизни (изменение питания в дополнение к физическим упражнениям) приводит к более значимому снижению массы тела по сравнению с «монотерапией» (диетой или физическими нагрузками).
Медикаментозная терапия
- Назначение препаратов, зарегистрированных в качестве лекарственных средств для лечения ожирения, рекомендовано пациентам, которые не могут достичь клинически значимого снижения массы тела на фоне немедикаментозных методов лечения и/или на этапе удержания достигнутого результата. При этом в случае средней или тяжелой стадии течения ожирения при наличии хотя бы одного осложнения, ассоциированного с ожирением, назначение фармакотерапии показано сразу на фоне немедикаментозных методов лечения [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Назначение лекарственных средств для терапии ожирения рекомендовано при ИМТ ≥ 30 кг/м2 или при ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Оценку эффективности лекарственной терапии ожирения рекомендуется проводить спустя 3 месяца после начала лечения. Неэффективным может считаться снижение массы тела менее чем на 5% от исходной в течение 3 месяцев [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Оценку безопасности терапии рекомендуется проводить спустя 1-3 месяца от момента назначения препарата и не реже, чем раз в 3 месяца в дальнейшем [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Лечение заболеваний, ассоциированных с ожирением, проводится в рамках соответствующих стандартов в соответствии с клиническими рекомендациями. При этом рекомендуется назначение лекарственных препаратов, не влияющих на массу тела, или лекарственных препаратов, способствующих ее снижению [2, 4, 14, 15, 102].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 3)
- Не рекомендуется назначение пищевых добавок или биологически активных добавок в связи с отсутствием данных об их эффективности и безопасности в лечении ожирения [92, 93, 101-105].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- При наличии клинически и лабораторно диагностированного гипогонадизма у мужчин с ожирением, при отсутствии противопоказаний рекомендуется к рассмотрению тестостерон-заместительная терапия, если при осуществлении попыток не происходит снижение массы тела или при снижении массы тела не происходит восстановление эугонадного статуса мужчины [88].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
В настоящее время на территории Российской федерации зарегистрированы следующие препараты для лечения ожирения: орлистат, сибутрамин, лираглутид.
- Орлистат (А08АВ01) ‒ препарат для лечения ожирения периферического действия, рекомендуется пациентам с ИМТ ≥ 30 кг/м2 или ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний в дозе 120 мг 3 раза в сутки во время еды или не позже часа после нее для снижения массы тела. Разрешенная максимальная длительность лечения составляет 4 года [67, 85, 88, 104, 106-110].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
Комментарии: орлистат, будучи специфическим, длительно действующим ингибитором желудочно-кишечной липазы, оказывает терапевтический эффект в пределах ЖКТ и не обладает системными эффектами: препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей (около 30%), создавая тем самым дефицит энергии, что приводит к снижению массы тела. Орлистат способствует также снижению гиперхолестеринемии, причем независимо от степени снижения массы тела. Если прием пищи пропускают или пища не содержит жира, то прием препарата можно пропустить. Применение орлистата у больных ожирением позволяет существенно улучшить профиль факторов риска СД 2 типа, ССЗ и других заболеваний, ассоциированных с ожирением, что может благоприятно влиять на прогноз жизни у этой категории больных. Данных, позволяющих судить о влиянии орлистата на общую смертность или смертность от ССЗ, в настоящее время нет. Важным преимуществом препарата является его периферическое действие только в пределах ЖКТ и отсутствие системных эффектов. Орлистат противопоказан при острых панкреатитах и заболеваниях, сопровождающихся диареей, синдромом хронической мальабсорбции, холестазом. Орлистат повышает вероятность образования камней в желчном пузыре, однако рациональное потребление жиров не приводит к снижению моторики желчного пузыря. С учетом механизма действия, к числу побочных эффектов препарата относятся жирный стул, маслянистые выделения из прямой кишки, императивные позывы на дефекацию, учащение дефекации и недержание кала, боли в животе, выделение газов с некоторым количеством отделяемого. Выраженность и продолжительность побочных эффектов напрямую зависят от приверженности пациентов лечению и соблюдения рекомендаций по ограничению жиров в пище. Если рекомендованы поливитамины, их следует принимать не ранее, чем через 2 часа после приема орлистата или перед сном.
- Сибутрамин (А08АА10) ‒ препарат для лечения ожирения центрального действия, рекомендуется пациентам с ИМТ ≥ 30 кг/м2 или ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний; в качестве начальной дозы сибутрамина, в т.ч. сибутрамина + целлюлоза микрокристаллическая, рекомендуется 10 мг утром, ежедневно, независимо от приема пищи. Если масса тела за первый месяц лечения снизилась менее чем на 2 кг, рекомендуется увеличить дозу до 15 мг сибутрамина при условии хорошей его переносимости. Если за 3 месяца приема масса тела уменьшилась менее, чем на 5% от исходной, лечение считается неэффективным. Разрешенная максимальная длительность лечения составляет 1 год [67, 85, 88, 104, 111-113].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
Комментарии: сибутрамин, будучи ингибитором обратного захвата серотонина, норадреналина и, в меньшей степени, допамина, в синапсах ЦНС, в том числе в комбинации с микрокристаллической целлюлозой, имеет двойной механизм действия: с одной стороны, он ускоряет чувство насыщения, снижая количество потребляемой пищи, с другой стороны ‒ увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Сибутрамин обеспечивает эффективное снижение массы тела вне зависимости от пола, возраста и наличия сопутствующих заболеваний. Чем выше исходный ИМТ, тем более интенсивного снижения массы тела можно ожидать. Сибутрамин обеспечивает эффективную и устойчивую потерю массы тела, улучшает метаболические показатели: достоверно снижает уровень ТГ, ОХС, ЛПНП, увеличивает количество антиатерогенных ЛПВП, уменьшает содержание мочевой кислоты в плазме крови, снижает уровень гликированного гемоглобина. Лечение ожирения сибутрамином требует обязательного врачебного наблюдения. Контроль АД и пульса необходим у всех больных до начала лечения, далее с 1-го по 3-й месяц лечения ‒ каждые 2 недели, с 4-го по 6-й месяц ‒ ежемесячно, с 6-го по 12-й месяц ‒ каждые 3 месяца. Препарат отменяют при двукратном учащении пульса более чем на 10 уд. в минуту, повышении АД более чем на 10 мм рт.ст., а также в случае, если оно при двух повторных измерениях превышает 140/90 мм рт.ст. при ранее компенсированной АГ. Препарат не может быть назначен пациентам с неконтролируемой АГ (АД выше 145/90 мм рт.ст.), ИБС, декомпенсацией хронической сердечной недостаточностью, нарушением ритма сердца, цереброваскулярными заболеваниями (инсультом, транзиторными нарушениями мозгового кровообращения), окклюзионными заболеваниями периферических артерий, возрасте старше 65 лет, при тяжелых поражениях печени и почек, которые могут встречаться при ожирении, в случае одновременного приема или спустя менее 2 недель после отмены ингибиторов моноаминооксидазы или других препаратов, действующих на ЦНС (в т.ч. антидепрессантов), при серьезных нарушениях питания и психических заболеваниях, тиреотоксикозе, феохромоцитоме, закрытоугольной глаукоме, доброкачественной гиперплазии предстательной железы. Такие побочные действия, как тошнота, потеря аппетита, запор, сухость во рту, изменение вкуса, бессонница, головная боль, возбуждение, потливость обычно слабо выражены, отмечаются лишь в начале лечения, имеют преходящий характер и, как правило, не требуют отмены терапии.
———————————————————
* ИНФОРМАЦИЯ ПАРТНЕРОВ «МЕДЭЛЕМЕНТ»

Голдлайн Плюс® (МНН Сибутрамин + МКЦ) — является ингибитором обратного захвата серотонина, норадреналина и дофамина, при этом в синапсе увеличивается их концентрация, что приводит к повышению чувства насыщения и уменьшению количества принимаемой пищи и, вследствие чего, количество жировой ткани снижается.
— Голдлайн Плюс® имеет высший уровень убедительности рекомендаций А (уровень достоверности доказательств — 1).1
— Снижается вес на 17% за 6 месяцев2 и объем потребляемой пищи на 20%.3
— Уменьшает калорийность питания на 300-400 ккал/сут.4
1 Клинические рекомендации Ожирение 2020г. https://cr.minzdrav.gov.ru/schema/28_2#doc_3
2 Wadden T.A. et al Benefits of lifestyle modification in the pharmacological treatment of the obesity; Arch int. Med 2001; 161(2)218-227
3 Halford JCG, Boyland EJ, Cooper SJ, Dovey TM, Huda MSB, Dourish CT, et al.The effects of sibutramine on the microstructure of eating behaviour and energy expenditure in obese woren. J Psychopharmacol. 2010;24(1):99-109.
4 John Wilding. Nick Finer. Weight management and cardiovascular disease: implications of recent and ongoing clinical trials. British Journal of Diabetes and Vascular Disease, 2008, 8: 170
———————————————————
- Сибутрамин (А08АА10), препарат для лечения ожирения центрального действия, в комбинации с метформином** (А10ВА02), гипогликемическим препаратом, за исключением инсулинов, рекомендуется пациентам с ИМТ 27 кг/м2 и более в сочетании с СД 2 типа и дислипидемией, а также с ИМТ более 30 кг/м2 у пациентов с предиабетом и дополнительными факторами риска развития СД 2 типа для снижения массы тела. Рекомендуется принимать препарат в начальной дозе 1 таблетку, содержащую 10 мг сибутрамина и 850 мг метформина** в сутки. Препарат следует принимать утром, не разжевывая и запивая достаточным количеством жидкости как натощак, так и в сочетании с приемом пищи. Если в течение 4-х недель от начала лечения не достигнуто снижение массы тела на 5% и более, то доза увеличивается до 15 мг сибутрамина + 850 мг метформина**. Лечение не должно продолжаться более 3 месяцев у пациентов, которым не удалось за этот период добиться снижения массы тела на 5% от исходного уровня. Длительность лечения не более 1 года [80, 112-114].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 2)
Комментарии: совместное применение сибутрамина с метформином** повышает терапевтическую эффективность используемой комбинации у пациентов с избыточной массой тела и нарушениями углеводного обмена. Препарат не следует принимать при наличии диабетического кетоацидоза, нарушении функции печени и почек (клиренс креатинина менее 45 мл/мин), а также при наличии противопоказаний к приему сибутрамина. Во время приема препарата следует избегать прием алкоголя, а также лекарственных средств, содержащих этанол.
- Лираглутид (A10BJ02) ‒ аналог человеческого глюкагоноподобного пептида-1 (ГПП-1), рекомендуется пациентам с ИМТ ≥ 30 кг/м2 или ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний; начальная доза составляет 0,6 мг подкожно 1 раз в сутки, с последующей стандартной титрацией (доза увеличивается на 0,6 мг с интервалами не менее одной недели для улучшения желудочно-кишечной переносимости до достижения терапевтической — 3,0 мг в сутки). При отсутствии снижения массы тела на 5% и более от исходной за 3 месяца применения лираглутида в суточной дозе 3,0 мг лечение прекращают [115-121].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 2)
Комментарии: лираглутид регулирует аппетит с помощью усиления чувства наполнения желудка и насыщения, одновременно ослабляя чувство голода и уменьшая предполагаемое потребление пищи. Лираглутид не увеличивает 24-часовой расход энергии. Лираглутид 3,0 мг обеспечивает эффективную и устойчивую потерю массы тела, положительно влияет на динамику кардио-метаболических факторов риска на фоне снижения массы тела. Лираглутид 3,0 мг может рассматриваться как предпочтительный вариант для пациентов с ожирением и наличием сопутствующих ССЗ в связи с доказанным снижением сердечно-сосудистых рисков, устойчивым снижением массы тела в течение трех лет терапии, снижением тяжести ночного апноэ, значительным снижением риска развития СД2 и благоприятным профилем безопасности и переносимости. Препарат противопоказан при медуллярном раке щитовидной железы в анамнезе, в т.ч. семейном, множественной эндокринной неоплазия II типа, тяжелой депрессии, суицидальных мыслях или поведении, в т.ч. в анамнезе, почечной и печеночной недостаточности тяжелой степени, хронической сердечной недостаточности IV функционального класса (в соответствии с классификацией NYHA, у пациентов в возрасте ≥75 лет. Применение лираглутида у пациентов с воспалительными заболеваниями кишечника и диабетическим парезом желудка не рекомендуется, поскольку оно связано с транзиторными нежелательными реакциями со стороны ЖКТ, включая тошноту, рвоту и диарею. С осторожностью прием препарата у пациентов с печеночной недостаточностью легкой и средней степени тяжести, заболеваниями щитовидной железы и наличием острого панкреатита в анамнезе.
- При наличии у пациента с ожирением нарушений углеводного обмена, в том числе состояний, ассоциированных с инсулинорезистентностью (нарушенная гликемия натощак, нарушенная толерантность к глюкозе), с целью снижения риска развития СД 2 типа или увеличения периода до его манифестации рекомендуется назначение метформина**, лираглутида или комбинации метформина** и сибутрамина, в том числе фиксированной [80, 112-114, 116].
Уровень убедительности рекомендаций B (уровень достоверности доказательств — 2)
Хирургическое лечение
- Хирургическое лечение рекомендуется пациентам с морбидным ожирением в возрасте 18-60 лет при неэффективности ранее проводимых консервативных мероприятий при ИМТ > 40 кг/м2 (независимо от наличия сопутствующих заболеваний) и при ИМТ > 35 кг/м2 и наличии тяжелых заболеваний (СД2, заболевания суставов, СОАС), на течение которых можно воздействовать путем снижения массы тела [14, 15, 20, 29-31, 68-70, 122-127].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Потеря веса, достигнутая посредством интенсивного лечения непосредственно во время подготовки к бариатрической операции, и снижение ИМТ ниже 35 кг/м2 не является противопоказанием для операции. Бариатрическая хирургия также показана тем пациентам, которым удалось снизить вес консервативными методиками, но они не смогли долгосрочно удерживать полученный результат и начали вновь набирать вес (даже в случае, если ИМТ не достиг 35 кг/м2) [124]. Как правило, кандидатами на проведение бариатрических операций являются пациенты в возрасте от 18 до 60 лет, однако вопрос о показаниях к операции может рассматриваться и в других возрастных группах [128-135].
- Хирургическое лечение ожирения не рекомендуется при обострении язвенной болезни желудка и двенадцатиперстной кишки, беременности, онкологических заболеваниях, продолжительность ремиссии которых после лечения составляет менее 5 лет, психических расстройствах: тяжелых депрессиях, психозах (в том числе, хронических), злоупотреблении психоактивными веществами (алкоголем,наркотическими и иными психотропными), некоторых видах расстройств личности (психопатиях), заболеваниях, угрожающих жизни в ближайшее время, тяжелых необратимых изменениях со стороны жизненно важных органов (ХСН III-IV функциональных классов, печеночной, почечной недостаточности и др.) [68, 69, 71- 76, 88, 124].
Уровень убедительности рекомендаций С; уровень достоверности доказательств – 5.
Комментарии: Бариатрическая операция может проводиться после проведения курса противоязвенной терапии и подтверждения заживления эрозий/язв после проведенного лечения.
- Рекомендовано выполнение следующих операций: лапароскопическое регулируемое бандажирование желудка, продольная резекция желудка, гастрошунтирование, а также билиопанкреатическое шунтирование с выключением двенадцатиперстной кишки [68, 123, 124, 127].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии: При выборе того или иного вида бариатрической операции рекомендуется учитывать возраст пациента, степень ожирения, наличие тех или иных коморбидных и сопутствующих заболеваний, риск оперативного вмешательства и возможность постоянного регулярного наблюдения в послеоперационном периоде.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Специальные методы реабилитации не предусмотрены.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- Пациентам, достигшим клинически значимого снижения массы тела (≥ 5% от исходной) рекомендуется удержание веса в течение 1-2 лет [80-86].
Уровень убедительности рекомендаций B (уровень достоверности доказательств — 2).
- На этапе удержания массы тела рекомендуется ежемесячное консультирование со специалистом (очное или дистанционное), регулярный контроль массы тела (взвешивание не реже 1 раза в неделю), сохранение или расширение режима аэробных физических нагрузок, эукалорийное сбалансированное питание [4, 20, 67, 83, 85, 87-93].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- Всем пациентам, перенесшим хирургическое лечение ожирения, в раннем послеоперационном периоде рекомендуется профилактика тромбоэмболических осложнений (активизация больных с первых часов после операции, эластическая компрессия нижних конечностей) [68, 76, 124].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
- Пациентам с ожирением, страдающим СД 2, в первые дни после операции рекомендуется контроль гликемии не реже 4-х раз в сутки, при необходимости коррекция сахароснижающей терапии [136-151].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии: У больных с ожирением в сочетании с СД 2 после хирургического вмешательства вопрос об отмене/снижении дозы пероральных сахароснижающих препаратов и инсулина рекомендуется решать в индивидуальном порядке. Пациентам, у которых после операции гликемия не снижается до целевых показателей, рекомендуется продолжение соответствующей терапии [150, 151].
- Всем пациентам после бариатрических операций рекомендуется восполнение дефицита витаминов, микро- и макронутриентов под контролем лабораторных показателей [152-156].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии: Несмотря на рекомендованный прием поливитаминов (А11ВА), более чем 60% больных после бариатрических операций требуется дополнительное назначение одной или нескольких специфических добавок. Для выявления наиболее частых проявлений витаминной и микронутриентной недостаточности рекомендуется контроль следующих показателей: витамина В12, железа, фолиевой кислоты, кальция, витамина D, тиамина, меди и цинка [153-155].
Информация
Источники и литература
-
Клинические рекомендации Российской ассоциации эндокринологов
- 1. World Health Organization. Obesity: preventing and managing the global epidemic. 1997, Geneva: WHO. 2. Biddle S, García Bengoechea E, Pedisic Z, et al. Screen Time, Other Sedentary Behaviours, and Obesity Risk in Adults: A Review of Reviews. Curr Obes Rep. 2017; 6(2):134-147. 3. Arroyo-Johnson C, Mincey KD. Obesity Epidemiology Worldwide. Gastroenterol Clin North Am. 2016; 45(4): 571-579. 4. Heymsfield SB, Wadden TA. Mechanisms, Pathophysiology, and Management of Obesity. N Engl J Med. 2017; 376(3): 254-266. 5. Yeo G., Heisler L. Unraveling the brain regulation of appetite: lessons from genetics. Nat Neurosci. 2012; 15 (10): 1343–1349. 6. Lam D., Garfield A., Marston O. et al. Brain serotonin system in the coordination of food intake and body weight. Pharmacol Biochem Behav. 2010; 97 (1): 84–91. 7. Campbell E, Franks A, Joseph P. Adolescent obesity in the past decade: A systematic review of genetics and determinants of food choice. J Am Assoc Nurse Pract. 2019; 31(6): 344-351. 8. Zhi C, Huang J, Wang J, et al. Connection between gut microbiome and the development of obesity. Eur J Clin Microbiol Infect Dis. 2019; Jul 31. doi: 10.1007/s10096-019-03623-x. 9. Kadowaki T, et al. Adiponectin and adiponectin receptors in insulin resistance, diabetes, and the metabolic syndrome. J Clin Invest. 2006; 116: 1784-1792. 10. Bastard J, Maachi M, Lagathu C, et al. Recent advances in the relationship between obesity, inflammation, and insulin resistance. Eur Cytokine Netw. 2006 Mar;17(1):4-12. 11. Montanari T, Pošćić N, Colitti M. Factors involved in white-to-brown adipose tissue conversion and in thermogenesis: a review. Obes Rev. 2017; 18(5):495-513. 12. Fernández-Verdejo R, Marlatt K, Ravussin E, Galgani J. Contribution of brown adipose tissue to human energy metabolism. Mol Aspects Med. 2019 Jul 16. pii: S0098-2997(19)30029-9. doi: 10.1016/j.mam.2019.07.003 13. Must A., Spadano J., Coakley E. et al. The disease burden associated with overweight and obesity. JAMA 1999, 282, 1523-1529. 14. Guh D., Zhang W., Bansback N. et al. The incidence of co-morbidities related to obesity and overweight: a systematic review and meta-analysis. BMC Public Health 2009; 9: 88. 15. Lenz M., Richter T., Muhlhauser I. The morbidity and mortality associated with overweight and obesity in adulthood: a systematic review. Dtsch Arztebl Int 2009; 106: 641-648. 16. Alberti K, Zimmet P, Shaw J. IDF Epidemiology Task Force Consensus Group. The metabolic syndrome a new worldwide definition. Lancet. 2005; 366: 1059-62. 17. https://www.who.int/en/news-room/fact-sheets/detail/obesity-and-overweight 18. Kelly T, Yang W, Chen CS, et al. Global burden of obesity in 2005 and projections to 2030. Int J Obes (Lond). 2008 Sep;32(9):1431-7. 19. Дедов И.И., Шестакова М.В., Галстян Г.Р. Распространенность сахарного диабета 2 типа у взрослого населения России (исследование NATION). Сахарный диабет. 2016;19(2):104-112 20. Ожирение: этиология, патогенез, клинические аспекты. Под редакцией И.И. Дедова, Г.А. Мельниченко. Москва, Медицинское информационное агентство, 2004 г: 16-21. 21. Garvey W, Garber A, Mechanick J, et al. American Association of Clinical Endocrinologists and American College of Endocrinology Position Statement on the 2014 Advanced Framework for a New Diagnosis of Obesity as a Chronic Disease. Endocr Pract. 2014; 20: 977-989. 22. Physical status: the use and interpretation of anthropometry. Report of a WHO Expert Committee. Geneva, World Health Organization, 1995 (Technical Report Series, No. 854):329. 23. Kuczmarski RJ et al. Increasing prevalence of overweight among US adults. The National Health and Nutrition Examination Surveys, 1960 to 1991.Journal of the American Medical Association, 1994, 272:205-211.
24. Swinburn BA et al. Body composition differences between Polynesians and Caucasians assessed by bioelectrical impedance. International Journal of Obesity and Related Metabolic Disorders, 1996, 20:889-894. 25. Forbes GB, Reina JC. Adult lean body mass decline with age: some longitudinal observations. Metabolism: Clinical and Experimental, 1970, 19:653-663. 26. Rolland-Cachera MF et al. Body mass index variations — centiles from birth to 87 years. European Journal of Clinical Nutrition, 1991, 45:13-21. 27. Ross R et al. Sex differences in lean and adipose tissue distribution by magnetic resonance imaging: anthropometric relationships. American Journal of Clinical Nutrition, 1994, 59:1277-1285. 28. Norgan NG, Jones PRM. The effect of standardizing the body mass index for relative sitting height. International Journal of Obesity and Related Metabolic Disorders, 1995, 19:206-208. 29. Lean MEJ, Han TS, Morrison CE. Waist circumference as a measure for indicating need for weight management. British Medical Journal, 1995, 311:158-161. 30. Han TS et al. Waist circumference relates to intra-abdominal fat mass better than waist:hip ratio in women. Proceedings of the Nutrition Society, 1995, 54:152A. 31. Pouliot MC et al. Waist circumference and abdominal sagittal diameter: best simple anthropometric indexes of abdominal visceral adipose tissue accumulation and related cardiovascular risk in men and women. American Journal of Cardiology, 1994, 73:460-468. 32. Ross R et al. Quantification of adipose tissue by MRI: relationship with anthropometric variables. Journal of Applied Physiology, 1992, 72:787-795. 33. Lean MEJ, Han TS, Deurenberg P. Predicting body composition by densitometry from simple anthropometric measurements. American Journal of Clinical Nutrition, 1996, 63:4-14. 34. Han TS et al. Waist circumference reduction and cardiovascular benefits during weight loss in women. International Journal of Obesity and Related Metabolic Disorders, 1997, 21: 127-134. 35. Finucane MM, Stevens GA, Cowan MJ, et al. National, regional, and global trends in body-mass index since 1980: systematic analysis of health examination surveys and epidemiological studies with 960 country-years and 9.1 million participants. Lancet. 2011; 377(9765): 557-567. 36. Wormser D, et al. Separate and combined associations of body-mass index and abdominal adiposity with cardiovascular disease: collaborative analysis of 58 prospective studies. Lancet. 2011; 377(9771):1085–95. 37. Mancia G, De Backer G, Dominiczak A, Cifkova R, et al. ESH-ESC Task Force on the Management of Arterial Hypertension. 2007 ESH-ESC Practice Guidelines for the Management of Arterial Hypertension: ESH-ESC Task Force on the Management of Arterial Hypertension. J Hypertens. 2007 25(9):1751-62. doi: 10.1097/HJH.0b013e3282f0580f. 38. Masa J, et al. Obesity hypoventilation syndrome. Eur Respir Rev. 2019 Mar 14; 28(151). pii: 180097. 39. Macavei V, et al. Diagnostic predictors of obesity-hypoventilation syndrome in patients suspected of having sleep disordered breathing. J Clin Sleep Med 2013; 9: 879–884. 40. Camilleri M, et al. Gastrointestinal Complications of Obesity. Gastroenterology. 2017 May; 152(7):1656-1670. 41. Khatua B, et al. Obesity and pancreatitis. Curr Opin Gastroenterol. 2017 Sep;33(5):374-382. 42. Escobar-Morreale H, et al. Prevalence of ‘obesity-associated gonadal dysfunction’ in severely obese men and women and its resolution after bariatric surgery: a systematic review and meta-analysis. Hum Reprod Update. 2017 Jul 1;23(4):390-408. 43. Daniel E, Newell-Price J. Cushing’s syndrome. Medicine, Volume 45, Issue 8, 2017, pp. 475-479. 44. Stuart C, et al. Acanthosis nigricans. J Basic Clin Physiol Pharmacol. 1998; 9(2-4):407-18. 45. Rohde K, et al. Genetics and epigenetics in obesity. Metabolism. 2019 Mar; 92: 37-50.
46. Mirzababaei A, et al. Risk of hypertension among different metabolic phenotypes: a systematic
review and meta-analysis of prospective cohort studies. J Hum Hypertens. 2019 May; 33(5):
365-377.
47. Deng G, et al. Associations of anthropometric adiposity indexes with hypertension risk: A
systematic review and meta-analysis including PURE-China. Medicine (Baltimore). 2018 Nov;
97(48):e13262.
48. Biondi B. Thyroid and obesity: an intriguing relationship. Journal of Clinical Endocrinology and
Metabolism. 2010; 95: 3614–3617.
49. Rotondi M, et al. Thyroid and obesity: not a one-way interaction. Journal of Clinical
Endocrinology and Metabolism. 2011; 96: 344–346.
50. Laurberg P, et al. Thyroid function and obesity. European Thyroid Journal. 2012; 1: 159–167.
51. Pearce E. Thyroid hormone and obesity. Current Opinion in Endocrinology Diabetes and
Obesity. 2012; 19: 408–413.
52. Duntas L, Biondi B. The interconnections between obesity, thyroid function, and autoimmunity:
the multifold role of leptin. Thyroid. 2013; 23: 646–653.
53. Boscaro M, Arnaldi G. Approach to the patient with possible Cushing’s syndrome. J Clin
Endocrinol Metab. 2009; 94(9): 3121-31.
54. Auriemma R. The effects of hyperprolactinemia and its control on metabolic diseases. Expert
Rev Endocrinol Metab. 2018; 13(2): 99-106.
55. Santos-Silva C, et al. BMI and metabolic profile in patients with prolactinoma before and after
treatment with dopamine agonists. Obesity. 2011; 19: 800–805.
56. Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia. Report of
WHO/IDF Consultation. 2006.
57. Tang Z. et al. Sex, Age, and BMI Modulate the Association of Physical Examinations and Blood
Biochemistry Parameters and NAFLD: A Retrospective Study on 1994 Cases Observed at
Shuguang Hospital, China //BioMed research international. – 2019. – Т. 2019.
58. Pereira-Santos M, et al. Obesity and vitamin D deficiency: a systematic review and metaanalysis.
Obes Rev. 2015; 16(4): 341-349.
59. Lotito A, et al. Serum Parathyroid Hormone Responses to Vitamin D Supplementation in
Overweight/Obese Adults: A Systematic Review and Meta-Analysis of Randomized Clinical
Trials. Nutrients. 2017; 9(3): pii: E241.
60. Hjelmesæth J. et al. Parathyroid hormone, but not vitamin D, is associated with the metabolic
syndrome in morbidly obese women and men: a cross-sectional study //Cardiovascular
diabetology. – 2009. – Т. 8. – №. 1. – С. 7.
61. Soares M. J. et al. Vitamin D and parathyroid hormone in insulin resistance of abdominal
obesity: cause or effect? //European journal of clinical nutrition. – 2011. – Т. 65. – №. 12. – С.
1348-1352.
62. Silidker M. S. et al. Ultrasound evaluation of cholelithiasis in the morbidly obese
//Gastrointestinal radiology. – 1988. – Т. 13. – №. 1. – С. 345-346.
63. de Moura Almeida A. et al. Fatty liver disease in severe obese patients: diagnostic value of
abdominal ultrasound //World journal of gastroenterology: WJG. – 2008. – Т. 14. – №. 9. – С.
1415.
64. Kapur V, et al. Clinical Practice Guideline for Diagnostic Testing for Adult Obstructive Sleep
Apnea: An American Academy of Sleep Medicine Clinical Practice Guideline. J Clin Sleep
Med. 2017; 13(3): 479-504.
65. Bozkurt B, et al. Contributory Risk and Management of Comorbidities of Hypertension,
Obesity, Diabetes Mellitus, Hyperlipidemia, and Metabolic Syndrome in Chronic Heart Failure:
A Scientific Statement From the American Heart Association. Circulation. 2016; 134(23): e535-
e578.
66. Ponikowski P, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic
heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) Developed with the special contribution of the
Heart Failure Association (HFA) of the ESC. Eur Heart J. 2016; 37(27): 2129-2200.
67. Jensen M, et al. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity
in adults: a report of the American College of Cardiology/American Heart Association Task
Force on Practice Guidelines and The Obesity Society. J Am Coll Cardiol. 2014; 63(25 Pt B):
2985-3023.
68. Clinical Practice Guidelines for the Perioperative Nutritional, Metabolic, and Nonsurgical
Support of the Bariatric Surgery Patient—2013 Update: Cosponsored by American Association
of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic &
Bariatric Surgery. Obesity (Silver Spring), 2013; 21(0 1): S1–27. doi:10.1002/oby.20461.
69. Stoker D. Management of the bariatric surgery patient. Endocrinol Meatb Clin North Am 2003;
32: 437-457
70. Herpertz S, Kielmann R, Wolf A. et al. Do psychosocial variables predict weight loss or mental health after obesity surgery? A systematic review. Obes Res 2004;12:1554-69
- 1. World Health Organization. Obesity: preventing and managing the global epidemic. 1997, Geneva: WHO. 2. Biddle S, García Bengoechea E, Pedisic Z, et al. Screen Time, Other Sedentary Behaviours, and Obesity Risk in Adults: A Review of Reviews. Curr Obes Rep. 2017; 6(2):134-147. 3. Arroyo-Johnson C, Mincey KD. Obesity Epidemiology Worldwide. Gastroenterol Clin North Am. 2016; 45(4): 571-579. 4. Heymsfield SB, Wadden TA. Mechanisms, Pathophysiology, and Management of Obesity. N Engl J Med. 2017; 376(3): 254-266. 5. Yeo G., Heisler L. Unraveling the brain regulation of appetite: lessons from genetics. Nat Neurosci. 2012; 15 (10): 1343–1349. 6. Lam D., Garfield A., Marston O. et al. Brain serotonin system in the coordination of food intake and body weight. Pharmacol Biochem Behav. 2010; 97 (1): 84–91. 7. Campbell E, Franks A, Joseph P. Adolescent obesity in the past decade: A systematic review of genetics and determinants of food choice. J Am Assoc Nurse Pract. 2019; 31(6): 344-351. 8. Zhi C, Huang J, Wang J, et al. Connection between gut microbiome and the development of obesity. Eur J Clin Microbiol Infect Dis. 2019; Jul 31. doi: 10.1007/s10096-019-03623-x. 9. Kadowaki T, et al. Adiponectin and adiponectin receptors in insulin resistance, diabetes, and the metabolic syndrome. J Clin Invest. 2006; 116: 1784-1792. 10. Bastard J, Maachi M, Lagathu C, et al. Recent advances in the relationship between obesity, inflammation, and insulin resistance. Eur Cytokine Netw. 2006 Mar;17(1):4-12. 11. Montanari T, Pošćić N, Colitti M. Factors involved in white-to-brown adipose tissue conversion and in thermogenesis: a review. Obes Rev. 2017; 18(5):495-513. 12. Fernández-Verdejo R, Marlatt K, Ravussin E, Galgani J. Contribution of brown adipose tissue to human energy metabolism. Mol Aspects Med. 2019 Jul 16. pii: S0098-2997(19)30029-9. doi: 10.1016/j.mam.2019.07.003 13. Must A., Spadano J., Coakley E. et al. The disease burden associated with overweight and obesity. JAMA 1999, 282, 1523-1529. 14. Guh D., Zhang W., Bansback N. et al. The incidence of co-morbidities related to obesity and overweight: a systematic review and meta-analysis. BMC Public Health 2009; 9: 88. 15. Lenz M., Richter T., Muhlhauser I. The morbidity and mortality associated with overweight and obesity in adulthood: a systematic review. Dtsch Arztebl Int 2009; 106: 641-648. 16. Alberti K, Zimmet P, Shaw J. IDF Epidemiology Task Force Consensus Group. The metabolic syndrome a new worldwide definition. Lancet. 2005; 366: 1059-62. 17. https://www.who.int/en/news-room/fact-sheets/detail/obesity-and-overweight 18. Kelly T, Yang W, Chen CS, et al. Global burden of obesity in 2005 and projections to 2030. Int J Obes (Lond). 2008 Sep;32(9):1431-7. 19. Дедов И.И., Шестакова М.В., Галстян Г.Р. Распространенность сахарного диабета 2 типа у взрослого населения России (исследование NATION). Сахарный диабет. 2016;19(2):104-112 20. Ожирение: этиология, патогенез, клинические аспекты. Под редакцией И.И. Дедова, Г.А. Мельниченко. Москва, Медицинское информационное агентство, 2004 г: 16-21. 21. Garvey W, Garber A, Mechanick J, et al. American Association of Clinical Endocrinologists and American College of Endocrinology Position Statement on the 2014 Advanced Framework for a New Diagnosis of Obesity as a Chronic Disease. Endocr Pract. 2014; 20: 977-989. 22. Physical status: the use and interpretation of anthropometry. Report of a WHO Expert Committee. Geneva, World Health Organization, 1995 (Technical Report Series, No. 854):329. 23. Kuczmarski RJ et al. Increasing prevalence of overweight among US adults. The National Health and Nutrition Examination Surveys, 1960 to 1991.Journal of the American Medical Association, 1994, 272:205-211.
Информация
Список сокращений
25(ОН)D – 25-гидрокси витамин D
АГ – артериальная гипертензия
АД – артериальное давление
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
ВОЗ – Всемирная организация здравоохранения
ГГТ – гамма-глутамилтрансфераза
ГПП-1 – глюкагоноподобный пептид-1
ЖКТ – желудочно-кишечный тракт
ИБС – ишемическая болезнь сердца
ИМТ – индекс массы тела
ЛГ – лютеинизирующий гормон
ЛПВП – липопротеиды высокой плотности
ЛПНП – липопротеиды низкой плотности
МО – морбидное ожирение
НАЖБП – неалкогольная жировая болезнь печени
ОГТТ – оральный глюкозотолерантный тест
ОТ – окружность талии
ОБ – окружность бедер
ОХС – общий холестерин
ПТГ – паратгормон
СОАС – синдром обструктивного апноэ сна
СД 2 – сахарный диабет 2 типа
ССЗ – сердечно-сосудистые заболевания
ТГ – триглицериды
ТТГ – тиреотропный гормон
УЗИ – ультразвуковое исследование
ФСГ – фолликулостимулирующий гормон
ХСН – хроническая сердечная недостаточность
ЦВБ – цереброваскулярная болезнь
ЦНС – центральная нервная система
ЧСС – частота сердечных сокращений
ЩЖ – щитовидная железа
ЭКГ – электрокардиография
Термины и определения
Индекс массы тела – используется для диагностики избыточной массы тела и ожирения, а также для оценки его степени (масса тела в килограммах, деленная на квадрат роста в метрах, кг/м2).
Морбидное ожирение – это ожирение с ИМТ ≥ 35 кг/м2 при наличии серьезных осложнений, связанных с ожирением; ожирение с ИМТ ≥ 40 кг/м2 вне зависимости от осложнений.
Организация оказания медицинской помощи
Госпитализация плановая. Помощь стационарная/дневной стационар.
Показания для плановой госпитализации в медицинскую организацию (дневной стационар, стационарно):
1) прогрессирующее нарастание массы тела, ухудшение течения коморбидных заболеваний и/или декомпенсация метаболических нарушений, ассоциированных с ожирением (СД 2, ССЗ, СОАС и др.);
2) Проведение бариатрических операций и подготовка к ним;
3) декомпенсация метаболических нарушение после бариатрических операций
Показания к выписке пациента из медицинской организации
1) снижение массы тела;
2) улучшение течения коморбидных заболеваний и/или компенсация метаболических нарушений, ассоциированных с ожирением.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Дополнительной информации, влияющей на течение и исход заболевания/состояния, нет.
Критерии оценки качества медицинской помощи
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Дедов И.И., профессор, академик РАН, Москва
Мокрышева Н.Г., профессор, член-корреспондент РАН, Москва
Мельниченко Г.А., профессор, академик РАН, Москва
Трошина Е.А., профессор, член-корреспондент РАН, Москва
АВТОРЫ ТЕКСТА:
Мазурина Н.В., к.м.н., Москва
Ершова Е.В., к.м.н., Москва
Комшилова К.А., к.м.н., Москва
ЭКСПЕРТЫ, ПРИНИМАВШИЕ УЧАСТИЕ В ОБСУЖДЕНИИ И ОДОБРЕНИИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ:
Андреева Е.Н., д.м.н., профессор, Москва
Анциферов М.Б., д.м.н., профессор, Москва
Бирюкова Е.В., д.м.н., профессор, Москва
Бордан Н.С., к.м.н., Москва
Вагапова Г.Р., д.м.н., профессор, Казань
Волкова А.Р., д.м.н., доцент, Санкт-Петербург
Волкова Н.И., д.м.н., профессор, Ростов-на-Дону
Волынкина А.П., к.м.н., доцент, Воронеж
Дзгоева Ф.Х., к.м.н., доцент, Москва
Киселева Т.П., д.м.н., профессор, Екатеринбург
Неймарк А.Е., к.м.н., Санкт-Петербург
Романцова Т.И., д.м.н., профессор, Москва
Руяткина Л.А., д.м.н., профессор, Новосибирск
Суплотова Л.А., д.м.н., профессор, Тюмень
Халимов Ю.Ш., д.м.н., профессор, Санкт-Петербург
Яшков Ю.И., д.м.н., профессор, Москва
Конфликт интересов: отсутствует
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
1. врачи — эндокринологи
2. врачи — терапевты
3. врачи общей практики
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
| УУР | Расшифровка |
| А |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| В |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| С |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение Б. Алгоритмы действий врача
Алгоритм ведения пациента с экзогенно-конституциональным ожирением
Алгоритм выбора препаратов для фармакотерапии ожирения
Приложение В. Информация для пациента
1. Как правильно оценить свой вес? Для этого нужно рассчитать индекс массы тела (ИМТ) по формуле: ИМТ = вес (кг) : рост (м2). Посмотрите, к какой группе относится Ваш ИМТ:
2. Выделяют следующие типы ожирения:
- Абдоминальный (от латинского abdomen – живот) тип ожирения, характеризуется избыточным отложением жировой ткани в области живота и верхней части туловища. Такое ожирение наиболее опасно для развития заболеваний сердечно –сосудистой и дыхательной систем, сахарного диабета.
- Гиноидный (нижний) тип ожирения, характеризуется преимущественным отложением жировой ткани в области ягодиц и бедер. Чаще всего сопровождается развитием заболеваний позвоночника, суставов и вен нижних конечностей.
- Смешанный тип ожирения, характеризуется равномерным распределением жира по всему телу.
Чтобы определить тип ожирения, найдите соотношение окружности талии к окружности бедер (ОТ/ОБ). Окружность талии измеряйте на середине расстояния между нижним краем ребер и тазовой костью, окружность бедер – в самой широкой их области на уровне ягодиц. Показатель соотношения ОТ/ОБ, превышающий 1,0 у мужчин и 0,85 у женщин, свидетельствует об абдоминальном типе ожирения.
Окружность талии у мужчин больше 94 см, а у женщин больше 80 см – это реальный риск развития СД 2 типа и ССЗ.
3. Если у Вас избыточный вес или ожирение, раз в год сдавайте анализ крови на общий холестерин и его фракции, триглицериды и глюкозу, контролируйте артериальное давление. Самыми тяжелыми заболеваниями, которые развиваются в связи с ожирением, являются артериальная гипертензия, СД 2 типа и атеросклероз.
4. Худейте медленно, постепенно – это даст положительный результат и не приведет к нарушению нормальной работы органов и систем, и позволит избежать рецидива набора веса. Цели снижения веса – 5 – 15% от исходной массы тела в течение 3 – 6 месяцев, далее – удержание веса.
5. Ключ к успешному снижению веса – сочетание рационального сбалансированного питания с активным образом жизни (не менее 150 минут в неделю)
6. Как рассчитать калорийность суточного рациона:
- Рассчитайте фактическую калорийность Вашего суточного рациона питания.
- Рассчитайте физиологический суточный расход энергии по формуле
для женщин:
18–30 лет: (0,0621 х вес в кг +2,0357) х 240
31–60 лет: (0,0342 х вес в кг + 3,5377) х 240
старше 60 лет: (0,0377 х вес в кг + 2,7546) х 240
18–30 лет: (0,0630 х вес в кг + 2,8957) х 240
31–60 лет: (0,0484 х вес в кг + 3,6534) х 240
старше 60 лет: (0,0491 х вес в кг + 2,4587) х 240
Если Вы ведете малоподвижный образ жизни, полученную величину умножайте на 1,1, при умеренной физической активности – на 1,3, при физической работе или активных занятиях спортом – на 1,5.
- Рассчитайте суточную калорийность рациона питания, необходимую для снижения веса. Для этого из полученной величины калорийности суточного рациона уменьшите на 20% (500 — 600 ккал). Ели Ваш фактический рацион питания превышает 3000 ккал в сутки, снижайте потребление пищи постепенно — на 300 – 500 ккал в неделю до достижения рассчитанной индивидуальной нормы калорий.
- Рассчитайте суточную потребность в жирах. Калорийность Вашего рациона, необходимого для снижения веса, разделите на 4, а затем на 9.
- Распределите калорийность рациона на 3-5 приемов пищи.
— Завтрак – 25%
— 2 завтрак – 15%
— Обед – 35%
— Полдник –10%
— Ужин –15%
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Ожирение : этиология, патогенез, клинические аспекты : рук. для врачей : [монография]
Карточка

Ожирение : этиология, патогенез, клинические аспекты : рук. для врачей : [монография] / [Андреева Елена Николаевна и др.] ; под ред. И. И. Дедова, Г. А. Мельниченко. — Москва : Мед. информ. агентство, 2006. — 452 с. : ил., портр.; 21 см.; ISBN 5-89481-390-5 (В пер.)
Авт. указаны на обороте тит. л.
Здравоохранение. Медицинские науки — Эндокринология — Болезни обмена веществ — Ожирение — Пособие для специалистов
Шифр хранения:
FB 1 06-24/236
FB 1 06-24/237
CZ2 Р415/О-45
Описание
| Заглавие | Ожирение : этиология, патогенез, клинические аспекты : рук. для врачей : [монография] |
|---|---|
| Коллекции ЕЭК РГБ | Каталог документов с 1831 по настоящее время |
| Коллекции ЭБ | |
| Дата поступления в ЭК | 01.09.2006 |
| Дата поступления в ЭБ | 03.04.2018 |
| Каталоги | Книги (изданные с 1831 г. по настоящее время) |
| Сведения об ответственности | [Андреева Елена Николаевна и др.] ; под ред. И. И. Дедова, Г. А. Мельниченко |
| Выходные данные | Москва : Мед. информ. агентство, 2006 |
| Физическое описание | 452 с. : ил., портр.; 21 см |
| ISBN | ISBN 5-89481-390-5 (В пер.) |
| Примечание | Авт. указаны на обороте тит. л. |
| Тема | Здравоохранение. Медицинские науки — Эндокринология — Болезни обмена веществ — Ожирение — Пособие для специалистов |
| BBK-код | Р415.202.1,07 |
| Язык | Русский |
| Места хранения | FB 1 06-24/236 |
| FB 1 06-24/237 | |
| CZ2 Р415/О-45 | |
| Электронный адрес | Электронный ресурс |
ММА имени И.М. Сеченова
Ожирение (избыточное отложение жира в организме) может быть либо самостоятельным полиэтиологическим заболеванием, либо синдромом, развивающимся при различных заболеваниях.
Отрицательное влияние избыточной массы тела на здоровье человека известно со времен Гиппократа, которому приписывают, в частности, афоризм “Внезапная смерь более характерна для тучных, чем для худых“. Тем не менее до последнего времени успехи в лечении ожирения более чем скромны, и эпидемия ожирения захлестывает развитые страны. По данным ВОЗ, избыточную массу тела имеют до 30% жителей планеты. Самое поразительное, что несмотря на распространенность заболевания, а также доказанное влияние на развитие таких социально значимых заболеваний, как сахарный диабет, атеросклероз, гипертония, до настоящего времени не разработана единая патогенетическая классификация ожирения, минимально количество сравнительно безопасных фармакологических средств для его лечения. Лечение ожирения до последнего времени рассматривалось в основном, как прерогатива врачей общей практики (в нашей стране это терапевты и диетологи).
Традиционное отношение “чистого” эндокринолога к лечению больных ожирением в лучшем случае было снисходительно-пренебрежительным. Наши встречи с больными всегда несли в себе элемент конфликта. Ведь они приходили к эндокринологу в надежде, что будет диагностировано “эндокринное “ожирение. Пусть оно будет гипотиреоидным, пусть гипоовариальным (т.н. климактерическим), пусть надпочечниковым (в соответствии с классификациями, принятыми в 60–70-е годы в нашей стране). Другими словами, больные приходили в надежде, что будет найдена причина ожирения, что врач легко (или даже сложно, путем операции) ее устранит, и он или она станут навсегда стройными и элегантными.
Но вся беда в том, что подавляющее большинство людей страдают формой ожирения, которую мы называем “алиментарно-конституциональной”. Эту болезнь эндокринологи без труда могут диагностировать уже на этапе осмотра, хотя бы потому, что первично-эндокринное ожирение никогда не бывает массивным. Индекс массы тела 25–30 (по классификации ВОЗ) считается пограничным для нормальной массы и ожирения. Собственно “эндокринное” ожирение, т.е. вызванное каким-либо первично-эндокринным заболеванием, обычно протекает с индексом массы тела 27–35, крайне редко – 40 и более.
Осмотрев больного, мы, в соответствии с нашими классификациями (и, что важнее, убеждениями), говорили больному об отсутствии у него собственно эндокринной патологии, рекомендовали соблюдать диету.
Пациент, как правило, настаивал на проведении тех или иных “гормональных” исследований в расчете на то, что выявятся аномалии, позволяющие найти причину ожирения. Эндокринолог либо пытался объяснить пациенту, что все обнаруженные изменения окажутся не причиной, а следствием ожирения, либо, все же назначая исследования “гормонального зеркала”, после определения уровня гормонов вновь объяснял вторичность этих изменений. Так или иначе прием завершался рекомендацией – “соблюдайте диету”. При этих словах больной уже перестает доверять врачу, заявляя, что сам это знает и практически ничего не ест.
Небольшое замечание: Многие отечественные руководства по эндокринологии, к сожалению, не имеют главы по ожирению, а крупнейший русскоязычный сайт по эндокринопатиям (www.diabet.ru) в аннотации сообщает, что он посвящен эндокринным болезням и ожирению (!).
Отношение самого пациента к избыточному весу, увы, нередко сводится лишь к эстетической стороне проблемы. Вместе с тем реальный вред, наносимый здоровью ожирением, больным порой неизвестен. Исследования последних лет показали, что избыточность веса сопровождается увеличением уровня общего холестерина и липопротеинов низкой и очень низкой плотности в плазме. Продукция холестерина у лиц с ожирением увеличена в среднем на 20 мг холестерина на каждый избыточный килограмм жира (Bierman E., 1992). Ожирение – самый мощный фактор риска развития сахарного диабета 2 типа, до 90% больных СД этого типа страдают ожирением. Избыточный вес способствует развитию инсулинорезистентности и компенсаторной гиперинсулинемии (Lipson L., 1984). Опасными, но неизбежными спутниками ожирения являются синдром апное во сне, артрозы, увеличение частоты случаев рака толстого кишечника и желчного пузыря. У женщин ожирение сопровождается высокой частотой ановуляций, нарушениями менструального цикла, бесплодием, ассоциированными с нарушениями продукции половых гормонов гиперплазией и полипозом эндометрия и с высоким риском развития рака эндометрия шейки матки, яичников, молочных желез.
Культивируемые в наше время идеалы красоты (соответствующие, с клинической точки зрения, крайним степеням кахексии), распространенность культа сытой жизни и быстрого питания, поток агрессивной рекламы богатых жирами продуктов с параллельно идущими призывами приобретать “патентованные средства для похудания“ породили парадоксальную ситуацию: большинство людей, реально нуждающихся в снижении массы тела, не достигают этой цели, в то время как люди, которым вовсе не нужно худеть (в основном девочки – школьницы и студентки), становятся основными потребителями аноректиков. Нет непроходимой пропасти между некоторыми формами ожирения и нервной анорексией – оба этих состояния относятся к нарушениям пищевого поведения.
Современные представления о роли поддержания нормальной массы тела, как одного из основных факторов, снижающих риск фатальных заболеваний, сформировались после 30-х годов XX века. Ранее так называемые “болезни цивилизации” не являлись собственно проблемой для медицины, которая с трудом боролась главным образом с инфекционными заболеваниями. При средней продолжительности жизни 40 лет отрицательное влияние избыточной массы тела, понятно, не могло стать объектом интенсивных научных исследований.
Начиная с 50-х годов, ожирение постепенно становится приоритетной медицинской проблемой, но ее решение зачастую носит механистический характер, а врачебные мероприятия сводятся к жестким диетическим ограничениям. Конечная цель – достижение идеальной массы тела – практически невозможна: жизнь больных состоит из периодов голодания и набора массы тела и конфликтных ситуаций “выговоров и оправданий”. Врач возводится в ранг строгого судьи, приговаривающего больного к бессрочному аскетизму, а больной низводится до уровня непослушного ребенка, тайком нарушающего его запреты.
Изучение этиологии и патогенеза ожирения
Изучение этиологии и патогенеза ожирения базируется на очевидных постулатах. Так называемое “простое” ожирение – многофакторное заболевание, к его наиболее очевидным причинам относятся избыточная калорийность пищи с преобладанием жиров и углеводов, хаотичный режим питания, недостаточная по отношению к потребляемой пище физическая активность. Как показывают расчеты, в среднем потребление пищи во многих странах не увеличилось в сравнении с 60-ми годами, но резкое снижение физической активности сопровождается неуклонным ростом ожирения. Тем не менее значительную роль играет, особенно в развивающихся странах, так называемая “вестернизация” питания, отход от традиционных для данного народа режима питания. Нельзя не учитывать и социальную роль приема пищи, гедонистические компоненты еды, традиционное для многих популяций воспитание детей с награждением сладостями в качестве поощрения.
Ситуация изменилась в 95-м году, когда был открыт гормон лептин, продуцируемый белой жировой тканью. Открытие этого нового гормона заставило изменить взгляд на ожирение. Если адипоцит – это клетка, продуцирующая гормон, влияющий на гипоталамические центры голода и насыщения, центры регуляции гонадотропной функции, клетка, в которой андрогены ароматизируются в эстрогены, следовательно жировая ткань – зона интересов эндокринолога, это гормонально-активный орган. Эндокринолог должен относиться к лечению этих больных так же, как относится к лечению всех первично-эндокринных больных.
Уже стало обыденным называть лептин “голосом жировой ткани“ и напоминать, что существует типичный механизм обратной связи между уровнем лептина и выработкой гипоталамического нейропептида Y. Проникнув в гипоталамус, лептин через лимбическую долю и ствол мозга контролирует потребление пищи. Теоретически – чем больше лептина, тем меньше потребление пищи. В норме существует так называемая точка липостаза (по аналогии с гомеостазом). Наличие подобного контроля объясняет ситуацию, когда больной, потеряв 40 кг за короткий период, вновь резко набирает массу тела.
Когда лептин был открыт, то казалось, что проблема ожирения решена и назначение лептина позволит нормализовать вес большинства тучных больных, все похудеют. Но в целом на земле более 1 млрд людей страдают ожирением, при этом обнаружено лишь несколько детей с низким уровнем лептина. Абсолютный дефицит лептина – редчайшая патология, характеризующаяся тяжелым ожирением с раннего детства.
У подавляющего большинства тучных людей уровень лептина повышен. На сегодняшний день эту ситуацию понять нетрудно. Мы знаем, что у больных сахарным диабетом 2 типа уровень инсулина повышен (инсулинорезистентность), но при этом чувствительность к инсулину снижена. Аналогичная ситуация создается и по отношению к лептину – уже сформулировано понятие лептинорезистентности (резистентность к лептину нередко сочетается с инсулинорезистентностью).
Существует несколько гипотез относительно появления резистентности к лептину. Одна из них – у людей с резистентностью к лептину последний плохо проникает через гематоэнцефалический барьер. Поскольку лептин циркулирует в связанном с транспортным белком виде, резистентность к нему связывают с аномалиями в структуре связывающего белка. Возможной причиной является аномалия гипоталамических рецепторов. Во время голодания и при активной физической нагрузке уровень лептина снижается (Bougneres P., 1999).
Лептин – не единственный пептидный гормон, участвующий в регуляции деятельности центров голода и насыщения. В этом процессе участвуют также инсулин, холецистокинин, биогенные амины: норадреналин, серотонин, которые играют важную роль не только в регуляции собственно приема пищи, но и в выборе более предпочтительных для данного человека продуктов. В реализации механизма пищевого термогенеза участвуют тироидные гормоны. Жиромобилизующей активностью обладает ряд вырабатываемых в аденогипофизе пептидов, в первую очередь, дериватов ПОМК (проопиомеланокортинов) – АКТГ, b–липотропины, эндорфины, дефицит соматотропного гормона играет важную роль в генезе абдоминального ожирения. Вторичный гиперальдостеронизм – закономерное явление при ожирении (Goodfriend T. et al, 1998).
Изменение циркадных ритмов секреции ряда гормонов зафиксировано при нарушениях пищевого поведения, в частности, искажается ритм секреции мелатонина и кортизола (Ferrari et al., 1997). Допускается участие в развитии ожирения врожденных аномалий содержания транспортных белков для гормонов. К примеру, у тучных детей повышено содержание белка, связывающего гормон роста.
Ожирение сопровождается инсулинорезистентностью, снижает способность инсулина обеспечивать утилизацию глюкозы, подавлять продукцию глюкозы печенью. Гиперинсулинемия, характерная для ожирения, является одной из причин формирования артериальной гипертензии (за счет увеличения реабсорбции натрия) и гиперпродукции андрогенов поликистозными яичниками. Обсуждается роль дегидроэпиандростерона надпочечников в генезе ожирения.
Установлены не только гормональные, но и генетические поломки, приводящие к развитию ожирения. Был выделен ген рецептора к лептину, существует множество генов – кандидатов в гены ожирения (гены, кодирующие образование b3— и b2-адренорецепторов, липопротеинлипазы, fat–ген (ген карбоксипептидазы E), гены tub, aguti, beacon–ген, ген рецептора 4 типа меланоцитостимулирующего гормона и т.д ). Изучается роль так называемого PPAR (пероксисом – пролифератор активирующий рецептор-g), идентифицированного в жировой ткани рецептора, связанного с обменом глюкозы и жира. Но так же, как нет одного гормона, изменив уровень которого можно решить все проблемы ожирения, так нет и одного гена, кодирующего все типы нарушения жирового обмена.
Известно достаточно много моногенных синдромов, закономерно включающих, наряду с типичными признаками, ожирение. При этом, в зависимости от типа наследования, родственники могут нести в себе ген соответствующего типа ожирения. Так, у детей с синдромом Барде-Бидля 25% отцов имеют ген ВВS (Барде-Бидля синдрома ген), проявляющийся у гетерозигот только ожирением.
Несмотря на все успехи генетики, очевидно, что у подавляющего большинства людей нет моногенного наследования ожирения, и причины избыточной массы тела лежат в особенностях стиля жизни и пищевого поведения (в основном в избыточной калорийности пищи с преобладанием в диете жиров при извращенном суточном ритме приема пищи), а также в недостаточной, по отношению к потребляемой пище, физической активности. Простой математический подсчет показывает, что достаточно одного “неприкрытого” энерготратами бутерброда с сыром и стакана молока в день, чтобы масса тела увеличилась на 10 кг за 10 лет.
Подсчитано, например, что женщина, удерживаясь в среднем в пределах нормативных параметров, прибавляет примерно 11 кг массы тела в период с 18 до 60 лет, съедая при этом 20 000 кг пищи. Следовательно, у многих людей достаточно эффективно работает механизм, обеспечивающий баланс между потреблением и расходом энергии, включающий быстрое окисление жира в ответ на его повышенное потребление, а не его депонирование.
Теоретические вопросы этиологии и патогенеза ожирения успешно разрабатываются. Однако хотелось бы обратить внимание на практические вопросы обследования больных.
Методы обследования
Как и при любом другом заболевании, обследование начинается с опроса и сбора жалоб. При этом анамнез может иметь те или иные отступления от реальной картины, а спектр жалоб полиморфен и расплывчат. Достаточно часто ожирение вообще не выносится в диагноз и практически игнорируется и больными, и врачами. Типична ситуация, когда тучная женщина с многочисленными жалобами на нездоровье обращается к эндокринологу: при ультразвуковом обследовании щитовидной железы у нее выявили диагностически незначимые отклонения от идеальной нормы. Эти отклонения ее чрезвычайно тревожат, и именно они, по мнению больной, являются причиной резкого снижения качества жизни. Но реальная ее проблема – индекс массы тела (ИМТ) больше 30–35 кг/м2. Закономерно ассоциированные с ним зачастую фатальные проблемы полностью игнорируются.
Спектр жалоб бесконечен – от ожирения, как эстетической проблемы, до синдромальных, связанных с формированием ишемической болезни сердца, атеросклероза, недостаточности кровообращения, гинекологических и андрологических проблем, сахарного диабета и его осложнений, артралгий и артропатий, мочекислого диатеза, синдрома апное во сне и синдрома Пикквика, а также огромного числа неспецифических состояний (апатия, утомляемость, головокружение, головная боль, запоры).
Хотя жалобы на повышение аппетита практически никогда эндокринологу не предъявляются, необходимо попытаться уточнить характер питания больного. Устный рассказ о съедаемой пище и времени ее приема может быть дополнен записями о съедаемой за последние 3–5 дней пище. Это более долгий, зато более эффективный путь.
Обычный рассказ : больные убеждены , что едят мало, подчеркивают, что утром они “вообще не едят” (чай или кофе с сахаром и бутерброды, а также многочисленные дневные “перекусы” не рассматриваются, как еда, самими больными). Во время работы или отдыха больные жуют автоматически, нередко не отдавая себе отчет в количестве принятых продуктов. До 50–70% принятой пищи (по калорийности) приходится на вечерний период. Типичный NIGHT EATING (ночной еды) синдром характеризуется утренней анорексией, бессонницей и потреблением 50% и больше съеденной за сутки пищи после 19 часов. Некоторые ученые предлагают также ввести термин Naight drinking синдром, подчеркивая, что алкоголь, используемый вечером, в том числе и с целью выполнения социальных функций, для успокоения является важным поставщиком нежелательных калорий. Кроме того, влияя на активность 11b-гидроксистероидгеназы в жировой висцеральной ткани, алкоголь нарушает переход кортизола в неактивный кортизон и способствует формированию висцерального ожирения.
Набор продуктов стандартен, люди по 5–6 раз в неделю употребляют в сущности одни и те же продукты , и систематическая коррекция пищевого поведения в данном случае дает неплохие результаты. Как правило, не осознается пациентами и реальная калорийность принятых алкогольных продуктов.
Для некоторых людей характерна так называемая гиперфагическая реакция на стресс (потребление значительного количества пищи в стрессовых ситуациях) – по выражению одной моей пациентки, переживавшей личную трагедию, “она плачет по ночам перед открытым холодильником”. Иногда происходят так называемые пищевые кутежи (binge-eating) с употреблением за один прием 5–8 тыс. кал. Как гиперфагические реакции на стресс, так и пищевые кутежи – прерогатива женщин.
Больные с ожирением недооценивают калорийность съеденной пищи, но переоценивают свою физическую активность. По причине, которая не вполне ясна, у лиц с инсулинорезистентностью и их ближайших родственников снижена толерантность к физическим нагрузкам, что способствует развитию ожирения. Степень энерготрат, например, в игровых видах спорта, во многом зависит от активности участника, и тучные люди, даже принимая участие в игре, остаются сравнительно малоподвижными.
В анамнезе жизни у многих больных с ожирением выявляется парадоксальный, на первый взгляд, факт. Многие больные родились недоношенными или с малой массой тела при рождении, однако в дальнейшем быстро набирали массу и к подростковому периоду имели избыток веса. Этот феномен объясняют внутриутробным недостатком лептина, мешающим формированию нормальных функциональных взаимосвязей между жировой тканью и гипоталамусом. Надо сказать, однако, что обследование лиц, родившихся в блокадном Ленинграде или вскоре после блокады, не выявило достоверного преобладания тучных.
Первым этапом осмотра является оценка характера ожирения (абдоминальное или “верхнего типа”, андроидное) или ожирение ягодично-бедренного типа (“нижнего” типа, гиноидное измеряется отношение окружности талии (ОТ) к окружности бедер (ОБ). Абдоминальное ожирение диагностируется у мужчин при ОТ/ОБ больше 0,9, у женщин – больше 0,8. Важна и окружность талии – если она превышает 88 см у женщин и 102 см у мужчин, можно говорить о патологическом отложении абдоминального жира – наиболее неблагоприятной форме ожирения.
Осмотр больного с ожирением направлен прежде всего на поиск клинических симптомов, указывающих на синдромальный генез ожирения. Но ожирение само по себе ведет к ухудшению деятельности половых желез, гипоталамуса, гипофиза, а также, по чисто механическим причинам (веностаз, лимфостаз, опрелости), к трофическим расстройствам. Поэтому многие обнаруживаемые симптомы могут быть приписаны как первично–эндокринным изменениям, так и вторичным, связанным непосредственно с ожирением. Например, так называемый симптом Бэра – симптом “грязных локтей” в равной степени типичен как для первичного гипотиреоза, так и для собственно ожирения.
У больных с андроидным ожирением и далеко зашедшим гиноидным нередко повышена функция потовых и сальных желез, кожа влажная, сальная, с гнойничками, экземами. Типичны паховые и пупочные грыжи. Так называемые “гипоталамические стигмы” ожирения – цианотичные стрии, пигментации в местах трения, акантоз тучных, нечистота кожи, с точки зрения врачей 50–70-х годов (эта точка зрения была особенно популярна у нас в стране), указывают на наличие первично гипоталамических поражений. В таких случаях в нашей практике до последнего времени принято диагностировать так называемую нейро-эндокринную форму гипоталамического синдрома. В то же время во многих странах под гипоталамическим синдромом понимают органические нарушения в гипоталамусе, а функциональные нарушения, сопровождающие ожирение, рассматривают, как следствие собственно ожирения. “Гипоталамические стигмы” коррелируют с длительностью и степенью ожирения. Гипертрихоз типичен для ожирения и может быть объяснен вторичным поликистозом. В отличие от выраженного гирсутизма при вторичном, симптоматическом ожирении, развивающемся на фоне HAIR–AN синдрома (гиперандрогения, инсулинорезистентность, акантоз), избыточный рост волос при простом ожирении и поликистозе, как его следствии не превышает 11–20 баллов по шкале Ферримена-Голлвея.
Оценка соматического статуса по общетерапевтическим канонам является непременным атрибутом обследования больного ожирением. Осмотр должен быть направлен на выявление признаков таких закономерных “спутников“ ожирения, как ИБС, АГ, атеросклероз, сахарный диабет 2 типа и его осложнения, недостаточность кровообращения, легочное сердце, остеоартроз, мочекислый диатез. Венозная недостаточность и трофические язвы – своего рода закономерность для тучных.
Одним из осложнений ожирения является формирование правожелудочковой недостаточности вследствие легочной гипертензии с гиповентиляцией, сонливостью днем и синдромом апноэ во сне, вторичной полицитемией и артериальной гипертензией. Это состояние получило название синдрома Пикквика, в честь толстяка–слуги, “постоянно спавшего на запятках кареты во время работы”, из романа Ч. Диккенса “Записки Пикквикского клуба”.
Ожирение является составной частью так называемого “метаболического синдрома”. Синдром этот также называют “смертельным квартетом” (ожирение, гиперинсулинемия, артериальная гипертензия, сахарный диабет) с тенденцией к расширению числа участников “маленького оркестра” (гиперурикемия, инсулинорезистентность, дислипидемия, поликистоз яичников, гиперандрогения), неумолимо играющего, однако, печальную мелодию значительного укорочения жизни пациента.
Можно выявить гастроптоз, увеличение печени (жировая инфильтрация, ЖКБ), типично развитие болевой формы панкреатита (без внешнесекреторной недостаточности, появление которой привело бы к снижению массы тела).
Избыточная ароматазация андрогенов в жировой ткани тучных женщин в эстрогены – причина более частого формирования рака молочных желез и матки (работы В.М. Дильмана 70-х годов о канкрофилии тучных); у молодых женщин развиваются поликистоз, невынашивание беременности, бесплодие.
Гипогонадизм тучных мужчин обусловлен, с одной стороны, повышенной ароматазацией андрогенов в эстрогены в жировой ткани, с другой – связан с избытком эстрогенов и блокадой ЛГ, и, соответственно, вторичным гипогонадизмом. Кроме того, избыток жировой ткани создает неблагоприятные местные условия для тестикулов (эффект термостата).
При инструментальных исследованиях – признаки гипертрофии левого желудочка, снижение функции внешнего дыхания, признаки внутричерепной гипертензии. Ранее особое внимание уделяли гиперостозу, выявленному при краниограммах, считая его наследственным, ассоциированным признаком, сцепленным с ожирением (синдром Морганьи – Мореля – Стюарта). В настоящее время нет оснований считать, что это нечто большее, чем простое сочетание распространенных явлений. Поскольку этот гиперостоз ничего не меняет в лечении, выделение его отдельно лишено практического смысла.
Таким образом, хотя ожирение и эндокринологическая проблема, исследование тех или иных гормонов для доказательства первичного ожирения бессмысленно, и лабораторно-инструментальный поиск сводится к обнаружению появившихся осложнений. В редких случаях требуется исключение синдромального ожирения, но справедливо правило: лучше у 10 тучных больных зря провести малую дексаметазоновую пробу (или ночной тест с 1 мг дексаметазона), чем пропустить одного больного с синдромом Кушинга. Следует предостеречь от использования изучения метаболитов глюкокортикоидов для поиска гиперкортицизма, так как в условиях ожирения повышение экскреции метаболитов – естественный процесс.
Для исключения органических церебральных процессов следует считать типичными следующие биохимические находки: повышение уровня ТГ ЛНП, мочевой кислоты. Коагулограмма указывает на склонность к гиперкоагуляции; сахарный диабет, гипергликемия натощак или нарушение толерантности к глюкозе – закономерные находки.
Исключение церебральных органических поражений (краниография) обязательно. Особую настороженность следует проявить при сопутствующих признаках поражения гипоталамуса и нейрогипофиза (несахарный диабет), а также в том случае, если у подростка с клиникой диспитуитаризма нет закономерной для этого синдрома высокорослости. Полезна консультация окулиста (поля зрения, глазное дно). Магнитно-резонансная томография не всегда выполнима из-за крайне избыточной массы тела, несовместимой с емкостью томографа.
Лечение
В основе современного подхода лежит признание хронического характера ожирения и, следовательно, необходимости долгосрочного лечения. Можно похудеть на 18 кг за 40 дней, как гласят рекламные плакаты, но этот подход обречен на провал (снижение уровня лептина из-за резкого похудания приведет к компенсаторному увеличению приема пищи и повторной прибавке веса). Говорить в данном случае о непослушании и недисциплинированности больного все равно, что возмущаться сердцебиениями при диффузном токсическом зобе или изменением черт лица при акромегалии.
Вторым принципом является необходимость сравнительно безопасных методов лечения (не более опасных, чем само заболевание). Третья проблема — профилактическая направленность лечения – лучше потерять 10 кг и удержать новую массу тела, что позволит снизить риск осложнений, чем потерять за короткий срок 40 кг и набрать 50, что ускорит фатальный исход. Четвертая проблема – нельзя упускать из виду, что в организм человека должны поступать витамины, незаменимые аминокислоты, жирные кислоты, микроэлементы, т.к. при их дефиците возникнут другие алиментарные проблемы.
Первым этапом должна стать коррекция пищевого поведения и физической активности. Будучи формально легкой, эта рекомендация крайне затруднительна. Школы или клубы лиц с ожирением (примером такой школы является разработанная С.А. Бутровой, действующая в Эндокринологическом центре РАМН) вносят важный вклад в решение проблемы.
Даже если больной примет программу снижения веса, вряд ли за один день он перейдет от гамбургера, бекона, пива и колы по 3 раза в день, к морской рыбе и вегетарианской пище, или же, оторвавшись от ТВ-сериала, пробежит кросс на 2 км. Рекомендации тучному больному – не суровый приговор, а совместная выработка разумной коррекции пищевого поведения: ешьте больше, чем Вы ели, но обратите внимание на свою еду, наслаждайтесь едой, но не перекусывайте на газетке, а ешьте за сервированным столом, маленькими приборами порциями. Сведите к минимуму потребление жира (переход на 0,5% молоко, нежирные сыры, замена сахара аспартамом или цикламатом). Программа обсуждается с учетом вкусовых привычек. Рекомендуется включение большого количества пищевых волокон. Они не только уменьшают абсорбцию жиров, но и снижают чувство голода. Больше всего пищевых волокон в свежих овощах, фруктах, хлебе грубого помола.
Физическая нагрузка, при несомненной пользе, иногда разочаровывает больных отсутствием значительного снижения массы тела, что объясняется перераспределением содержания жировой массы (уменьшается) и увеличением мышечной (возрастает). Несмотря на небольшое суммарное снижение массы, уменьшение висцерального жира и инсулинорезистентности чрезвычайно желательны для улучшения качества жизни и ее продолжительности. Кратковременные нагрузки обеспечивают расход гликогена печени, а длительные – запасов жира.
Медикаментозная терапия показана при ИМТ более 30 кг/м2, при недостаточной эффективности изменения образа жизни на протяжении минимум 12 недель, а при наличии факторов риска (диабет, гипертензия, дислипидемия, в том числе в семейном анамнезе), при отсутствии положительного влияния изменения стиля жизни – в течение 6 месяцев при ИМТ более 27 кг/м2.
Использование мочегонных, тиреоидных гормонов, “вытяжек” из гипофиза ушло в далекое прошлое. Основное требование к медикаментам, используемым для лечения ожирения – препарат должен быть ранее изучен в эксперименте, должен иметь “открытую” формулу, состав его также должен быть известен.
“Волшебный” набор трав не может рассматриваться, как реальная альтернатива, так как в подобных наборах могут содержаться вещества с наркотическими или с неизученными свойствами. Растительное происхождение вещества не делает его лишенным химических формул, свойств связывания с рецепторами и так далее. Мы должны знать как позитивные, так и негативные свойства препаратов, которые мы используем у больного, и источник информации – не рекламные проспекты, а многоцентровые, рандомизированные исследования.
Возможны следующие варианты медикаментозной терапии – воздействие на центры голода и насыщения, блокирование всасывания пищевого жира, как источника наибольшего количества калорий, усиление липолиза.
Для рецептурного отпуска в нашей стране зарегистрирован дексфенфлурамин. Продолжительность лечения не более 3-х месяцев. До назначения препарата должна быть исключена тяжелая кардиальная патология, легочная гипертензия, недостаточность митрального и трикуспидального клапанов. Препарат регулирует пищевое поведение благодаря влиянию на серотонинэргическое структуры головного мозга. Непродолжительность использования является недостатком в лечении хронического заболевания.
Орлистат (Ксеникал) блокирует всасывание жира в кишечнике, конкурируя с кишечными липазами. Отсутствие системного эффекта сводит к минимуму количество противопоказаний, общая продолжительность его непрерывного применения регламентируется врачом. В Европе больные принимают его уже около 2-х лет. Использование препарата обязательно требует ограничения жира в диете – нарушение этого условия ведет к стеаторее, при продолжительной стеаторее возможна потеря жирорастворимых витаминов. Следует серьезно отнестись к правилам приема препарата, так как только их соблюдение гарантирует безопасность и эффективность лечения.
Недавно зарегистрированый препарат сибутрамин (Меридиа), действие которого основано как на активации центральных норадренаргических и серотонинэргических структур, отвечающих за формирование ощущения насыщения, так и на активации периферических b3–адренорецепторов, усиливающих липолиз, существенно расширяет терапевтические возможности в лечении ожирения.
Липосакция (локальное удаление жира) пропагандируется косметологами и приветствуется больными, как одномоментное решение косметических проблем, но в контролируемом исследовании показано, что вес, потерянный в результате липосакции, восстанавливается при отсутствии изменения стиля жизни. Поэтому эта процедура не имеет стратегического значения при значительном ожирении. Поскольку при тяжелом ожирении (ИМТ>40) риск внезапной смерти увеличивается в 15–30 раз, приходится для этого контингента рассматривать и такие варианты лечения, как редуцированная диета (800 ккал) гастропластика или обходное шунтирование желудка.
Прогноз
Успешно осуществляемая программа снижения массы тела явно снижает АД, улучшает контроль гликемии, липидный спектр. Тем не менее воздействие на продолжительность жизни долгосрочной программы снижения массы тела менее ясно. Очевидно, что люди с нормальной массой живут лучше и дольше, но следует признать, что оптимальной стратегией выживания больных с ожирением является стабилизация массы и медленная коррекция, резкие перепады массы тела увеличивают риск летальных исходов.
Орлистат –
Ксеникал (торговое название)
(F. Hoffmann-La Roche Ltd)
Дата публикации 24 ноября 2017Обновлено 2 февраля 2022
Определение болезни. Причины заболевания
Ожирение — это хроническое заболевание, которое характеризуется патологическим увеличением массы тела за счет жировой ткани.
Распространённость
Согласно данным ВОЗ, в 2009 г. в мире около 2,1 миллиарда человек имели избыточную массу тела или ожирение, при этом в России среди людей с таким диагнозом 51,7% женщин и 46,5% мужчин. К 2016 году это показатель вырос и уже составляет 57% (а это более 82 млн человек!).
По данным 2017 г., у каждого второго взрослого и каждого шестого ребенка есть избыточный вес или ожирение. По уровню ожирения лидируют США — 38,2% населения имеют этот диагноз; ниже всех этот показатель в Японии — 3,7 %. Согласно проведенному исследованию, женщины с более низким уровнем образования в 2-3 раза чаще страдают ожирением по сравнению с более образованными представительницами слабого пола.[1]
Причины ожирения у взрослых
По этиологии различают:
- алиментарно-конституциональное (первичное) составляет 90-95 % всех случаев, является следствием образа жизни — снижения физической активности, потребления жирной высококалорийной пищи, продуктов с высоким содержанием сахара и рафинированных углеводов.
- эндокринное ожирение (вторичное) — его причиной может стать эндокринная патология (снижение функции щитовидной железы, гипогонадизм, синдром «пустого» турецкого седла, опухоли гипофиза, синдром Кушинга и др.), генетические дефекты структур регуляции жирового обмена, психические заболевания. В патогенезе вторичного ожирения образ жизни также играет существенную роль.[2] К этой же группе относится гипоталамическое ожирение, связанное с наличием и лечением опухолей гипоталамуса.
Причины ожирения у детей
Ожирение у детей развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения заключается в том, что ребёнок потребляет больше калорий, чем затрачивает энергии. Подробнее о причинах, симптомах, диагностике и лечении можно прочитать в отдельной статье.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ожирения
Основная жалоба пациентов – на лишний вес.
Среди других жалоб:[3]
- одышка при физической нагрузке;
- повышение артериального давления;
- сухость во рту;
- нарушение менструального цикла у женщин;
- громкий храп во сне;
- повышенная дневная сонливость;
- боли в суставах;
- снижение потенции у мужчин и др.
Патогенез ожирения
- Наследственные факторы (25-70%);
- Избыточное употребление жирной и высококалорийной пищи, сахара, рафинированных углеводов, алкоголя, преимущественно в вечернее время;
- Нарушение пищевого поведения, которое определяется семейными и национальными стереотипами питания. Психическая активность и пищевые привычки тесно взаимосвязаны, поэтому существует предположение, что одной из причин ожирения является нарушение обмена серотонина и рецепции эндорфинов. Таким образом, пища (особенно углеводистая) — это своего рода «допинг», поэтому можно провести параллель между ожирением (по типу психологической зависимости) и наркоманией или алкоголизмом. Воспринимая прием пищи как средство успокоения в стрессовых ситуациях, многие люди демонстрируют гиперфагическую реакцию на стресс.
- Низкая физическая активность. В результате сидячего образа жизни, отсутствия регулярных физических нагрузок (особенно аэробных — ходьба пешком в умеренном темпе 30–40 минут 3–4 раза в неделю, бег, езда на велосипеде, плаванье и т. п.) у организма снижаются энергозатраты, и в сочетании с высококалорийной диетой всё это способствует набору лишнего веса;
- Инсулинорезистенность играет важнейшую роль в развитии ожирения и метаболического синдрома, являясь причиной ожирения и сахарного диабета 2 типа. Инсулин — гормон, который обеспечивает нормальное протекание метаболизма и поддержку энергетического баланса за счет ингибирования образования глюкозы печенью и усиления поглощения ее мышечной и жировой тканью.
Классификация и стадии развития ожирения
Что такое избыточный вес
Термин «избыточный вес» означает, что масса тела превышает ту, которая считается нормальной для определённого роста и возраста.
Сегодня используется принятая ВОЗ классификация, которая рассчитывается согласно Индексу Массы Тела (ИМТ) (вес в кг/рост м2). Согласно этой классификации, нормальной массе тела соответствует ИМТ 18,5–24,9; избыточной — ИМТ 25–29,9; ожирению 1 степени соответствует ИМТ 30-34,9; ожирению 2 степени соответствует ИМТ 35-39,9; ожирение 3 степени (морбидное) – при ИМТ выше 40 .
Индекс массы тела (ИМТ):
Однако у этой классификации есть существенный недостаток — высокий % жира в организме бывает даже при нормальной массе тела («ожирение при нормальной массе тела»), и наоборот — спортсмен с хорошо развитой мышечной массой может иметь ИМТ, соответствующий 1 степени ожирения, хотя само собой, никакого ожирения у него нет. Поэтому для определения % жира в организме, а также воды и мышечной массы сегодня в медицине широко применяется метод биоимпедансного анализа состава тела. В норме нормальный процент жировой массы у мужчин — 10–20%, у женщин — 18–28%.[5]
Различают 2 основных типа жироотложения — андроидное (по типу «яблока», как правило, наблюдается у мужчин — отложение жира преимущественно в области верхней части живота) и гиноидное (по типу «груши», наблюдается у женщин — отложение жира в области бедер и нижней части живота). Отложение жира по типу «яблока» менее благоприятно, так как при этом типе ожирения чаще наблюдается висцеральное ожирение (жировые отложения вокруг внутренних органов), что способствует повышению риска возникновения сопутствующих заболеваний. Признаком висцерального ожирения считается объем талии больше 80 см у женщин и более 94 см у мужчин. Также соотношение объема талии к объему бедер в норме должно быть не более 1,0 у мужчин и 0,85 у женщин.
С недавних пор используется термин «саркопеническое ожирение» — его сопровождает потеря мышечной массы и мышечной силы; зачастую его можно встретить у людей пожилого возраста. Потеря мышечной массы в сочетании с ожирением чревата развитием сахарного диабета 2 типа, сердечно-сосудистых заболеваний, снижением качества жизни пациента и инвалидизацией.[6]
Виды ожирения по происхождению:
- -простое (алиментарное, конституционально-экзогенное, идиопатическое) — ожирение, связанное
- с избыточным поступлением калорий в условиях гиподинамии и наследственной
- предрасположенности;
- -гипоталамическое — ожирение, связанное с наличием и лечением опухолей
- гипоталамуса и ствола мозга, лучевой терапией опухолей головного мозга и
- гемобластозов, травмой черепа или инсультом;
- -ожирение при нейроэндокринных заболеваниях (гиперкортицизме, гипотиреозе и
- др.);
- -ожирение ятрогенное (вызванное длительным приемом глюкокортикоидов,
- антидепрессантов и других препаратов);
- -моногенное ожирение — вследствие мутаций генов лептина, рецептора лептина,
- рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина,
- проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин-
- связанной киназы B);
- -синдромальное ожирение (при хромосомных нарушениях, заболеваний
- вследствие геномного импринтинга, других генетических синдромах — Прадера—
- Вилли, хрупкой X-хромосомы, Альстрема, Кохена, Дауна, при
- псевдогипопаратиреозе и др.
Осложнения ожирения
Ожирение является одним из существенных факторов, которые способствуют развитию метаболического синдрома. Его признаки:
- висцеральное ожирение;
- нарушения углеводного и липидного обмена;
- артериальная гипертензия.
Метаболический синдром часто сопровождается:
- сердечно-сосудистыми заболеваниями;
- сахарным диабетом;
- неалкогольной жировой болезнью печени (НАЖБП);
- желчнокаменной болезнью;
- синдромом поликистозных яичников;
- синдромом обструктивного апноэ сна;
- заболеваниями суставов (остеоартроз, подагра);
- повышением риска развития онкологических заболеваний (например, исследования выявили связь метаболического синдрома и инсулинорезистентности с раком предстательной железы).[7][8]
Неалкогольная Жировая Болезнь Печени (НЖБП) — одно из наиболее распространенных заболеваний печени, тесно ассоциированное с инсулинорезистентностью и метаболическим синдромом.[9] Именно у лиц с метаболическим синдромом отмечается максимальный риск развития НЖБП. По данным различных исследований, частота НЖБП у больных сахарным диабетом 2 типа и ожирением составляет от 70 до 100%. Инсулинорезистентность приводит к тому, что в печени накапливаются триглицериды и формируется жировой гепатоз, который (при отсутствии лечения) постепенно прогрессирует в фиброз, а затем и в цирроз печени.[10] На стадии стеатоза заболевание протекает бессимптомно, на стадии стеатогепатита наблюдается повышение печеночных ферментов. Стеатоз и фиброз являются обратимыми стадиями заболевания печени, поэтому крайне важно выявлять заболевание на ранней стадии, с целью предотвращения развития необратимого состояния — цирроза печени.
У пациентов с ожирением нередко наблюдается синдром обструктивного апноэ сна (СОАС) — заболевание, при котором происходит частичное или полное спадение дыхательных путей во сне. Характеризуется громким храпом во сне, эпизодами остановки дыхания во сне, выраженной дневной сонливостью. Данное состояние нарушает процесс сна, приводит к появлению усталости, выраженной дневной сонливости, проблемам с памятью, снижению работоспособности (засыпание на рабочем месте), повышает риск сердечно-сосудистых осложнений, а также ввиду низкого насыщения крови кислородом замедляет обмен веществ и мешает снизить вес пациенту с ожирением. Скрининговый метод диагностики СОАС — ночная пульсоксиметрия (неинвазивный метод измерения % насыщения крови кислородом). При наличии значительного снижения сатурации крови кислородом по данным пульсоксиметрии показано проведение полисомнографии.[11] С помощью этого метода осуществляется непрерывная регистрация различных физиологических сигналов тела человека: электрическая активность мозга, деятельность сердца, характер дыхания (наличие или отсутствие эпизодов остановки дыхания), степень насыщения крови кислородом.
Диагностика ожирения
К какому врачу обратиться
Лечением ожирения занимается врач-диетолог — специалист, окончивший медицинский вуз и получивший дополнительное образование по диетологии.
По показаниям, возможно направление к смежным специалистам — эндокринологу, кардиологу, сомнологу, гастроэнтерологу, гинекологу (при наличии нарушений менструального цикла). При наличии симптомов нарушения пищевого поведения целесообразно направить пациента к психологу, психотерапевту.
Диагностика ожирения основывается на подсчете ИМТ для определения степени выраженности ожирения. Кроме того, рекомендуется проводить биоимпедансный анализ состава тела, чтобы исключить ожирение при нормальной массе тела и саркопеническое ожирение. Далее нужно исключить вторичные формы ожирения и выявить ассоциированные с ожирением заболевания (синдром обструктивного апноэ сна, сахарный диабет, неалкогольная жировая болезнь печени и др.).
Комплексное обследование при ожирении должно включать:
- антропометрию;
- исследование состава тела;
- измерение артериального давления;
- ЭКГ;
- УЗИ органов брюшной полости;
- исследование крови на глюкозу, липидный спектр (холестерин, ЛПВП, ЛПНП, триглицериды), печеночные показатели (АЛТ, АСТ, билирубин, ЩФ);
- другие исследования — анализ мочевой кислоты, проведение глюкозотолерантного теста, скрининг на СОАС (ночная пульсоксиметрия).
Анализ композиции тела
Состояние, когда при нормальном ИМТ снижается мышечная масса и увеличивается жировая, называют саркопеническим ожирением. Выявить такое состояние позволяет биоимпедансометрия — определение состава, или композиции тела. Методика основана на различной электропроводности тканей организма: жировая ткань хуже проводит импульсы электрического тока, чем вода, мышцы и органы.
Лечение ожирения
Диета
Лечение должно быть направлено в основном на коррекцию питания:
- питание с физиологической квотой белка и повышенным содержанием пищевых волокон;
- исключение легкоусваиваемых углеводов;
- ограничение общих углеводов и животного жира;
- обогащение рациона омега-3 жирными кислотами.
Физическая активность
При ожирении важно повысить физическую активность преимущественно за счет аэробных физических нагрузок. Рекомендовано проходить в умеренно-быстром темпе не менее 10 тысяч шагов в день.
Лекарственные препараты
Для лечения ожирения применяют:
- Сибутрамин — препарат с двойным действием: он ускоряет насыщение, снижая количество потребляемой пищи, и увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Имеет много побочных эффектов и противопоказаний (например, артериальная гипертензия).
- Лираглутид — усиливает чувство наполнения желудка и насыщения, одновременно ослабляя ощущение голода и уменьшая объём принимаемой пищи. Позитивно влияет на гликемический профиль и улучшает углеводный обмен.
- Орлистат — препарат периферического действия, оказывающий терапевтический эффект в пределах ЖКТ. Препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей, создавая тем самым дефицит энергии, что приводит к снижению массы тела. Независимо от степени снижения веса, снижает уровень холестерина в крови. Разрешён для лечения ожирения у детей.
Поведенческие вмешательства
Если имеются нарушения пищевого поведения, для эффективного снижения веса важно ведение пациента совместно с психологом/психотерапевтом. И только если консервативное лечение ожирения оказалось неэффективным, а также при тяжелой степени ожирения пациенту показана бариатрическая хирургия.
Хирургическое лечение
Виды операций при ожирении:
- эндоскопическая установка внутрижелудочных баллонов.
- шунтирующие операции на тонкой кишке;
- операции, связанные с уменьшением объема желудочного резервуара;
- комбинированные вмешательства (желудочное, билиопанкреатическое шунтирование).
Уже создан внутрижелудочный баллон, не требующий хирургического вмешательства или эндоскопической установки. Баллон от компании Allurion сжат в небольшую капсулу, которая соединена с тонким катетером. После проглатывания баллон наполняется 550 мл жидкости через катетер, что создаёт ощущение сытости. Процедура длится 20 минут. Через четыре месяца баллон самостоятельно опорожняется через клапан, после чего выходит с калом. Метод протестировали более чем на 2 тыс. пациентов, они потеряли примерно 12 % веса [13]. В России такая процедура пока не доступна.
Лечение ожирения у пожилых пациентов
Важно сформировать здоровые привычки в питании и увеличить двигательную активность. Также следует нормализовать артериальное давление, уровень глюкозы и холестерина крови, уровень печеночных трансаминаз, предупредить развитие сердечно-сосудистых осложнений, сахарного диабета 2 типа и его осложнений, цирроза печени на фоне НЖБП.
Прогноз. Профилактика
Профилактика направлена на нормализацию образа жизни: регулярная физическая активность, ограничение в рационе продуктов, богатых насыщенными жирами и рафинированными углеводами (кондитерские и колбасные изделия, лапша быстрого приготовления, дешевые полуфабрикаты и пр.), употребление достаточного количества овощей и фруктов (не менее 400 г. в день), включение в рацион зерновых продуктов (круп, хлеба грубого помола, макарон из твердых сортов пшеницы), употребление в пищу достаточного количества белка (за счет нежирных сортов мяса и птицы, рыбы, морепродуктов, яиц, творога, молочных продуктов), соблюдение режима труда и отдыха.
Двойное бремя неполноценного питания: ожирение и истощение
Проблемы неполноценного питания и ожирения часто возникают одновременно. Это происходит, если люди питаются продуктами с высокой энергетической плотностью, повышенным содержанием жиров, соли и сахара. Такое питание, как правило, дешевле, но у него низкая пищевая ценность. В сочетании с невысоким уровнем физической активности оно приводит к распространению ожирения.
Чтобы уменьшить масштаб проблемы избыточного веса и ожирения обществу следует:
- снизить содержание жира, сахара и соли в пищевых продуктах;
- обеспечить потребителей здоровыми и питательными продуктами по доступной для всех цене;
- ограничить рекламу пищи с высоким содержанием сахаров, жиров и соли, особенно продуктов питания, ориентированных на детей и подростков;
- способствовать регулярной физической активности сотрудников на рабочем месте [12].