Также:
Нестабильная стенокардия, Инфаркт миокарда без подъема сегмента ST
Версия: Клинические рекомендации РФ 2018-2020 (Россия)
Категории МКБ:
Другие формы острой ишемической болезни сердца (I24.8), Нестабильная стенокардия (I20.0), Острая ишемическая болезнь сердца неуточненная (I24.9), Острый инфаркт миокарда (I21), Повторный инфаркт миокарда (I22)
Разделы медицины:
Кардиология
Общая информация
Краткое описание
Разработчик клинической рекомендации
- Ассоциация сердечно-сосудистых хирургов России
- Общероссийская общественная организация «Российское кардиологическое общество»
Одобрено Научно-практическим Советом Минздрава РФ
Клинические рекомендации
Острый коронарный синдром без подъема сегмента ST электрокардиограммы
Год утверждения (частота пересмотра): 2020
Возрастная категория: Взрослые
Год окончания действия: 2022
ID:154
Определение заболевания или состояния (группы заболеваний или состояний)
Острый коронарный синдром (ОКС) – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ИМ) или нестабильную стенокардию (НС). Термин “ОКС” используется, когда диагностической информации еще недостаточно для окончательного суждения о наличии или отсутствии очагов некроза в миокарде и, следовательно, представляет собой
предварительный диагноз
в первые часы и сутки заболевания, в то время как термины “ИМ” и “нестабильная стенокардия” используются при формулировании заключительного диагноза. Соответственно, термин “ОКС” может использоваться на догоспитальном или раннем госпитальном этапах и в дальнейшем трансформируется в диагноз “острый ИМ”, “НС”, либо, по результатам дифференциальной диагностики – в любой другой диагноз, в том числе не кардиологический.
ОКС может быть как проявлением дестабилизации хронического течения ИБС, так и первым признаком поражения коронарного русла у пациентов, не предъявлявших ранее каких-либо жалоб.
Острый ИМ – острое повреждение миокарда вследствие его ишемии. Для диагностики острого ИМ, не связанного с ЧКВ или операцией коронарного шунтирования (КШ), следует документировать повышение и/или снижение концентрации сердечного тропонина в крови, которая должна как минимум однократно превысить 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение > 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался, в сочетании с хотя бы одним критерием острой ишемии миокарда.
Симптомы ишемии миокарда:
• остро возникшие (или предположительно остро возникшие) ишемические изменения на ЭКГ;
• появление патологических зубцов Q на ЭКГ;
• подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости, характерных для ишемической этиологии;
• выявление внутрикоронарного тромбоза при коронарографии (КГ) или на аутопсии.
Подробнее критерии ИМ представлены в Приложении Г1 [9].
Изменения на ЭКГ, характерные для острой ишемии миокарда:
1. Остро возникший подъем сегмента ST в точке J как минимум в двух смежных отведениях ЭКГ: ≥ 0,1 мВ во всех отведениях, за исключением отведений V -V , где элевация сегмента ST должна составлять ≥ 0,2 мВ у мужчин в возрасте ≥ 40 лет, ≥ 0,25 мВ у мужчин моложе 40 лет или ≥ 0,15 мВ у женщин вне зависимости от возраста (при отсутствии гипертрофии левого желудочка или полной блокады левой ножки пучка Гиса (ЛНПГ)). Если степень элевации точки J оценивается в сравнении с ранее зарегистрированной ЭКГ, ишемические изменения отражает новая элевация ≥ 0,1 мВ.
2. Остро возникшее горизонтальное или косонисходящее снижение сегмента ST ≥ 0,05 как минимум в двух смежных отведениях ЭКГ и/или инверсии зубца Т > 0,1 мВ как минимум в двух смежных отведениях ЭКГ с доминирующим зубцом R или соотношением амплитуды зубцов R/S > 1 [9].
ИМ без стойких подъемов сегмента ST на ЭКГ (ИМбпST) – инфаркт миокарда, при котором в ранние сроки заболевания на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады ЛНПГ.
Нестабильная стенокардия – недавно возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов.
Постинфарктная стенокардия – стенокардия, возникшая в первые 2 недели после ИМ.
В данных рекомендациях рассматриваются диагностические и лечебные подходы не только в тот период, когда осуществляется дифференциальная диагностика ОКСбпST и ОКС с подъемом сегмента ST на ЭКГ или дифференциальная диагностика внутри ОКСбпST (НС и ИМбпST), но и после установления диагноза НС или ИМбпST.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
I 20.0 Нестабильная стенокардия.
I 21. Острый инфаркт миокарда.
I 21.0. Острый трансмуральный инфаркт передней стенки миокарда.
I 21.1. Острый трансмуральный инфаркт нижней стенки миокарда.
I 21.2. Острый трансмуральный инфаркт миокарда других уточненных локализаций.
I 21.3. Острый трансмуральный инфаркт миокарда неуточненной локализации.
I 21.4. Острый субэндокардиальный инфаркт миокарда.
I 21.9. Острый инфаркт миокарда неуточненный.
I 22. Повторный инфаркт миокарда.
I 22.0. Повторный инфаркт передней стенки миокарда.
I 22.1. Повторный инфаркт нижней стенки миокарда.
I 22.8. Повторный инфаркт миокарда другой уточненной локализации.
I 22.9. Повторный инфаркт миокарда неуточненной локализации.
I 24. Другие формы острой ишемической болезни сердца.
I 24.8. Другие формы острой ишемической болезни сердца.
I 24.9. Острая ишемическая болезнь сердца неуточненная.
Чаще всего исходом предварительного диагноза “ОКCбпST” является заключительный диагноз:
— “ИМ без формирования патологических зубцов Q” (ему соответствуют рубрики I21.4, I22.0–I.22.8);
— “НС” (рубрика I20.0).
В редких случаях может сформироваться ИМ с патологическими зубцами Q на ЭКГ (в таких случаях используются рубрики I21.0–I21.3, I22.0, I22.1, I22.8).
В редких случаях смерти пациента с ОКСбпST (см. Критерии ИМ 3 типа по Четвертому универсальному определению) следует использовать рубрику I24.8.
“Неуточненные” рубрики (I21.3, I21.9, I22.9, I24.9) и соответствующие им формулировки в заключительном диагнозе могут использоваться только в исключительных случаях, при наличии объективных трудностей диагностики; в патологоанатомических/судебно-медицинских диагнозах – должны отсутствовать.
Использование кодов I 23. Некоторые текущие осложнения острого инфаркта миокарда в качестве кодирования основного заболевания / первоначальной причины смерти неправильно, поскольку они включают осложнения основного заболевания – ИМ.
Облачная МИС «МедЭлемент»
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ (ОКСбпST) – остро возникшие клинические признаки или симптомы ишемии миокарда, когда на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса. Может закончиться без развития очагов некроза миокарда (НС) или с развитием очагов некроза (ИМ, с формированием или без формирования патологических зубцов Q на ЭКГ).
Нестабильная стенокардия – остро возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов (выброса в кровоток биомаркеров некроза миокарда в количестве, достаточном для диагностики острого ИМ). Включает пациентов с затяжным (более 20 минут) ангинозным приступом в покое, впервые возникшей, прогрессирующей и постинфарктной стенокардией.
Впервые возникшая стенокардия – появление стенокардии в предшествующие 28 суток, тяжесть которой соответствует как минимум II функциональному классу (ФК) по классификации Канадского сердечно-сосудистого общества.
Прогрессирующая стенокардия (стенокардия crescendo) – острое утяжеление ранее стабильной стенокардии в предшествующие 28 суток с появлением характеристик, присущих как минимум III ФК по классификации Канадского сердечно-сосудистого общества.
Классификации ОКС и острого ИМ
На этапе предварительного диагноза:
1. ОКС с подъемом сегмента ST ИМ с подъёмом сегмента ST (к этой группе относят также остро возникшую блокаду ЛНПГ).
2. ОКС без подъёма сегмента ST.
Клинический диагноз (в том числе заключительный) после подтверждения/исключения ИМ:
1. ИМ с подъёмом сегмента ST (к этой группе относят также остро возникшую блокаду ЛНПГ).
2. ИМ без подъёма сегмента ST.
3. Нестабильная стенокардия.
Классификация ИМ на основании последующих изменений на ЭКГ:
1. ИМ с формированием патологических зубцов Q.
2. ИМ без формирования патологических зубцов Q.
Классификация ИМ на основании глубины поражения мышечного слоя (является приоритетной для патологоанатомического/судебно-медицинского диагноза):
1. Субэндокардиальный ИМ.
2. Трансмуральный ИМ.
Классификация ИМ на основании локализации очага некроза:
1. ИМ передней стенки левого желудочка (передний ИМ).
2. ИМ боковой стенки левого желудочка (боковой ИМ).
3. ИМ верхушки сердца.
4. ИМ нижней стенки левого желудочка (нижний ИМ).
5. ИМ задней стенки ЛЖ (задний ИМ).
6. ИМ межжелудочковой перегородки.
7. ИМ правого желудочка.
8. ИМ предсердий.
9. Возможны сочетанные локализации: задненижний, переднебоковой и др.
Классификация ИМ на основании наличия ИМ в анамнезе:
1. Повторный ИМ – ИМ, развившийся через 28 суток после предшествующего ИМ.
2. Рецидив ИМ – ИМ, развившийся в течение 28 суток после предшествующего ИМ.
Классификация типов ИМ [9, 16, 17]:
Тип 1. ИМ, развившийся вследствие разрыва или эрозии атеросклеротической бляшки (АБ) в КА с последующим формированием внутрикоронарного тромба (атеротромбоз) с резким снижением кровотока дистальнее поврежденной АБ или дистальной эмболизацией тромботическими массами / фрагментами АБ с последующим развитием некроза миокарда. Более редкой причиной ИМ 1-го типа является интрамуральная гематома в поврежденной атеросклеротической бляшке с быстрым увеличением ее объема и уменьшением просвета артерии.
Тип 2. ИМ, развившийся в результате ишемии, обусловленной причинами, не связанными с тромботическими осложнениями коронарного атеросклероза. Патофизиологически такие ИМ связаны с повышением потребности миокарда в кислороде и/или уменьшением его доставки к миокарду, например, вследствие эмболии коронарной артерии, спонтанной диссекции коронарной артерии, дыхательной недостаточности, анемии, нарушениях ритма сердца, артериальной гипертензии или гипотензии и т. д. ИМ 2-го типа может возникать у пациентов как с наличием, так и с отсутствием коронарного атеросклероза.
Тип 3. ИМ 3-го типа соответствует случаям появления симптомов, указывающих на ишемию миокарда, сопровождающихся предположительно новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, когда пациенты умирают до появления возможности взятия образцов крови или в период до повышения активности биохимических маркеров некроза миокарда в крови. Диагноз подтверждается на основании обнаружения острого ИМ на аутопсии.
Тип 4а. ИМ, связанный с осложнениями, возникшими во время процедуры ЧКВ и в ближайшие 48 часов после нее.
Тип 4б. ИМ, связанный с тромбозом стента для коронарных артерий***, документированный при КГ или аутопсии. В зависимости от сроков после имплантации стента для коронарных артерий*** выделяют острый (0–24 ч), подострый (> 24 ч – 30 суток), поздний (> 30 суток – 1 год) и очень поздний (> 1 года) тромбоз стента для коронарных артерий***.
Тип 4с. ИМ, связанный с рестенозом после ЧКВ. ИМ 4с-типа устанавливается в случае обнаружения выраженного рестеноза в артерии, соответствующей зоне ИМ, когда отсутствуют признаки тромбоза и другие поражения инфаркт-связанной артерии.
Тип 5. ИМ, связанный с операцией коронарного шунтирования.
Критерии диагностики и дифференциальной диагностики ИМ разных типов представлены в Приложении Г1.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
ОКС, как правило, является следствием тромбоза коронарной артерии (КА). Тромб возникает чаще всего на месте разрыва так называемой ранимой (нестабильной) атеросклеротической бляшки (АБ) – с большим липидным ядром, богатой воспалительными элементами и истонченной покрышкой, – однако возможно образование окклюзирующего тромба и на дефекте эндотелия (эрозии) КА над АБ. Во многих случаях острый тромбоз возникает в месте исходно гемодинамически незначимого стеноза КА. В отличие от ОКС со стойким подъемом сегмента ST на ЭКГ при ОКСбпST отсутствует длительная окклюзия крупной КА, вызывающая трансмуральную ишемию миокарда.
В КА пациентов с ОКС обычно находят несколько ранимых АБ, в том числе имеющих надрывы. Из-за высокого риска возникновения повторных окклюзий КА при лечении этих пациентов локальные воздействия в области АБ, обусловившей развитие клинической картины ОКС, должны комбинироваться с общими лечебными мероприятиями, направленными на снижение вероятности повреждения АБ и тромбоза.
Тромб может быть источником эмболий в дистальное сосудистое русло сердца. Эмболизация микрососудов миокарда сама по себе может приводить к образованию мелких очагов некроза. Кроме того, мелкие эмболы препятствуют восстановлению кровоснабжения миокарда (реперфузии) после устранения окклюзии крупной КА.
Ишемию миокарда могут спровоцировать или утяжелить анемия, гипоксемия, воспаление, инфекция, лихорадка, а также метаболические или эндокринные расстройства (в частности, гипертиреоз). Спазм, диссекция и тромбоз КА наряду с тахикардией и повышением АД могут возникнуть при применении кокаина и некоторых других запрещенных веществ.
У части пациентов с ОКСбпST развивается ишемический некроз (инфаркт) миокарда, размеры которого могут быть различными. Следствием достаточно обширного ИМ является процесс ремоделирования сердца. Образование очага некроза в миокарде сопровождается изменением размера, формы и толщины стенки левого желудочка (ЛЖ), а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии. Насосная функция изменившего форму ЛЖ ухудшается, и это способствует развитию сердечной недостаточности.
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Болезни системы кровообращения (БСК) являются ведущей причиной в структуре смертности в Российской Федерации (46,3%). Смертность от ишемической болезни сердца (ИБС) в 2018 году составила 52,6% в структуре смертности от БСК, из них ИМ – 6,5% (54427 человек) [10].
ОКС в 3–4 раза чаще регистрируется у мужчин, чем у женщин в возрасте до 60 лет, но в возрастной группе старше 75 лет – чаще регистрируется у женщин [11].
В РФ ежегодно регистрируется в среднем 520 000 случаев ОКС, из них ИМ составляет 36,4%, НС – 63,6%. Лечение пациентов с ОКС связано со значительными расходами со стороны государства. В России в 2009 г. прямые затраты, ассоциированные с ОКС, составили 20,9 млрд руб. Непрямые затраты (связанные с временной нетрудоспособностью и преждевременной смертностью трудоспособного населения, выплатами по инвалидности) составили 53,5 млрд руб. [12].
Тенденции последних лет – снижение заболеваемости ИМпST при увеличении заболеваемости ИМбпST [13]. Проведённый в ноябре 2012 года краткосрочный Московский регистр ОКС показал, что доля пациентов с ОКСпSTв городе составила 28,3%, а летальность от ИМ в целом достигала 8,4% (при ОКСпST – 12,4%, а при ОКСбпST – 1,9%) [14].
По данным крупного регистра GRACE смертность за 5 лет у перенесших ОКС остаётся высокой и достигает 20%. При этом существенных по смертности между ИМ с подъемом сегмента ST на ЭКГ, ИМбпST и НС нет (19, 22 и 18% соответственно), причем большинство смертельных исходов при ОКСбпST происходит после выписки из стационара (87% у пациентов с ИМбпST и 97% при НС) [15].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Для ишемии миокарда характерны чувство сжатия, давления или тяжести за грудиной, которые иногда описываются пациентом как дискомфорт. Возможны иррадиация в левую руку, левое плечо, горло, нижнюю челюсть, эпигастрий, а также нетипичные клинические проявления, такие как потливость, тошнота, боль в животе, одышка, потеря сознания, которые в некоторых случаях являются единственными или доминирующими. При ОКС симптомы, как правило, сходны по характеру с возникающими при приступе стенокардии, но отличаются по силе и продолжительности; в ряде случаев симптомы полностью не купируются приемом нитроглицерина**, а иногда и повторными инъекциями наркотических анальгетиков; интенсивность болевого синдрома может быть различной – от незначительной до невыносимой; симптомы могут носить волнообразный характер и продолжаться от 20 мин. до нескольких часов. При нетипичных клинических проявлениях в зависимости от доминирующей симптоматики у пациентов с развивающимся ИМ выделяют астматический вариант, абдоминальный вариант, аритмический вариант, цереброваскулярный вариант, а также малосимптомную (безболевую) форму.
О наличии ОКС свидетельствуют: длительный (более 20 мин.) ангинозный приступ в покое; впервые возникшая стенокардия, соответствующая как минимум II ФК по классификации Канадского сердечно-сосудистого общества; утяжеление до этого стабильной стенокардии как минимум до III ФК по классификации Канадского сердечно-сосудистого общества (стенокардия crescendo); стенокардия, появившаяся в первые 2 недели после ИМ (постинфарктная стенокардия).
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагноз ОКСбпST выяставляется при наличии остро возникших клинических признаков или симптомов ишемии миокарда, когда на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса (подробности в разделах 1.1 и 1.6). При сомнении в наличии ишемии миокарда небходимы дополнительные диагностические исследования, позволяющие осуществить дифференциальную диагностику.
Жалобы и анамнез
В диагностике ОКСбпST рекомендуется опираться на клинические проявления (прежде всего – особенности болевого синдрома), данные анамнеза, наличие факторов риска ИБС, характер изменений на ЭКГ, в некоторых случаях – данные о локальной сократительной функции желудочков сердца, а также на оценку времени от последнего болевого эпизода до контакта с врачом.
Особенности клинических проявлений ОКСбпST приведены выше. Дополнительные методы обследования требуются для подтверждения ишемии миокарда при недостаточной информативности ЭКГ, исключения заболеваний со схожей клинической симптоматикой, выявления ИМ и оценки (стратификации) риска неблагоприятного течения заболевания, а также для выявления состояний, влияющих на тактику ведения пациента.
Рекомендуется учитывать догоспитальное использование лекарственных средств, которые могут повлиять на тактику ведения пациента с ОКСбпST (Приложение Г2).
Физикальное обследование
- Физикальное обследование рекомендуется для выявления признаков, позволяющих оценить наличие и тяжесть других заболеваний, провоцирующих или осложняющих течение ОКСбпST и способных повлиять на выбор подходов к лечению, оценить наличие осложнений ОКС и помочь в дифференциальной диагностике [18,19].
ЕОК IС (УУР С, УДД 5)
Лабораторные диагностические исследования
- У всех пациентов с подозрением на ОКСбпST рекомендуется исследование динамики уровня биохимических маркеров повреждения кардиомиоцитов в крови, предпочтительно сердечного тропонина Т или I, для подтверждения/исключения ИМ и оценки риска неблагоприятного исхода [20–24].
ЕОК IA (УУР A, УДД 1)
Комментарии: Рекомендуется использовать количественное определение уровня сердечных тропонинов, предпочтительно высокочувствительными методами. Качественные и полуколичественные методики могут использоваться при недоступности количественного метода, однако они непригодны для выявления динамики концентрации сердечного тропонина в крови. Преходящее повышение уровня сердечного тропонина в крови свидетельствует о некрозе кардиомиоцитов вне зависимости от причины, которая может быть связана как с первичным ограничением коронарного кровотока, так и другими, в том числе внесердечными факторами (Приложение Г3) [9]. Повышение уровня сердечного тропонина выше 99-го перцентиля верхней референсной границы в условиях, указывающих на наличие ишемии миокарда, свидетельствует об остром ИМ (Приложение Г1). У пациентов с нарушенной функцией почек повышенная концентрация сердечного тропонина в крови часто связана с неишемическим повреждением кардиомиоцитов и свидетельствует о повышенном риске сердечных осложнений [24].
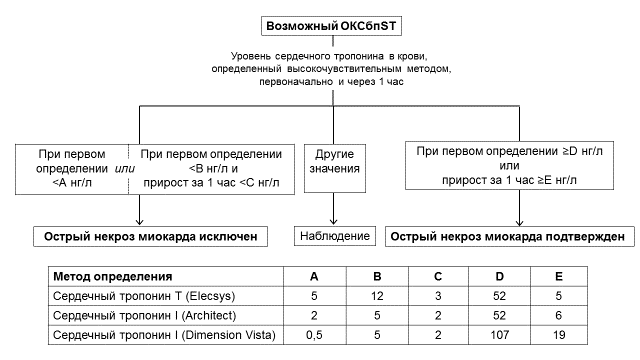
- В ранние сроки после госпитализации с ОКСбпST рекомендуется использовать валидизированные алгоритмы, предполагающие определение концентрации сердечных тропонинов T или I в крови (предпочтительно высокочувствительными методами) для быстрого подтверждения/исключения ИМ [25–47].
ЕОК IB (УУР A, УДД 2)
Комментарий: Повышение концентрации сердечных тропонинов в крови до диагностически значимых уровней происходит в период от 1 до 6 часов после эпизода ишемии миокарда в зависимости от чувствительности метода. Поэтому часто требуется повторная оценка уровня этого показателя для выявления диагностически значимой динамики, свидетельствующей в пользу развития острого некроза миокарда. При ОКСбпST изменение уровня биомаркеров в крови используется как для выявления острого ИМ, так и для стратификации риска неблагоприятного исхода и принятия решения по стратегии ведения пациента – выбора инвазивного или неинвазивного подходов к лечению, определения времени выполнения КГ.
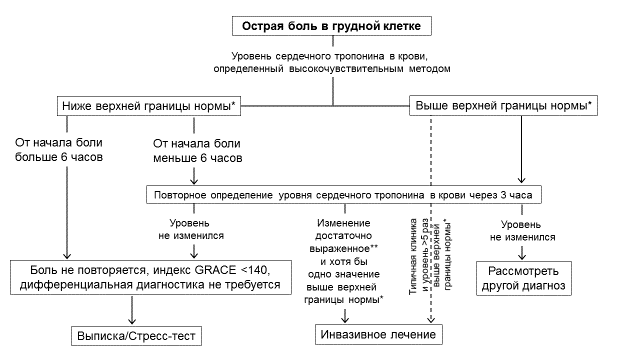
Для высокочувствительных методов определения сердечного тропонина в крови для выявления острого ИМ рекомендуются протоколы с его повторным определением через 1 час, 2 часа (Приложение Г4) [29–46] или 3 часа (Приложение Г5) [46, 47] при условии, что применяемый диагностикум валидирован в рамках указанных алгоритмов и для него известны пороговые значения показателей. При заборе крови в первый час после начала боли повторную оценку уровня сердечного тропонина высокочувствительным методом рекомендуется проводить через 3 часа. Может также использоваться калькулятор, представленный в Интернете по адресу https://compass-mi.com.
У пациентов с нормальным уровнем сердечного тропонина при двукратном определении и сохраняющемся клиническом подозрении на ОКС следует предусмотреть дополнительные определения в более поздние сроки заболевания (через 3–6 часов и иногда позже, особенно при использовании не высокочувствительных методов определения концентрации сердечного тропонина в крови).
- У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня креатинина в крови с расчетом скорости клубочковой фильтрации (рСКФ) с целью выявления противопоказаний и выбора дозировок для ряда лекарственных средств, стратификации пациентов по риску развития ишемических и геморрагических осложнений [48-50].
ЕОК IA (УУР A, УДД 3)
Комментарий: У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня общего гемоглобина в крови, оценка гематокрита, а также исследование уровня эритроцитов и тромбоцитов с целью выявления противопоказаний для лекарственных средств и стратификации пациентов по риску геморрагических осложнений. Выявление сниженного уровня гемоглобина, эритроцитов и тромбоцитов в крови является свидетельством повышенного риска кровотечений. Для выбора дозировок ряда лекарственных средств требуется расчет клиренса креатинина.
- У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня глюкозы в крови, скрининг на наличие СД, а также повторное исследование уровня глюкозы в крови при СД в анамнезе или гипергликемии при госпитализации с целью оценки риска неблагоприятного исхода [51-53].
ЕОК IC (УУР В, УДД 3)
Комментарий: Уровень глюкозы в крови необходим также для определения необходимости использования сахароснижающих лекарственных средств и выбора их дозы.
- При ОКСбпST рекомендуется как можно быстрее выполнить биохимический анализ крови по оценке нарушений липидного обмена, предпочтительно в первые 24 ч. после госпитализации, для последующего сопоставления с уровнями липидов, достигнутыми при использовании гиполипидемических лекарственных средств [19, 54].
ЕОК IC (УУР C, УДД 5)
Инструментальные диагностические исследования
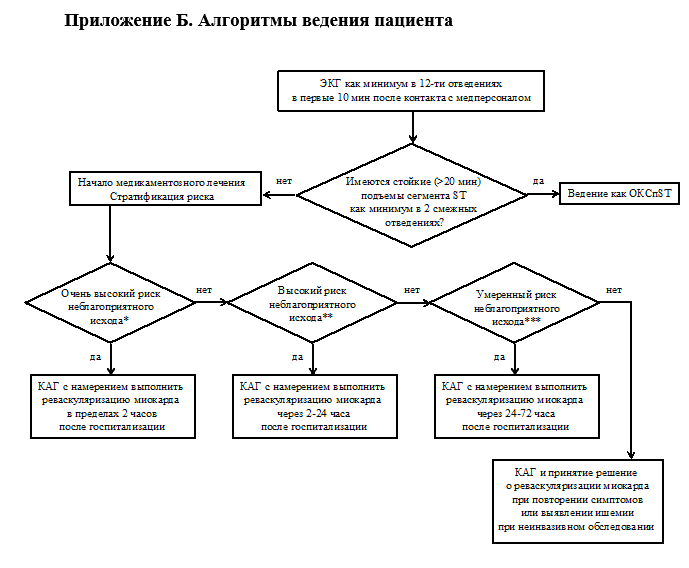
- У всех пациентов с подозрением на ОКС рекомендуется в течение 10 мин. на месте первого контакта с медицинским работником (как правило, догоспитально) зарегистрировать и интерпретировать ЭКГ в покое как в минимум в 12 стандартных отведениях для диагностики ОКСбпST, исключения ОКС с подъемом сегмента ST и других причин возникновения симптомов [55–61].
ЕОК IB (УУР B, УДД 2)
Комментарий: При невозможности квалифицированно интерпретировать ЭКГ на месте регистрации рекомендуется наладить систему ее дистанционной передачи и консультирования.
Для ОКСбпST характерно наличие признаков ишемии миокарда, о которой свидетельствуют преходящие (продолжительностью менее 20 минут) подъемы сегмента ST как минимум в двух смежных отведениях ЭКГ, а также преходящие или стойкие депрессии сегмента ST (особенно горизонтальные или косонисходящие) как минимум на 0,05 мВ. Выраженные (≥ 0,2 мВ) симметричные отрицательные зубцы Т в прекордиальных отведениях также предполагают наличие острой ишемии миокарда. К неспецифическим признакам относят смещение сегмента ST менее 0,05 мВ и инверсию зубца Т менее 0,1 мВ. Если изменения на ЭКГ в 12 стандартных отведениях неинформативны, а по клиническим данным предполагается наличие ишемии миокарда, рекомендуется использовать дополнительные отведения, такие как V7 –V9 , V3R –V4R [59, 60]. При неинформативной ЭКГ у пациентов с сохраняющимся подозрением на ОКС, продолжающимися или возобновляющимися симптомами, для своевременного выявления ишемических изменений на ЭКГ рекомендуется регистрировать повторно (например, с интервалами в 15–30 мин в течение первого часа) или начать дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) с оценкой смещений сегмента ST в 12 отведениях ЭКГ [61].
Отсутствие ишемических изменений на ЭКГ не должно исключать диагноз ОКСбпST.
Важный диагностический прием – сравнение с ЭКГ, зарегистрированной до наступления настоящего приступа.
Рекомендуется обращать внимание на другие изменения ЭКГ, способные повлиять на подходы к лечению пациента (Приложение Г6).
- У всех пациентов с подозрением на ОКСбпST рекомендуется дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) для своевременного выявления опасных нарушений сердечного ритма [18,62].
ЕОК IC (УУР C, УДД 5)
Комментарий: У пациентов с продолжающимися или возобновляющимися симптомами рекомендуется дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) с оценкой смещений сегмента ST в 12 отведениях, если это технически возможно [61].
- У всех пациентов с подозрением на ОКСбпST рекомендуется выполнить эхокардиографию (ЭхоКГ) с обязательной оценкой фракции выброса (ФВ) ЛЖ для уточнения диагноза, подходов к лечению, проведения дифференциальной диагностики и выявления осложнений [63-67].
ЕОК IC (УУР C, УДД 5)
Комментарий: ЭхоКГ желательно выполнить до инвазивного обследования, однако при наличии показаний для экстренного вмешательства ее выполнение не должно задерживать транспортировку пациента на КГ. Неотложное выполнение ЭхоКГ рекомендуется пациентам с острой сердечной недостаточностью при подозрении на механические осложнения ИМ (острая митральная регургитация на фоне дисфункции папиллярных мышц, отрыва папиллярных мышц или хорд створок митрального клапана, разрыв межжелудочковой перегородки, разрыв свободной стенки ЛЖ), расслоение восходящего отдела аорты, тампонаду сердца, дисфункцию клапанов сердца (аортальный стеноз, митральная недостаточность), а также при неинформативной ЭКГ (блокада ЛНПГ, ритм ЭКС*** и др.). У пациентов в критическом состоянии целесообразно использовать формализованный краткий протокол ЭхоКГ для скрининга основных возможных причин нарушения гемодинамики. ЭхоКГ необходима для оценки функции и геометрии ЛЖ (с выявлением признаков, предполагающих наличие ишемии или некроза миокарда), а также для распознавания таких осложнений, как тромбоз в полостях сердца, разрывы сердца, нарушение функции клапанов сердца, ИМ правого желудочка, перикардит. Существенна роль ЭхоКГ в диагностике синдрома такоцубо. Оценка динамики локальной и глобальной функции ЛЖ помогает уточнить эффективность лечения. Кроме того, ЭхоКГ необходима для определения прогноза заболевания и оценки необходимости использования лекарственных средств с положительным влиянием на прогноз [65-67]. В некоторых случаях проведение ЭхоКГ позволяет уточнить расположение связанного с данным обострением ИБС поражения коронарного русла.
- При необходимости проведения дифференциальной диагностики у пациентов с подозрением на ОКСбпST рекомендуется выполнить рентгенографию легких [68, 69].
ЕОК IC (УУР С, УДД 4)
- При подозрении на ОКСбпST рекомендуется выполнение КГ для уточнения диагноза, оценки прогноза, определения показаний для инвазивного лечения и выбора метода реваскуляризации миокарда [70, 71].
ЕОК IA (УУР A, УДД 2)
Комментарии: Целесообразность КГ и срочность ее выполнения при ОКСбпST определяется клинической картиной заболевания и результатом стратификации риска неблагоприятного исхода. Основная задача КГ – определение показаний для инвазивного лечения и выбор метода реваскуляризации миокарда. КГ может оказаться полезной для выявления артерии и/или ее участка, ответственных за развитие ОКС; для подтверждения диагноза ОКС (обнаружение окклюзирующего или пристеночного тромбоза КА) или его исключения (обнаружение интактных артерий становится поводом для поиска альтернативных причин боли в грудной клетке) с возможностью избежать ненужного в этом случае антитромботического лечения; для оценки ближайшего и отдаленного прогноза, особенно у пациентов, не подвергнутых реваскуляризации. Если данных КГ недостаточно, для уточнения характера и локализации патологического изменения в коронарных артериях могут быть использованы методы внутрисосудистой визуализации (внутрисосудистое ультразвуковое исследование сосудистой стенки, оптическая когерентная томография КА) [9, 17]. Для уточнения функциональной значимости стенозов КА рекомендуется измерение фракционного резерва коронарного кровотока.
- Для выявления ишемии миокарда у пациентов с подозрением на ОКСбпST, без возобновляющихся приступов боли в грудной клетке, ишемических изменений на ЭКГ в динамике и диагностически значимого повышения уровня сердечного тропонина в крови при повторных определениях (предпочтительно высокочувствительным методом), рекомендуется выполнение неинвазивного стресс-теста (см. Термины и определения) [72–78].
ЕОК IА (УУР A, УДД 2)
Комментарии: Неинвазивные стресс-тесты с визуализацией сердца предпочтительнее нагрузочной пробы под контролем ЭКГ и не имеют альтернативы в случаях, когда исходные изменения на ЭКГ препятствуют выявлению ишемии. Предпочтительно выполнение неинвазивных стресс-тестов в первые 72 ч. после госпитализации, если нет противопоказаний
- У пациентов с подозрением на ОКСбпST рекомендуется магнитно-резонансная томография сердца с контрастированием в качестве предпочтительного метода для уточнения локализации и объёма поражения миокарда, а также метода дифференциальной диагностики поражений миокарда [9, 79, 80].
ЕОК IC (УУР С, УДД 5)
Комментарии: Магнитно-резонансная томография с контрастированием не рекомендуется в качестве рутинного метода обследования пациентов с ОКСбпST. Она позволяет подтвердить наличие очага некроза в миокарде, дифференцировать ишемическую или воспалительную (миокардиты) природу поражения, подтвердить или отвергнуть наличие синдрома такоцубо, является эталонным методом трехмерной оценки морфологии и функции камер сердца, а также клапанного аппарата. Дополнительное преимущество метода – отсутствие лучевой нагрузки. Однако технические сложности выполнения ограничивают ее применение в ранние сроки госпитализации.
- У пациентов с подозрением на ОКСбпST рекомендуется сцинтиграфия миокарда с 99mTc-пирофосфатом в покое в качестве дополнительного метода верификации некроза миокарда преимущественно в случаях, когда имеются существенные затруднения в интерпретации изменений ЭКГ в связи с наличием блокады ножек пучка Гиса, пароксизмальных нарушений сердечного ритма или признаков перенесенного в прошлом ИМ, а также у пациентов с клиническим подозрением на ОКС при отсутствии ишемических изменений на ЭКГ или повышенного уровня сердечного тропонина I или Т в крови [81, 82].
ЕОК IIaB (УУР B, УДД 2)
- Компьютерно-томографическая коронарографиярекомендуется для исключения ОКС у пациентов с невысокой вероятностью наличия ИБС при отсутствии ишемических изменений на ЭКГ и повышенного уровня сердечного тропонина I или Т в крови [83–90].
ЕОК IIa A (УУР A, УДД 1)
Комментарии: Компьютерно-томографическая коронарография не рекомендуется в качестве рутинного метода обследования при ОКСбпST. Она не должна использоваться для исключения ОКС у пациентов с известным коронарным атеросклерозом и имеет ограничения при выраженной кальцификации коронарных артерий, тахикардии, нерегулярной ЧСС. Значение этого метода у пациентов с имплантированным коронарным стентом*** или перенесших операцию КШ не определено; его целесообразность при использовании высокочувствительных методов определения концентрации сердечного тропонина в крови неясна.
У пациентов с подозрением на ОКСбпST компьютерная томография органов грудной клетки рекомендуется для дифференциальной диагностики ОКС в случаях, когда другие методы обследования недостаточно информативны (расслоение аорты, ТЭЛА, пневмоторакс, плеврит и пр.).
Иные диагностические исследования
Стратификация риска неблагоприятного исхода
- Для стратификации риска неблагоприятного исхода и выбора стратегии ведения у пациентов с ОКСбпST рекомендуется осуществлять совокупную оценку анамнеза, клинических данных, ЭКГ, ЭхоКГ, результатов исследования уровня сердечного тропонина I или Т в крови (предпочтительно методом с высокой чувствительностью), функции почек (рСКФ) и в некоторых случаях методик выявления ишемии миокарда с помощью визуализации сердца [91–96].
ЕОК IA (УУР С, УДД 4)
Комментарии: Группы риска неблагоприятного исхода при ОКСбпST и критерии отнесения пациентов к каждой из этих групп представлены в Приложении Г7.
Помимо оценки вероятности неблагоприятного исхода, стратификация риска необходима для выделения пациентов, которым показана экстренная КГ с намерением выполнить реваскуляризацию миокарда в ближайшие 2 часа после госпитализации (или обращения пациента за помощью, если ОКСбпST развился в стационаре), тех, кому КГ должна быть выполнена в первые 24 часа, у кого КГ можно отложить до 72 часов, и тех, кому для определения целесообразности выполнения КГ требуется проведение дополнительного обследования. Результаты КГ также являются основанием для уточнения степени риска неблагоприятного исхода.
- У пациентов с ОКСбпST для стратификации риска неблагоприятного исхода рекомендуется использовать валидизированные индексы и шкалы [97–106].
ЕОК IB (УУР А, УДД 2)
Комментарии: Для оценки прогноза при ОКСбпST рекомендуется использовать шкалу GRACE (Приложение Г8) [99–104]. Один из ее вариантов дает возможность осуществить стратификацию риска при госпитализации, другой – при выписке из стационара. Для оценки риска кровотечений рекомендуются шкала CRUSADE (оценка риска крупных кровотечений в период госпитализации у пациентов, подвергнутых КГ) [49] и шкала PRECISE-DAPT (оценка риска кровотечений у стентированных пациентов при использовании двойной антитромбоцитарной терапии) [106] (Приложение Г9).
У пациентов с высоким риском кровотечений рекомендуются мероприятия по его снижению. Высокий риск кровотечений не должен автоматически приводить к отказу от наиболее эффективных способов антитромботического и инвазивного лечения ОКСбпST. Выбор подходов к лечению пациента с высоким риском кровотечений должен быть персонифицирован с учетом опасности тромботических осложнений, наличия неустранимого источника кровотечения, данных о соотношении пользы и риска у каждого из планируемых вмешательств, а также всех других обстоятельств ведения конкретного пациента.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Медикаментозное лечение
1.1. Обезболивание
- При ОКСбпST внутривенное введение наркотического анальгетика (предпочтительно морфина**) рекомендуется для купирования болевого синдрома, связанного с ишемией миокарда, сохраняющегося на фоне применения короткодействующих органических нитратов и бета-адреноблокаторов [108-111].
ЕОК IIbB (УУР B, УДД 3)
Комментарии: Помимо обезболивания морфин** способствует уменьшению страха, возбуждения, снижает симпатическую активность, увеличивает тонус блуждающего нерва, вызывает расширение периферических артерий и вен (последнее особенно важно при отеке легких). Доза, необходимая для адекватного обезболивания, зависит от индивидуальной чувствительности, возраста, размеров тела. Перед использованием 10 мг морфина разводят в 10 мл 0,9% раствора натрия хлорида**. Первоначально следует ввести в/в медленно 2–4 мг лекарственного вещества. При необходимости введение повторяют каждые 5–15 мин по 2–4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
Введение морфина** приводит к замедлению начала действия антиагрегантов (клопидогрел**, тикагрелор**, прасугрел).
При использовании морфина** возможны следующие осложнения:
— выраженная артериальная гипотензия; устраняется в горизонтальном положении в сочетании с поднятием ног (если нет отека легких). Если этого недостаточно, в/в вводится 0,9% раствор натрия хлорида**. В редких случаях – прессорные препараты;
— выраженная брадикардия в сочетании с артериальной гипотензией; устраняется атропином** (в/в 0,5–1,0 мг);
— тошнота, рвота; устраняется фенотиазина производными, в частности, метоклопрамидом** (в/в 5–10 мг);
— выраженное угнетение дыхания; устраняется налоксоном** (в/в 0,1–0,2 мг, при необходимости повторно каждые 15 мин.), однако при этом уменьшается и анальгезирующее действие препарата.
Опиоиды могут ослаблять перистальтику кишечника и приводить к запорам. Препараты этой группы снижают тонус мочевого пузыря и затрудняют мочевыведение, особенно у мужчин с гипертрофией предстательной железы.
Для уменьшения страха обычно достаточно создать спокойную обстановку и ввести наркотический анальгетик. При выраженном возбуждении могут потребоваться психолептиков (транквилизаторов) (например, диазепам** в/в 2,5–10 мг). Важное значение для эмоционального комфорта пациента имеет корректный стиль поведения персонала, разъяснение диагноза, прогноза и плана лечения. У пациентов с сохраняющимся беспокойством и нарушенным поведением, а также симптомами отмены при никотиновой зависимости также возможно применение психолептиков (транквилизаторов) (достаточно эффективно и безопасно в/в введение галоперидола**).
1.2. Коррекция гипоксемии
- У пациентов с ОКСбпST при наличии гипоксемии (степень насыщения крови кислородом < 90% или парциальное давление кислорода в артериальной крови < 60 мм рт. ст.) для ее устранения рекомендуется ингаляторное введение кислорода (оксигенотерапия) [19].
ЕОК IC (УУР C, УДД 5)
Комментарии: В большинстве случаев для контроля насыщения крови кислородом достаточно пульсовой оксиметрии. Если нет показаний к другим формам дыхательной поддержки, рекомендуется дыхание кислородом через носовые катетеры или маску со скоростью 2–8 л/мин.
- У пациентов с ОКСбпST со степенью насыщения крови кислородом ³ 90% ингаляторное введение кислорода (оксигенотерапия) не рекомендуется из-за отсутствия положительного влияния на течение болезни и прогноз [112–116].
ЕОК IIIA (УУР A, УДД 1)
1.3. Органические нитраты
- У пациентов с ОКСбпST не рекомендуется рутинное применение органических нитратов из-за отсутствия доказательств положительного влияния на прогноз [117, 118].
ЕОК IA (УУР A, УДД 1)
- Для уменьшения симптомов, связанных с ишемией миокарда, пациентам с ОКСбпST рекомендуется сублингвальный прием быстродействующих органических нитратов [119].
ЕОК IC (УУР С, УДД 4)
Комментарии: Рекомендуется положить под язык таблетку нитроглицерина**, содержащую 0,3–0,5 мг действующего вещества, при необходимости повторно дважды с интервалом в 5 мин. (возможно также использование нитроглицерина** или изосорбида динитрата** в виде дозированного спрея в аналогичных дозах). После этого следует оценить целесообразность начала внутривенной инфузии органических нитратов.
Органические нитраты не рекомендуются при артериальной гипотонии, ИМ правого желудочка, а также после недавнего приема силденафила или варденафила в предыдущие 24 ч., тадалафила – в предыдущие 48 ч. из-за высокого риска осложнений.
- При сохранении или возобновлении ишемии миокарда, неконтролируемой артериальной гипертонии (АГ), сердечной недостаточности, для уменьшения их выраженности у пациентов с ОКСбпST рекомендуется внутривенная инфузия органических нитратов, если к препаратам этой группы нет противопоказаний [120, 121, 122].
ЕОК IC (УУР B, УДД 3)
Комментарии: При внутривенном введении доза органических нитратов титруется под контролем АД до исчезновения или хотя бы существенного уменьшения симптомов (стенокардия, одышка) или снижения систолического АД на 10–15% при исходно нормальном АД и на 25–30% при АГ (но не ниже 100 мм рт. ст.). Обычная начальная скорость введения нитроглицерина** составляет 10 мкг/мин. При ее неэффективности скорость инфузии увеличивается на 10–15 мкг/мин. каждые 5–10 мин., пока не будет достигнут желаемый эффект. Если достичь целевого уровня снижения АД не удается, даже увеличив скорость инфузии нитроглицерина** до 200 мкг/мин., то дальнейшее увеличение дозы не имеет смысла. Оптимальная продолжительность инфузии органических нитратов составляет не более 24–48 ч., поскольку в дальнейшем часто развивается толерантность. При развитии артериальной гипотонии обычно достаточно прекратить инфузию, реже приходится проводить стандартные мероприятия по увеличению притока крови к сердцу.
Органические нитраты не рекомендуются при артериальной гипотонии, ИМ правого желудочка, а также после недавнего приема силденафила или варденафила в предыдущие 24 ч., тадалафила – в предыдущие 48 ч. из-за высокого риска осложнений.
- У пациентов с ОКСбпST и сохраняющейся стенокардией рекомендуется длительный пероральный прием органических нитратов для устранения симптомов ишемии миокарда [123].
ЕОК IC (УУР С, УДД 4)
Комментарии: У пациентов с ОКСбпST и сохраняющейся стенокардией органические нитраты рекомендуется использовать при недостаточной эффективности или противопоказаниях к применению бета-адреноблокаторов или верапамила/дилтиазема.
Для профилактики толерантности при пероральном приеме органические нитраты рекомендуется назначать прерывисто, когда промежуток времени между последним приёмом препарата и первым приёмом на следующий день составляет не менее 12 ч. (оптимально 16 ч.).
- У пациентов с ОКСбпST рекомендуется применение органических нитратов при подозрении на вазоспастический механизм развития ОКС, а также при доказанной вазоспастической стенокардии, для купирования и профилактики приступов стенокардии [120–122].
ЕОК IIa B (УУР B, УДД 2)
1.4. Бета-адреноблокаторы
- У пациентов с ОКСбпST при сохраняющейся ишемии миокарда рекомендуется скорейшее начало использования бета-адреноблокаторов для уменьшения выраженности ишемии миокарда и профилактики связанных с ней осложнений, если к препаратам этой группы нет противопоказаний [124-130].
ЕОК IB (УУР B, УДД 1)
Комментарии: Дополнительные основания для раннего начала применения бета-адреноблокаторов – АГ, тахикардия, тахиаритмии.
За редким исключением начинать лечение бета-адреноблокаторами не рекомендуется при выраженной сердечной недостаточности (включая свидетельства низкого сердечного выброса), признаках, указывающих на повышенную опасность развития кардиогенного шока (сочетание возраста > 70 лет, ЧСС > 110 мин-1 и/или систолическое АД < 120 мм рт. ст.), продолжительности интервала PQ > 0,24 с, АВ-блокадах 2-й или 3-й степени без установленного ЭКС***, сохраняющемся бронхоспазме, подозрении на спазм КА, подозрении на предшествующее использование кокаина. Хроническая обструктивная болезнь легких без сохраняющегося бронхоспазма не является абсолютными противопоказаниями к бета-адреноблокаторам (в этих случаях следует использовать кардиоселективные препараты, начиная лечение с низких доз).
Перед началом использования бета-адреноблокаторов рекомендуется оценить сократительную функцию ЛЖ, особенно в случаях, когда тахикардия сохраняется после купирования болевого синдрома. Если нет данных о сократимости миокарда, раннего назначения бета-адреноблокаторов следует избегать.
У пациентов, ранее получавших бета-адреноблокаторы, их использование следует продолжить, если нет тяжелой сердечной недостаточности (III или IV классы по Killip) и других противопоказаний.
При необходимости быстрого эффекта первая доза бета-адреноблокаторов может быть введена внутривенно. Рекомендуется использовать бета-адреноблокаторы без внутренней симпатомиметической активности.
- При ОКСбпST длительный пероральный прием бета-адреноблокаторов рекомендуется у пациентов с фракцией выброса (ФВ) ЛЖ £ 40% для снижения риска смерти, если к препаратам этой группы нет противопоказаний [66, 131–136].
ЕОК IA (УУР А, УДД 1)
Комментарии: У данной категории пациентов рекомендуется продолжить или начать применение одного из трех бета-адреноблокаторов c доказанным положительным влиянием на смертность при хронической сердечной недостаточности со сниженной ФВ ЛЖ (метопролола** с замедленным высвобождением действующего вещества**, карведилол** или бисопролол**) или ИМ с сердечной недостаточностью со сниженной ФВ ЛЖ (карведилол**) и при хорошей переносимости стремиться достичь целевых доз, обеспечивающих благоприятное влияние на прогноз (Приложение Г10).
Данные о целесообразности применения бета-адреноблокатров для улучшения прогноза после ОКСбпST с ФВ ЛЖ >40% неоднозначны. Не исключена польза у пациентов, перенесших ИМбпST, по крайней мере в течение ближайшего 1 года.
1.5. Блокаторы кальциевых каналов
- У пациентов с ОКСбпST не рекомендуется рутинное применение блокаторов кальциевых каналов из-за отсутствия доказательств положительного влияния на прогноз [137–149].
ЕОК IA (УУР A, УДД 1)
Комментарии: При ОКСбпST не рекомендуются препараты нифедипина** короткого действия.
- У пациентов с ОКСбпST, возобновляющейся ишемией миокарда и противопоказаниями к бета-адреноблокаторам для устранения симптомов рекомендуются верапамил** или дилтиазем, если нет клинически значимой сократительной дисфункции ЛЖ, повышенного риска кардиогенного шока, продолжительности интервала PQ > 0,24 с, АВ-блокад 2-й или 3-й степени без установленного ЭКС*** [150–155].
ЕОК IB (УУР B, УДД 2)
Комментарии: Дилтиазем, верапамил** или длительно действующие дигидропиридиновые производные (в частности, амлодипин**) могут применяться при невозможности контролировать артериальную гипертонию другими средствами. Дилтиазем или верапамил** могут быть рассмотрены для контроля сердечного ритма при фибрилляции/трепетании предсердий при невозможности использовать бета-адреноблокаторы, а также для купирования суправентрикулярных тахиаритмий.
У пациентов с сохраняющейся ишемией миокарда при недостаточной эффективности бета-адреноблокаторов можно рассмотреть добавление длительно действующих дигидропиридиновых производных; совместный прием верапамила** и дилтиазема с бета-адреноблокаторами в целом нежелателен из-за суммирования рисков побочных эффектов.
Применение длительно действующих дигидропиридиновых производных можно рассматривать у пациентов с сохраняющейся ишемией миокарда, когда бета-адреноблокаторы противопоказаны, оказались неэффективными или дают неприемлемые осложнения.
- У пациентов с ОКСбпST при подозрении на вазоспастический генез ОКС или доказанной вазоспастической стенокардии рекомендуются верапамил**, дилтиазем или длительно действующие дигидропиридиновые производные для устранения симптомов и профилактики возникновения ишемии миокарда [156].
ЕОК IIaB (УУР С, УДД 4)
1.6. Ингибиторы АПФ, ангиотензина II антагонисты, антагонисты минералкортикоидных рецепторов
- У пациентов с ОКСбпST при ФВ ЛЖ £ 40%, АГ, сахарном диабете, хронической болезни почек (ХБП) рекомендуются ингибиторы АПФ для предотвращения дисфункции ЛЖ, сердечной недостаточности и смерти, если к препаратам этой группы нет противопоказаний [157–167].
ЕОК IА (УУР А, УДД 2)
Комментарии: У пациентов с острым ИМ титрование дозы ингибиторов АПФ следует начать в первые 24 ч. от начала лечения после стабилизации гемодинамики. У больных с ИМ и/или ФВ ЛЖ ≤ 40% рекомендуется использовать целевые дозы ингибиторов АПФ с доказанным положительным влиянием на прогноз, дозу которых следует постепенно увеличивая дозу до рекомендуемой (целевой) а если это невозможно, до максимально переносимой (Приложение Г10). Противопоказания для начала использования ингибиторов АПФ: систолическое АД < 100 мм рт. ст., выраженная почечная недостаточность, гиперкалиемия, двусторонний стеноз почечных артерий, беременность, индивидуальная непереносимость.
Длительное применение ингибиторов АПФ можно также рассматривать у пациентов с очень высоким риском сердечно-сосудистых осложнений.
- У пациентов с ОКСбпST при непереносимости ингибиторов АПФ рекомендуется использовать ангиотензина II антагонисты для предотвращения дисфункции ЛЖ, сердечной недостаточности и смерти, если к препаратам этой группы нет противопоказаний [168-170].
ЕОК IB (УУР B, УДД 2)
Комментарии: У пациентов с острым ИМ в сочетании со сниженной ФВ ЛЖ и/или признаками сердечной недостаточности изучено применение валсартана, который не уступал по эффективности ингибитору АПФ.
- У пациентов с ИМбпST при ФВ ЛЖ ≤ 40% в сочетании с сердечной недостаточностью или СД, а также у пациентов с ОКСбпST и сохраняющейся сердечной недостаточностью II-IV функциональных классов по NYHA при ФВ ЛЖ ≤ 35%, не имеющих существенного снижения функции почек (уровень креатинина в крови > 221 мкмоль/л у мужчин или > 177 мкмоль/л у женщин) и гиперкалиемии (если уровень калия в крови > 5,0 ммоль/л), к терапевтическим дозам ингибиторов АПФ и бета-адреноблокаторов рекомендуется добавить антагонист минералкортикоидных рецепторов (предпочтительно эплеренон) для предотвращения сердечной недостаточности и смерти [171–173].
ЕОК IA (УУР A, УДД 1)
1.7. Липидснижающая терапия
- У всех пациентов с ОКСбпST в период госпитализации рекомендуется начать или продолжить лечение высокими дозами ингибиторов ГМГ-КоА-редуктазы вне зависимости от исходного уровня холестерина в крови, если к ним нет противопоказаний и высокая доза ингибиторов ГМГ-КоА-редуктазы хорошо переносится, с целью снижения риска повторных ишемических событий [174–178].
ЕОК IA (УУР A, УДД 1)
Комментарии: Рекомендуется применение ингибиторов ГМГ-КоА-редуктазы с наиболее выраженным гиполипидемическим действием, в частности аторвастатина** в суточной дозе 40–80 мг или розувастатина в суточной дозе 20–40 мг.
- После ОКСбпST рекомендуется поддерживать уровень ХС ЛНП < 1,4 ммоль/л и добиваться его снижения как минимум на 50% от исходных значений ХС ЛНП c помощью ингибитора ГМГ-КоА-редуктазы или его сочетания с эзетимибом/алирокумаб** или эволокумаб**для обеспечения максимального эффекта по снижению риска повторных ишемических событий [179–183].
ЕОК IА (УУР А, УДД 1)
Комментарии: Необходимо определить уровень ХС ЛНП в крови через 4–6 недель после начала лечения для оценки эффективности терапии ингибитором ГМГ-КоА-редуктазы, определения необходимости увеличения его дозы и/или добавления гиполипидемических препаратов с другим механизмом действия (эзетимиб и/или алирокумаб** или эволокумаб**).
- Если у пациента после ОКСбпST при использовании максимально переносимой дозы ингибитора ГМГ-КоА-редуктазы концентрация ХС ЛПН в крови остаётся повышенной, рекомендуется добавить к ингибитору ГМГ-КоА-редуктазы эзетимиб для дополнительного снижения уровня ХС ЛПН в крови и риска ишемических событий [179].
ЕОК IIaB (УУР B, УДД 2)
- Если у пациента после ОКСбпST при использовании максимально переносимой дозы ингибиторов ГМГ-КоА-редуктазы в сочетании с эзетимибом концентрация ХС ЛПН в крови остаётся повышенной, рекомендуется добавить алирокумаб** или эволокумаб** для дополнительного снижения уровня ХС ЛПН в крови и риска ишемических событий [180-183].
ЕОК IB (УУР A, УДД 1)
Комментарии: Если на фоне терапии ингибиторами ГМГ-КоА-редуктазы в максимально переносимых дозах уровень ХС ЛНП остается значительно повышенным (> 2,5 ммоль/л), можно рассмотреть добавление алирокумаба** или эволокумаба**без предварительного применения эзетимиба.
- У пациентов после ОКСбпST с непереносимостью ингибиторов ГМГ-КоА-редуктазы для достижения целевых значений ХС ЛНП в крови рекомендуется использовать эзетимиб и/или алирокумаб** или эволокумаб** [54].
ЕОК IIbB (УУР C, УДД 5)
1.8. Антитромботическая терапия
- У пациентов с ОКСбпST в начале лечения рекомендуется тройная антитромботическая терапия (сочетание АСК**, ингибитора Р2Y -рецептора тромбоцитов и антикоагулянта) с последующим переходом на сочетание АСК** с ингибитором Р2Y12 — рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) или на сочетание апиксабана**, дабигатрана этексилата**, ривароксабана** или непрямых антикоагулянтов (антагонистов витамина K) с одним или двумя антиагрегантами [184-219].
ЕОК IA (УУР A, УДД 1)
Комментарии: Особенности антитромботической терапии при ОКСбпST у различных категорий пациентов, при разных стратегиях лечения в стационаре, изложены ниже и схематично представлены в Приложении Б2.
Показания к длительному применению антикоагулянтов – ФП в сочетании с умеренным/тяжелым митральным стенозом; механические протезы клапанов сердца***; 12 неклапанная ФП с суммой баллов по шкале CHA2DS2 -VASc ≥ 2 у мужчин или ≥ 3 у женщин; ТГВ/ТЭЛА, требующие лечения антикоагулянтами; тромб в ЛЖ.
Антиагреганты (АТХ-группа антиагреганты, кроме гепарина, B01AC) у пациентов, не имеющих показаний к длительному пероральному приему антикоагулянтов
- Длительный (неопределенно долгий) прием АСК** рекомендуется всем пациентам с ОКСбпST, не имеющим противопоказаний, вне зависимости от стратегии лечения, для снижения риска суммы случаев смерти и ИМ [184-189].
ЕОК IA (УУР A, УДД 1)
Комментарии: У пациентов, в последнюю неделю регулярно не принимавших АСК**, рекомендуется начальная (нагрузочная) доза 150–325 мг (таблетку разжевать и проглотить); постоянная поддерживающая доза АСК** 75–100 мг внутрь 1 раз в сутки. При непереносимости АСК** вместо монотерапии АСК** рекомендуется клопидогрел** в дозе 75 мг 1 раз в сутки [190].
- Всем пациентам с ОКСбпST, не имеющим высокого риска кровотечений, в добавление к АСК** рекомендуются ингибиторы Р2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) для снижения риска неблагоприятных исходов [191-193].
ЕОК IA (УУР A, УДД 1)
- Прасугрел (нагрузочная доза 60 мг, ежедневная поддерживающая доза 10 мг внутрь) в добавление к АСК** рекомендуется при коронарном стентировании у пациентов с ОКСбпST, не получавших других ингибиторов Р2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC), если к нему нет противопоказаний (внутричерепное кровоизлияние в анамнезе, ишемический инсульт/ТИА в анамнезе, продолжающееся кровотечение, тяжелая печеночная недостаточность), с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта; тромбоз стента для коронарных артерий***) [192].
ЕОК IB (УУР A, УДД 2)
Комментарии: При ОКСбпST прасугрел не рекомендуется использовать до получения результатов КГ и принятия решения о стентировании КА. У пациентов в возрасте ³ 75 лет, с массой тела < 60 кг прасугрел в целом не рекомендуется; если решено назначить прасугрел такому пациенту, после приема нагрузочной дозы необходимо снизить суточную дозу до 5 мг.
- Тикагрелор** (нагрузочная доза 180 мг, поддерживающая 90 мг 2 раза в сутки внутрь) в добавление к АСК** рекомендуется пациентам с ОКСбпST со средним и высоким риском неблагоприятных исходов вне зависимости от начальной стратегии лечения и предшествующего использования клопидогрела**, если к нему нет противопоказаний (внутричерепное кровоизлияние в анамнезе, продолжающееся кровотечение), с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта; тромбоз стента для коронарных артерий***) [193].
ЕОК IB (УУР A, УДД 2)
- Пациентам с ОКСбпST, которые не могут получать прасугрел или тикагрелор**, или нуждаются в пероральном приёме антикоагулянтов, в добавление к АСК** рекомендуется клопидогрел** (нагрузочная доза 300 или #600 мг, поддерживающая 75 мг 1 раз в сутки внутрь) с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта) [191, 194, 195].
ЕОК IB (УУР A, УДД 2)
Комментарии: Если выполняется ЧКВ, рекомендуется нагрузочная доза клопидогрела** #600 мг; в остальных случаях рекомендуется нагрузочная доза 300 мг. Для прогнозирования пониженной лабораторной чувствительности к клопидогрелу** возможно проведение фармакогенетического тестирования по CYP2C19.
- У пациентов с ОКСбпST, высоким риском ишемических и низким риском геморрагических осложнений, не переносивших в прошлом инсульт или ТИА, после прекращения парентерального введения антикоагулянтов к сочетанию АСК** и клопидогрела** рекомендуется рассмотреть возможность добавления ривароксабана** в дозе 2,5 мг 2 раза в сутки сроком на 12 месяцев (в отдельных случаях – вплоть до 24 месяцев) с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта; тромбоз стентов для коронарных артерий***) [196].
ЕОК IIаB (УУР B, УДД 2)
Комментарии: Прием ривароксабана** в дозе 2,5 мг 2 раза в добавление к сочетанию АСК** и клопидогрела** рекомендуется начинать в первую неделю после начала лечения ОКСбпST, после выполнения процедур реваскуляризации миокарда (если к ним были показания) и прекращения парентерального введения антикоагулянтов. Добавление ривароксабана** в дозе 2,5 мг 2 раза в сутки не изучено в комбинации с двойной антитромбоцитарной терапией, в состав которой входят прасугрел или тикагрелор**. Данный подход не может использоваться у пациентов, нуждающихся в использовании более высоких доз антикоагулянтов (в частности, при наличии ФП).
- Начинать использование ингибитора Р2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) рекомендуется после подтверждения диагноза ОКСбпST, чтобы уменьшить риск геморрагических осложнений в случаях, когда подозрение на ОКС не подтвердится [18].
ЕОК IC (УУР C, УДД 5)
Комментарии: Единой точки зрения о целесообразности применения ингибитора Р2Y12 — рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) клопидогрела** или тикагрелора** до диагностической КГ в случаях, когда планируется раннее инвазивное лечение ОКСбпST, нет.
- При ОКСбпST прасугрел не рекомендуется использовать до диагностической КГ и принятия решения о ЧКВ, поскольку такой подход не способствует приросту клинической эффективности и сопряжен с увеличением риска кровотечений [220].
ЕОК IB (УУР A, УДД 2)
- У пациентов с ОКСбпST рекомендуется продолжать двойную антитромбоцитарную терапию (сочетание АСК** с ингибитором Р2Y12 -рецептора тромбоцитов) на протяжении 12 месяцев вне зависимости от тактики лечения и типа установленного стента для коронарных артерий***, если нет высокого риска кровотечений, с целью уменьшить риск ишемических осложнений [191–194].
ЕОК IA (УУР A, УДД 2)
- При высоком риске кровотечений у пациентов с ОКСбпST рекомендуется рассмотреть целесообразность уменьшения длительности двойной антитромбоцитарной терапии (сочетание АСК** с ингибитором Р2Y12 -рецептора тромбоцитов) до 6 месяцев с целью обеспечить наилучший баланс эффективности и безопасности антитромботического лечения [221–233].
ЕОК IIaB (УУР B, УДД 2)
Комментарии: Преждевременное прекращение двойной антитромбоцитарной терапии после ОКС способствует увеличению частоты коронарных осложнений.
Если прерывание двойной антитромбоцитарной терапии является абсолютно необходимым, следует иметь в виду, что альтернативного более безопасного варианта профилактики тромбоза стента для коронарных артерий*** нет. Рекомендуемая минимальная длительность двойной антитромбоцитарной терапии после установки СБЛП*** составляет 1 месяц, после установки современных типов СВЛ*** – 3 месяца [18, 232, 233]. При отсутствии возможности выдержать даже эти сроки решение об оперативном лечении следует принимать консилиумом врачей разных специальностей, который должен оценить риски кровотечения и отмены двойной антитромбоцитарной терапии, а также учесть тип хирургического вмешательства, риск рецидива ишемии миокарда, степень поражения коронарных артерий, время, прошедшее от начала ОКС и ЧКВ, а также тип установленных стентов для коронарных артерий***. Тикагрелор** следует отменить как минимум за 3 дня, клопидогрел** – как минимум за 5 дней, прасугрел – как минимум за 7 дней до планового хирургического вмешательства [232, 233]. По мере возможности АСК** следует продолжить, так как отмена обоих препаратов еще больше повышает риск тромбоза стента для коронарных артерий***. При хирургических вмешательствах с низким риском кровотечения не следует досрочно прерывать двойную антитромбоцитарную терапию.
При необходимости экстренной хирургической операции или серьезном кровотечении лечение ингибиторами Р2Y12 -рецептора тромбоцитов следует прекратить и возобновить при первой возможности после устранения причин кровотечения. В подобных ситуациях оперативное лечение следует проводить в многопрофильных стационарах с возможностью проведения ЧКВ в случаях возникновения периоперационного ИМ.
- У пациентов с ОКСбпST, высоким риском коронарных осложнений и низким риском кровотечений, рекомендуется рассмотреть возможность продления двойной антитромбоцитарной терапии (сочетание АСК** с ингибитором Р2Y12 -рецептора тромбоцитов) на более длительный срок для дополнительного снижения риска неблагоприятных исходов. При этом соотношение пользы и риска продления двойной антитромбоцитарной терапии должно регулярно пересматриваться [106, 234–238].
ЕОК IIbA (УУР B, УДД 1)
Комментарии: О высоком риске кровотечений свидетельствуют внутричерепное кровотечение, ишемический инсульт или другая внутричерепная патология в анамнезе, недавнее желудочно-кишечное кровотечение или анемия из-за потери крови через желудочно-кишечный тракт, другая патология желудочно-кишечного тракта с повышенным риском кровотечений, печеночная недостаточность, геморрагический диатез или коагулопатия, старческий возраст или старческая хрупкость, хроническая болезнь почек (ХБП), требующая диализа или при рСКФ < 15 мл/мин/1,73 м2.
- У пациентов, перенесших ИМбпST, с высоким риском коронарных осложнений, не имевших кровотечений в первый год двойной антитромбоцитарной терапии (сочетание АСК** с ингибитором Р2Y12 -рецептора тромбоцитов – тикагрелором** в дозе 90 мг 2 раза в сутки, прасугрелом или клопидогрелом**), рекомендуется рассмотреть возможность ее продления в виде сочетания АСК** с уменьшенной дозой тикагрелора** (60 мг 2 раза в сутки внутрь) на дополнительные 36 месяцев с целью дополнительного снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта) [239].
ЕОК IIа B (УУР B, УДД 2)
Комментарии: К пациентам, перенесшим ИМбпST, имеющим высокий риск коронарных осложнений, относят лиц ³ 50 лет в сочетании как минимум с одним из следующих факторов риска: возраст ³ 65 лет, наличие требующего медикаментозного лечения сахарного диабета (СД), двух и более перенесенных ИМ, многососудистого коронарного атеросклероза, ХБП с рСКФ менее 60 мл/мин/1,73 м2.
- Через 12 месяцев после ОКСбпST у пациентов с высоким риском тромботических осложнений атеросклероза и невысоким риском кровотечений рекомендуется рассмотреть возможность перехода на длительное использование сочетания АСК** с ривароксабаном** в дозе 2,5 мг 2 раза в сутки внутрь с целью дополнительного снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ, инсульта) [240].
ЕОК IIаB (УУР B, УДД 2)
Комментарии: К пациентам с высоким риском тромботических осложнений атеросклероза рекомендуется относить лиц, перенесших ИМбпST или имеющих многососудистый коронарный атеросклероз с гемодинамически значимыми стенозами в случаях, когда возраст составляет ³ 65 лет или имеется атеросклеротическое поражение других сосудистых бассейнов, или имеются как минимум два из следующих факторов риска: курение, СД, нетяжелая хроническая сердечная недостаточность (ФВ ЛЖ > 30% и класс по NYHA I-II), нелакунарный ишемический инсульт в анамнезе (более месяца до назначения ривароксабана**), ХБП с рСКФ 15–60 мл/мин/1,73 м2 . Не подходят для длительного совместного использования АСК** и низкой дозы ривароксабана** пациенты с высоким риском кровотечения, инсультом в ближайший 1 месяц, геморрагическим или лакунарным инсультом в анамнезе, с тяжелой сердечной недостаточностью (ФВ ЛЖ < 30% или класс по NYHA III-IV), с рСКФ <15 мл/мин/1,73м2 , нуждающиеся в двойной антитромбоцитарной терапии, лечении антиагрегантом, отличным от АСК**, или в использовании лечебных доз антикоагулянтов по другим показаниям.
- У пациентов с ОКСбпST во время двойной антитромбоцитарной терапии рекомендуется использовать ингибиторы протонового насоса для снижения риска кровотечений из верхних отделов желудочно-кишечного тракта [241–245].
ЕОК IA (УУР A, УДД 2)
Комментарии: Применение ингибиторов протонового насоса возможно как у всех пациентов, получающих двойную антитромбоцитарную терапию, так и более избирательно, у пациентов с повышенным риском желудочно-кишечных кровотечений (язвенная болезнь или желудочно-кишечное кровотечение в анамнезе, хроническое использование нестероидных противовоспалительных средств или кортикостероидов, как минимум 2 из следующих признаков – возраст ³ 65 лет, диспепсия, желудочно-пищеводный рефлюкс, инфицирование Helicobacter Pylory, хроническое употребление алкоголя).
Возможность ослабления антитромбоцитарного эффекта клопидогрела** продемонстрирована при его сочетании с омепразолом** или эзомепразолом**, но не с пантопразолом или рабепразолом. Нет доказательств, что эти лекарственные взаимодействия оказывают неблагоприятное влияние на клинические результаты лечения.
- В некоторых случаях в первые 12 месяцев после ОКСбпST у пациентов, получающих двойную антитромбоцитарную терапию с использованием сочетания АСК** с прасугрелом или тикагрелором**, рекомендуется рассмотреть возможность перехода на сочетание АСК** с клопидогрелом** с целью уменьшения риска кровотечений, сохранения приверженности к двойной антитромбоцитарной терапии или изменения состава антитромботической терапии из-за возникновения показаний к длительному применению антикоагулянтов [246–248].
ЕОК IIbB (УУР B, УДД 2)
Комментарии: Возможные основания для перехода с прасугрела или тикагрелора** на клопидогрел** в первые 12 месяцев после ОКСбпST: появление или повторение клинически значимых кровотечений, причину которых невозможно выявить или устранить; небольшие повторяющиеся (“надоедливые”) кровотечения, источник которых устранить не удается, сказывающиеся на приверженности к лечению; побочные эффекты тикагрелора** (одышка, клинические проявления гиперурикемии); возникновение показаний к длительному лечению антикоагулянтами (ФП, ТГВ/ТЭЛА, тромб в полости левого желудочка, имплантация искусственного клапана сердца); возникновение ишемического инсульта или ТИА у получающих прасугрел; желание пациента уменьшить кратность приема препарата (перехода с тикагрелора** на клопидогрел**) и число принимаемых таблеток (переход с тикагрелора** или прасугрела на фиксированную комбинацию АСК** с клопидогрелом**) с целью улучшения приверженности к лечению; ограниченная доступность прасугрела или тикагрелора**, не позволяющая обеспечить их регулярный прием.
С учетом риска возникновения тромботических осложнений при ОКС и/или ЧКВ при изменении интенсивности двойной антитромбоцитарной терапии выделяют “острый” период (первые 24 часа), ранний период (со 2-х по 30-е сутки), поздний (от 31-х суток до 12 месяцев) и очень поздний период (более 1 года). Переход с прасугрела или тикагрелора** на клопидогрел ** в острый и ранний периоды нежелателен.
Предлагаемые способы перехода с тикагрелора** или прасугрела на клопидогрел**:
1) В первые 30 дней от начала лечения ОКС и/или ЧКВ: прием внутрь #600 мг клопидогрела** через 24 часа от последнего приема тикагрелора** или прасугрела. При переходе на клопидогрел** из-за кровотечения или его опасения следует рассмотреть начало приема клопидогрела** с поддерживающей дозы (75 мг). В последующем доза клопидогрела** – 75 мг 1 раз в сутки.
2) Спустя 30 дней от начала лечения ОКС и/или ЧКВ: прием внутрь 75 мг клопидогрела** через 24 часа от последнего приема прасугрела; прием внутрь #600 мг клопидогрела** через 24 часа от последнего приема тикагрелора**. При переходе на клопидогрел** из-за кровотечения или его опасения следует рассмотреть начало приема клопидогрела** с поддерживающей дозы (75 мг). В последующем доза клопидогрела** – 75 мг 1 раз в сутки.
Парентеральное введение антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, B01AC)
- У пациентов с ОКСбпST в условиях широкого применения двойной антитромбоцитарной терапии парентеральное введение ингибиторов гликопротеинов (ГП) IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) рекомендуется только как спасительное средство при возникновении тромботических осложнений или феномена slow/no-reflow во время ЧКВ с целью уменьшить последствия осложнений ЧКВ [18, 233].
ЕОК IIaC (УУР С, УДД 5)
Комментарии: Ингибиторы ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) были изучены преимущественно до начала широкого применения ингибиторов Р2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC). Помимо осложнений во время КГ введение ингибитора ГП IIb/IIIa может рассматриваться при ЧКВ высокого риска у пациентов, не получавших P2Y12 — рецептора тромбоцитов. Основным осложнением, ограничивающим применение ингибиторов Р2Y -рецептора тромбоцитов, являются кровотечения. Кроме того, препараты этой группы могут вызывать выраженную тромбоцитопению.
Ингибиторы ГП IIb/IIIa тромбоцитов должны использоваться вместе с парентеральным введением антикоагулянтов.
- При ОКСбпST применение ингибиторов ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) у пациентов с неизвестной коронарной анатомией не рекомендуется из-за отсутствия доказательств преимущества такого подхода и увеличения риска кровотечений [249, 250].
ЕОК IA (УУР A, УДД 2)
Парентеральное введение антикоагулянтов
- У пациентов с подтвержденным диагнозом ОКСбпST рекомендуется парентеральное введение антикоагулянтов, если к ним нет противопоказаний, с целью снижения риска неблагоприятного исхода (сумма случаев смерти и ИМ) [197, 198, 251-257].
ЕОК IA (УУР A, УДД 1)
Комментарии: При выборе антикоагулянта у пациентов с ОКСбпST следует учитывать риск ишемических осложнений и кровотечений, а также профиль эффективности и безопасности конкретного антикоагулянта. Антикоагулянты должны использоваться в сочетании с антиагрегантами.
Парентеральное введение антикоагулянтов при ОКСбпST рекомендуется вплоть до 8-х суток с более ранней отменой после успешного ЧКВ или при быстрой выписке, если нет иных показаний к продленной антикоагулянтной терапии. У пациентов, получающих непрямые антикоагулянты (антагонисты витамина K), рекомендуется не использовать парентеральное введение антикоагулянтов (в том числе во время ЧКВ) при условии, что поддерживаются значения МНО ³ 2,0 (при ЧКВ ³ 2,5). У пациентов, получающих прямые пероральные антикоагулянты, рекомендуется переход на парентеральное введение антикоагулянтов в дозах, рекомендуемых для лечения ОКС (в срок пероральноего приема очередной дозы антикоагулянта или безотносительно ко времени последнего перорального приема антикоагулянта при срочном ЧКВ).
- При ОКСбпST вне зависимости от стратегии лечения рекомендуется фондапаринукс натрия (2,5 мг подкожно ежедневно) как имеющий наиболее благоприятный профиль эффективности и безопасности, если к нему нет противопоказаний [198, 199].
ЕОК IB (УУР A, УДД 2)
Комментарии: Пациенту, получающему фондапаринукс натрия, во время ЧКВ следует внутривенно вводить нефракционированный гепарин (гепарин натрия**) (НФГ**) – первоначальный болюс в дозе 85 МЕ/кг; необходимость повторных болюсов определяется величиной активированного времени свертывания крови. Фондапаринукс натрия противопоказан при выраженной почечной недостаточности (рСКФ ниже 20 мл/мин/1,73 м2 ).
- У пациентов с ОКСбпST эноксапарин натрия** (подкожно 1 мг/кг каждые 12 часов) вызывает больше кровотечений, чем фондапаринукс натрия, поэтому его рекомендуется использовать, когда фондапаринукс натрия недоступен [197, 198].
ЕОК IB (УУР A, УДД 2)
Комментарии: У пациентов с рСКФ ниже 30 мл/мин/1,73 м2 рекомендуемая доза эноксапарина натрия** составляет 1 мг/кг каждые 24 часа, при рСКФ ниже 15 мл/мин/1,73 м2 использовать эноксапарин натрия** не рекомендуется.
- Если пациент с ОКСбпST получал эноксапарин натрия** до ЧКВ, его следует продолжить и во время процедуры, чтобы исключить смену антикоагулянта во время вмешательства [200, 201].
ЕОК IIaB (УУР A, УДД 2)
- При ОКСбпST переход с внутривенного введения НФГ** на эноксапарин натрия** и с эноксапарина натрия** на внутривенное введение НФГ** не рекомендуется, поскольку это повышает риск кровотечений [200, 201].
ЕОК IB (УУР B, УДД 2)
- При ОКСбпST внутривенное введение НФГ** рекомендуется в случаях, когда фондапаринукс натрия и эноксапарин натрия** противопоказаны (в частности, из-за выраженной почечной недостаточности), или во время ЧКВ у пациентов, которым до этого не вводилсь лечебные дозы антикаогулянтов, или при ЧКВ на фоне начатого лечения фондапаринуксом натрия [199-202, 252].
ЕОК IB (УУР A, УДД 2)
Комментарии: Внутривенная инфузия НФГ** должна осуществляться в дозе, обеспечивающей удлинение активированного частичного тромбопластинового времени в 1,5-2,5 раза выше контрольного для данной лаборатории. При использовании НФГ** во время ЧКВ рекомендуется ввести внутривенно болюсом 70–100 МЕ/кг; необходимость повторных болюсов определяется величиной активированного времени свертывания крови. Аналогичные подходы рекомендуется использовать при срочном ЧКВ у пациентов, получающих апиксабан**, дабигатрана этексилат** или ривароксабан**. Если ЧКВ выполняется на фоне начатой внутривенной инфузии НФГ**, во время процедуры рекомендуется рассмотреть дополнительное внутривенное введение болюсов НФГ** под контролем активированного времени свертывания крови.
- При ОКСбпST бивалирудин (внутривенно болюс 0,75 мг/кг и инфузия 1,75 мг/кг/час) рекомендуется использовать в качестве альтернативы НФГ** для антитромботической поддержки ЧКВ. Инфузию рекомендуется начать одновременно с ЧКВ и продолжать до 4 часов после его завершения [203-206, 253–256].
ЕОК IIbA (УУР B, УДД 1)
Комментарии: Рекомендация использовать бивалирудин как альтернативу сочетанию НФГ** с ингибиторами ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) во время ЧКВ у пациентов с ОКСбпST утратила актуальность, поскольку в условиях широкого распространения двойной антитромбоцитарной терапии применение ингибиторов ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) в основном ограничивается случаями возникновения тромботических осложнений во время ЧКВ. Бивалирудин в той же дозе может использоваться при срочном ЧКВ у пациентов, получавших апиксабан**, дабигатрана этексилат** или ривароксабан**.
Антитромботическая терапия у пациентов с ОКСбпST, нуждающихся в длительном пероральном приеме антикоагулянтов
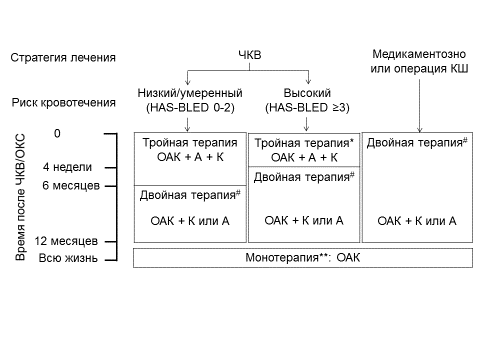
- При необходимости в длительном использовании антикоагулянтов у пациентов с ОКСбпST, подвергнутых стентированию КА, рекомендуется сочетание перорального приема антикоагулянта с АСК** и клопидогрелом** (тройная антитромботическая терапия) длительностью от 1 до 3 месяцев с переходом на сочетание перорального приема антикоагулянта с клопидогрелом** или АСК** (двойная антитромботическая терапия) вплоть до 12-го месяца и последующей отменой антитромбоцитарных препаратов для снижения риска коронарных и тромбоэмболических осложнений [207-219].
ЕОК IIaB (УУР A, УДД 2)
Комментарии: Показания к длительному применению антикоагулянтов – ФП в сочетании с умеренным/тяжелым митральным стенозом; механические протезы клапанов сердца***; неклапанная ФП с суммой баллов по шкале CHA2DS2 -VASc ≥ 2 у мужчин или ≥ 3 у женщин; ТГВ/ТЭЛА, требующие лечения антикоагулянтами; тромб в ЛЖ.
Продление тройной антитромботической терапии вплоть до 3 (реже до 6) месяцев можно рассматривать у пациентов с низким риском кровотечений и высоким риском коронарных осложнений, связанным с наличием ОКС, а также анатомических особенностей и возможных осложнений процедуры ЧКВ (тромбоз стента для коронарных артерий*** в анамнезе, возникший на адекватной антитромбоцитарной терапии; имплантация СВЛ*** первого поколения; стентирование единственной оставшейся КА; диффузное многососудистое поражение у пациентов СД; рСКФ < 60 мл/мин/1,73 м2 ; одновременная имплантация ≥ 3 стентов для коронарных артерий***; одновременное вмешательство на 3-х и более стенозах; бифуркационное стентирование и с установкой двух стентов для коронарных артерий***; длина стентированных сегментов > 60 мм; вмешательство на хронических окклюзиях; ИМ с подъёмом сегмента ST в анамнезе).
У пациентов с низким риском кровотечений и сохраняющимся высоким риском коронарных осложнений может быть рассмотрено продление двойной антитромботической терапии (сочетание перорального приема антикоагулянта с клопидогрелом** или АСК**) более, чем на 12 месяцев.
В составе двойной антитромботической терапии больше оснований предпочесть клопидогрел**, а не АСК**. Данные о применении тикагрелора** ограничены. Его использование в целом не рекомендуется, но может быть рассмотрено у отдельных пациентов с ФП, подвергнутых ЧКВ, имеющих очень высокий риск коронарных осложнений и низкий риск кровотечений.
- При необходимости в длительном использовании антикоагулянтов у пациентов с ОКСбпST, подвергнутых стентированию КА, в случаях, когда опасность кровотечений превосходит риск коронарных осложнений, рекомендуется ранний переход на двойную антитромботическую терапию, состоящую из сочетания перорального приема антикоагулянта с клопидогрелом**, для снижения риска кровотечений [209–216].
ЕОК IA (УУР A, УДД 1)
Комментарии: Показания к длительному применению антикоагулянтов – ФП в сочетании с умеренным/тяжелым митральным стенозом; механические протезы клапанов сердца***; неклапанная ФП с суммой баллов по шкале CHA2DS2 -VASc ≥ 2 у мужчин или ≥ 3 у женщин; ТГВ/ТЭЛА, требующие лечения антикоагулянтами; тромб в ЛЖ.
Переход на двойную антитромботическую терапию (отмена АСК**, продолжение перорального приема антикоагулянта в сочетании с клопидогрелом**) рекомендуется в первую неделю после стентирования КА, обычно при выписке из стационара. Данные о безопасности раннего перехода на двойную антитромботическую терапию у всех пациентов с ОКСбпST, постоянно принимающих антикоагулянты, особенно у пациентов с наиболее высоким риском коронарных осложнений, ограничены.
- У пациентов с ОКСбпST, нуждающихся в длительном использовании антикоагулянтов, которым не выполнялось стентирование КА, рекомендуется пероральный прием антикоагулянта в сочетании с одним антиагрегантом (АТХ-группа антиагреганты, кроме гепарина, B01AC) для снижения риска кровотечений [213].
ЕОК IIaB (УУР B, УДД 2)
Комментарии: В качестве антиагреганта в составе двойной антитромботической терапии рекомендуется использовать АСК** или клопидогрел**. У пациентов с ОКСбпST, которым не выполнялось стентирование КА, тройная антитромботическая терапия дольше первой недели от начала лечения в целом не рекомендуется из-за высокой частоты кровотечений, но может быть рассмотрена в индивидуальном порядке у пациентов с низким риском кровотечений и высоким риском коронарных осложнений.
- У пациентов с ОКСбпST и неклапанной ФП, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, B01AC), апиксабан**, дабигатрана этексилат** или ривароксабан** рекомендуется предпочесть непрямым антикоагулянтам (антагонистам витамина K), если к этим лекарственным средствам нет противопоказаний, с целью снижения риска кровотечений [211–219].
ЕОК IB (УУР A, УДД 1)
Комментарии: Данные о сравнительной эффективности апиксабана**, дабигатрана этексилата**, ривароксабана** и непрямых антикоагулянтов (антагонистов витамина К) при ОКС ограничены анализом подгрупп в рандомизированных контролируемых исследованиях у пациентов с неклапанной ФП.
Целевые значения МНО при использовании непрямых антикоагулянтов (антагонистов витамина К) в сочетании с антитромбоцитарными препаратами составляют 2,0–2,5 и могут быть выше в некоторых клинических ситуациях (у пациентов с механическими протезами клапанов сердца***, при тромбоэмболических осложнениях на фоне указанных значений МНО). При применении непрямых антикоагулянтов (антагонистов витамина К) рекомендуется поддерживать время нахождения МНО в терапевтическом диапазоне не менее 70%, для сохранения надлежащей эффективности и снижения риска кровотечений.
- У пациентов с ОКСбпST и неклапанной ФП, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, B01AC), рекомендуется апиксабан** в дозах, предназначенных для пациентов с неклапанной ФП (5 мг 2 раза в сутки; при наличии как минимум двух из указанных факторов – возраст ≥ 80 лет, масса тела ≤ 60 кг, креатинин в крови ≥ 133 мкмоль/л – 2,5 мг 2 раза в сутки), если к нему нет противопоказаний, с целью снижения риска кардиоэмболических и коронарных осложнений [213].
ЕОК IIaB (УУР B, УДД 2)
Комментарии: По имеющимся данным апиксабан** безопаснее непрямых антикоагулянов (антагонистов витамина К) в составе двойной и тройной антитромботической терапии при сходной с непрямыми антикоагулянтами (антагонистами витамина К) частоте коронарных осложнений. Апиксабан** изучен как на пациентах с ОКС, подвергнутых стентированию КА, так и при неинвазивном лечении ОКС.
- У пациентов с ОКСбпST и неклапанной ФП, подвергнутых стентированию КА, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, B01AC), рекомендуется дабигатрана этексилат** в дозах 150 мг 2 раза в сутки или 110 мг 2 раза в сутки, если к нему нет противопоказаний, с целью снижения риска кардиоэмболических и коронарных осложнений [212].
ЕОК IIaB (УУР B, УДД 2)
Комментарии: Дабигатрана этексилат** в дозах 110 или 150 мг 2 раза в сутки в составе двойной антитромбоцитарной терапии (в сочетании преимущественно с клопидогрелом**) у пациентов, подвергнутых стентированию КА, безопаснее тройной антитромботической терапии (сочетание варфарина**, преимущественно клопидогрела** и АСК**). При этом отмечена тенденция к большей частоте коронарных осложнений на дозе дабигатрана этексилата** 110 мг 2 раза в сутки. Поэтому в составе двойной антитромботической терапии (в комбинации с клопидогрелом**) после стентирования КА рекомендуется использовать дабигатрана этексилат** в дозе 150 мг 2 раза в сутки; дозу 110 мг 2 раза в сутки в составе двойной антитромботической терапии можно предпочесть у пациентов с преобладающим риском кровотечений. В составе тройной антитромботической терапии при неклапанной ФП предпочтительнее доза 110 мг 2 раза в сутки.
- У пациентов с ОКСбпST и неклапанной ФП, подвергнутых коронарному стентированию, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, B01AC), рекомендуется ривароксабан** в дозах 20 мг 1 раз в сутки (при клиренсе креатинина 30–50 мл/мин – 15 мг 1 раз в сутки) или 15 мг 1 раз в сутки (у пациентов с клиренсом креатинина 30–50 мл/мин – 10 мг 1 раз в сутки), если к нему нет противопоказаний, с целью снижения риска кардиоэмболических и коронарных осложнений [211].
ЕОК IIaB (УУР B, УДД 2)
Комментарии: Ривароксабан** в дозе 15 мг 1 раз в сутки (при клиренсе креатинина 30–50 мл/мин – 10 мг 1 раз в сутки) в сочетании с преимущественно клопидогрелом** у пациентов, подвергнутых коронарному стентированию, безопаснее тройной антитромботической терапии (сочетание препарата из группы непрямых антикоагулянов (антагонистов витамина К), преимущественно клопидогрела** и АСК**). Если риск коронарных и кардиоэмболических осложнений превышает опасность кровотечений, может быть рассмотрено применение стандартных доз ривароксабана**, рекомендованных для пациентов с неклапанной ФП (20 мг 1 раз в сутки, при клиренсе креатинина 30–50 мл/мин – 15 мг 1 раз в сутки).
- При планируемом раннем инвазивном лечении ОКСбпST у пациентов, продолжающих пероральный прием антикоагулянтов, не рекомендуется применять ингибиторы Р2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) до получения результатов КГ из-за высокого риска кровотечений [18].
ЕОК IC (УУР C, УДД 5)
Комментарии: При ЧКВ у пациентов с ОКСбпST, получающих апиксабан**, дабигатрана этексилат**, ривароксабан** или непрямой антикоагулянт (антагонист витамина K), рекомендуется использовать сочетание АСК** и клопидогрела** Данные о применении тикагрелора** ограничены. Его использование в целом не рекомендуется, но может быть рассмотрено у отдельных пациентов с ФП, подвергнутых ЧКВ, имеющих очень высокий риск коронарных осложнений и низкий риск кровотечений.
- У пациентов с ОКСбпST на период тройной антитромботической терапии (сочетание перорального приема антикоагулянта с клопидогрелом** и АСК**) рекомендуется использовать ингибиторы протонового насоса для снижения риска кровотечений из верхних отделов желудочно-кишечного тракта [241, 258-260].
ЕОК IB (УУР A, УДД 2)
Комментарии: Возможность ослабления антитромбоцитарного эффекта клопидогрела** продемонстрирована при его сочетании с омепразолом** или эзомепразолом**, но не с пантопразолом или рабепразолом. Вместе с тем, нет доказательств, что эти лекарственные взаимодействия оказывают неблагоприятное влияние на клинические результаты лечения.
1.9. Иное медикаментозное лечение
- У пациентов с ОКСбпST при концентрации глюкозы в крови выше 10 ммоль/л рекомендуется использование сахароснижающих лекарственных средств для контроля уровня гликемии [261–265].
ЕОК IIaС (УУР B, УДД 2)
Комментарии: Целевой уровень глюкозы в крови и гликированного гемоглобина при лечении ОКСбпST не определен и должен выбираться с учетом сопутствующих заболеваний. Следует избегать гипогликемии.
Для достижения целевого уровня гликемии у пациентов с ОКСбпST рекомендуется индивидуализированный подход к выбору сахароснижающих лекарственных средств. Наличие у пациента с ОКСбпST СД 2 типа не является обязательным показанием к переводу на инсулинотерапию; многие могут продолжать прием пероральных сахароснижающих препаратов. Если у пациента с СД 2 типа возникла необходимость в использовании инсулинов, после стабилизации состояния рекомендуется переход на пероральные сахароснижающие средства.
Пациенты с ОСКбпST без нарушения сознания и других серьезных осложнений, способные самостоятельно принимать пищу, могут находиться на подкожной инсулинотерапии при условии, что она позволяет поддерживать целевой диапазон гликемии и избегать гипогликемии. Методом выбора для быстрого и управляемого достижения компенсации углеводного обмена является непрерывная внутривенная инфузия инсулинов и аналогов быстрого действия, при необходимости — в сочетании с внутривенной инфузией декстрозы** (Приложение Г12).
- У пациентов с ОКСбпST (с СД и без него) не рекомендуется использовать одновременную инфузию инсулинов и декстрозы**, одновременную инфузию инсулинов, декстрозы** и калия хлорида** из-за отсутствия доказательств положительного влияния на смертность и частоту не фатальных осложнений [266].
ЕОК IIIC (УУР С, УДД 5)
- У пациентов с ОКСбпST не рекомендуется использовать нестероидные противовоспалительные средства (за исключением низких доз АСК** в качестве антиагреганта) из-за неблагоприятного влияния на прогноз [267, 268].
ЕОК IIIB (УУР А, УДД 1)
Комментарии: Рекомендуется отменить нестероидные противовоспалительные средства и/или не начинать их использование при госпитализации с ОКСбпST.
- У пациентов с ОКСбпST и анемией, не имеющих признаков продолжающегося кровотечения и гемодинамической нестабильности, целесообразность гемотрансфузии рекомендуется рассматривать при снижении уровня гематокрита менее 25% и/или гемоглобина менее 70 г/л для уменьшения риска осложнений, связанных с гемотрансфузий, и возможного неблагоприятного влияния гемотрансфузий на прогноз [18].
ЕОК IIbC (УУР C, УДД 5)
- Пациентам с ОКСбпST и устойчивыми суправентрикулярными или желудочковыми тахиаритмиями с ишемией миокарда, острой сердечной недостаточностью или остановкой кровообращения рекомендуется немедленное проведение наружной электрической кардиоверсии для предотвращения прогрессирования осложнений и смерти [269–271].
ЕОК IС (УУР С, УДД 4)
Комментарии: Рекомендуется использовать оборудование, обеспечивающее синхронизированные бифазные разряды.
- Пациентам с ОКСбпST, у которых были зарегистрированы желудочковые тахиаритмии, рекомендуется коррекция гипокалиемии, гипомагниемии и применение бета-адреноблокаторов для уменьшения риска утяжеления желудочковых аритмий и аритмической смерти [272, 273].
ЕОК IC (УУР С, УДД 4)
Комментарии: При отсутствии противопоказаний следует рассмотреть возможность внутривенного введения бета-адреноблокаторов. При недостаточной эффективности или невозможности применения бета-адреноблокаторов для устранения симптомных эпизодов суправентрикулярных и желудочковых аритмий может быть использован амиодарон**. У пациентов с неустойчивыми, бессимптомными и гемодинамически незначимыми желудочковыми аритмиями назначение антиаритмических препаратов до проведения реваскуляризации миокарда, а также профилактическое применение антиаритмических препаратов нецелесообразно.
2. Инвазивное лечение
2.1. Выбор стратегии лечения пациента с ОКСбпST в стационаре
- У пациентов с ОКСбпST на основании оценки риска неблагоприятного исхода рекомендуется выбрать и реализовать одну из стратегий лечения в стационаре (КГ с намерением выполнить реваскуляризацию миокарда (транслюминальная баллонная ангиопластика и стентирование КА или операция КШ в первые 2–72 часа после госпитализации или первоначальное неинвазивное лечение) с целью улучшить прогноз и обеспечить контроль симптомов заболевания [274-283].
ЕОК IA (УУР A, УДД 1)
Комментарии: К критериям очень высокого риска относятся: нестабильность гемодинамики или кардиогенный шок; продолжающаяся или повторяющаяся боль в грудной клетке, рефрактерная к медикаментозному лечению; угрожающие жизни аритмии или остановка кровообращения; механические осложнения острого ИМ (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана); острая сердечная недостаточность с сохраняющимися стенокардией или смещениями сегмента ST на ЭКГ; повторные динамические смещения сегмента ST или изменения зубца T, особенно преходящий подъем сегмента ST. Неотложная инвазивная стратегия должна быть реализована у таких пациентов независимо от уровня сердечных биомаркеров в крови, изменений на ЭКГ и количества баллов по различным шкалам риска. Стационары без возможности выполнить экстренное ЧКВ должны немедленно переводить таких пациентов в инвазивные центры. Пациенты, пришедшие в сознание после устранения остановки кровообращения, должны подвергнуться немедленной КГ. Пациентам в коме, сохраняющейся несмотря на восстановление кровообращения, требуется мультидисциплинарное консультирование и дообследование, если это возможно, с целью исключения некоронарных причин остановки кровообращения. Сразу вслед за этим, при отсутствии явных некоронарных причин, им следует выполнить КГ. Для большинства пациентов может быть достаточно ЧКВ в области симптом-связанного стеноза.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
- У пациентов с ОКСбпST и признаками очень высокого риска неблагоприятного исхода рекомендуется проведение КГ с намерением выполнить реваскуляризацию миокарда в первые 2 часа после госпитализации с целью снижения риска рецидива ишемии миокарда и улучшения прогноза [18, 233].
ЕОК IC (УУР C, УДД 5)
Комментарии: К критериям очень высокого риска относятся: нестабильность гемодинамики или кардиогенный шок; продолжающаяся или повторяющаяся боль в грудной клетке, рефрактерная к медикаментозному лечению; угрожающие жизни аритмии или остановка кровообращения; механические осложнения острого ИМ (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана); острая сердечная недостаточность с сохраняющимися стенокардией или смещениями сегмента ST на ЭКГ; повторные динамические смещения сегмента ST или изменения зубца T, особенно преходящий подъем сегмента ST. Неотложная инвазивная стратегия должна быть реализована у таких пациентов независимо от уровня сердечных биомаркеров в крови, изменений на ЭКГ и количества баллов по различным шкалам риска. Стационары без возможности выполнить экстренное ЧКВ должны немедленно переводить таких пациентов в инвазивные центры. Пациенты, пришедшие в сознание после устранения остановки кровообращения, должны подвергнуться немедленной КГ. Пациентам в коме, сохраняющейся несмотря на восстановление кровообращения, требуется мультидисциплинарное консультирование и дообследование, если это возможно, с целью исключения некоронарных причин остановки кровообращения. Сразу вслед за этим, при отсутствии явных некоронарных причин, им следует выполнить КГ. Для большинства пациентов может быть достаточно ЧКВ в области симптом-связанного стеноза.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
- У пациентов с ОКСбпST и признаками высокого риска неблагоприятного исхода рекомендуется проведение КГ с намерением выполнить реваскуляризацию миокарда в первые 24 ч. после госпитализации с целью снижения риска рецидива ишемии миокарда, сокращения длительности госпитализации и улучшения прогноза (уменьшения риска суммы случаев смерти, ИМ или инсульта) [275–281].
ЕОК IA (УУР A, УДД 1)
Комментарии: К критериям высокого риска относятся подъем или снижение концентрации сердечного тропонина в крови, соответствующие критериям ИМ; динамические смещения сегмента ST или изменения зубца T (с симптомами или бессимптомные); риск по шкале GRACE > 140 баллов. У пациентов данной категории не должно быть признаков очень высокого риска при поступлении или в ходе наблюдения в стационаре, когда КГ должна быть выполнена в неотложном порядке. Стационары без возможностей для выполнения ЧКВ должны срочно переводить таких пациентов в инвазивные центры.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
- У пациентов с ОКСбпST и признаками умеренного (промежуточного) риска неблагоприятного исхода рекомендуется проведение КГ с намерением выполнить реваскуляризацию миокарда, которую можно отсрочить до 72 ч. после госпитализации, с целью снижения риска рецидива ишемии миокарда [282, 283].
ЕОК IA (УУР A, УДД 1)
Комментарии: К критериям умеренного (промежуточного) риска относятся СД; почечная недостаточность (рСКФ < 60 мл/мин/1,73 м2 ); ФВ ЛЖ ниже 40% или застойная сердечная недостаточность; ранняя постинфарктная стенокардия; недавнее ЧКВ; операция КШ в анамнезе; риск по шкале GRACE от 109 до 140 баллов; ишемия миокарда при неинвазивных стресс-тестах. Это время не может быть превышено даже тогда, когда для проведения КГ (и последующего вмешательства) требуется перевод в другой стационар.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
- У пациентов с ОКСбпST без повторения симптомов ишемии и без критериев очень высокого, высокого и умеренного рисков неблагоприятного исхода для решения о целесообразности инвазивного лечения (КГ до выписки из стационара и возможная реваскуляризация по ее итогам) и более точной оценки риска неблагоприятного течения заболевания рекомендуется выполнить стресс-тест, оптимально с визуализацией миокарда или с оценкой его сократимости [244–286].
ЕОК IA (УУР A, УДД 1)
2.2. Способы инвазивного лечения
- У большинства пациентов с односоcудистым поражением рекомендуется выполнять ЧКВ на симптом-связанном стенозе (окклюзии) сразу после КГ с целью снижения риска развития повторного ИМ. У пациентов с многососудистым поражением выбор метода реваскуляризации требует специального обсуждения с учетом клинического состояния пациента, его предпочтений, распространенности и особенностей коронарного атеросклероза, наличия сопутствующих заболеваний, возможности длительно использовать двойную антитромбоцитарную терапию, потребности в длительном использовании антикоагулянтов. При выборе метода реваскуляризации рекомендуется использовать индекс SYNTAX и те же принципы, что используются для пациентов со стабильной ИБС [18, 233].
ЕОК IC (УУР C, УДД 5)
Комментарии: Вопрос о выполнении полной или частичной, одномоментной или поэтапной реваскуляризации у каждого пациента решается индивидуально на основе оценки клинического состояния с учетом сопутствующих заболеваний, особенностей коронарной анатомии, функции ЛЖ, возможностей конкретного учреждения и предпочтений пациента.
- При ОКСбпST стентирование КА рекомендуется предпочесть транслюминальной баллонной ангиопластике с целью снижения риска развития повторного ИМ и повторных реваскуляризаций [287].
ЕОК IA (УУР A, УДД 1)
- При ОКСбпST рекомендуется использовать современные типы СВЛ***, а не СБЛП***, с целью снижения риска повторных реваскуляризаций [288–295].
ЕОК IA (УУР A, УДД 1)
- При ОКСбпST у пациентов с планируемой непродолжительной двойной антитромбоцитарной терапией (в течение 1 месяца) из-за высокого риска кровотечений современные типы СВЛ*** рекомендуется предпочесть СБЛП*** [296–298].
ЕОК IIbB (УУР B, УДД 2)
Комментарии: Безопасность прекращения двойной антитромбоцитарной терапии через 1 месяц после имплантации СВЛ*** у пациентов ОКС изучена недостаточно и оценена не для всех современных типов СВЛ***.
- При ОКСбпST в качестве предпочтительного для КГ и ЧКВ рекомендуется доступ через лучевую артерию с целью снижения риска развития кровотечений, смерти, крупных сердечно-сосудистых осложнений и осложнений в месте пункции при условии освоенности этого доступа в учреждении, оказывающем помощь пациентам с ОКСбпST [299, 300].
ЕОК IA (УУР A, УДД 1)
- При наличии показаний к реваскуляризации миокарда и невозможности выполнить ЧКВ у пациентов с ОКСбпST рекомендуется рассматривать выполнение операции КШ, которая является методом выбора при отсутствии подходящей для ЧКВ анатомии или наличии механических осложнений ИМ (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана) [301, 302].
ЕОК IC (УУР C, УДД 4)
- Если принято решение об операции КШ у пациентов с ОКСбпST и нестабильностью гемодинамики, продолжающейся ишемией миокарда и поражением коронарных артерий с очень высоким риском неблагоприятного исхода, ее рекомендуется выполнить как можно скорее, не дожидаясь восстановления функции тромбоцитов после отмены ингибитора P2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) [303].
ЕОК IC (УУР C, УДД 4)
- Если принято решение об операции КШ у пациентов с ОКСбпST без нестабильности гемодинамики, продолжающейся ишемии миокарда и поражения коронарных артерий с очень высоким риском неблагоприятного исхода, ее рекомендуется выполнить через несколько дней на фоне относительной стабилизации и отмены ингибитора P2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) с целью снижения риска кровотечений [304–311].
ЕОК IIaB (УУР С, УДД 4)
Комментарии: В отсутствие данных рандомизированных исследований оптимальный временной интервал между диагностической КГ и выполнением неэкстренного КШ при ОКСбпST выбирается индивидуально. У пациентов без признаков продолжающейся ишемии миокарда и нестабильности гемодинамики операцию КШ желательно выполнять как минимум через 3 суток после отмены тикагрелора**, 5 суток после отмены клопидогрела** и 7 суток после отмены прасугрела.
- При необходимости укорочения временного интервала между отменой ингибитора P2Y12 -рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC) и операцией КШ для определения наиболее безопасного времени вмешательства рекомендуется рассмотреть возможность оценки функции тромбоцитов [312–316].
ЕОК IIbB (УУР C, УДД 4)
Комментарии: Универсальных показателей остаточной реактивности тромбоцитов, при которых безопасно выполнять операцию КШ, нет; каждый метод оценки функции тромбоцитов имеет свои пороговые значения [317].
- У пациентов с ОКСбпST прием АСК** рекомендуется продолжать до операции КШ с целью снижения риска рецидива ишемии миокарда [318, 319].
ЕОК IB (УУР B, УДД 1)
Комментарии: Исключение составляют пациенты с особенно высоким риском тяжелой периоперационной кровопотери, например, с повторным КШ или с комбинированными, сложными операциями. Сюда же следует отнести пациентов, отказывающихся от переливания препаратов крови. Таким пациентам нужно прервать прием АСК** за 3–5 суток до операции.
- У пациентов с ОКСбпST лечение АСК** рекомендуется возобновить через 6–24 ч. после окончания операции КШ с целью снижения смертности и риска повторного ИМ [319–322].
ЕОК IA (УУР A, УДД 1)
Комментарии: У пациентов с непереносимостью АСК** в эти сроки рекомендуется дать клопидогрел** в нагрузочной дозе 300 мг.
- У пациентов с ОКСбпST рекомендуется возобновить прием ингибитора P2Y12 — рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, B01AC), как только это станет возможно, исходя из риска послеоперационных кровотечений для снижения риска повторных ишемических событий [323–325].
ЕОК IC (УУР B, УДД 3)
2.3. Особенности инвазивного лечения ОКСбпST у пациентов с сахарным диабетом
- У пациентов с ОКСбпST и сахарным диабетом рекомендуется инвазивная стратегия лечения с целью снижения риска смертельных исходов и повторного ИМ [326–328].
ЕОК IA (УУР A, УДД 1)
- У стабилизированных пациентов с ОКСбпST и сахарным диабетом, имеющих многососудистое поражение и приемлемый хирургический риск, операция КШ предпочтительнее ЧКВ для снижения риска повторного ИМ и реваскуляризаций миокарда [329, 330].
ЕОК IA (УУР A, УДД 1)
- У пациентов с ОКСбпST и сахарным диабетом при ЧКВ рекомендуется использовать современные СВЛ*** с целью снижения риска повторных реваскуляризаций миокарда [331–333].
ЕОК IA (УУР В, УДД 2)
Комментарии: Наилучшие результаты (сопоставимые, по некоторым данным, с результатами КШ) получены при использовании современных типов СВЛ***.
- У пациентов с ОКСбпST и сахарным диабетом рекомендуется принимать во внимание более высокий риск развития контраст-индуцированной нефропатии, что необходимо учитывать при определении показаний к проведению исследований с введением рентгеноконтрастных препаратов, выборе их объема, а также при принятии решения об использовании активной профилактики (гидратация), когда это позволяет состояние пациента [334].
ЕОК IC (УУР С, УДД 4)
Комментарии: Если пациент получает метформин** и/или ингибитор натрий-глюкозного котранспортера 2 типа, после КГ/ЧКВ можно ожидать ухудшения функции почек. Поэтому до КГ/ЧКВ метформин** рекомендуется отменить, а в случаях, когда вмешательства нельзя отсрочить, тщательно мониторировать функцию почек.
2.4. Особенности инвазивного лечения ОКСбпST у пациентов с хронической болезнью почек
- У пациентов с ОКСбпST и хронической болезнью почек (ХБП), многососудистым поражением коронарного русла, приемлемым хирургическим риском и ожидаемой продолжительностью жизни более 1 года операция КШ предпочтительнее ЧКВ с целью снижения риска повторного ИМ и повторных реваскуляризаций миокарда [335, 336].
ЕОК IIaB (УУР B, УДД 2)
- У пациентов с ОКСбпST и ХБП, многососудистым поражением коронарного русла, высоким хирургическим риском и ожидаемой продолжительностью жизни менее 1 года ЧКВ предпочтительнее операции КШ [18].
ЕОК IC (УУР C, УДД 5)
- У пациентов с ОКСбпST и ХБП КГ и ЧКВ рекомендуются после тщательной оценки соотношения риска и пользы, с учетом выраженности нарушения функции почек [337].
ЕОК IB (УУР В, УДД 4)
- У пациентов с ОКСбпST и ХБП при ЧКВ рекомендуется предпочесть современные типы СВЛ***, а не СБЛП***, с целью снижения риска повторного ИМ и повторных реваскуляризаций миокарда [338, 339].
ЕОК IB (УУР B, УДД 3)
- У пациентов с ХБП при инвазивной стратегии лечения ОКСбпST рекомендуется гидратация изотоническим раствором натрия хлорида** и применение низко- или изоосмолярного контрастного вещества (в минимальном объеме) для профилактики острого повреждения почек [340–348].
ЕОК IA (УУР A, УДД 2)
Комментарии: У пациентов с умеренной или тяжелой ХБП (рСКФ 15–44 мл/мин/1,73 м2 ) рекомендуется ограничить объем вводимого контрастного вещества (соотношение объема контраста к рСКФ < 3,7). Если ожидаемый объем контрастного вещества во время КГ/ЧКВ превышает 100 мл, рекомендуется гидратация с использованием изотонического раствора натрия хлорида** – внутривенная инфузия со скоростью 1 мл/кг/час за 12 часов до процедуры и как минимум 24 часа после ее окончания (для пациентов с ФВ ЛЖ £ 35% или хронической сердечной недостаточностью более 2 функционального класса по NYHA – 0,5 мл/кг/ч). Возможно также использование методик с гидратацией под контролем центрального венозного давления или внутривенным введением фуросемида** с восполнением объема потерянной жидкости изотоническим раствором натрия хлорида**.
У пациентов с тяжелой ХБП (рСКФ 15–29 мл/мин/1,73 м2 ) может быть рассмотрена целесообразность профилактической гемофильтрации за 6 часов до ЧКВ с замещением жидкости со скоростью 1000 мл/час без ее потери и гидратация как минимум 24 часа после процедуры.
2.5. Особенности инвазивного лечения ОКСбпST при кардиогенном шоке
- У пациентов с ОКСбпST и кардиогенным шоком рекомендуется предпочесть ЧКВ с восстановлением кровотока по симптом-связанной артерии независимо от времени возникновения симптомов [349–354].
ЕОК IB (УУР B, УДД 2)
Комментарии: В рамках первичной процедуры рутинное вмешательство на остальных артериях не рекомендуется из-за опасности увеличения смертности и развития острого повреждения почек. У пациентов с многососудистым поражением и ИМ при кардиогенном шоке продемонстрировано преимущество стратегии ЧКВ только симптом-связанной артерии с возможной поэтапной реваскуляризацией по сравнению со стратегией одноэтапного многососудистого ЧКВ.
- У пациентов с ОКСбпST и кардиогенным шоком экстренная операция КШ рекомендуется в случаях, когда коронарная анатомия не подходит для ЧКВ [350, 355].
ЕОК IB (УУР B, УДД 3)
- У пациентов с ОКСбпST и кардиогенным шоком рутинное использование баллонной внутриаортальной контрпульсации не рекомендуется [356–361].
ЕОК IIIB (УУР В, УДД 1)
- У отдельных пациентов с механическими осложнениями ОКСбпST (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана) и нестабильностью гемодинамики / кардиогенным шоком рекомендуется рассмотреть использование баллонной внутриаортальной контрпульсации с целью повышения выживаемости [360].
ЕОК IIaС (УУР С, УДД 5)
- У отдельных пациентов с ОКСбпST и кардиогенным шоком рекомендуется рассмотреть возможность кратковременного использования экстракорпоральной мембранной оксигенации, а также устройств механической поддержки кровообращения (комплековс универсальных для механической поддержки насосной функции левого и правого желудочков сердца) с целью повышения выживаемости [360].
ЕОК IIbС (УУР С, УДД 4)
- При механических осложнениях ИМ (разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана) с нестабильностью гемодинамики у пациентов с ОКСбпST рекомендуется проведение экстренного консилиума с участием врача-сердечно-сосудистого хирурга (в том числе и использованием телемедицинских технологий) на предмет возможности проведения хирургической коррекции возникшего дефекта. При разрыве свободной стенки ЛЖ рекомендуется экстренное хирургическое вмешательство с целью повышения выживаемости [361].
ЕОК IC (УУР C, УДД 4)
Медицинская реабилитация
Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
- Всех пациентов, перенесших ОКСбпST, рекомендуется включить в программы кардиореабилитации (КР), нацеленные на изменение образа жизни, коррекцию факторов риска ИБС, улучшение качества жизни и повышение приверженности к лечению, с целью замедлить прогрессирование заболевания и улучшить прогноз [362–376].
ЕОК IA (УУР A, УДД 1)
Комментарии: Программу КР рекомендуется осуществлять мультидисциплинарной командой и включать три этапа: стационарный в блоке интенсивного наблюдения, стационарный в отделении реабилитации и амбулаторный. Всех пациентов с ОКСбпST следует направлять на ранние этапы КР до выписки из стационара. Все амбулаторные пациенты, перенесшие ОКСбпST в течение последнего года и не участвовавшие в ранних программах КР, должны направляться на амбулаторные программы КР.
Программа КР длится не менее 8–12 недель. Ее ключевыми компонентами являются: физическая реабилитация, обучение и консультирование пациентов, управление факторами риска ИБС посредством адекватного назначения кардиопротективной терапии и мероприятий по повышению приверженности пациентов.
Физическая реабилитация после перенесенного ОКСбпST реализуется посредством персонализированной программы физических тренировок, основанной на оценке физической работоспособности пациентов по данным нагрузочных проб и включающей регулярные аэробные физические нагрузки умеренной интенсивности общей длительностью не менее 2,5 часов в неделю с возможным последующим присоединением силовых нагрузок.
Обучение пациентов рекомендуется проводить в групповом формате (Школы для пациентов). Обучение пациентов, консультирование по имеющимся факторам риска и психологическое консультирование основываются на принципах когнитивной поведенческой терапии.
В рамках программ КР рекомендуется скрининг тревожной и депрессивной симптоматики с помощью стандартизированных опросников с последующим проведением психологического консультирования и, при необходимости, консультации врача-психотерапевта/врача-психиатра и назначения психофармакотерапии.
- Для реализации программы КР пациентов, перенесших ОКСбпST, рекомендуется сформировать мультидисциплинарную команду специалистов (врачи-кардиологи, врач-терапевт/врач общей практики, врач-диетолог, врач/инструктор по лечебной физкультуре, медицинский психолог, медицинские сестры) [363, 365, 366, 377–388].
ЕОК IA (УУР A, УДД 1)
- Всем пациентам после ОКСбпST рекомендуется участие в реабилитационной программе, включающей дозированные физические нагрузки, для улучшения кардиореспираторной работоспособности и функциональных возможностей, благоприятного влияния на факторы риска ИБС, снижения риска нефатальных ишемических событий и смертности [387, 389–395].
ЕОК IA (УУР A, УДД 1)
- После ОКСбпST рекомендуются: умеренные аэробные тренировки на выносливость, реализуемые в первые 2–6 недель в контролируемых условиях; тренировки не менее 3 раз в неделю (оптимально – ежедневно) продолжительностью не менее 30 минут; постоянный уровень нагрузки в течение всей основной фазы тренировки (однако для очень детренированных пациентов и пациентов с сердечной недостаточностью более подходящими могут быть интервальные тренировки низкой интенсивности) [396-398].
ЕОК IС (УУР С, УДД 5)
Комментарии: В качестве контроля за состоянием пациентов во время тренировок рекомендуется непрерывный или прерывистый контроль за ЧСС (и АД). Для оценки функционального статуса пациента и выбора уровня дозированных нагрузок рекомендуется использовать стресс-тест (на велоэргометре или тредмиле) с непрерывной оценкой ритма сердца и ишемии миокарда по ЭКГ или, при его доступности, кардиопульмональный нагрузочный тест (особенно у пациентов с сердечной недостаточностью).
Прогноз
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Дополнительная информация представлена в Приложениях Б1-Б3 и Г1-Г12.
Госпитализация
Организация оказания медицинской помощи
Показания для госпитализации
Всех пациентов с подозрением на ОКСбпST рекомендуется срочно госпитализировать, предпочтительно в стационар, специализирующийся на лечении пациентов с ОКС, предпочтительно в лечебное учреждение, где возможно инвазивное лечение ОКС. Поскольку многим пациентам с подозрением на ОКСбпST может потребоваться углубленная дифференциальная диагностика, их оптимально госпитализировать в многопрофильный стационар с возможностью экстренной диагностики и лечения острой коронарной и иной патологий. Пациент с признаками высокого риска неблагоприятного исхода должен быть госпитализирован в стационар с возможностью инвазивного лечения ОКС.
У пациентов с подозрением на ОКСбпST на догоспитальном этапе не рекомендуется проведение лабораторно-инструментальных исследований, кроме ЭКГ, направленных на подтверждение или исключение диагноза. Диагноз ОКС клинический и никаких его подтверждений на догоспитальном этапе не требуется. Регистрация ЭКГ нужна для определения патогенетического варианта ОКС (ОКСпST или ОКСбпST) и, соответственно, необходимости срочного реперфузионного лечения. Любые догоспитальные диагностические мероприятия, которые могут задержать госпитализацию, неприемлемы.
При показаниях к инвазивной стратегии лечения ОКСбпST пациент, госпитализированный в стационар, не располагающий такими возможностями, должен быть своевременно переведен в лечебное учреждение, где реализуется программа реваскуляризации при ОКС. В зависимости от риска неблагоприятного исхода сроки КГ с намерением выполнить реваскуляризацию миокарда составляют от 2 до 72 часов после госпитализации.
В каждом регионе рекомендуется разработать региональный протокол маршрутизации пациентов с ОКС с учетом рекомендаций по лечению ОКСбпST и особенностей региона.
В каждом регионе рекомендуется выделить специализированное кардиохирургическое отделение для проведения экстренных операций коронарного шунтирования у пациентов с ОКС, а также разработать региональные правила экстренного перевода таких пациентов.
Показания к выписке пациента из стационара
После исключения диагноза ОКСбпST пациента рекомендуется перевести в профильное отделение стационара или выписать.
Пациентов с ОКСбпST рекомендуется выписывать при условии клинической стабилизации, завершения стратификации риска неблагоприятного исхода (включая КГ и/или неинвазивные стресс-тесты в случаях, когда это показано) и реализации выбранной стратегии лечения. При подтверждении предварительного диагноза ОКСбпST должен быть сформулирован окончательный диагноз – ИМбпST или НС.
Иные организационные технологии
При подозрении на ОКСбпST рекомендуется интенсивное наблюдение за пациентами в блоке (палате) интенсивной терапии с дистанционным наблюдением за электрокардиографическими данными (мониторированием ЭКГ) для контроля ритма сердца, пока не будет подтверждено или отвергнуто наличие ОКСбпST, определен риск неблагоприятного исхода, выбрана стратегия ведения пациента и исключены другие угрожающие жизни заболевания и осложнения.
При неосложненном ИМбпST у пациентов, не имеющих признаков, указывающих на повышенный риск возникновения аритмий, рекомендуется интенсивное наблюдение в блоке (палате) интенсивной терапии с дистанционным наблюдением за электрокардиографическими данными (мониторированием ЭКГ) для контроля ритма сердца продолжительностью до 24 ч. или до успешного ЧКВ, если оно было выполнено в первые сутки после госпитализации. В остальных случаях интенсивное наблюдение с дистанционным наблюдением за электрокардиографическими данными (мониторированием ЭКГ) ля контроля ритма сердца рекомендуется продлить до клинической стабилизации.
Дистанционное наблюдение за электрокардиографическими данными (мониторированием ЭКГ) для контроля ритма сердца рекомендуется продлить при повышенном риске возникновения аритмий (нестабильность гемодинамики, имевшиеся серьезные аритмии, ФВ ЛЖ < 40%, безуспешные попытки реперфузионного лечения, сохраняющиеся критические стенозы в крупных коронарных артериях, осложнения при ЧКВ, сумма баллов по шкале GRACE > 140). У пациентов, не имеющих признаков продолжающейся ишемии миокарда, продление дистанционного наблюдения за электрокардиографическими данными (мониторирования ЭКГ) для контроля ритма сердца возможно при подозрении на спазм коронарных артерий, а также при наличии симптомов, не позволяющих исключить аритмию.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Помимо продолжения медикаментозной терапии, начатой в ранние сроки лечения ОКСбпST (раздел 3.1), рекомендуются вмешательства по контролю сердечно-сосудистых факторов риска и предупреждению внезапной сердечной смерти.
- Среди пациентов, перенесших ОКСбпST, рекомендуются выявление курильщиков и регулярные вмешательства, направленные на полный отказ от курения, включая пассивное курение, с целью снижения смертности [399–409].
ЕОК IA (УУР A, УДД 1)
Комментарии: Мероприятия по отказу от курения рекомендуется начинать на госпитальном этапе и продолжить после выписки. Рекомендуются поведенческие и фармакологические вмешательства (никотин-заместительная терапия или варениклин).
- Всем пациентам, перенесшим ОКСбпST, рекомендуется придерживаться принципов здорового питания для снижения риска ишемических событий [410–417].
ЕОК IA (УУР B, УДД 2)
Комментарии: Ключевые характеристики здорового питания: ограничение потребления насыщенных жиров и транс-изомеров жирных кислот до < 10% и < 1% от общей калорийности суточного рациона, соответственно; поваренной соли до 5 г в сутки; легкоусваиваемых углеводов; потребление большого количества фруктов (≥ 250 г в сутки), овощей (≥ 250 г в сутки) и цельнозерновых продуктов. Рекомендуется потребление рыбы 1–2 раза в неделю (хотя бы 1 раз в неделю – жирной рыбы), а также молочных продуктов с низкой жирностью, постного мяса и птицы, бобовых и несоленых орехов в количестве 30 г в день. Суточное потребление алкоголя не должно превышать 1 стандартную дозу у женщин и 1–2 стандартных дозы у мужчин (1 стандартная доза – 40 мл крепких спиртных напитков или 120 мл сухого вина или 330 мл пива).
- Всем пациентам, перенесшим ОКСбпST, рекомендуется нормализация массы тела для снижения риска ишемических событий [418–420].
ЕОК IA (УУР A, УДД 2)
Комментарии: Целевые значения индекса массы тела составляют 20–25 кг/м2 , окружности талии – менее 80 см для женщин и менее 94 см для мужчин.
- Всем пациентам, перенесшим ОКСбпST, рекомендуется поддержание АД на целевом уровне для снижения риска ишемических событий и смерти [421–423].
ЕОК IA (УУР A, УДД 1)
Комментарии: Целевой уровень АД у пациентов после ОКС – ниже 140/90 мм рт. ст. При хорошей переносимости следует рассмотреть снижение АД до 130/80 мм рт. ст. и ниже. Для контроля АД после ОКС предпочтительны бета-адреноблокаторы и ингибиторы АПФ.
- У пациентов с СД, перенесших ОКСбпST, рекомендуется проводить лечение, направленное на поддержание выбранного совместно с врачом-эндокринологом индивидуального целевого уровня гликированного гемоглобина (у большинства пациентов – ниже 7,0%) для снижения риска микро- и макрососудистых осложнений СД [424–426].
ЕОК IIaB (УУР С, УДД 5)
Комментарии: У пациентов с СД 2 типа перспективно использование антагонистов рецептора глюкагоноподобного пептида 1 типа и ингибиторов натрий-глюкозного котранспортера 2 типа, способствующих снижению частоты сердечно-сосудистых осложнений у пациентов с атеросклеротическими сердечно-сосудистыми заболеваниями или высоким сердечно-сосудистым риском.
- У пациентов, перенесших ОКСбпST, с высоким уровнем стресса, тревожной и депрессивной симптоматикой рекомендуются психологическое консультирование (мультимодальные поведенческие вмешательства), психотерапия и психофармакотерапия для улучшения психологического статуса, снижения риска сердечно-сосудистых осложнений и сердечно-сосудистой смерти [427–430].
ЕОК IА (УУР B, УДД 1)
- У пациентов, перенесших ОКСбпST, рекомендуется использовать фиксированные комбинации препаратов для увеличения приверженности к лечению [431, 432].
ЕОК IIbB (УУР B, УДД 2)
- Всем пациентам, перенесшим ОКСбпST, рекомендуется ежегодная вакцинация против гриппа для уменьшения риска сердечно-сосудистых осложнений и смерти [433–438].
ЕОК IB (УУР B, УДД 2)
- После ОКСбпST у пациентов с сердечной недостаточностью, сохраняющейся на фоне оптимальной медикаментозной терапии, и ФВ ЛЖ £ 35% как минимум через 40 дней от начала заболевания, которые не подходят для процедур реваскуляризации миокарда, рекомендуется имплантация кардиовертера-дефибриллятора*** (или прибора для ресинхронизирующей терапии с функцией кардиовертера-дефибриллятора*** при наличии показаний) для профилактики внезапной сердечной смерти [439, 440].
ЕОК IA (УУР B, УДД 2)
Комментарии: У пациентов с ОКСбпST, ФВ ЛЖ £ 35% и сохраняющейся ишемией миокарда (включая выявленную при нагрузочных тестах) до принятия решения о профилактической имплантации кардиовертера-дефибриллятора*** (или прибора для ресинхронизирующей терапии с функцией кардиовертера-дефибриллятора***) рекомендуется рассмотреть реваскуляризацию миокарда и повторно определить ФВ ЛЖ как минимум через 6 месяцев.
Диспансерное наблюдение
- После выписки из стационара рекомендуется диспансерное наблюдение за пациентами, перенесшими ОКСбпST (ИМбпST или НС) для реализации комплекса мер по профилактике и лечению сердечно-сосудистых осложнений, своевременной коррекции терапии и повышения приверженности к лечению [441, 442].
ЕОК IC (УУР C, УДД 5)
Комментарии: В соответствии с приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. №918н «Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями» (с изменениями и дополнениями от 22 февраля 2019 г.) и приказом Министерства здравоохранения РФ от 29 марта 2019 г. №173н «Об утверждении порядка проведения диспансерного наблюдения за взрослыми», диспансерное наблюдение пациентов, перенесших инфаркт миокарда, в течение 12 месяцев после оказания медицинской помощи в стационарных условиях медицинских организаций, осуществляется врачом-кардиологом. Минимальная периодичность диспансерных приемов – не реже 2 раз в год. Контролируемые показатели здоровья включают измерение АД, измерение ЧСС, определение ХС ЛНП. По медицинским показаниям могут быть назначены дополнительные профилактические, диагностические, лечебные и реабилитационные мероприятия. В дальнейшем пожизненное диспансерное наблюдение осуществляется врачом-терапевтом, прием (осмотр, консультация) врача-кардиолога осуществляется по медицинским показаниям при направлении врача-терапевта участкового (семейного врача).
У пациентов, перенесших ОКСбпST с осложненным течением заболевания, а также у нуждающихся в титровании доз лекарственных средств (гиполипидемических, бета-адреноблокаторов, ингибиторов АПФ/ангиотензина II антагонистов, антагонистов минералкортикоидных рецепторов, пероральных антикоагулянтов и др.) частота диспансерных приемов должна определяться клинической необходимостью. В частности, подбор гиполипидемической терапии требует оценки ХС ЛНП каждые 4–6 недель, пока не будут достигнуты целевые значения показателя.
Информация
Источники и литература
-
Клинические рекомендации Российского кардиологического общества
- 1. Howick J.H. The Philosophy of Evidence-based Medicine. Wiley. p. 15. ISBN 978-1-4443-
4266-6.
2. Sackett D.L., Rosenberg W.M., Gray J.A. et al. Evidence based medicine: what it is and what
it isn»t. BMJ 1996; 312: 71-72.
3. Федеральный закон от 21.11.2011 № 323-ФЗ (ред. от 03.04.2017) «Об основах охраны
здоровья граждан в Российской Федерации».
4. Эпидемиологический словарь, 4-е издание. Под редакцией Джона М. Ласта для
Международной эпидемиологической ассоциации. Москва, 2009, 316 стр.
5. Федеральное агентство по техническому регулированию и метрологии.
Национальный стандарт Российской Федерации. ГОСТР 52379-2005. Надлежащая
клиническая практика. Москва, 2005.
6. Федеральный закон от 12.04.2010 № 61-ФЗ (ред. от 03.07.2016) «Об обращении
лекарственных средств».
7. Малая медицинская энциклопедия. – М.: Медицинская энциклопедия. 1991–96 гг.
[Электронный ресурс]. Режим доступа:
http://dic.academic.ru/dic.nsf/enc_medicine/28878/Синдром.
8. Андреева Н.С., Реброва О.Ю., Зорин Н.А. и др. Системы оценки достоверности
научных доказательств и убедительности рекомендаций: сравнительная
характеристика и перспективы унификации. Медицинские технологии. Оценка и
выбор. – 2012. – №. 4. – С. 10-24.
9. Thygesen K, Alpert JS, Jaffe AS, Chaitman BR, Bax JJ, Morrow DA, White HD; ESC Scientific
Document Group. Fourth universal definition of myocardial infarction (2018). Eur Heart J
2019; 40: 237-269.
0. Данные Росстата www.gsk.ru на 22.06.2019.
1. EUGenMed Cardiovascular Clinical Study Group, Regitz-Zagrosek V, OerteltPrigione S,
Prescott E, Franconi F, Gerdts E, Foryst-Ludwig A, Maas AH, Kautzky-Willer A, Knappe-
Wegner D, Kintscher U, Ladwig KH, Schenck Gustafsson K, Stangl V. Gender in
cardiovascular diseases: impact on clinical manifestations, management, and outcomes.
Eur Heart J 2016; 37: 24–34.
2. Концевая А.В., Калинина А.М., Колтунов И.Е. и др. Социально-экономический ущерб
от острого коронарного синдрома в России. Рациональная фармакотерапия в
кардиологии. 2011; 7: 158-166.
3. McManus DD, Gore J, Yarzebski J, Spencer F, Lessard D, Goldberg RJ. Recent trends in the
incidence, treatment, and outcomes of patients with STEMI and NSTEMI. Am J Med 2011;
124: 40–47.
4. Эрлих А.Д., Мацкеплишвили С.Т., Грацианский Н.А., Бузиашвили Ю.И. и др. Первый
московский регистр острого коронарного синдрома: характеристика больных,
лечение и исходы за время пребывания в стационаре. Кардиология 2013; 12: 4-14.
5. Fox KA, Carruthers KF, Dunbar DR, Graham C, Manning JR, De Raedt H, Buysschaert
I, Lambrechts D, Van de Werf F. Underestimated and under-recognized: the late
consequences of acute coronary syndrome (GRACE UK-Belgian Study). Eur Heart J 2010; 31: 2755-2764.
6. Pasupathy S, Air T, Dreyer RP, Tavella R, Beltrame JF. Systematic review of patients
presenting with suspected myocardial infarction and nonobstructive coronary arteries.
Circulation 2015; 131: 861–870.
7. Niccoli G, Scalone G, Crea F. Acute myocardial infarction with no obstructive coronary
atherosclerosis: mechanisms and management. Eur Heart J 2015; 36: 475–481.
8. Roffi M., Patrono C., Collet J.P., et al. 2015 ESC Guidelines for the management of acute
coronary syndromes in patients presenting without persistent ST-segment elevation: Task
Force for the management of acute coronary syndromes in patients presenting without
persistent ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J
2016; 37:267—315.
9. Amsterdam E.A., Wenger N., Brindis R.G., et al. 2014 AHA/ACC Guidelines for the
management of patients with non–ST-elevation acute coronary syndrome: a report of the
American College of Cardiology Foundation/American Heart Association Task Force on
practice guidelines. Circulation 2014; 130: e344—e426.
20. Reichlin T, Twerenbold R, Reiter M, Steuer S, Bassetti S, Balmelli C, Winkler K, Kurz S,
Stelzig C, Freese M, Drexler B, Haaf P, Zellweger C, Osswald S, Mueller C. Introduction of
high-sensitivity troponin assays: impact on myocardial infarction incidence and
prognosis. Am J Med 2012; 125: 1205-1213.
21. Сhapman AR, Lee KK, McAllister DA, Cullen L, Greenslade JH, Parsonage W, Worster A,
Kavsak PA, Blankenberg S, Neumann J, Sorensen NA, Westermann D, Buijs MM, Verdel
GJE, Pickering JW, Than MP, Twerenbold R, Badertscher P, Sabti Z, Mueller C, Anand A,
Adamson P, Strachan FE, Ferry A, Sandeman D, Gray A, Body R, Keevil B, Carlton E,
Greaves K, Korley FK, Metkus TS, Sandoval Y, Apple FS, Newby DE, Shah ASV, Mills NL.
Association of High-Sensitivity Cardiac Troponin I Concentration With Cardiac Outcomes
in Patients With Suspected Acute Coronary Syndrome. JAMA 2017; 318: 1913-1924.
22. Mueller C, Giannitsis E, Mockel M, Huber K, Mair J, Plebani M, Thygesen K, Jaffe AS,
Lindahl B, Biomarker Study Group of the ESC ACCA. Rapid rule out of acute myocardial
infarction: novel biomarker-based strategies. Eur Heart J Acute Cardiovasc Care 2017; 6:
218-222.
23. Pickering JW, Than MP, Cullen L, Aldous S, Ter Avest E, Body R, Carlton EW, Collinson P,
Dupuy AM, Ekelund U, Eggers KM, Florkowski CM, Freund Y, George P, Goodacre S,
Greenslade JH, Jaffe AS, Lord SJ, Mokhtari A, Mueller C, Munro A, Mustapha S, Parsonage
W, Peacock WF, Pemberton C, Richards AM, Sanchis J, Staub LP, Troughton R, Twerenbold
R, Wildi K, Young J. Rapid Rule-out of Acute Myocardial Infarction With a Single High-
Sensitivity Cardiac Troponin T Measurement Below the Limit of Detection: A
Collaborative Meta-analysis. Ann Intern Med 2017; 166: 715-3724.
24. Miller-Hodges E, Anand A, Shah ASV, Chapman AR, Gallacher P, Lee KK, Farrah T,
Halbesma N, Blackmur JP, Newby DE, Mills NL, Dhaun N. High-Sensitivity Cardiac
Troponin and the Risk Stratification of Patients With Renal Impairment Presenting With
Suspected Acute Coronary Syndrome. Circulation 2018; 137: 425-435.
- 1. Howick J.H. The Philosophy of Evidence-based Medicine. Wiley. p. 15. ISBN 978-1-4443-
Информация
Список сокращений
АБ – атеросклеротическая бляшка
AГ – артериальная гипертензия
АД – артериальное давление
АДФ – аденозиндифосфат
АПФ – ангиотензинпревращающий фермент
АСК – ацетилсалициловая кислота**
АЧТВ – активированное частичное тромбопластиновое время
ГП IIb/IIIa – гликопротеины IIb/IIIa
ИБС – ишемическая болезнь сердца
ИМ – инфаркт миокарда
ИМбпST – инфаркт миокарда без стойкого подъема сегмента ST
ИМпST – инфаркт миокарда со стойким подъемом сегмента ST
КА – коронарная артерия
КГ – коронарография
КР – кардиореабилитация
КШ – коронарное шунтирование
ЛЖ – левый желудочек
ЛНП – липопротеиды низкой плотности
ЛНПГ – левая ножка пучка Гиса
Мониторирование ЭКГ – дистанционное наблюдение за электрокардиографическими данными
МНО – международное нормализованное отношение
Неинвазивные стресс-тесты – электрокардиография с физической нагрузкой, электрокардиография с применением лекарственных препаратов, эхокардиография с физической нагрузкой, эхокардиография с фармакологической нагрузкой, сцинтиграфия миокарда с функциональными пробами, однофотонная эмиссионная компьютерная томография миокарда перфузионная с функциональными пробами
НФГ – нефракционированный гепарин (гепарин натрия**)
ОКС – острый коронарный синдром
ОКСбпST – острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ
ОКСпST – острый коронарный синдром со стойким подъемом сегмента ST на ЭКГ
РФ – Российская Федерация
СВЛ – стент для коронарных артерий выделяющий лекарственное средство*** (стент для коронарных артерий (коронарный стент), выделяющий лекарственное средство, выделяющий лекарственный препарат/стент с лекарственным покрытием)
СД – сахарный диабет
СБЛП – стент для коронарных артерий металлический непокрытый *** (стент для коронарных артерий (коронарный стент) без лекарственного покрытия (голометаллический, металлический непокрытый)
рСКФ – расчётная скорость клубочковой фильтрации
ТИА – транзиторная ишемическая атака
ТГВ – тромбоз глубоких вен
ТЭЛА – тромбоэмболия легочных артерий
ФВ – фракция выброса
ФК – функциональный класс
ФП – фибрилляция предсердий
ХБП – хроническая болезнь почек
ХС – холестерин
ХС ЛНП – холестерин липопротеидов низкой плотности
ЧКВ – чрескожное коронарное вмешательство (транслюминальная баллонная ангиопластика и стентирование коронарных артерий, стентирование коронарной артерии)
ЭКГ – электрокардиография, электрокардиограмма
ЭКС – электрокардиостимулятор***
ЭхоКГ – эхокардиография
CHA2DS2-VASc – шкала риска ишемического инсульта при фибрилляции предсердий у пациентов без механического протеза клапанов сердца*** и умеренного/тяжелого митрального стеноза
Термины и определения
Стент без лекарственного покрытия – стент для коронарных артерий***, представляющий собой металлический каркас из биологически инертного материала.
Доказательная медицина – надлежащее, последовательное и осмысленное использование современных наилучших доказательств (результатов клинических исследований) в процессе принятия решений о состоянии здоровья и лечении пациента [1, 2].
Заболевание – возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма [3].
Избирательная инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ – диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда только при появлении/возобновлении ишемии миокарда (в том числе в ходе неинвазивных стресс-тестов) или возникновении серьезных осложнений (острая сердечная недостаточность, злокачественные желудочковые аритмии).
Инструментальная диагностика – диагностика с использованием различных приборов, аппаратов и инструментов.
Инфаркт миокарда без стойкого подъема сегмента ST на ЭКГ (ИМбпST) – инфаркт миокарда, при котором в ранние сроки заболевания на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса.
Исход – любой возможный результат, возникающий от воздействия причинного фактора, профилактического или терапевтического вмешательства, все установленные изменения состояния здоровья, возникающие как следствие вмешательства [4].
Конфликт интересов – ситуация, при которой у медицинского или фармацевтического работника при осуществлении ими профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которое влияет или может повлиять на надлежащее исполнение ими профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского работника или фармацевтического работника и интересами пациента [3].
Клиническое исследование – любое исследование, проводимое с участием человека в качестве субъекта для выявления или подтверждения клинических и/или фармакологических эффектов исследуемых продуктов и/или выявления нежелательных реакций на исследуемые продукты, и/или изучения их всасывания, распределения, метаболизма и выведения с целью оценить их безопасность и/или эффективность. Термины «клиническое испытание» и «клиническое исследование» являются синонимами [5].
Лабораторная диагностика – совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Лекарственные препараты – лекарственные средства в виде лекарственных форм, применяемые для профилактики, диагностики, лечения заболевания, реабилитации, для сохранения, предотвращения или прерывания беременности [6].
Медицинское вмешательство – выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности [3].
Медицинский работник – физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность [3].
Неотложная инвазивная стратегия лечения острого коронарного синдрома без стойких подъемов сегмента ST на ЭКГ – диагностическая коронарография в первые 2 часа после госпитализации для решения вопроса о целесообразности немедленной реваскуляризации миокарда.
Нестабильная стенокардия – недавно возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов.
Острое повреждение миокарда – повышение и/или снижение концентрации сердечного тропонина в крови, которая как минимум однократно превышает 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение > 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался.
Острый инфаркт миокарда (ИМ): острое повреждение миокарда вследствие его ишемии.
Острый коронарный синдром (ОКС) – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию.
Острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ (ОКСбпST) – остро возникшие клинические признаки или симптомы ишемии миокарда, когда на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса.
Операция коронарного шунтирования – наложение обходного анастомоза, позволяющего улучшить кровоток дистальнее гемодинамически значимого стеноза коронарной артерии. В зависимости от методики включает аортокоронарное, маммарокоронарное и другие виды шунтирования.
Отсроченная инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ – диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда до 72 часов после госпитализации.
Пациент – физическое лицо, которому оказывается медицинская помощь или которое обратилось за оказанием медицинской помощи независимо от наличия у него заболевания и от его состояния [3].
Постинфарктная стенокардия – стенокардия, возникшая в первые 2 недели после инфаркта миокарда.
Рабочая группа по разработке/актуализации клинических рекомендаций – коллектив специалистов, работающих совместно и согласованно в целях разработки/актуализации клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Ранняя инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ – диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда в первые 24 часа после госпитализации.
Состояние – изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи [3].
Симптом – признак какого-либо заболевания, статистически значимое отклонение того или иного показателя от границ его нормальных величин или возникновение качественно нового, не свойственного здоровому организму явления.
Синдром – устойчивая совокупность ряда симптомов с единым патогенезом [7].
Стент, выделяющий лекарство – стент для коронарных артерий***, из структур которого в течение определенного времени после установки выделяется антипролиферативное вещество, препятствующее образованию неоинтимы и за счет этого способствующее профилактике/замедлению повторного стенозирования.
Тезис-рекомендация – положение, отражающее порядок и правильность выполнения того или иного медицинского вмешательства, имеющего доказанную эффективность и безопасность.
Уровень достоверности доказательств (УДД) – степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным [8].
Уровень убедительности рекомендаций (УУР) – степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации [8].
Хирургическое лечение – метод лечения заболеваний путём разъединения и соединения тканей в ходе хирургической операции.
Чрескожное коронарное вмешательство – восстановление кровотока в стенозированном участке КА с использованием чрескожного введения необходимых для этого устройств. Включает транслюминальную баллонную ангиопластику, стентирование КА и другие, менее распространенные методики. Как правило, если не указано иное, под чрескожным коронарным вмешательством (ЧКВ) подразумевают стентирование КА.
Критерии оценки качества медицинской помощи
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Президиум рабочей группы:
член-корр. РАН, проф. Барбараш О. Л. (Кемерово)
проф. Дупляков Д. В. (Самара)
проф. Затейщиков Д. А. (Москва)
проф. Панченко Е. П. (Москва)
д. м. н. Шахнович Р. М. (Москва)
д. м. н. Явелов И. С. (Москва)
к. м. н. Яковлев А. Н. (Санкт-Петербург)
Другие члены рабочей группы:
проф. Абугов С. А. (Москва)
академик РАН, проф. Алекян Б. Г. (Москва),
проф. Архипов М. В. (Екатеринбург),
проф. Васильева Е. Ю. (Москва)
проф. Галявич А. С. (Казань)
проф. Ганюков В. И. (Кемерово)
проф. Гиляревский С. Р. (Москва)
к.м.н. Голубев Е.П. (Москва)
академик РАН, проф. Голухова Е. З. (Москва)
проф. Грацианский Н. А. (Москва)
проф. Карпов Ю. А. (Москва)
проф. Космачева Е. Д. (Краснодар)
проф. Лопатин Ю. М. (Волгоград)
проф. Марков В. А. (Томск)
проф. Никулина Н. Н. (Рязань)
к. м. н. Певзнер Д. В. (Москва)
проф. Погосова Н. В. (Москва)
проф. Протопопов А. В. (Красноярск)
проф. Скрыпник Д. В (Москва)
проф. Терещенко С. Н. (Москва)
проф. Устюгов С. А. (Красноярск)
д. м. н. Хрипун А. В. (Ростов-на-Дону)
проф. Шалаев С. В. (Тюмень)
проф. Шпектор А. В. (Москва)
проф. Якушин С. С. (Рязань).
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов член(ы) рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
В основе рекомендаций лежат результаты крупных кооперативных исследований, мета-анализов, регистров, которые являются основой и для других национальных и международных клинических рекомендаций. Учтены основные положения рекомендаций по диагностике и лечению ОКСбпST Европейского кардиологического общества (2015 год) и Американских Коллегии кардиологов/Ассоциации сердца (2014 год), рекомендаций Европейского кардиологического общества по реваскуляризации миокарда (2018 год), рекомендации Европейского кардиологического общества по двойной антитромбоцитарной терапии (2017 год), рекомендаций Европейского кардиологического общества по хроническим коронарным синдромам (2019 год), а также обновленных версий рекомендаций указанных профессиональных сообществ по антитромботической терапии у пациентов с фибрилляцией предсердий (2016–2019 годы). При этом учитывались отличия и особенности оказания медицинской помощи пациентам с ОКС в Российской Федерации.
Целевая аудитория данных клинических рекомендаций:
1. Врач-кардиолог.
2. Врач-анестезиолог-реаниматолог.
3. Фельдшер скорой медицинской помощи.
4. Врач скорой медицинской помощи.
5. Врач-терапевт.
6. Врач-терапевт участковый.
7. Врач общей практики (семейный врач).
8. Врач-сердечно-сосудистый хирург.
9. Врач по рентгенэноваскулярным методам диагностики и лечения.
Шкала оценки классов рекомендаций Европейского общества кардиологов (ЕОК)
Вследствие того, что члены Российского кардиологического общества входят в состав Европейского общества кардиологов и также являются его членами, все рекомендации Европейского общества кардиологов (ЕОК) формируются с участием российских экспертов, которые являются соавторами европейских рекомендаций. Таким образом, существующие рекомендации ЕОК отражают общее мнение ведущих российских и европейских кардиологов. В связи с этим формирование Национальных рекомендаций проводилось на основе рекомендаций ЕОК, с учетом национальной специфики, особенностей обследования, лечения, учитывающих доступность медицинской помощи. По этой причине в тексте настоящих клинических рекомендаций одновременно использованы две шкалы оценки достоверности доказательств тезисов рекомендаций: уровни достоверности доказательств ЕОК с УУР и УДД. Добавлены классы рекомендаций ЕОК, позволяющие оценить необходимость выполнения тезиса рекомендаций (Таблицы 1, 2, 3, 4, 5).
Таблица 1. Классы показаний согласно рекомендациям Европейского Общества Кардиологов (ЕОК)
Таблица 2. Уровни достоверности доказательств согласно рекомендациям Европейского Общества Кардиологов (ЕОК)
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 4. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица 5. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым клиническим рекомендациям, но не чаще 1 раза в 6 месяцев.
Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
1. Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 918н «Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями» (с изменениями и дополнениями от 22 февраля 2019 г.).
2. Приказ Министерства здравоохранения РФ от 1 июля 2015 г. № 405ан «Об утверждении стандарта специализированной медицинской помощи при нестабильной стенокардии, остром и повторном инфаркте миокарда (без подъема сегмента ST электрокардиограммы)».
3. Приказ Министерства здравоохранения Российской Федерации от 15 июля 2016 г. №520н «Об утверждении критериев оценки качества медицинской помощи».
4. Приказ Министерства здравоохранения РФ от 29 марта 2019 г. № 173н «Об утверждении порядка проведения диспансерного наблюдения за взрослыми».
5. «Методические рекомендации по оценке достоверности доказательств и убедительности рекомендаций» ФГБУ «ЦЭККМП» Минздрава России, 2018.
Приложение Б. Алгоритмы действий врача
Приложение Б1. Выбор стратегии ведения пациента с ОКСбпST
Примечание: КГ – коронарная ангиография с намерением выполнить реваскуляризацию миокарда.
Приложение Б2. Выбор пероральных антитромботических препаратов для лечения ОКСбпST
Примечания: АСК** – ацетилсалициловая кислота**; ОАК – антикоагулянты для приема внутрь (апиксабан**, дабигатрана этексилат**, ривароксабан** или препарат из группы непрямых антикоагулянтов (антагонистов витамина К)).
В начале лечения осуществляется парентеральное введение антикоагулянта вплоть до 8-х суток с более ранней отменой после успешного ЧКВ или при быстрой выписке; начинать применение апиксабана**, дабигатрана этексилата**, ривароксабана** рекомендуется после прекращения парентерального введения лечебных доз антикоагулянтов; терапевтическая доза препарата из группы непрямых антикоагулянтов (антагонистов витамина К) должна быть подобрана до отмены парентерального антикоагулянта. У пациентов, получавших непрямые антикоагулянты (антагонисты витамина К) до возникновения ОКСбпST, вместо парентерального введения антикоагулянтов предпочтительно продолжить пероральный прием препарата из группы непрямых антикоагулянтов (антагонистов витамина К) при условии поддержания значений МНО не ниже 2,0 (при ЧКВ не ниже 2,5).
* Предпочтительнее сочетания АСК** с клопидогрелом** у пациентов с ОКСбпST, подвергнутых стентированию КА, не имеющих высокого риска кровотечений и противопоказаний.
** Предпочтительнее сочетания АСК** с клопидогрелом** у пациентов с умеренным или высоким коронарным риском, не имеющих высокого риска кровотечений и противопоказаний.
Приложение Б3. Комбинированная антитромботическая терапия у пациентов с ОКСбпST, нуждающихся в длительном использовании антикоагулянтов
Примечания: АСК** – ацетилсалициловая кислота** в дозе 75–100 мг 1 раз в сутки; К – клопидогрел** в дозе 75 мг 1 раз в сутки; ОАК – антикоагулянты для приема внутрь (апиксабан**, дабигатрана этексилат**, ривароксабан** или препарат из группы непрямых антикоагулянтов (антагонистов витамина К)).
* ОКС, а также особенности коронарной анатомии/ЧКВ, способные повысить риск ИМ (тромбоз стента для коронарных артерий*** в анамнезе, возникший на адекватной антитромбоцитарной терапии; имплантация СВЛ*** первого поколения; стентирование единственной оставшейся КА; диффузное многососудистое поражение у пациентов с СД; скорость клубочковой фильтрации < 60 мл/мин/1,73 м ; одновременная имплантация ≥ 3 стентов для коронарных артерий***; одновременное вмешательство на 3-х и более стенозах; бифуркационное стентирование и установка двух стентов для коронарных артерий***; длина стентированных сегментов > 60 мм; вмешательство на хронических окклюзиях; ИМ с подъёмом сегмента ST в анамнезе).
** При очень высоком коронарном риске тройная антитромботическая терапия может быть продлена.
*** При очень высоком коронарном риске двойная антитромботическая терапия может быть продолжена более 12 месяцев.
Приложение В. Информация для пациента
Острый коронарный синдром – период обострения ишемической болезни сердца, когда наиболее велика вероятность возникновения инфаркта миокарда и смерти. Наиболее частое проявление ишемии миокарда – ощущение боли или дискомфорта за грудиной. В случаях, когда эти ощущения недавно появились, участились или утяжелились – особенно если они стали возникать в покое, при незначительной физической нагрузке или носить затяжной характер – необходимо срочно обратиться за медицинской помощью (оптимально – вызвать бригаду Скорой медицинской помощи). В подобной ситуации важно оценить выраженность проявлений болезни, опасность осложнений и своевременно обнаружить другие заболевания, способствующие возникновению острого коронарного синдрома, усугубляющие его тяжесть или похожие на него по своим проявлениям. Все это может сделать только врач. Если наличие острого коронарного синдрома подтвердится, врач выберет оптимальный способ лечения, который наряду с лекарственными препаратами в виде таблеток, инъекций и инфузий может включать рентгеновское исследование сосудов сердца, откладывать которое во многих случаях нельзя. По результатам этого исследования станет ясно, есть ли необходимость в восстановлении проходимости коронарных сосудов, и если есть – как и насколько срочно это надо делать.
Важно понимать, что в большинстве случаев острого коронарного синдрома – проявление прогрессирования атеросклероза, который развивается во всех артериях человека. Поэтому после выписки повышенная угроза повторного возникновения осложнений, связанных с нарушением целостности атеросклеротических бляшек, приводящим к тромбозу, будет сохраняться долго. Поэтому очень важно не прекращать лечение, начатое в стационаре, и сосредоточить усилия на устранении факторов, способствующих прогрессированию атеросклероза (бросить курить, обеспечить регулярную физическую активность, соблюдение диеты, разработанной для таких случаев, избавиться от избыточной массы тела, поддерживать низкие значения холестерина в крови, обеспечить стойкую нормализацию АД при наличии артериальной гипертонии, поддерживать нормальный уровень сахара в крови при наличии сахарного диабета). Преждевременное прекращение приема некоторых препаратов существенно увеличивает риск возникновения инфаркта миокарда и смерти от ишемической болезни сердца, поэтому нельзя этого делать, не посоветовавшись с врачом.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Критерии диагностики инфаркта миокарда
Изложены согласно Четвертому универсальному определению ИМ [9].
Критерии диагностики острого ИМ
Термин «острый ИМ» используется в случаях, когда наряду с доказательством острого повреждения миокарда (характерная динамика уровня биомаркеров в крови) имеются свидетельства острой ишемии миокарда.
Критерии диагностики острого ИМ 1 и 2 типов
Повышение и/или снижение концентрации сердечного тропонина в крови, которая должна как минимум однократно превысить 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение > 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался, в сочетании с хотя бы одним критерием острой ишемии миокарда.
Симптомы ишемии миокарда:
• Остро возникшие (или предположительно остро возникшие) ишемические изменения на ЭКГ;
• Появление патологических зубцов Q на ЭКГ;
• Подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости, характерных для ишемической этиологии;
• Выявление внутрикоронарного тромбоза при коронарной ангиографии или атеротромбоза (или признаков нестабильной АБ) на аутопсии (для ИМ 1 типа).
Критерии дифференциальной диагностики ИМ 1 и 2 типов представлены на рисунке 3.
Критерии диагностики острого ИМ 3 типа
Сердечная смерть у пациента с симптомами, указывающими на ишемию миокарда, сопровождающимися предположительно новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, в случаях, когда пациент умирает до появления возможности взятия образцов крови или раньше, чем отмечается повышение активности биохимических маркеров некроза миокарда в крови, или наличие ИМ подтверждено на аутопсии. При выявлении на аутопсии ИМ в сочетании со свежим или недавно возникшим атеротромбозом (или признаками нестабильной АБ) в инфаркт-связанной коронарной артерии ИМ 3 типа должен быть реклассифицирован в ИМ 1 типа.
Критерии диагностики острого ИМ 4а типа (первые 48 часов после процедуры ЧКВ)
Повышение концентрации сердечного тропонина в крови более 5 раз от 99-го перцентиля верхней референсной границы у пациентов с исходно нормальным уровнем в крови (если до процедуры концентрация тропонина в крови была повышена и стабильна (вариация ≤ 20%) или снижалась, после процедуры он должен повыситься > 20%) в сочетании как минимум с одним из признаков острой ишемии миокарда:
• Остро возникшие ишемические изменения ЭКГ;
• Появление патологических зубцов Q на ЭКГ;
• Подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости в виде паттерна, характерного для ишемической этиологии;
• Ангиографические признаки, указывающие на ограничения коронарного кровотока, связанные с процедурой (диссекция КА, окклюзия/тромбоз крупной эпикардиальной / боковой ветви, разрушение коллатерального кровотока или дистальная эмболизация);
• Посмертное выявление тромба, связанного с процедурой, в целевой артерии, или область некроза в миокарде, кровоснабжаемом этой артерией.
Критерии диагностики острого ИМ 4b типа
Критерии острого ИМ 1 типа в сочетании с тромбозом стента для коронарных артерий***, документированным при коронарной ангиографии или на аутопсии.
Критерии диагностики острого ИМ 4с типа
Критерии острого ИМ 1 типа, когда при коронарной ангиографии единственной причиной возникновения ИМ представляется рестеноз (не выявляются другие поражения, потенциально связанные с развившимся ИМ, нет признаков внутрикоронарного тромбоза).
Критерии диагностики острого ИМ 5 типа (первые 48 часов после операции КШ)
Повышение концентрации сердечного тропонина в крови более 10 раз от 99-го перцентиля от верхней референсной границы у пациентов с исходно нормальным уровнем в крови (если до процедуры концентрация тропонина в крови была повышена и стабильна (вариация ≤ 20%) или снижалась, после процедуры он должен повыситься > 20%) в сочетании как минимум с одним из признаков острой ишемии миокарда:
• Появление патологических зубцов Q на ЭКГ;
• Подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости в виде паттерна, характерного для ишемической этиологии;
• Острая окклюзия шунта или нативной коронарной артерии, документированная при коронарной ангиографии.
Для биохимической диагностики острого ИМ должны использоваться методы определения концентрации сердечного тропонина в крови, обеспечивающие коэффициент вариации определений 99-го перцентиля верхней референсной границы не выше 20% (оптимально – не выше 10%).
Рисунок 3. Диагностика и дифференциальная диагностика острого инфаркта миокарда 1 и 2 типов [9].
Критерии диагностики ранее перенесенного ИМ
- Патологические зубцы Q на ЭКГ (с наличием предшествующих симптомов или без них) при отсутствии неишемических причин для их появления.
- Подтверждение с помощью методов визуализации наличия участков миокарда с потерей жизнеспособности, характерных для ишемической этиологии;
- Морфологические находки, характерные для перенесенного ИМ.
Приложение Г2. Лекарственные средства, догоспитальное применение которых влияет на последующее лечение пациента с ОКСбпST
Приложение Г3. Причины повышения уровня сердечного тропонина в крови
Изложены согласно Четвертому универсальному определению ИМ [9].
Приложение Г4. Алгоритм исключения и подтверждения острого некроза миокарда с учетом уровней сердечного тропонина в крови, определенных высокочувствительными методами при госпитализации и через 1 или 2 часа
Примечания. Представлены лабораторные методы определения реагентами разных фирм, проверенные в рамках данного протокола [29–46]. Если после двух определений уровня сердечного тропонина в крови высокочувствительным методом с интервалом в 1 ч ни подтвердить, ни отвергнуть ИМ не удается, при сохраняющемся клиническом подозрении на ОКС рекомендуется дополнительное определение через 3–6 ч.
Приложение Г5. Алгоритм исключения и подтверждения острого некроза миокарда с учетом уровней сердечного тропонина в крови, определенных высокочувствительными методами при госпитализации и через 3 часа
Примечания. * 99-й перцентиль верхней референсной границы для данного метода определения; ** величина изменения зависит от метода определения сердечного тропонина [29–46].
Приложение Г6. Изменения ЭКГ, влияющие на лечение пациента с ОКСбпST
Приложение Г7. Категории риска неблагоприятного исхода при ОКСбпST
Приложение Г8. Оценка риска неблагоприятного исхода при ОКСбпST с использованием шкалы GRACE
Примечания: * при создании данной шкалы использовали сердечный тропонин «обычной» чувствительности.
Другие варианты шкалы GRACE 1.0 для оценки отдаленного прогноза заболевания, а также суммы случаев смерти и ИМ представлены в Интернет по адресу https://www.outcomes-umassmed.org/grace/acs_risk/acs_risk_content.html [98–103].
Усовершенствованный вариант шкалы GRACE (GRACЕ 2.0) представлен в Интернет по адресу https://www.outcomes-umassmed.org/grace/acs_risk2/index.html [104].
Приложение Г9. Оценка риска кровотечений при ОКСбпST
Шкала PRECISE-DAPT
Представлена в Интернет по адресу: http://www.precisedaptscore.com/predapt/webcalculator.html
Приложение Г10. Медикаментозное лечение ОКСбпST
Примечания:
В таблице представлены лекарственные средства, наиболее изученные при ОКС. Не исключено применение других лекарственных средств с аналогичным механизмом действия.
В пределах каждой группы препараты перечислены по алфавиту.
^ Могут использоваться и другие препараты в надлежащих дозах, не обладающие внутренней симпатомиметической активностью.
^^ В каждом конкретном случае дозы бета-адреноблокаторов могут быть меньше или несколько выше в зависимости от индивидуальной переносимости и клинического эффекта у конкретного пациента; у пациентов с хронической сердечной недостаточностью при существенно нарушенной сократительной функции ЛЖ положительное влияние на выживаемость показано для бисопролола в целевой дозе 10 мг 1 раз в сутки, карведилола** в целевой дозе 25 мг 2 раза в сутки и метопролола** пролонгированного действия в целевой дозе 200 мг 1 раз в сутки.
^^^ У пациентов с ИМ и существенно нарушенной сократительной функцией ЛЖ (ФВ ≤ 40%) показано положительное влияние на смертность.
# Указаны препараты с положительным влиянием на смертность после ИМ; особенности подбора дозы у конкретного пациента зависят от реакции АД, уровня креатинина и калия в крови; если достичь целевой дозы препарата не удается, следует использовать максимально переносимую дозу.
&Доказательства положительного влияния на прогноз получены у пациентов с сердечной недостаточностью (в том числе преходящей в ранние сроки ИМ) и/или ФВ ЛЖ < 40%.
&&Доказательства положительного влияния на прогноз получены у пациентов без выраженного снижения сократительной способности ЛЖ.
Приложение Г11. Дозы антитромботических лекарственных средств при нарушенной функии почек
Примечания: КлКр — клиренс креатинина;
1— для данных препаратов, согласно инструкции, оценка функции почек с целью безопасности их назначения, должна производиться с использованием КлКр;
2— после повторных приемов клопидогрела** в дозировке 75 мг/сут у пациентов с тяжелым поражением почек (КлКр — от 5 до 15 мл/мин) ингибирование АДФ-индуцированной агрегации тромбоцитов (25%) было ниже по сравнению с таковым у здоровых добровольцев, однако удлинение времени кровотечения сравнимо с данными у здоровых добровольцев, получавших клопидогрел** в дозировке 75 мг/сут.
3— В качестве превентивной меры следует избегать применения тикагрелора у пациентов с гиперурикемической нефропатией.
Приложение Г12. Внутривенная инсулинотерапия при ОКСбпST
Показания для инсулинотерапии у пациентов ОКСбпST и СД
- Сахарный диабет 1 типа
- Уровень глюкоза плазмы при поступлении и последующих определениях стойко выше 10 ммоль/л
- Диабетический кетоацидоз
- Гиперосмолярное гипергликемическое состояние
- Известное лечение высокими дозами глюкокортикоидов
- Парентеральное питание
- Тяжелое/критическое состояние
- Кардиогенный шок, выраженная застойная сердечная недостаточность, тяжелая постинфарктная стенокардия, артериальная гипотензия, тяжелые нарушения сердечного ритма
- Любая степень нарушения сознания
Алгоритм для непрерывной внутривенной инфузии инсулинов
- Непрерывная внутривенная инфузия инсулинов проводится через отдельный инфузомат с применением раствора инсулинов и аналогов быстрого действия с концентрацией 1 ед/1 мл 0,9 % раствора натрия хлорида**. В отсутствие инфузомата допускается внутривенное капельное введение.
- Рекомендуется определять уровень глюкозы в плазме крови 1 раз в час до ее стабилизации в выбранном целевом диапазоне минимум 4 часа; затем 1 раз в 2 часа в течение 4 часов; в дальнейшем — 1 раз в 4 часа. У пациентов в критическом состоянии требуется определять глюкозу в плазме крови 1 раз в час даже при стабильном целевом уровне.
- Рекомендуемая средняя начальная скорость непрерывной внутривенной инфузии инсулинов у пациентов уже имеющих уровень глюкозы в плазме крови в целевом диапазоне — 0,5–1 ед/ч, для не находящихся в целевом диапазоне — 2–3 ед/ч (при наличии кетоацидоза — 0,1 ед/кг массы тела в час (но не более 15 ед/ч). Более низкая начальная скорость (<0,5 ед/ч) используется при дефиците массы тела, почечной, печеночной или надпочечниковой недостаточности. Более высокая начальная скорость (> 3 ед/ч) используется при сверхвысокой гипергликемии (более 25 ммоль/л) и предполагаемой инсулинорезистентности (выраженном ожирении, признаках инфекции, хронической терапии глюкокортикоидами).
- Одновременно с непрерывной внутривенной инфузией инсулина желательно наладить инфузию 5–10 % раствора декстрозы (требуется вводить 5 г декстрозы** в час). Важно вводить инсулины и декстрозу** через разные инфузионные системы, так как требуется частая раздельная коррекция скорости инфузии каждого из двух растворов. При уровне глюкозы в плазме крови выше 14 ммоль/л декстрозу не вводят (до следующего определения ее уровня).
- При уровне глюкозы в плазме крови менее 3,3 ммоль/л требуется остановить инфузию инсулинов и ввести внутривенно 30–60 мл 40% раствора декстрозы**, при необходимости повторять введение декстрозы** каждые 20 минут. После двукратного подтверждения уровня глюкозы плазмы выше 3,9 ммоль/л следует возобновить инфузию инсулинов с меньшей скоростью.
- При переходе на подкожное введение инсулинов их инфузию прекращают через 1–2 часа после первой подкожной инъекции инсулинов и аналогоа быстрого действия, или через 2–3 часа после первой инъекции инсулинов и аналогов длительного действия.
Рекомендуемая скорость инфузии инсулина в зависимости от уровня глюкозы в плазме крови.
У отдельных пациентов (ранее получавших более 80 ЕД инсулинов в сутки, получающих глюкокортикостероиды, не достигающих целевой гликемии при использовании предлагаемого алгоритма) может потребоваться использование более интенсивных алгоритмов. У пациентов с повторным определением уровня глюкозы в плазме крови менее 3,9 ммоль/л (два раза подряд) требуется перейти на менее интенсивный алгоритм. Ознакомиться с этими алгоритмами можно в рекомендациях по ведению пациентов с СД.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Министерство
здравоохранения
Челябинской
области
ГОУ
ВПО «Челябинская государственная
медицинская академия
Росздрава»
Национальный проект «Здоровье»
Михайлов
Е.В.
Острый коронарный синдром
Челябинск,
2008
Министерство
здравоохранения Челябинской области
ГОУ
ВПО «Челябинская государственная
медицинская
академия
Росздрава»
Национальный
проект «Здоровье»
Михайлов
Е.В.
Острый коронарный синдром
Практическое
руководство
Под
редакцией профессора А.С. Празднова
Челябинск
«ЧелГМА», 2008
УДК
616.132
ББК 54.101
М
69
Острый
коронарный синдром: практическое
руководство / Под ред. профессора А.С.
Празднова. – Челябинск: Изд-во «Челябинская
государственная медицинская академия»,
2008. – 37с.
Подготовил:
Михайлов
Е.В., доцент кафедры внутренних болезней,
главный внештатный кардиолог СМО на
ЮУЖД
Рецензент:
Шапошник И.И, доктор медицинских наук,
заведующий кафедрой пропедевтики
внутренних болезней с курсом введения
в клиническую медицину
В
пособии содержится информация о
необходимом объеме действий для оказания
неотложной помощи при двух основных
формах острого коронарного синдрома:
с подъемом сегмента ST
на ЭКГ и без подъема сегмента ST.
При создании пособия учитывались
национальные рекомендации по данной
проблеме. В приложениях приведены схемы
оказания помощи при осложнениях, а также
показания для инвазивного обследования
и лечения пациентов со стабильной формой
ИБС.
Пособие
предназначено для врачей кардиологов,
терапевтов, врачей общей практики,
врачей-реаниматологов, а также для
клинических ординаторов, интернов.
Пособие может быть использовано в
учебном процессе преподавателями
медицинских ВУЗов, студентами, интернами,
ординаторами, а также врачами-курсантами.
Михайлов
Е.В.
Министерство
здравоохранения Челябинской области,
2008
Изд-во
ГОУ ВПО «Челябинская государственная
медицинская академия», 2008
Содержание
Этиология
и классификация ОКС………………………………………. 5
Часть I. Инфаркт миокарда с подъемом сегмента st (иМпSt)
Диагностика……………………………………………………………… 6
Лечение
ИМпST………..……………………………………………….. 8
—
купирование боли……………………………………………….……. 8
—
нитраты…………………………………………………………………. 9
—
аспирин…………………………………………………………………. 9
—
клопидогрел…………………………………………………………….. 10
—
бета-блокаторы…………………………………………………………10
—
ингибиторы АПФ……………………………………………………….. 12
—
статины………………………………………………………………….. 13
Тромболитическая
терапия……………………………………………. 14
—
показания и противопоказания к
ТЛТ……………………………… 14
—
препараты для ТЛТ…………………………………………………… 15
—
сопутствующая терапия……………………………………………… 16
Первичное
коронарное вмешательство……………………………. 19
—
выбор способа реперфузии
миокарда……………………………. 19
—
антитромботическая терапия при
ТБА…………………………… 20
Хирургическая
реваскуляризация миокарда………………………. 21
Часть II. Окс без подъема сегмента st…………………………….. 24
Первичная
оценка больного………………………………………….. 24
—
аспирин…………………………………………………………………. 25
—
клопидогрел……………………………………………………………. 25
—
гепарин………………………………………………………………….. 25
—
бета-блокаторы……………………………………………………….. 26
—
нитраты…………………………………………………………………. 27
—
антагонисты кальция…………………………………………………. 27
—
непрямые антикоагулянты………………………………………….. 27
Повторная
оценка риска и лечение после неё……………………. 28
—
больные с высоким риском смерти или
ИМ……………………… 28
—
больные с низким риском смерти или
ИМ……………………….. 29
Ведение
больных после стабилизации
состояния………………. 30
Приложения……………………………………………………………….. 31
Приложение
1. Схема оказания помощи при ОКС…………………. 31
Приложение
2. Ранняя постинфарктная стенокардия……………… 32
Приложение
3. Кардиогенный шок при ИМ…………………………… 33
Приложение
4. Показания к коронарной ангиографии
при
стабильной
стенокардии (Российские рекомендации,
2004 г)….…. 34
Приложение
5. Рекомендации ЕОК по реваскуляризации
миокарда
у больных стабильной стенокардией……………………… 35
Список
литературы………………………………………………………… 37
Этиология
и классификация острого коронарного
синдрома
ИБС
протекает с периодами стабильного
течения и обострения. Период обострения
ИБС обозначают как острый коронарный
синдром (ОКС). ОКС является следствием
различной степени выраженности тромбоза
над надрывом атеросклеротической бляшки
или эрозией эндотелия коронарной артерии
и последующих дистальных тромбоэмболий.
К
основным клиническим вариантам ОКС
относятся:
-
Инфаркт
миокарда с подъемом сегмента ST; -
Инфаркт
миокарда без подъема сегмента ST; -
Инфаркт
миокарда, диагностированный по изменениям
ферментов или биомаркерам; -
Инфаркт
миокарда, диагностированный по поздним
ЭКГ-признакам; -
Нестабильная
стенокардия.
ИМ
с подъемом сегмента ST
– острый процесс ишемии миокарда,
вызванный полной окклюзией коронарной
артерии и сопровождающийся формированием
очага некроза в сердечной мышце. На ЭКГ,
зарегистрированных непосредственно
после появления клинической симптоматики
ОКС, отмечается подъем сегмента ST.
Впоследствии на ЭКГ у большинства
больных формируются патологические
зубцы Q.
Имеется диагностически значимое
повышение биохимических маркеров
некроза миокарда в крови.
ИМ
без подъема сегмента ST
– острый процесс ишемии миокарда,
вызванный частичной окклюзией коронарной
артерии и приводящий к некрозу сердечной
мышцы. На ЭКГ, зарегистрированных
непосредственно после появления
клинической симптоматики ОКС, подъема
сегмента ST
нет. Имеется диагностически значимое
повышение содержание биохимических
маркеров некроза миокарда в крови.
Нестабильная
стенокардия
– острый процесс ишемии миокарда,
сопровождающийся клинической
симптоматикой, но не приводящий к
формированию очага некроза в сердечной
мышце. На ЭКГ нет подъема сегмента ST.
Содержание биохимических маркеров
некроза миокарда в крови либо остается
нормальным, либо несколько повышается,
но не достигает диагностически значимого
уровня.
В
2005 г. эксперты рабочей группы Британского
кардиологического общества предложили
новую классификацию ОКС:
-
ОКС
с нестабильной стенокардией (маркеры
некроза миокарда не определяются); -
ОКС
с некрозом миокарда (концентрация
тропонина Т ниже 1,0 нг/мл или концентрация
тропонина I
(тест «Accu
TnI»)
ниже 0,5 нг/мл); -
ОКС
с клиническим инфарктом миокарда
(концентрация тропонина Т 1,0 нг/мл и
выше или концентрация тропонина I
(тест «Accu
TnI»)
0,5 нг/мл и выше);
Диагноз
ОКС является временным, «рабочим», и
используется для выделения категории
больных с высокой вероятностью ИМ или
внезапной смерти при первом контакте
с ними. Лечение больных с ОКС начинают
до получения информации, необходимой
и достаточной для уверенной постановки
нозологического диагноза. До уточнения
нозологической формы больной
с симптомами обострения ИБС (боль или
другие неприятные ощущения – дискомфорт
в грудной клетке) по характеру изменений
ЭКГ может быть отнесен к одной из двух
его основных
форм:
-
ОКС
(ОИМ) с подъемом (элевацией) сегмента
ST,
или -
ОКС
без подъема сегмента ST.
После
идентификации какого-либо из перечисленных
выше клинических состояний на основе
результатов диагностических тестов,
производится коррекция терапии.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Клинические рекомендации
МКБ 10:
120.0/121.0/121.1/121.2/121.3/121.4/121.9/122.0/122.1/122.8/122.9/124.0/124.8/124.9
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3
года)
ID: КР154
URL
Профессиональные ассоциации
-
Общество специалистов по неотложной кардиологии
Ключевые слова
-
острый коронарный синдром
-
инфаркт миокарда
-
инфаркт миокарда без подъемов сегмента ST
-
нестабильная стенокардия
-
чрескожное коронарное вмешательство
Список сокращений
АБ — атеросклеротическая бляшка
АВК — антагонисты витамина К
АВС — активированное время свертывания крови
AГ — артериальная гипертензия
АД — артериальное давление
АДФ — аденозиндифосфат
АПФ — ангиотензинпревращающий фермент
АСК — ацетилсалициловая кислота
АТII — ангиотензин II
АЧТВ — активированное частичное тромбопластиновое время
БКК — блокатор кальциевых каналов
ВГН — верхняя граница нормы
ГМС — голометаллические стенты
ГП IIb/IIIa-рецепторы — гликопротеиновые рецепторы IIb/III|
ДАТТ — двойная антитромбоцитарная терапия
ИБС — ишемическая болезнь сердца
ИМ — инфаркт миокарда
ИМбпST — инфаркт миокарда без подъема сегмента ST
ИМпST — инфаркт миокарда с подъемом сегмента ST
ИМТ — индекс массы тела
КА — коронарная артерия
КАГ— коронарная ангиография
КФК — креатинфосфокиназа
КШ — коронарное шунтирование
ЛЖ — левый желудочек
ЛНП — липопротеиды низкой плотности
ЛНПГ — левая ножка пучка Гиса
МНО — международное нормализованное отношение
неQ-ИМ — инфаркт миокарда без зубца Q на ЭКГ
НМГ — низкомолекулярный гепарин
НФГ — нефракционированный гепарин
ОКС — острый коронарный синдром
ОКСбпST — острый коронарный синдром без подъема сегмента ST на ЭКГ
ОКСпST — острый коронарный синдром с подъемом сегмента ST на ЭКГ
РФ — Российская Федерация
СВЛ — стент, выделяющий лекарство
СД — сахарный диабет
Синдром WPW — синдром Вольфа—Паркинсона—Уайта
СКФ — скорость клубочковой фильтрации
СН — сердечная недостаточность
ФВ — фракция выброса
ФК — функциональный класс
ФР — фактор риска
ХС — холестерин
ХСН — хроническая сердечная недостаточность
ЧКВ — чрескожное коронарное вмешательство
ЭКГ — электрокардиография (электрокардиограмма)
ЭКС — электрокардиостимулятор
ЭхоКГ — эхокардиография
CHA2DS2-VASc — шкала риска ишемического инсульта
HAS-BLED — шкала риска кровотечений
Термины и определения
Голометаллический стент – стент, представляющий собой стальной каркас из
биологически инертного материала.
Инфаркт миокарда без стойких подъемов сегмента ST – инфаркт миокарда,
при котором в ранние сроки заболевания отсутствуют стойкие
(длительностью более 20 минут) подъемы сегмента ST на ЭКГ.
Инфаркт миокарда с зубцом Q на ЭКГ – инфаркт миокарда с появлением
патологических зубцов Q как минимум в двух смежных отведениях ЭКГ.
Инфаркт миокарда без зубца Q на ЭКГ – инфаркт миокарда, когда
патологические зубцы Q на ЭКГ не сформировались.
Избирательная инвазивная стратегия раннего лечения острого коронарного
синдрома без стойких подъемов сегмента ST на ЭКГ – диагностическая
коронарная ангиография с намерением выполнить реваскуляризацию миокарда
только при появлении/возобновлении ишемии миокарда (в том числе в ходе
неинвазивных провокационных проб) или возникновении серьезных осложнений
(острая сердечная недостаточность, злокачественные желудочковые
аритмии).
Немедленная (неотложная) инвазивная стратегия лечения острого
коронарного синдрома без стойких подъемов сегмента ST на ЭКГ –
диагностическая коронарная ангиография с намерением выполнить
реваскуляризацию миокарда в первые 2 часа после госпитализации.
Операция коронарного шунтирования – наложение обходного анастомоза,
позволяющего улучшить кровоток дистальнее гемодинамически значимого
стеноза в коронарной артерии. В зависимости от методики включает
аорто-коронарное, маммаро-коронарное и другие виды шунтирования.
Острый коронарный синдром – любая группа клинических признаков или
симптомов, позволяющих заподозрить острый инфаркт миокарда или
нестабильную стенокардию.
Острый коронарный синдром со стойкими подъемами сегмента ST – недавно
возникшие клинические признаки или симптомы ишемии миокарда в сочетании
с наличием стойких (длительностью более 20 минут) подъемов сегмента ST
как минимум в двух смежных отведениях ЭКГ. Включает инфаркт миокарда со
стойкими подъемами сегмента ST и нестабильную стенокардию.
Острый инфаркт миокарда – признаки некроза кардиомиоцитов в клинических
условиях, предполагающих наличие острой ишемии миокарда.
Острый некроз кардиомиоцитов – повышение и/или снижение содержания в
крови биомаркеров некроза миокарда (предпочтительно сердечного
тропонина), которое как минимум однократно превышает 99-й перцентиль
значений у здоровых лиц.
(Отсроченная) инвазивная стратегия лечения острого коронарного синдрома
без стойких подъемов сегмента ST на ЭКГ – диагностическая коронарная
ангиография с намерением выполнить реваскуляризацию миокарда в срок от
24 до 72 часов после госпитализации.
Ранняя инвазивная стратегия лечения острого коронарного синдрома без
стойких подъемов сегмента ST на ЭКГ – диагностическая коронарная
ангиография с намерением выполнить реваскуляризацию миокарда в первые 24
часа после госпитализации.
Стент, выделяющий лекарство, — стент, с поверхности которого выделается
антипролиферативное вещество, препятствующее образованию неоинтимы и за
счет этого способствующее снижению выраженности процессов
рестенозирования.
Чрескожное коронарное вмешательство – восстановление кровотока в
стенозированном участке коронарной артерии с использованием чрескожного
введения необходимых для этого устройств. Включает чрескожную баллонную
ангиопластику, коронарное стентирование и другие, менее распространенные
методики. Как правило, если не указано иное, под чрескожным коронарным
вмешательством подразумевают коронарное стентирование.
1. Краткая информация
1.1. Определение
Острый коронарный синдром (ОКС) — термин, обозначающий период обострения
ишемической болезни сердца (ИБС), когда любая группа клинических
признаков или симптомов позволяет подозревать острый инфаркт миокарда
(ИМ) или нестабильную стенокардию. Включает в себя понятия «острый ИМ»,
«ИМ с подъемом сегмента ST ЭКГ (ИМпST)», «ИМ без подъема сегмента ST ЭКГ
(ИМбпST)», ИМ, диагностированный по изменениям ферментов, по другим
биомаркерам, по поздним ЭКГ-признакам, и нестабильную стенокардию.
Термин «ОКС» был введен в клиническую практику, когда выяснилось, что
вопрос о применении некоторых активных методов лечения, в частности
тромболитической терапии, должен решаться быстро, нередко до постановки
окончательного диагноза ИМ. Установлено, что характер и срочность
вмешательства для восстановления коронарной перфузии во многом
определяются положением сегмента ST относительно изоэлектрической линии
на ЭКГ: при смещении сегмента ST вверх (подъеме ST) методом выбора
восстановления коронарного кровотока является чрескожное коронарное
вмешательство (ЧКВ), но при невозможности ее проведения в
соответствующие сроки эффективна и, соответственно, показана,
тромболитическая терапия. Восстановление коронарного кровотока при ОКС с
подъемом сегмента ST ЭКГ (ОКСпST) должно проводиться безотлагательно.
При ОКС без подъема сегмента ST ЭКГ (ОКСбпST) тромболитическая терапия
неэффективна, а сроки проведения ЧКВ (в редких случаях — операции КШ)
зависят от степени риска заболевания. Изменения ЭКГ на начальном этапе
не предопределяют окончательный диагноз. Однако они позволяют ответить
на принципиально важный вопрос: показано ли в данном случае неотложное
начало реперфузионной терапии?
1.2. Этиология и патогенез
ОКС, как правило, является следствием тромбоза коронарной артерии (КА).
Тромб возникает чаще всего на месте разрыва так называемой ранимой
(нестабильной) атеросклеротической бляшки (АБ) с большим липидным ядром,
богатой воспалительными элементами и истонченной покрышкой, однако
возможно образование окклюзирующего тромба и на дефекте эндотелия
(эрозии) КА над АБ. Во многих случаях окклюзия развивается в месте
гемодинамически незначимого стеноза КА. В отличие от ОКСпST при ОКСбпST
отсутствует длительная окклюзия крупной эпикардиальной КА, вызывающая
трансмуральную ишемию миокарда.
В КА больных с ОКС обычно находят несколько ранимых АБ, в том числе
имеющих надрывы. Из-за высокого риска возникновения повторных окклюзий
КА при лечении этих больных локальные воздействия в области АБ,
обусловившей развитие клинической картины ОКС, должны комбинироваться с
общими лечебными мероприятиями, направленными на снижение вероятности
повреждения АБ и тромбоза.
Тромб может быть источником эмболий в дистальное сосудистое русло
сердца. Эмболизация микрососудов миокарда сама по себе может приводить к
образованию мелких очагов некроза. Кроме того, мелкие эмболы
препятствуют восстановлению кровоснабжения миокарда (реперфузии) после
устранения окклюзии крупной КА.
Ишемию миокарда могут спровоцировать или утяжелить анемия, гипоксемия,
воспаление, инфекция, лихорадка, а также метаболические или эндокринные
расстройства (в частности, гипертиреоз). Спазм, диссекция и тромбоз КА
наряду с тахикардией и повышением АД могут возникнуть при применении
кокаина и некоторых других препаратов.
У части больных с ОКСбпST развивается ишемический некроз (инфаркт)
миокарда, размеры которого могут быть различными. Следствием достаточно
обширного ИМ является процесс ремоделирования сердца. Образование очага
некроза в миокарде сопровождается изменением размера, формы и толщины
стенки левого желудочка (ЛЖ), а сохранившийся миокард испытывает
повышенную нагрузку и подвергается гипертрофии. Насосная функция
изменившего форму ЛЖ ухудшается, и это способствует развитию сердечной
недостаточности (СН). Наиболее выраженная форма ремоделирования ЛЖ при
обширных ИМ связана с образованием аневризмы стенки ЛЖ.
1.3. Эпидемиология
Коды МКБ 10 не позволяют выделить больных с ОКСбпST, поэтому в
отсутствие других систематических статистических данных оценить его
распространенность в Российской Федерации не представляется возможным. В
целом на ОКСбпST может приходиться до 70% всех случаев ОКС. В последние
годы отмечается тенденция к росту частоты ИМбпST, чему может
способствовать широкое использования чувствительных биомаркеров некроза
миокарда. Краткосрочный прогноз при ИМбпST благоприятнее, чем при
наличии стойких подъемов сегмента ST, однако в более отдаленной
перспективе смертность при этих двух вариантах ОКС становится
сопоставимой, что обычно объясняют преобладанием при ОКСбпST больных из
старших возрастных групп с более выраженным коронарным атеросклерозом и
большей распространенность сердечных и несердечных сопутствующих
заболеваний.
1.4. Кодирование по МКБ 10
Стенокардия (120)
120.0 – Нестабильная стенокардия
Острый инфаркт миокарда (121)
121.0 – Острый трансмуральный инфаркт миокарда передней стенки
121.1 – Острый трансмуральный инфаркт миокарда нижней стенки
121.2 – Острый трансмуральный инфаркт миокарда других уточненных
локализаций
121.3 – Острый трансмуральный инфаркт миокарда неуточненной
локализации
121.4 – Острый субэндокардиальный инфаркт миокарда
121.9 – Острый инфаркт миокарда неуточненный
Повторный инфаркт миокарда (122)
122.0 – Повторный инфаркт миокарда передней стенки
122.1 – Повторный инфаркт миокарда нижней стенки
122.8 – Повторный инфаркт миокарда другой уточненной локализации
122.9 – Повторный инфаркт миокарда неуточненной локализации
Другие формы острой ишемической болезни сердца (124)
124.0 – Коронарный тромбоз, не приводящий к инфаркту миокарда
124.8 – Другие формы острой ишемической болезни сердца
124.9 – Острая ишемическая болезнь сердца неуточненная
1.5. Классификация
ОКСбпST диагностируют у больных с ангинозным приступом или другими
неприятными ощущениями (дискомфортом) в грудной клетке, у которых
отсутствует стойкий (сохраняющийся не менее 20 мин) подъем сегмента ST
или «новая» (впервые возникшая) блокада ЛНПГ на ЭКГ. У них может
отмечаться стойкая или преходящая депрессия сегмента ST, инверсия,
сглаженность или псевдонормализация зубца Т. Иногда ЭКГ при поступлении
бывает нормальной.
Во многих случаях обнаруживается неокклюзирующий (пристеночный) тромбоз
КА. В дальнейшем у части больных появляются признаки некроза миокарда,
обусловленные (кроме первоначальной причины развития ОКС) эмболиями
мелких сосудов миокарда фрагментами тромба и материалом из разорвавшейся
АБ.
Термин «ОКС» используется, когда диагностическая информация еще
недостаточна для окончательного суждения о наличии или отсутствии очагов
некроза в миокарде. Соответственно, ОКС — это рабочий диагноз в первые
часы, тогда как понятия «ИМ» и «нестабильная стенокардия» (ОКС, не
закончившийся появлением признаков некроза миокарда) сохраняются для
использования при формулировании окончательного диагноза.
Термин «острый ИМ» используется при присутствии признаков некроза
миокарда в клинической ситуации, указывающей на наличие ишемии миокарда.
Если признаки некроза миокарда обнаруживают у больного с ОКС, у которого
на начальных ЭКГ не было стойких подъемов сегмента ST, то это состояние
обозначают как ИМбпST. В дальнейшем зависимости от ЭКГ-картины,
максимального уровня сердечного тропонина или активности ферментов и
данных визуализирующих методов диагноз уточняется: ИМ может оказаться
крупноочаговым, мелкоочаговым, с зубцом Q, без зубца Q и т. д.
ОКСбпST может закончиться без развития очагов некроза миокарда; с
развитием очагов некроза, но без формирования в последующем
патологического зубца Q на ЭКГ; с формированием зубца Q. При ИМ с
глубоким зубцом Q, особенно при формировании зубца QS, некроз обычно
носит трансмуральный характер, захватывая на определенном участке всю
толщу стенки ЛЖ. При ИМ без образования патологического зубца Q чаще
находят поражение субэндокардиальных слоев стенки сердца. Обычно некроз
при ИМ с Q-зубцом имеет больший размер, чем при ИМ без Q-зубца, в связи
с чем их иногда трактуют как «крупноочаговый» и «мелкоочаговый»
соответственно. Однако при патоморфологическом исследовании некроз при
ИМ без зубца Q может оказаться сравнимым по размерам с таковым при ИМ c
зубцом Q. Четких морфологических различий по размерам между
«мелкоочаговым» и «крупноочаговым» ИМ не установлено.
Клиническая классификация типов ИМ
Тип 1. ИМ, развившийся без видимых причин (спонтанно) в результате
первичного нарушения коронарного кровотока, обусловленного образованием
эрозии, разрыва, трещины или диссекции АБ с появлением тромба в просвете
коронарной артерии.
Тип 2. ИМ, развившийся в результате ишемии, связанной с повышением
потребности миокарда в кислороде и/или уменьшением его доставки к
миокарду, например, при спазме или эмболии КА, нарушениях ритма сердца,
анемии, дыхательной недостаточности, АГ или артериальной гипотензии.
Тип 3. Сердечная смерть на фоне симптомов, позволяющих заподозрить
ишемию миокарда, у больных с предположительно остро возникшим подъемом
сегмента ST или остро возникшей блокадой ЛНПГ, в случаях, когда
летальный исход наступил до появления возможности забора образцов крови
или раньше, чем отмечается повышение уровня биохимических маркеров
некроза в крови.
Тип 4а. ИМ, связанный с процедурой ЧКВ.
Тип4б. ИМ, связанный с тромбозом коронарного стента, документированным
при КАГ или патологоанатомическом исследовании.
Тип 5. ИМ, связанный с операцией КШ.
2. Диагностика
-
В диагностике ОКСбпST рекомендовано опираться на данные анамнеза,
наличие факторов риска (ФР) ИБС, особенности острых проявлений
заболевания, характер изменений на ЭКГ и в некоторых случаях данные о
локальной сократительной функции желудочков сердца [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: Другие методы обследования требуются для подтверждения
ишемии миокарда при недостаточной информативности ЭКГ, исключения
заболеваний со схожей клинической симптоматикой, выявления ИМ и оценки
(стратификации) риска неблагоприятного течения заболевания.
2.1. Жалобы и анамнез
-
ОКСбпST рекомендовано диагностировать при наличии следующих симптомов:
длительный (> 20 мин) ангинозный приступ в покое; впервые возникшая
стенокардия, соответствующая как минимум II функционального класса (ФК)
по классификации Канадского сердечно-сосудистого общества; утяжеление до
этого стабильной стенокардии как минимум до III ФК по классификации
Канадского сердечно-сосудистого общества (стенокардия crescendo);
стенокардия, появившаяся в первые 2 недели после ИМ (постинфарктная
стенокардия) [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: Типичные клинические проявления ишемии миокарда включают
ощущение сдавления или тяжести за грудиной (что может быть описано как
боль или дискомфорт) с возможной иррадиацией в левую руку, шею, нижнюю
челюсть, эпигастрий. Иногда боль локализуется только в местах обычной
иррадиации. Нередко встречаются дополнительные симптомы, такие как
потливость, тошнота, боль в животе, одышка, потеря сознания. Атипичная
симптоматика чаще отмечается у пожилых лиц, женщин, больных сахарным
диабетом, при почечной недостаточности, деменции. Диагноз становится
особенно трудным в случаях, когда изменения на ЭКГ отсутствуют,
минимальны или связаны с другой патологией (гипертрофия ЛЖ, блокада
ножек пучка Гиса). Вероятность ОКСбпSTвыше у пожилых лиц, мужчин, при
наличии семейного анамнеза ИБС, у больных с сахарным диабетом,
гиперлипидемией, АГ, почечной недостаточностью.
2.2. Физикальное обследование
-
Физикальное обследование рекомендовано для выявления симптомов,
позволяющих оценить наличие и тяжесть других заболеваний, провоцирующих
или осложняющих течение ОКС и способных повлиять на выбор подходов к
лечению, оценить наличие осложнений и помочь в дифференциальной
диагностике [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
2.3. Лабораторные методы исследования
-
У больных с подозрением на ОКСбпST рекомендовано определение уровня
биохимических маркеров повреждения кардиомиоцитов в крови,
предпочтительно сердечного тропонина Т или I с использованием
высокочувствительных методов [1-3].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
Комментарии: Помимо сердечного тропонина клиническое значение
сохраняет только определение массы МВ-КФК (ее уровень в крови после ИМ
снижается быстрее, чем сердечный тропонин, что может позволить точнее
судить о сроках повреждения миокарда и ранних рецидивах ИМ). Преходящее
повышение уровня сердечного тропонина в крови свидетельствует о некрозе
кардиомиоцитов вне зависимости от причины, которая может быть связана
как с первичным ограничением коронарного кровотока, так и другими, в том
числе внесердечными факторами (Приложение Г3). Повышение уровня
сердечного тропонина выше 99-го перцентиля здоровых лиц в условиях,
указывающих на наличие ишемии миокарда, свидетельствует об остром ИМ.
-
Для быстрого исключения ИМбпST рекомендовано использовать протокол с
повторным определением уровня сердечного тропонина высокочувствительным
методом через 3 ч (рисунок 1) [1].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
Рисунок 1 – Алгоритм принятия решений с учетом уровней сердечного
тропонина в крови, определенного высокочувствительными методами,
оцененных при госпитализации и через 3 часа.
Примечания.
* Верхняя граница нормы – 99-й перцентиль значений
показателя у здоровых лиц для данного метода определения;
** величина
изменения зависит от метода определения сердечного тропонина.
-
Для быстрого исключения или подтверждения ИМбпST рекомендовано
использовать протокол с повторным определением сердечного тропонина
высокочувствительным методом через 1 ч (рисунок 2) [1].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
Рисунок 2 – Исключение и подтверждение наличия ИМ с учетом уровней
сердечного тропонина в крови, оцененных при госпитализации и через 1
час.
Примечание. Представлены лабораторные методы определения реагентами
разных фирм, проверенные в рамках данного протокола.
-
Если после двух определений уровня сердечного тропонина в крови
высокочувствительным методом с интервалом в 1 ч ни подтвердить, ни
отвергнуть ИМ не удается, при сохраняющемся клиническом подозрении на
ОКС рекомендовано дополнительное определение через 3-6 ч [1].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
Комментарии: У больных, обратившихся за помощью очень рано (когда
после начала боли прошло не более 1 ч), второе определение уровня
сердечного тропонина в крови следует выполнить через 3 ч. У больных с
нормальным уровнем сердечного тропонина и сохраняющимся клиническим
подозрением на ОКСбпSTследует предусмотреть дополнительные
определения.
2.4. Инструментальные методы исследования
-
У больных с подозрением на ОКС рекомендуется регистрация ЭКГ как
минимум в 12 отведениях в покое [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
Комментарий: О наличии ишемии миокарда свидетельствуют преходящие
подъемы сегмента ST, а также преходящие или стойкие депрессии
сегмента ST(особенно горизонтальные или косонисходящие) как минимум
на 0,05 мВ. Выраженные (≥0,2 мВ) симметричные отрицательные зубцы Т в
прекордиальных отведениях также предполагают наличие острой ишемии
миокарда. К неспецифическим относят смещения сегмента STменее 0,05 мВ
и инверсию зубца Т менее 0,2 мВ.
-
ЭКГ рекомендуется зарегистрировать в течение 10 мин на месте первого
контакта с медицинским работником (как правило, до госпитально) и
безотлагательно интерпретировать квалифицированным врачом [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
-
Если изменения на ЭКГ в 12 отведениях неинформативны, а по клиническим
данным предполагается наличие ишемии миокарда, рекомендуется
использовать дополнительные отведения, такие как V7—V9 и V3R—V4R
.
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
-
При неинформативной ЭКГ у больных с сохраняющимся подозрением на ОКС,
продолжающимися или возобновляющимися симптомами, для выявления
ишемических изменений ЭКГ рекомендуется регистрировать повторно
(например, с интервалами в 15—30 мин в течение первого часа) [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
Примечание: Крайне желательно сопоставить полученную ЭКГ с
зарегистрированной до настоящего ухудшения, особенно у больных с
длительно существующими изменениями на ЭКГ.
-
При неинформативной ЭКГ у больных с сохраняющимся подозрением на ОКС,
продолжающимися или возобновляющимися симптомами, для выявления
ишемических изменений рекомендовано мониторирование ЭКГ в 12 отведениях
с оценкой смещений сегмента ST [1,2].
Уровень убедительности рекомендацийIIb (Уровень достоверности
доказательств В).
-
У больных, госпитализированных с ОКСбпST, рекомендована
трансторакальная эхокардиография (ЭхоКГ) [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: ЭхоКГ необходима для оценки общей и локальной
сократимости левого желудочка (ЛЖ), определения прогноза заболевания и
дифференциальной диагностики.
-
Для выявления ишемии миокарда у больных с подозрением на ОКС, без
возобновляющихся приступов боли в грудной клетке, ишемических изменений
на ЭКГ и с нормальным уровнем сердечного тропонина в крови рекомендовано
выполнение неинвазивного стресс-теста [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
Комментарии: Стресс-тесты с визуализацией предпочтительнее
нагрузочной пробы под контролем ЭКГ.
-
У больных с подозрением на ОКС, недостаточно информативной ЭКГ и/или
нормальным уровнем сердечного тропонина в крови в качестве альтернативы
коронарной ангиографии рекомендуется рассмотреть выполнение
многодетекторной компьютерной томографии коронарных артерий с
внутривенным введением контрастного вещества для исключения коронарной
болезни сердца (и, соответственно, ОКС) [1,2].
Уровень убедительности рекомендацийIIA (Уровень достоверности
доказательств А).
Комментарии: Нормальный результат многодетекторной компьютерной
томографии с контрастированием коронарных артерий у больных с невысокой
вероятностью ИБС позволяет с достаточной надежностью исключить ОКС.
Значение этого метода у больных с имплантированным коронарным стентом
или перенесших операцию коронарного шунтирования (КШ) не определено.
Компьютерная томография позволяет также выявить другие угрожающие жизни
причины боли в грудной клетке.
-
Больным с подозрением на ОКС рекомендована коронарная ангиография
(КАГ). Ее целесообразность и срочность определяется тяжестью проявлений
заболевания и суждением о риске неблагоприятного исхода [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
Комментарии: Основная задача КАГ – определение показаний для
инвазивного лечения и выбор метода реваскуляризации. КАГ может оказаться
полезной для выявления артерии и/или ее участка, ответственных за
развитие данного эпизода ОКС; для подтверждения диагноза ОКС
(обнаружение окклюзирующего или пристеночного тромбоза) или его
исключения (обнаружение интактных артерий становится поводом для поиска
альтернативных причин боли в грудной клетке) с возможностью избежать
ненужного антитромботического лечения; для оценки ближайшего и
отдаленного прогноза, особенно у больных, не подвергнутых
реваскуляризации.
2.5. Стратификация риска
-
Для стратификации риска неблагоприятного исхода у больных с ОКСбпST
рекомендована совокупная оценка анамнеза, клинических данных, ЭКГ,
ЭхоКГ, результатов определения сердечного тропонина в крови, функции
почек (расчетных значений клиренса креатинина или скорости клубочковой
фильтрации) и, если необходимо, методик выявления ишемии миокарда с
помощью визуализации сердца. [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
-
Для стратификации риска неблагоприятного исхода у больных с ОКСбпST
рекомендовано использовать индексы и шкалы [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
Комментарии: Наиболее проста для применения шкала оценки риска
TIMI(Приложение Г5), однако более точно оценить прогноз заболевания
позволяет шкалаGRACE(Приложение Г6). Один из ее вариантов дает
возможность осуществить стратификацию риска при госпитализации, другой —
при выписке из стационара. Новая шкалаGRACE 2,0 характеризует прогноз
заболевания на протяжении ближайших 3 лет без предварительного подсчета
суммы баллов. Еще одной особенностью этой шкалы является возможность
применения у больных с еще неизвестным уровнем креатинина в крови и
классом поKillip. Для использования шкалыGRACE 2,0 необходим
калькулятор, расположенный в сети Интернет по адресу http://www.gracescore.org/WebSite/default.aspx?ReturnUrl=%2f. Шкалы оценки рискаTIMIиGRACEпозволяют не только оценить прогноз заболевания, но и выделить категории больных, нуждающихся в более активном антитромботическом и инвазивном лечении.
-
Для оценки риска крупных кровотечений в стационаре у больных с ОКСбпST
рекомендована шкала CRUSADE (Приложение Г8) [1,2].
Уровень убедительности рекомендацийIIb (Уровень достоверности
доказательств В).
3. Лечение
3.1. Медикаментозная терапия
3.1.1. Обезболивание
-
Для обезболивания рекомендовано внутривенное введение наркотического
анальгетика, предпочтительно морфина** [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: Морфин обладает обезболивающим и анксиолитическим
эффектами, вызывает венодилатацию, может немного уменьшить ЧСС за счет
увеличения тонуса вагуса и понизить АД.
-
Внутривенное введение наркотического анальгетика рекомендовано
рассматривать в случаях, когда болевой синдром, связанный с ишемией
миокарда, сохраняется после приема нитроглицерина**. Дополнительные
основания к применению морфина — выраженное возбуждение, удушье,
признаки застоя в легких [1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств В).
3.1.2. Aнтиишемическое лечение
-
Для облегчения симптомов, связанных с ишемией миокарда, рекомендовано
сублингвальное использование быстродействующих нитратов [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: Больной должен принять под язык таблетку
нитроглицерина**, содержащую 0,3—0,4 мг действующего вещества, и при
необходимости повторить этот прием дважды с интервалом в 5 мин. После
этого следует оценить целесообразность начала внутривенной инфузии
нитратов.
-
Внутривенная инфузия нитратов рекомендована при сохранении симптомов
ишемии миокарда, а также у больных с возобновляющейся стенокардией, при
признаках СН или неконтролируемой артериальной гипертензии (АГ) [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: При внутривенном введении доза нитратов осторожно
титруется под контролем АД до исчезновения или хотя бы существенного
уменьшения симптомов (стенокардия и одышка) или до снижения
систолического АД на 10—15% при исходно нормальном АД и на 25—30% при АГ
(но не ниже 95 мм рт. ст.). Увеличению дозы нитратов может
препятствовать возникновение выраженной головной боли или артериальной
гипотонии.
-
Применение нитратов рекомендовано при подозрении на вазоспастическую
стенокардию, а также у больных с доказанной вазоспастической
стенокардией [1,2].
Уровень убедительности рекомендацийIIa(Уровень достоверности
доказательств B).
-
Нитраты не рекомендуются у больных с артериальной гипотонией, а также
у недавно принявших ингибитор фосфодиэстеразы V (силденафил или
варденафил в ближайшие 24 ч, тадалафил — в ближайшие 48 ч) [1,2].
Уровень убедительности рекомендацийIII (Уровень достоверности
доказательств В).
-
Прием внутрь бета-адреноблокаторов, не обладающих внутренней
симпатомиметической активностью, рекомендовано начать с первых часов
лечения ОКСбпST и продолжить неопределенно долго в дальнейшем, если нет
противопоказаний [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
Комментарии: Лечение бета-адреноблокаторами (в особенности их
внутривенное введение) не следует начинать при наличии СН (включая
признаки низкого сердечного выброса), повышенной опасности развития
кардиогенного шока (сочетание возраста >70 лет, ЧСС >110 мин–1,
систолического АД <120 мм рт. ст., длительного срока после возникновения
ИМ), продолжительности интервалаPQ>0,24 с, АВ-блокад 2-й или
3-й степени без установленного электрокардиостимулятора, сохраняющемся
бронхоспазме. Бронхиальная астма и хроническая обструктивная болезнь
легких без сохраняющегося бронхоспазма не являются абсолютными
противопоказаниями к бета-адреноблокаторам. В этих случаях
преимущества — за кардиоселективными бета-адреноблокаторами и начинать
лечение следует с низких доз.
-
Если в начале лечения ОКСбпST применить бета-адреноблокаторы не
удается из-за противопоказаний, рекомендовано регулярно оценивать
состояние больного надо и при исчезновении ограничивающих факторов
начать титровать дозу одного из препаратов этой группы [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
У больных, которые раньше получали бета-адреноблокаторы, их прием
рекомендовано продолжить, если нет выраженной СН [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
Комментарии: У стабилизированных больных с СН и фракцией выброса
(ФВ) ЛЖ < 40% рекомендуется продолжить применение или начать
использовать один из трех бета-адреноблокаторов: метопролола с
замедленным высвобождением действующего вещества, карведилол или
бисопролол, и при хорошей переносимости стремиться достичь целевых доз,
обеспечивающих благоприятное влияние на прогноз.
* Если необходим быстрый и контролируемый симптоматический эффект
(сохраняющаяся выраженная ишемия миокарда, АГ, тахиаритмия,
злокачественные желудочковые нарушения ритма), первую дозу
бета-адреноблокатора рекомендовано ввести внутривенно [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
-
Бета-адреноблокаторы не рекомендуется использовать при подозрении на
вазоспастическую стенокардию или на фоне действия кокаина [1,2].
Уровень убедительности рекомендацийIIa (Уровень достоверности
доказательств В).
-
Блокаторы кальциевых каналов рекомендованы у больных с сохраняющейся
или возобновляющейся ишемией миокарда, когда бета-адреноблокаторы
недостаточно эффективны, противопоказаны или дают неприемлемые побочные
эффекты [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: Длительное применение блокаторов кальциевых каналов
стоит рассматривать, когда реваскуляризация миокарда невозможна или
после нее сохраняется ишемия миокарда.
-
При наличии противопоказаний к бета-адреноблокаторам в качестве
альтернативы для первоначального лечения ОКСбпST рекомендовано
использование дилтиазема или верапамила, если у больного отсутствует
клинически значимая сократительная дисфункция ЛЖ, нет повышенного риска
кардиогенного шока, продолжительность интервала PQ на ЭКГ не превышает
0,24 с и нет АВ-блокады 2-й или 3-й степени без функционирующего
искусственного водителя ритма сердца [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
-
Пероральный прием дилтиазема или верапамила рекомендован при
возобновляющейся ишемии миокарда у больных, получающих надлежащие дозы
бета-адреноблокаторов и нитратов и не имеющих противопоказаний [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
-
Дилтиазем, верапамил или длительно действующие производные
дигидропиридина рекомендованы при подозрении на вазоспастическую
стенокардию, а также у больных с доказанной вазоспастической
стенокардией [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
-
Не рекомендуется широкое применение короткодействующих препаратов
нифедипина, которые в любом случае нельзя назначать без одновременного
приема бета-адреноблокатора [1,2].
Уровень убедительности рекомендацийIII (Уровень достоверности
доказательств B).
Комментарии: Длительно действующие производные дигидропиридина
(амлодипин, фелодипин) могут быть полезными у больных пожилого возраста
с систолической АГ в периоде реконвалесценции, однако они малоизучены
при ОКСбпST.
3.1.3. Прочее неантитромботическое лечение
-
Оксигенотерапия рекомендована при насыщении крови кислородом <90%,
особенно в сочетании с одышкой, цианозом и другими проявлениями
сердечно-легочной недостаточности [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
Комментарии: Роль оксигенотерапии у больных с ОКСбпST, не имеющих
артериальной гипоксемии, не ясна.
-
Прием ингибиторов ангиотензинпревращающего фермента (АПФ)
рекомендовано продолжить или начать и продолжать неопределенно долго при
остром ИМ, сочетающемся с СН, у больных с ФВ ЛЖ <40%, артериальной
гипертонией (АГ), сахарным диабетом или стабильным хроническим
заболеванием почек, если нет противопоказаний [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Ингибиторы АПФ рекомендовано продолжить или начать и продолжать
неопределенно долго у всех больных с ИМ, не имеющих противопоказаний
[1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств А).
Комментарии: У больных с острым ИМ титрование дозы ингибиторов АПФ
следует начать в первые 24 ч после стабилизации гемодинамики, хотя при
этом есть опасность возникновения артериальной гипотонии и нарушения
функции почек. При повышенном риске осложнений разумно первоначально
использовать препараты с коротким периодом полувыведения (например,
каптоприл), а при исходно нарушенной функции почек дождаться ее
стабилизации и после начала использования ингибиторов АПФ или блокаторов
рецепторов ангиотензина контролировать уровень креатинина в крови. При
ИМ, ХСН с ФВ ЛЖ <40% рекомендуется использовать целевые дозы препаратов,
оказывающих положительное влияние на прогноз (Приложение Г8).
-
При непереносимости ингибиторов АПФ у больных с СН или ИМ и ФВ ЛЖ <40%
рекомендованы блокаторы рецепторов ангиотензина [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Блокаторы рецепторов ангиотензина рекомендованы у широкого круга
больных ОКСбпST, которые не переносят ингибиторы АПФ [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств В).
-
У больных с ИМ при ФВ ЛЖ ≤40% в сочетании с СН или сахарным диабетом,
не имеющих существенного снижения функции почек (уровень креатинина в
крови > 2,5 мг/дл у мужчин или > 2,0 мг/дл у женщин) и гиперкалиемии
(уровень калия в крови >5,0 ммоль/л), в добавление к терапевтическим
дозам ингибиторов АПФ и бета-адреноблокаторов рекомендовано применение
блокатора рецепторов альдостерона (предпочтительно эплеренона) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
Нестероидные противовоспалительные средства (за исключением низких доз
ацетилсалициловой кислоты (АСК)** в качестве антиагреганта) не
рекомендованы при ОКСбпST из-за неблагоприятного влияния на прогноз
[1,2].
Уровень убедительности рекомендаций III (Уровень достоверности
доказательств В).
-
Уровень липидов в крови натощак при ОКСбпST рекомендовано определить,
как можно быстрее, предпочтительно в первые 24 ч после госпитализации
[1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств С).
-
У всех больных с ОКСбпST рекомендовано начать или продолжить лечение
высокой дозой статинов (в частности, аторвастатином** в суточной дозе
80 мг) вне зависимости от исходного уровня холестерина, если к ним нет
противопоказаний если к ним нет противопоказаний и высокие дозы статинов
хорошо переносятся [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
3.1.4. Антитромботическая терапия
-
При отсутствии противопоказаний АСК** в дозе 75-100 мг 1 раз в сутки
рекомендована всем больным с ОКСбпST неопределенно долго [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
Комментарии: Для достижения быстрого эффекта рекомендуется
однократная нагрузочная доза АСК** 150—300 мг. Для тех, кто не может
проглотить таблетку, возможно внутривенное введение 150 мг АСК** (эта
доза эквивалентна 300 мг, даннымper os).
-
У всех больных с ОКСбпST в добавление к АСК** рекомендован ингибитор
Р2Y12-рецепторов тромбоцитов (двойная антитромбоцитарная терапия –
ДАТТ), если нет противопоказаний (чрезмерный риск серьезных
кровотечений) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
Комментарии: При неинвазивном лечении следует назначить ингибитор
Р2Y12-рецепторов после того, как диагноз будет подтвержден. Единой
точки зрения о целесообразности применения ингибитора Р2Y12-рецепторов
до диагностической КАГ в случаях, когда планируется раннее инвазивное
лечение ОКСбпST, нет.
-
Тикагрелор (нагрузочная доза 180 мг, поддерживающая — 90 мг 2 раза в
сутки) при отсутствии противопоказаний (внутричерепное кровоизлияние в
анамнезе, продолжающееся кровотечение) в добавление к АСК** рекомендован
всем больным со средним и высоким риском развития ишемических событий (в
частности, с повышенным уровнем сердечного тропонина в крови), вне
зависимости от начальной тактики лечения и предшествующего использования
клопидогрела** [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
Клопидогрел** (нагрузочная доза 300-600 мг, поддерживающая — 75 мг
1 раз в сутки) в добавление к АСК** рекомендован больным, которые не
могут получить тикагрелор или нуждаются в приеме пероральных
антикоагулянтов [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
У больных с ОКСбпST рекомендовано продолжать ДАТТ в течение 1 года вне
зависимости от тактики лечения и типа установленного стента, если нет
противопоказаний (в частности, чрезмерного риска кровотечений) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Использования ДАТТ более 1 года рекомендовано у отдельных больных с
высоким риском тромботических осложнений и низким риском кровотечений
[1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств А).
Комментарии: Имеются указания, что у больных высокого риска,
переживших первый год лечения без осложнений, продление ДАТТ (сочетание
АСК** с тикагрелором в дозе 60 мг 2 раза в сутки или клопидогрелом** в
дозе 75 мг 1 раз в сутки) более 1 года существенно снижает количество
ишемических событий. Однако при этом отмечено достоверное увеличение
частоты крупных кровотечений.
-
Преждевременное прерывание антитромбоцитарной терапии не рекомендуется
[1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
В случаях, когда нельзя отложить хирургическое вмешательство или
возникли геморрагические осложнения, рекомендовано продолжать ДАТТ как
минимум 1 месяц после установки голометаллических стентов (ГМС) и как
минимум 3 месяца после установки стентов, выделяющих лекарства (СВЛ),
второго поколения [1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств С).
Комментарии: В подобных ситуациях оперативное лечение следует
проводить в многопрофильных стационарах с возможностью проведения КАГ и
ЧКВ в случаях возникновения периоперационного ИМ.
-
У больных с высоким риском кровотечений рекомендовано продолжать ДАТТ
как минимум 1 месяц после установки ГМС и 3-6 месяцев после установки
СВЛ [1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств А).
Комментарии: Если прерывание ДАТТ является абсолютно необходимым,
следует иметь в виду, что альтернативного более безопасного варианта
профилактики тромбоза стента нет. По мере возможности прием АСК**
следует продолжить, так как отмена обоих препаратов еще больше повышает
риск тромбоза стента.
-
Перед неургентным крупным хирургическим вмешательством тикагрелор или
клопидогрел** рекомендовано отменить за 5 суток, если больной не
относится к группе высокого риска возникновения ишемических осложнений
[1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств С).
Комментарии: При отсутствии возможности выдержать указанные сроки
решение об оперативном лечении следует принимать консилиумом врачей
разных специальностей, который должен оценить риски кровотечения и
отмены ДАТТ, а также учесть тип хирургического вмешательства, риск
рецидива ишемии миокарда, степень поражения коронарных артерий, время,
прошедшее от начала ОКС и ЧКВ, характеристику установленных стентов. О
последствиях преждевременного прерывания ДАТТ следует помнить и у
больных с ОКСбпSTс консервативной тактикой лечения. При хирургических
вмешательствах с низким риском кровотечения не следует досрочно
прерывать ДАТТ.
-
У больных, получающих ДАТТ, с высоким риском желудочно-кишечного
кровотечения (кровотечение или язва ЖКТ в анамнезе, прием НПВС,
антикоагулянтов, кортикостероидов, а также имеющие как минимум два из
нижеперечисленных факторов риска: возраст ≥ 65 лет, диспепсия,
гастроэзофагеальный рефлюкс, Helicobacter pylori, хроническое
употребление алкоголя) рекомендовано назначение ингибиторов протонного
насоса [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
При широком применении ДАТТ ингибиторы ГП IIb/IIIa-рецепторов
тромбоцитов рекомендованы в основном при тромботических осложнениях ЧКВ
[1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств C).
Комментарии: Основным осложнением, ограничивающим применение
ингибиторы ГПIIb/IIIa-рецепторов тромбоцитов, являются кровотечения.
Факторы, способствующие передозировке препаратов, — пожилой возраст,
женский пол, почечная недостаточность, малая масса тела, сахарный диабет
и ХСН. Применение ингибиторов ГПIIb/IIIa-рецепторовтромбоцитов
может вызывать тромбоцитопению. Ингибиторы ГПIIb/IIIa-рецепторов
тромбоцитов должны использоваться вместе с антиагрегантами и
антикоагулянтами.
-
Применение парентеральных антикоагулянтов рекомендовано с момента
постановки диагноза ОКСбпST [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
Комментарии: У больных, получающих антагонисты витамина К с МНО >2,0
(2,5 при ЧКВ), прием подобранной дозы препарата следует продолжить;
дополнительного парентерального введения антикоагулянтов не требуется. У
принимающих пероральные антикоагулянты прямого действия в срок приема
очередной дозы следует перейти на парентеральное введение
антикоагулянтов.
-
При выборе парентерального антикоагулянта рекомендовано учитывать риск
возможных ишемических осложнений и кровотечений [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
Фондапаринукс натрия (2,5 мг в сутки подкожно) рекомендован вне
зависимости от тактики лечения обладает наиболее благоприятным профилем
эффективности и безопасности [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
Эноксапарин натрия** (1 мг/кг подкожно каждые 12 ч) вызывает больше
кровотечений, чем фондапаринукс натрия, и рекомендован, когда
фондапаринукс натрия недоступен [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
Комментарии: Если больной получал эноксапарин натрия** до ЧКВ, его
следует продолжить и во время процедуры.
-
У больных, не получивших парентеральные антикоагулянты до КАГ,
рекомендовано внутривенное введение нефракционированного гепарина
(НФГ)** (болюс 70-100 ЕД/кг или 50-70 ЕД/кг при одновременном применении
антагонистов ГП IIb/IIIa-рецепторов) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
После завершения ЧКВ введение антикоагулянтов рекомендовано
прекратить, если к ним нет иных показаний [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
-
При неинвазивном лечении ОКСбпST рекомендовано парентеральное введение
антикоагулянтов вплоть до выписки, но не менее 48 часов и не более 8
суток [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Переход с НФГ** на эноксапарин натрия** и обратно не рекомендован, так
как это повышает риск кровотечений [1,2].
Уровень убедительности рекомендаций III (Уровень достоверности
доказательств С).
-
У больных, получающих фондапаринукс натрия, во время ЧКВ рекомендовано
ввести болюс НФГ** в дозе 70-85 ЕД/кг (при одновременного применения
антагонистов ГП IIb/IIIa-рецепторов величина болюса 50-60 ЕД/кг) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
Бивалирудин (внутривенно болюс 0,75 мг/кг и инфузия 1,75 мг/кг/ч)
рекомендован для антитромботической поддержки ЧКВ в качестве
альтернативы комбинации НФГ** и антагонистов ГП IIb/IIIa-рецепторов
тромбоцитов. Инфузию рекомендовано начинать одновременно с ЧКВ и
продолжать до 4 ч после его завершения [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств В).
-
У больных с ИМбпST, получающих АСК** и клопидогрел**, не нуждающихся в
длительном использовании антикоагулянтов, имеющих высокий риск
ишемических осложнений и низкий риск кровотечений (как минимум без
инсульта/транзиторной ишемической атаки в анамнезе), после прекращения
лечения парентеральными антикоагулянтами рекомендовано применение
ривароксабана** в дозе 2,5 мг 2 раза в сутки на срок до 1 года [1].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств В).
-
Тройная антитромботическая терапия, состоящая из АСК**, клопидогрела**
и пероральных антикоагулянтов, рекомендована при необходимости
длительного применения антикоагулянтов (фибрилляция предсердий при
наличии ≥2 баллов по шкале CHA2DS2-VASc, механические протезы
клапанов сердца, тромбоз полости ЛЖ, недавние тромбоз глубоких вен или
тромбоэмболия легочных артерий) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
Комментарии: Тройная антитромботическая терапия приводит к
существенному увеличению риска кровотечений, поэтому ее длительность
должна быть максимально сокращена. У больных с фибрилляцией
предсердий для оценки риска инсульта и кровотечений рекомендуется
использовать шкалы_CHA2DS2-VAScиHAS-BLED.Доза
антагонистов витамина К в составе тройной антитромботической терапии
должна быть минимально эффективной (МНО 2,0-2,5). Применение пероральных
антикоагулянтов прямого действия после ОКС малоизучено и их нельзя
использовать у больных с механическими протезами клапанов сердца и при
гемодинамически значимом митральном стенозе. Для защиты желудка при
назначении тройной терапии разумно использовать ингибиторы протонного
насоса.
-
Тикагрелор в составе тройной антитромботической терапии не
рекомендуется [1,2].
Уровень убедительности рекомендаций III (Уровень достоверности
доказательств C).
-
У больных с ИМпST и фибрилляцией предсердий, подвергнутых ЧКВ,
длительность и состав антитромботической терапии рекомендовано
определять с учетом риска тромбоэмболических осложнений и кровотечений
[1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств C).
-
При низком риске кровотечений вне зависимости от типа установленного
стента рекомендована длительность тройной антитромботической терапии
6 месяцев. У больных с высоким риском кровотечений рекомендована
длительность тройной антитромботической терапии 1 месяц. В последующем
вплоть до 1 года рекомендовано сочетание перорального антикоагулянта и
одного антиагреганта (клопидогрела** или АСК**) (рисунок 3) [1].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств C).
-
У ряда больных с высоким риском кровотечений и низким риском
ишемических осложнений вместо тройной антитромботической терапии
рекомендовано сочетание перорального антикоагулянта и клопидогрела**
[1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств В).
-
При проведении ЧКВ у больных, получающих пероральные антикоагулянты
прямого действия или антагонисты витамина К при значениях МНО <2,5,
рекомендовано дополнительное введение обычных доз НФГ** вне зависимости
от времени приема последней дозы перорального антикоагулянта. Лечение
пероральными антикоагулянтами рекомендовано возобновить после завершения
ЧКВ [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств C).
Комментарий: У больных, получающих антагонисты витамина К, при более
высоких значениях МНО парентерального введения антикоагулянты во время
ЧКВ не требуется.
-
У больных, получающих пероральные антикоагулянты, при КАГ и ЧКВ
рекомендовано использовать лучевой доступ [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств A).
-
У больных, получающих пероральные антикоагулянты, рекомендовано
использовать СВЛ нового поколения [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств B).
-
Больным с ОКСбпST, постоянно принимающим пероральные антикоагулянты,
при консервативной тактике лечения в течение года рекомендуется
комбинация антикоагулянта с одним антитромбоцитарным препаратом
(клопидогрелом** или АСК**) [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств C).
Рисунок 3 — Алгоритм выбора антитромботической терапии у больных с
ОКСбпST и фибрилляцией предсердий (ФП).
Примечания. ОАК – пероральные антикоагулянты, А – АСК**, К –
клопидогрел**. При коронарном стентировании у больных с низким риском
инсульта (сумма баллов по шкале CHA2DS2-VASc 1 у мужчин или 2 у
женщин) альтернативой тройной антитромботической терапии может служить
сочетание АСК** с клопидогрелом** (без использования ОАК).
-
при низком риске тромбоза стента возможно использование сочетания ОАК
и клопидогрела** (без одновременного приема АСК**);
# при очень высоком ишемическом риске можно рассмотреть продление
тройной антитромботической терапии вплоть до 1 года (имплантация
стентов, выделяющих лекарство, первой генерации, стентирование ствола
левой коронарной артерии, проксимального стеноза ПМЖК, бифуркационного
стеноза, повторный ИМ, большая сумма баллов по шкале GRACE и другие);
** при очень высоком риске коронарных осложнений возможно продление
двойной антитромботической терапии за пределы 1 года (например, при
стентировании ствола левой коронарной артерии, проксимального
бифуркационного стеноза, при повторном ИМ).
3.2. Хирургическое лечение
-
У больных с ОКСбпST и признаками очень высокого риска неблагоприятного
исхода рекомендовано проведение КАГ в пределах 2 ч от поступления с
намерением выполнить реваскуляризацию миокарда [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: К критериям очень высокого риска относятся
гемодинамическая нестабильность или кардиогенный шок; повторяющаяся или
продолжающаяся боль в грудной клетке, рефрактерная к медикаментозному
лечению; угрожающие жизни желудочковые аритмии или остановка
кровообращения; острая сердечная недостаточность с сохраняющимися
стенокардией или смещениями сегмента ST на ЭКГ; повторные динамические
изменения сегмента ST или зубца T, особенно преходящие подъемы
сегмента ST.Неотложная инвазивная тактика должна быть реализована у
таких больных независимо от уровня сердечных маркеров, изменений ЭКГ и
количества баллов по различным шкалам риска. Больницы без возможности
выполнить экстренное ЧКВ должны переводить таких больных в инвазивные
центры в неотложном порядке. Больные, пришедшие в сознание после
устранения остановки кровообращения, должны подвергнуться немедленной
КАГ. Больным в коме, сохраняющейся, несмотря на восстановление
кровообращения, требуется мультидисциплинарное консультирование и
дообследование, если это возможно, с целью исключения некоронарных
причин остановки кровообращения. Сразу вслед за этим, при отсутствии
явных некоронарных причин, им следует выполнить КАГ. Для большинства
больных может быть достаточно ЧКВ в области симптом-связанного стеноза.
Оптимальным методом реваскуляризации у больных с шоком считается ЧКВ с
восстановлением полноценного кровотока по всем измененным и доступным
для ЧКВ артериям. При невозможности выполнить ЧКВ следует рассматривать
выполнение операции КШ, которое является методом выбора при наличии
механических осложнений ИМ. Значение баллонной контрпульсации у этих
больных в настоящее время оспаривается, но считается оправданным при
механических осложнениях ИМ. У отдельных больных для стабилизации
состояния могут быть применены экстракорпоральная мембранная оксигенация
и имплантируемые вспомогательные устройства для ЛЖ.
-
У больных с ОКСбпST и признаками высокого риска неблагоприятного
исхода рекомендовано проведение КАГ в пределах 2-24 ч от поступления с
намерением выполнить реваскуляризацию миокарда [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
Комментарии: К критериям высокого риска относятся подъем или снижение
уровня сердечного тропонина в крови, соответствующие критериям ИМ;
динамические изменения сегмента STили зубца T(с симптомами или без
них); риск по шкалеGRACEвыше 140 баллов. У больных этой категории
не должно быть признаков очень высокого риска при поступлении или в ходе
наблюдения в стационаре. В последнем случае КАГ должна быть выполнена в
неотложном режиме. Стационары без возможностей для выполнения ЧКВ должны
переводить таких больных в инвазивные центры.
-
У больных с ОКСбпST и признаками умеренного риска неблагоприятного
исхода рекомендовано проведение КАГ в пределах 24-72 ч от поступления с
намерением выполнить реваскуляризацию миокарда [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
Комментарии: К критериям умеренного риска относятся сахарный диабет;
почечная недостаточность (СКФ ниже 60 мл/мин/1,73 м2); ФВ ЛЖ <40% или
застойная сердечная недостаточность; ранняя постинфарктная стенокардия;
недавнее ЧКВ; операция КШ в прошлом; риск по шкалеGRACEот 109 до
140 баллов; повторение симптомов или ишемии при неинвазивном
обследовании. Это время не может быть превышено даже тогда, когда для
проведения КАГ (и последующего вмешательства) требуется перевод в другой
стационар.
-
У больных с ОКСбпST без повторения симптомов и без критериев очень
высокого, высокого и умеренного риска неблагоприятного исхода
рекомендовано неивазивное лечение. Для окончательного решения об
инвазивной тактике (выполнение КАГ до выписки из стационара и
реваскуляризация по ее итогам) рекомендовано выполнить стресс-тест,
оптимально с визуализацией миокарда или с оценкой его сократимости
[1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
-
У большинства больных с односоcудистым поражением рекомендовано
выполнять ЧКВ на «виновном» стенозе (окклюзии) сразу после
диагностической КАГ. У больных с многососудистым поражением выбор метода
реваскуляризации требует специального обсуждения с учетом клинического
состояния больного, его предпочтений, распространенности коронарного
атеросклероза и ангиографических данных. При выборе метода рекомендовано
использовать индекс SYNTAX [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств С).
Комментарии: Вопрос о выполнении полной или частичной, одномоментной
или поэтапной реваскуляризации у каждого больного решается индивидуально
на основе на оценки клинического состояния больного с учетом
сопутствующих болезней, особенностей коронарной анатомии, функции ЛЖ,
возможностей конкретного учреждения и предпочтений больного.
-
При ОКСбпST рекомендовано выполнять ЧКВ со стентированием
предпочтительнее, а не баллонную ангиопластику [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
-
При ОКСбпST СВЛ второго поколения рекомендовано использовать вместо
ГМС [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств А).
-
При ОКСбпST у больных с планируемой из-за высокого риска кровотечений
непродолжительной ДАТТ (в течение 1 месяца) СВЛ второго поколения
рекомендовано предпочесть ГМС.
Уровень убедительности рекомендацийIIb (Уровень достоверности
доказательств В).
-
В качестве предпочтительного для КАГ и ЧКВ рекомендуется доступ через
лучевую артерию. Обязательное условие — освоенность этого доступа в
учреждении, оказывающем помощь больным с ОКСбпST [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Больных с ОКСбпST и гемодинамической нестабильностью, продолжающейся
ишемией миокарда, поражением коронарных артерий с очень высоким риском
рекомендовано прооперировать как можно скорее, не дожидаясь
восстановления функции тромбоцитов после отмены блокатора
P2Y12-рецепторов тромбоцитов [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
-
У всех остальных больных операцию КШ рекомендовано выполнить через
несколько дней на фоне относительной стабилизации и отмены блокатора
P2Y12-рецепторов тромбоцитов (у больных без признаков продолжающейся
ишемии через 5 дней после отмены тикагрелора или клопидогрела**) [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств В).
-
При укорочении временного интервала между отменой блокатора
P2Y12-рецепторов тромбоцитов и операцией КШ рекомендовано рассмотреть
оценку функции тромбоцитов [1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств В).
-
Прием АСК** рекомендовано продолжать до операции КШ [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
Комментарии: Исключение составляют больные с особенно высоким риском
тяжелой периоперационной кровопотери, например, с повторным КШ или с
комбинированными, сложными операциями. Сюда же следует отнести больных,
отказывающихся от переливания препаратов крови. Таким пациентам нужно
прервать прием АСК** за 3—5 дней до операции.
-
Лечение АСК** рекомендовано возобновить через 6-24 ч после окончания
операции КШ [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
Комментарий: У больных с непереносимостью АСК** в эти сроки должен
быть назначен клопидогрел** в нагрузочной дозе 300 мг.
-
У больных с недавней установкой коронарного стента или неполной
реваскуляризацией рекомендовано возобновить прием блокатора
P2Y12-рецепторов тромбоцитов, как только это станет возможно, исходя
из риска послеоперационных кровотечений [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств С).
3.3. Ведение больных в стационаре
-
Больных с несомненным ОКСбпST или с подозрением на него рекомендовано
срочно госпитализировать (предпочтительно бригадой скорой медицинской
помощи) в блок (палату) интенсивной терапии для лечения кардиологических
больных стационара, в котором возможно инвазивное лечение ОКС [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
-
Осуществлять интенсивное наблюдение за больными с симптомами ОКС, не
имеющих признаков ишемии миокарда на ЭКГ, рекомендовано, пока не будет
оценена динамика изменений ЭКГ и на основании повторного определения
уровня сердечного тропонина в крови не будет исключен ИМбпST [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств В).
-
У больных с подозрением на ОКС, с нормальной ЭКГ в динамике и
нормальным уровнем сердечного тропонина в ближайшие 72 ч рекомендовано
выполнить нагрузочный тест под контролем ЭКГ либо стресс-тест с
использованием ЭхоКГ или визуализацией перфузии миокарда [1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств С).
Комментарии: При отсутствии указаний на ИБС в анамнезе могут быть
достаточно рано выполнены многодетекторная компьютерная томография с
контрастированием коронарных артерий или радиоизотопное определение
перфузии миокарда в покое с использованием технеция-99m.
-
В период ожидания результатов диагностических тестов, оценивающих
наличие ИБС, рекомендовано использование АСК**, короткодействующих
нитратов по потребности и других лекарственных средств при наличии
показаний (например, бета-адреноблокаторов) [1,2].
Уровень убедительности рекомендаций IIb(Уровень достоверности
доказательств C).
-
Пока наличие ИМбпST не будет подтверждено или опровергнуто,
рекомендовано осуществлять постоянное мониторирование ритма сердца
[1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
-
У гемодинамически стабильных больных с ИМбпST, не имеющих серьезных
аритмий, с ФВ ЛЖ ≥40%, без критических стенозов крупных КА или неудачной
попытки реваскуляризации миокарда рекомендовано мониторирование ритма
сердца в палате интенсивной терапии продолжительностью до 24 ч или до
выполнения ЧКВ (если оно произойдет раньше). В остальных случаях
рекомендовано продлить пребывание в палате интенсивной терапии [1,2].
Уровень убедительности рекомендаций IIa (Уровень достоверности
доказательств С).
-
Мониторирование ритма сердца рекомендовано у отдельных больных с
нестабильной стенокардией, не имеющих признаков продолжающейся ишемии
миокарда, в случаях, когда есть подозрение на спазм коронарных артерий
или симптомы не позволяют исключить наличие аритмии [1,2].
Уровень убедительности рекомендаций IIи (Уровень достоверности
доказательств C).
Комментарии: Больные с нестабильной стенокардией, без сохраняющихся
или возобновляющихся симптомов, не имеющие других факторов риска
неблагоприятного течения заболевания, могут быть выписаны по окончании
периода оценки риска. Больные с ОКСбпST, обратившиеся за помощью в
ранние сроки после возникновения симптомов, без выраженного повышения
уровня сердечного тропонина в крови, с нормальной ФВ ЛЖ и единственным
стенозом в КА, успешно устраненным при ЧКВ, могут быть выписаны из
стационара уже на следующий день. Наличие многососудистого
атеросклероза, когда полной реваскуляризации миокарда сразу (или вообще)
добиться не удается, осложнений (например, сердечной недостаточности),
тяжелого заболевания сердца, выраженной сопутствующей патологии, острого
обширного некроза миокарда или преклонный возраст больного указывают на
необходимость более длительного лечения в стационаре, продолжительность
которого должна быть максимально индивидуализирована.
3.4. Особые группы больных
3.4.1. Сахарный диабет
-
У больных сахарным диабетом рекомендуется принимать во внимание более
высокий риск развития контраст-индуцированной нефропатии, что необходимо
учитывать при определении показаний к проведению исследований с
введением рентгеноконтрастных препаратов, выборе их объема, а также при
принятии решения об использовании активной профилактики (гидратация),
когда это позволяет состояние больного [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
Комментарий: Имеются данные, что усугубления поражения почек можно с
более высокой вероятностью ожидать, если больной получает метформин**.
Поэтому рекомендуют прекратить его прием в течение 2—3 суток после
контрастирования коронарных артерий и не возобновлять до возвращения
функции почек к исходному уровню.
-
Диагноз сахарного диабета при поступлении определяется на основании
обычных критериев (уровень глюкозы натощак ≥7 ммоль/л) или уровня
гликированного гемоглобина (HbAlc ≥6,5%) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
Комментарий: В некоторых случаях ближе к выписке с диагностической
целью оправдано проведение нагрузки с глюкозой.
-
При ОКС не рекомендовано стремятся к снижению содержания глюкозы в
крови менее 7-8 ммоль/л и менять обычную для больной терапии, если она
≤10 ммоль/л [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
Комментарий: Особенно осторожно снижать уровень гликемии следует у
пожилых лиц с давним диабетом, в том числе у пациентов, находящихся на
лечении инсулином. Очень высокие цифры гликемии (> 20-25 ммоль/л)
требуют, как правило, введения инсулина, в том числе и внутривенно. В
последующем, после стабилизации состояния, возможно возвращение к
обычной для пациента противодиабетической терапии, в том числе отказ от
инъекций инсулина и переход на прием пероральных препаратов.
-
У больных с ОКСбпST и сахарным диабетом рекомендована ранняя
инвазивная тактика лечения [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
Комментарий: Есть основания предполагать, что при многососудистом
поражении после стабилизации состояния операция КШ — предпочтительный
метод реваскуляризации в этой группе больных. Важное условие
предпочтительности такого метода лечения — опытная бригада хирургов.
-
При ЧКВ рекомендуются СВЛ [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
Комментарий: Особенно хорошие результаты (по стабильности
сопоставимые, по некоторым данным, с результатами КШ) получены при
использовании современных СВЛ.
-
У больных с ОКСбпST и сахарным диабетом рекомендована такая же
медикаментозная терапия (в том числе антитромботическая) как у больных
без диабета, при условии тщательного контроля и учета состояния функции
почек [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
3.4.2. Хроническая болезнь почек
-
Функцию почек рекомендовано определить у всех больных с ОКСбпST [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
-
При хронической болезни почек рекомендовано выбирать дозу
лекарственных средств с учетом выраженности почечной недостаточности
[1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
-
При выраженной почечной недостаточности хронической болезни почек
рекомендовано использовать НФГ** и антагонисты витамина К (при
определенном клиренсе креатинина/СКФ другие антикоагулянты
противопоказаны) [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
-
При хронической болезни почек рекомендовано уделять особое внимание
профилактике контраст-индуцированной нефропатии [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств С).
Комментарий: Это относится как к «экономии» контрастных препаратов
при КАГ и ЧКВ (<4 мл контраста на 1 кг массы тела), так и к гидратации
изотоническим раствором хлорида натрия внутривенно, которая, если
позволяет время, начинается за 12 ч до начала манипуляции и продолжается
в течение суток, а иногда и больше, после ее окончания.
-
При ЧКВ у больных с хронической болезнью почек рекомендованы
современные СВЛ, которые предпочтительнее ГМС [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств В).
4. Реабилитация
-
Рекомендовано включение больных, перенесших ОКСбпST, в программы по
вторичной профилактике и реабилитации [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
Комментарий: Правильно построенная программа физической и
психологической реабилитацииспособствует повышению приверженности к
медикаментозному лечению и мероприятиям по изменению образа жизни,
включающим диету, регулярные физические нагрузки и отказ от курения.
После определения индивидуальной переносимости физической нагрузки и
оценки связанного с ней риска рекомендуется разработать программу
реабилитации, при возможности включающую регулярные аэробные физические
нагрузки (тренировки) как минимум 3 раза в неделю продолжительностью как
минимум по 30 мин. Больных с малоподвижным образом жизни следует активно
стимулировать к началу программ физической реабилитации с нагрузками
небольшой интенсивности.
5. Профилактика
-
После ОКСбпST рекомендована модификация факторов риска и изменение
стиля жизни (диета, адекватная физическая нагрузка), отказ от курения и
неопределенно долгое (при отсутствии побочных эффектов фактически
пожизненное) использование несколько групп лекарственных средств [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Рекомендовано изменение стиля жизни, включая отказ от курения,
соблюдение диеты и режима физической активности как продолжение
адекватной программы физической и психологической реабилитации [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
-
Рекомендован неопределенно долгий прием АСК*** в дозе 75-100 мг 1 раз в
сутки [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
В первых 1 год рекомендовано продолжить прием тикагрелора в дозе 90 мг
2 раза в сутки или клопидогрела** 75 мг 1 раз в сутки [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
У больных с высоким риском тромботических и низким риском
геморрагических осложнений рекомендовано использовать ДАТТ более 1 года
[1,2].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств А).
Комментарии: Имеются указания, что у больных высокого риска,
переживших первый год лечения без осложнений, продление ДАТТ (сочетание
АСК** с тикагрелором в дозе 60 мг 2 раза в сутки или клопидогрелом** в
дозе 75 мг 1 раз в сутки) более 1 года существенно снижает количество
ишемических событий. Однако при этом отмечено достоверное увеличение
частоты крупных кровотечений.
-
У больных с высоким риском тромботических и низким риском
геморрагических осложнений рекомендовано к АСК** и клопидогрелу** на
срок до 1 года добавить ривароксабан** в дозе 2,5 мг 2 раза в сутки [1].
Уровень убедительности рекомендаций IIb (Уровень достоверности
доказательств B).
-
Рекомендована интенсивная терапия статинами (целевой уровень ХС ЛНП в
крови ≤70 мг/дл=1,8 ммоль/л), которая должна продолжаться неопределенно
долго [1].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Если целевого уровня ХС ЛНП в крови не удается достичь с помощью
статинов и диеты, к терапии рекомендовано присоединить эзетимиб [1].
Уровень убедительности рекомендаций IIа (Уровень достоверности
доказательств B).
-
Ингибиторы АПФ рекомендованы больным со сниженной сократительной
функцией ЛЖ (ФВ ≤40%) или с клиническими проявлениями СН и/или при
сопутствующей артериальной гипертензии (целевой уровень АД ≤140/90 мм
рт.ст., при сопутствующем сахарном диабете 130/85 мм рт.ст.) или при
сахарном диабете. Блокаторы ангиотензиновых рецепторов могут заменять
ингибиторы АПФ, если больной плохо переносит последние [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
-
Бета-адреноблокаторы рекомендованы больным со сниженной функцией ЛЖ
(ФВ ≤40%) или клиническими проявлениями СН [1,2].
Уровень убедительности рекомендаций I (Уровень достоверности
доказательств А).
Комментарий: Необходимость профилактического приема
бета-адреноблокаторов после адекватной реваскуляризации и без признаков
левожелудочковой недостаточности не доказана.
-
Антагонисты альдостерона (эплеренон) рекомендованы больным со
сниженной сократительной функцией ЛЖ (ФВ ≤40%) в сочетании с СН и/или
сахарным диабетом, если нет выраженного нарушения функции почек или
гиперкалиемии [1,2].
Уровень убедительности рекомендацийI (Уровень достоверности
доказательств В).
Критерии оценки качества медицинской помощи
|
№ |
Критерий качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
|
1 |
Выполнено ЭКГ в течение 10 мин на месте первого контакта с |
I |
A |
|
2 |
Выполнена определение уровня биохимических маркеров повреждения |
I |
A |
|
3 |
Определена концентрация сердечного тропонина в крови |
I |
A |
|
4 |
Выполнено лечение АСК** |
I |
A |
|
5 |
Проведено лечение пероральным ингибитором Р2Y12-рецепторов |
I |
A |
|
6 |
Выполнено использование антикоагулянта |
I |
A |
|
7 |
Выполнено лечение бета-адреноблокаторами у больных с ФВ ЛЖ ФВ ≤40% |
I |
A |
|
8 |
Выполнено лечение ингибиторами АПФ или блокаторами ангиотензиновых |
I |
A |
|
9 |
Проведено лечение высокой доза статина |
I |
A |
|
10 |
Проведена стратификации риска неблагоприятного исхода на этапе |
I |
A |
|
11 |
Проведен ранний инвазивный подход к лечению больных с умеренным и |
I |
A |
|
12 |
Выполнено включение больного в программу по вторичной профилактике |
I |
A |
Список литературы
-
Roffi M., Patrono C., Collet J.P., et al. 2015 ESC Guidelines for
the management of acute coronary syndromes in patients presenting
without persistent ST-segment elevation: Task Force for the management
of acute coronary syndromes in patients presenting without persistent
ST-segment elevation of the European Society of Cardiology (ESC). Eur
Heart J 2016; 37:267—315. -
Amsterdam E.A., Wenger N., Brindis R.G., et al. 2014 AHA/ACC
Guidelines for the management of patients with non–ST-elevation acute
coronary syndrome: a report of the American College of Cardiology
Foundation/American Heart Association Task Force on practice guidelines.
Circulation 2014; 130: e344—e426. -
Thygesen K., Alpert J.S., Jaffe A.S., et al. ESC Committee for
Practice Guidelines (CPG). Third universal definition of myocardial
infarction. Eur Heart J 2012; 33:2551—2567.
Приложение А1. Состав рабочей группы
Авторы (рабочая группа по подготовке текста рекомендаций)
Руда М.Я. (председатель), проф., руководитель отдела неотложной
кардиологии ФГБУ “Российский кардиологический научно-производственный
комплекс” Министерства здравоохранения Российской Федерации, Лауреат
Госпремии России, Президент Общества специалистов по неотложной
кардиологии.
Аверков О.В., д.м.н., руководитель сосудистого центра, заместитель
главного врача, ГКБ им. О. М. Филатова (г. Москва).
Панченко Е.П., проф., руководитель лаборатории клинических проблем
атеротромбоза, ФГБУ «Российский кардиологический научно-производственный
комплекс» Министерства здравоохранения Российской Федерации.
Явелов И.С., д.м.н., ведущий научный сотрудник отдела клинической
кардиологии и молекулярной генетики, ФГБУ «ГНИЦ профилактической
медицины» Министерства Здравоохранения Российской Федерации; профессор
кафедры клинической фармакологии РНИМУ им. Н.И. Пирогова.
Комитет экспертов
д. м. н. Аверков О. В. (Москва), академик РАН,
проф. Алекян Б. Г. (Москва), проф. Аронов Д. М. (Москва),
проф. Архипов М. В. (Екатеринбург), член-корр. РАН,
проф. Барбараш О. Л. (Кемерово), проф. Белялов Ф. И. (Иркутск),
проф. Болдуева С. А. (Санкт-Петербург), член-корр. РАН, проф. Бойцов
С. А. (Москва), проф. Васильева Е. Ю. (Москва),
проф. Габинский Я. Л. (Екатеринбург), проф. Галявич А. С. (Казань),
проф. Говорин А. В. (Чита), проф. Голицын С. П. (Москва),
проф. Гринштейн Ю. И. (Красноярск), проф. Довгалевский П. Я. (Саратов),
к. м. н. Ерегин С. Я. (Ярославль), проф. Затейщиков Д. А. (Москва),
академик РАН, проф. Карпов Р. С. (Томск), проф. Карпов Ю. А. (Москва),
д. м. н. Комаров А. Л. (Москва), проф. Космачева Е. Д. (Краснодар),
проф. Куимов А. Д. (Новосибирск), проф. Лопатин Ю. М. (Волгоград),
проф. Марков В. А. (Томск), академик РАН, проф. Моисеев В. С. (Москва),
проф. Панченко Е. П. (Москва), к. м. н. Певзнер Д. В. (Москва),
проф. Перепеч Н. Б. (Санкт-Петербург), проф. Репин А. Н. (Томск),
проф. Руда М. Я. (Москва), проф. Самко А. Н. (Москва),
проф. Синицын В. Е. (Москва), д. м. н. Староверов И. И. (Москва),
проф. Сулимов В. А. (Москва), проф. Сыркин А. Л. (Москва),
проф. Терещенко С. Н. (Москва), проф. Туев А. В. (Пермь),
д.м.н. Хрипун А. В. (Ростов-на-Дону), проф. Хрусталев О. А. (Ярославль),
академик РАН, проф. Чазов Е. И. (Москва), академик РАН,
проф. Чазова И. Е. (Москва), проф. Шалаев С. В. (Тюмень),
проф. Шальнова С. А. (Москва), проф. Шпектор А. В. (Москва),
д. м. н. Явелов И. С. (Москва),
к. м. н. Яковлев А. Н. (Санкт-Петербург), проф. Якушин С. С. (Рязань).
Все члены Рабочей группы подтвердили отсутствие финансовой
поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2. Методология разработки клинических рекомендаций
В основе рекомендаций лежат не только достижения отечественной медицины,
но и результаты крупных международных кооперативных исследований,
метаанализов, регистров, которые являются основой и для других
национальных и международных, в том числе Европейских, рекомендаций.
Там, где это возможно, авторы пытались сделать отечественные
рекомендации как можно более близкими к международным с тем, чтобы
кардиологи разных стран могли говорить на одном языке. Вместе с тем
авторы старались учесть некоторые отличия и особенности практики
оказания помощи больным с ОКС в нашей стране. Это касается и
использования некоторых препаратов, и оценки эффективности методов
лечения.
Целевая аудитория данных клинических рекомендаций:
-
Врач-кардиолог.
-
Врач-анестезиолог-реаниматолог.
-
Врач скорой медицинской помощи.
-
Врач-терапевт.
-
Врач общей практики.
Таблица П1.Уровни убедительностирекомендаций
| Уровень | Определение | Предлагаемая формулировка |
|---|---|---|
|
I |
Данные и/или всеобщее согласие, что конкретный метод лечения или |
Рекомендуется/ |
|
II |
Противоречивые данные и/или расхождение мнений о |
|
|
IIa |
Большинство данных/мнений говорит о пользе/эффективности |
Целесообразно применять |
|
IIb |
Данные/мнения о пользе/эффективности противоречивы |
Можно |
|
III |
Данные и/или всеобщее согласие, что конкретный метод лечения или |
Не рекомендуется |
Таблица П2. Уровни достоверности доказательств
|
А |
Данные многочисленных рандомизированных клинических исследований или |
|
В |
Данные одного рандомизированного клинического исследования или |
|
С |
Согласованное мнение экспертов и/или небольшие исследования, |
Порядок обновления клинических рекомендаций.
Рекомендации обновляются рабочей группой при появлении существенных
изменений в подходах к ведению больных ИМпST, но не реже 1 раза в 3
года.
Последняя редакция клинических рекомендаций утверждена 25 ноября 2015 г.
Приложение А3. Связанные документы
Приказ Министерства здравоохранения РФ от 1 июля 2015 г. № 405ан «Об
утверждении стандарта специализированной медицинской помощи при
нестабильной стенокардии, остром и повторном инфаркте миокарда (без
подъема сегмента ST электрокардиограммы)».
Приложение Б. Алгоритмы ведения пациента
Примечания: КАГ – коронарная ангиография с последующей
реваскуляризацией с намерением выполнить реваскуляризацию миокарда.
* Гемодинамическая нестабильность или кардиогенный шок; повторяющаяся
или продолжающаяся боль в грудной клетке, рефрактерная к
медикаментозному лечению; угрожающие жизни желудочковые аритмии или
остановка кровообращения; острая сердечная недостаточность с
сохраняющимися стенокардией или смещениями сегмента ST на ЭКГ; повторные
динамические изменения сегмента ST или зубца T, особенно преходящие
подъемы сегмента ST.
** Подъем или снижение уровня сердечного тропонина, соответствующие
критериям ИМ; динамические смещения сегмента ST или зубца T (с
симптомами или без них); риск по шкале GRACE выше 140 баллов.
*** Cахарный диабет; почечная недостаточность (СКФ ниже
60 мл/мин/1,73 м2); ФВ ЛЖ менее 40% или застойная сердечная
недостаточность; ранняя постинфарктная стенокардия; недавнее ЧКВ; КШ в
прошлом; риск по шкале GRACE от 109 до 140 баллов.
Приложение В. Информация для пациентов
Острый коронарный синдром – период обострения ишемической болезни
сердца, когда наиболее велика вероятность возникновения ИМ и смерти.
Наиболее частое проявление ишемии миокарда – ощущение боли или
дискомфорта за грудиной. В случаях, когда эти ощущения недавно
появились, участились или утяжелились – особенно если они стали
возникать в покое, при незначительной физической нагрузке или носить
затяжной характер – необходимо срочно обратиться за медицинской помощью
(оптимально – вызвать бригаду Скорой медицинской помощи). В подобной
ситуации важно оценить тяжесть проявлений болезни, опасность
неблагоприятного исхода и своевременно обнаружить другие заболевания,
способствующие возникновению острого коронарного синдрома или похожие на
него по своим проявлениям. Все это может сделать только врач. Если
наличие острого коронарного синдрома подтвердится, врач выберет
оптимальный способ лечения, которое наряду с лекарственными препаратами
в виде таблеток, инъекций и инфузий может включать рентгеновское
исследование сосудов сердца, откладывать которое во многих случаях
нельзя. По результатам этого исследования станет ясно, есть ли
необходимость в восстановлении проходимости коронарных сосудов, а также
как и насколько срочно это надо делать.
Важно понимать, что в большинстве случаев острого коронарного синдрома –
проявление прогрессирования атеросклероза, которые развивается во всех
артериях человека. Поэтому после выписки повышенная угроза повторного
возникновения осложнений, связанных с нарушением целостности
атеросклеротических бляшек, приводящим к тромбозу, будет сохраняться
долго. Поэтому очень важно не прекращать лечение, начатое в стационаре,
и сосредоточить усилия на устранении факторов, способствующих
прогрессированию атеросклероза (бросить курить, обеспечить регулярную
физическую активность, соблюдение диеты, разработанной для таких
случаев, избавиться от избыточной массы тела, поддерживать низкие
значения холестерина в крови с помощью статинов, обеспечить стойкую
нормализацию АД при наличии артериальной гипертонии, поддерживать
нормальный уровень сахара в крови при наличии сахарного диабета).
Известно, что преждевременное прекращение приема необходимых препаратов
после острого коронарного синдрома существенно увеличивает риск
возникновения инфаркта миокарда и смерти от ишемической болезни сердца,
поэтому нельзя этого делать, не посоветовавшись с врачом.
Приложение Г.
Приложение Г1. Критерии острого ИМ
Термин «инфаркт миокарда» используется при присутствии признаков некроза
миокарда в клинической ситуации, указывающей на наличие ишемии миокарда.
При этом для диагностики ИМ достаточно одного из следующих критериев.
1. Повышение и/или снижение уровня биохимического маркера некроза
миокарда в крови (предпочтительно сердечного тропонина, определенного
высокочувствительным методом), если его концентрация как минимум в одной
пробе крови превышает верхнюю границу нормы (ВГН), принятую в данной
лаборатории (99-й перцентиль значений показателя в контрольной группе
здоровых лиц при условии, что коэффициент вариации лабораторных
определений не превышает 10%; при определении предела нормальных
значений МВ КФК следует учитывать пол), и имеется как минимум одно из
следующих свидетельств ишемии миокарда:
-
клиническая картина ишемии миокарда;
-
изменения ЭКГ, указывающие на появление ишемии миокарда
(возникновение смещений ST—T, блокады ЛНПГ); -
появление патологических зубцов Q на ЭКГ;
-
появление признаков потери жизнеспособного миокарда или нарушений
локальной сократимости при использовании методик, позволяющих
визуализировать сердце; -
выявление тромба в коронарной артерии при КАГ или
патологоанатомическом исследовании.
2. Сердечная смерть на фоне симптомов, позволяющих заподозрить
ишемию миокарда, у больных с предположительно остро возникшим подъемом
сегмента ST или остро возникшей блокадой ЛНПГ, в случаях, когда
летальный исход наступил до появления возможности забора образцов крови
или раньше, чем отмечается повышение уровня биохимических маркеров
некроза в крови.
3. По соглашению наличие ОИМ при ЧКВ констатируется при повышении
сердечного тропонина >5 раз от ВГН у больных с исходно нормальными
значениями этого показателя или при его повышении >20% от исходного,
когда исходный уровень сердечного тропонина был повышен и стабилен или
снижался, в сочетании как минимум с одним из следующих признаков:
симптомы, предполагающие ишемию миокарда; новые ишемические изменения
или новая блокада ЛНПГ на ЭКГ; ангиографическая потеря проходимости
крупной коронарной артерии или боковой ветви, или феномен slow-/no-flow,
или эмболизация; новая потеря жизнеспособного миокарда или новые зоны
нарушения сократимости, выявленные при использовании методик,
позволяющих визуализировать сердце.
4. Тромбоз стента, приведший к ИМ, диагностируется при наличии
соответствующих свидетельств при КАГ или патологоанатомическом
исследовании при наличии ишемии миокарда в сочетании с подъемом и/или
снижением уровня маркеров некроза миокарда в крови, когда как минимум
одно значение превышает ВГН.
5. По соглашению наличие ОИМ при операции КШ констатируется при
повышении сердечного тропонина >10 раз от ВГН у больных с исходно
нормальными значениями этого показателя в сочетании как минимум с одним
из следующих признаков: новые патологические зубцы Q или новая блокада
ЛНПГ на ЭКГ; ангиографически документированная новая окклюзия шунта или
коронарной артерии; новая потеря жизнеспособного миокарда или новые зоны
нарушения сократимости, выявленные при использовании методик,
позволяющих визуализировать сердце.
Критерии ранее перенесенного ИМ
-
Появление патологических зубцов Q на ЭКГ. Больной может помнить или не
помнить предшествующие симптомы. Биохимические маркеры некроза миокарда
могут нормализоваться в зависимости от времени, прошедшего после
начала ИМ. -
Полученные с помощью визуализирующих методов свидетельства потери
жизнеспособного миокарда в виде участка истончения стенки с нарушением
локальной сократимости при отсутствии указаний на их неишемическую
природу. -
Признаки перенесенного ИМ, выявленные при патологоанатомическом
исследовании.
Приложение Г2. Особенности биохимической диагностики ИМ
Для диагностики ИМ следует использовать сердечные тропонины Т или I
(предпочтительны высокочувствительные методы определения), а при их
недоступности — определение массы МВ КФК. На активность МВ КФК или общую
КФК можно ориентироваться только в случаях, когда определение сердечных
тропонинов или массы МВ КФК недоступно.
Использование методов определения сердечного тропонина «обычной»
чувствительности. Первое определение должно быть выполнено при
поступлении в стационар; при отсутствии клинически значимого повышения
необходимо повторное определение через 6—9 ч, а при нормальных значениях
у больных с сохраняющимся клиническим подозрением на ОКС — повторно
через 12—24 ч.
Использование высокочувствительных методов определения сердечного
тропонина. Определение должно быть выполнено при поступлении в
стационар, через 3—6 ч после появления симптомов (или после первого
определения, если нет точных сведений о времени появления симптомов), а
при нормальных значениях у больных с сохраняющимся клиническим
подозрением на ОКС и в более поздние сроки заболевания. Предложены
алгоритмы диагностики и/или исключения острого ИМ на основании двух
определений с интервалом в 1 и 3 ч. Уровень сердечного тропонина в крови
и величина его изменения при повторном определении, достаточные для
диагностики острого ИМ, зависят от метода определения.
Если уровень сердечного тропонина в крови остается повышенными после
недавно перенесенного ИМ, диагноз повторного ИМ выставляют при подъеме
сердечного тропонина не менее чем на 20% от уровня, отмеченного сразу
после ангинозного приступа (при условии, что временной интервал до
повторного забора крови составляет как минимум 3—6 ч).
Приложение Г3. Причины повышения уровня сердечного тропонина в крови, не связанные с инфарктом миокарда 1-го типа
Наиболее частые:
-
тахиаритмии;
-
сердечная недостаточность;
-
гипертонический криз;
-
очень тяжелое внесердечное заболевание (например, шок, тяжелый сепсис,
тяжелые ожоги); -
миокардит (включая вовлечение миокарда при эндокардите и перикардите);
-
стресс-индуцированная кардиомиопатия (такоцубо);
-
структурная болезнь сердца (например, аортальный стеноз);
-
расслоение аорты;
-
тромбоэмболия легочных артерий, легочная гипертензия;
-
почечная недостаточность с поражением сердца.
Более редкие:
-
спазм коронарной артерии;
-
острая неврологическая патология (например, инсульт или
субарахноидальное кровоизлияние); -
травма (контузия) сердца или инвазивные вмешательства на сердце
(операция КШ, ЧКВ, аблация, электростимуляция, разряды дефибриллятора,
эндомиокардиальная биопсия); -
гипотиреоз, гипертиреоз;
-
инфильтративные заболевания (например, амилоидоз, гемохроматоз,
саркоидоз); -
кардитоксическое воздействие лекарств и токсинов;
-
очень интенсивная физическая нагрузка;
-
рабдомиолиз.
Приложение Г4. Методика стресс-ЭхоКГ у пациентов, госпитализированных с болью в грудной клетке, без явных ишемических изменений на ЭКГ и без повышенного уровня сердечного тропонина в крови
Введение добутамина. Внутривенная инфузия в периферическую вену. При
отсутствии изменений на ЭКГ начальная скорость — 10 мкг/кг/мин, при
отсутствии нарушений локальной сократимости ЛЖ — увеличение с
интервалами в 3 мин до 20, 30 и 40 мкг/кг/мин.
У больных с исходными изменениями на ЭКГ начальная скорость инфузии —
5 мкг/кг/мин, при отсутствии нарушений локальной сократимости ЛЖ
увеличение с интервалами в 5 мин до 10, 15 и 20 мкг/кг/мин. При
отрицательном результате увеличение дозы до 30 и 40 мкг/кг/мин с
интервалом в 3 мин.
Если дозой добутамина 40 мкг/кг/мин спровоцировать ишемию миокарда не
удается, дополнительно — внутривенное введение атропина болюсами по
0,3 мг вплоть до 1,2 мг.
Критерии прекращения пробы: 1) достижение ЧСС, составляющей более 85%
от максимальной для данного возраста; 2) возникновение тяжелой ишемии
миокарда (тяжелая стенокардия, подъемы сегмента ST или выраженные
нарушения локальной сократимости ЛЖ); 3) непереносимые побочные эффекты.
Оценка локальной сократимости ЛЖ. Расчет индекса движения стенки ЛЖ в
покое и на последней ступени стресс-теста с использованием модели
16 сегментов: сумма баллов (1 — нормальная сократимость данного
сегмента, 2 — гипокинезия, 3 — акинезия, 4 — дискинезия), разделенная на
16. При невозможности визуализировать два соседних сегмента и более
целесообразно внутривенное введение ультразвукового контрастирующего
агента.
Оценка результата пробы:
-
нормальный — отсутствие нарушений локальной сократимости в покое и во
время стресс-теста; -
ишемия миокарда — нарушения сократимости более одного сегмента на пике
стресс-теста или двухфазный ответ на низкие и высокие дозы добутамина у
больных с нарушенной локальной сократимостью миокарда до начала теста; -
патологический неишемический — нарушение сократимости как минимум
одного сегмента до начала пробы, не меняющееся во время стресс-теста; -
неинформативный — преждевременное прерывание стресс-теста или не
интерпретируемые результаты визуализации.
Существенные изменения ЭКГ без возникновения нарушений локальной
сократимости не являются критерием положительного теста.
Приложение Г5. Оценка риска неблагоприятного исхода в ближайшие 2 недели по критериям группы TIMI
|
Фактор риска |
Число баллов |
|
Возраст ≥65 лет |
1 |
|
Как минимум три фактора риска ИБС (семейный анамнез, АГ, сахарный |
1 |
|
Наличие стенозов ≥50% в коронарных артериях (если коронарная ангиография |
1 |
|
Смещение сегмента ST на ЭКГ ≥0,05 мВ |
1 |
|
Как минимум два ангинозных приступа в ближайшие сутки |
1 |
|
Прием АСК в ближайшую неделю |
1 |
|
Повышенный уровень в крови МВ КФК или сердечного тропонина* |
1 |
|
Сумма баллов |
Ожидаемая сумма случаев смерти, ИМ или неотложной реваскуляризации |
|
0—1 |
4,7 |
|
2 |
8,3 |
|
3 |
13,2 |
|
4 |
19,9 |
|
5 |
26,2 |
|
6—7 |
40,9 |
Примечание: * при создании данной шкалы использовался сердечный тропонин
«обычной» чувствительности.
Приложение Г6. Оценка риска смерти в стационаре с использованием шкалы GRACE
|
Фактор риска |
Число баллов |
|
Возраст (годы) |
|
|
≤ 30 |
0 |
|
30—39 |
8 |
|
40—49 |
25 |
|
50—59 |
41 |
|
60—69 |
58 |
|
70—79 |
75 |
|
80—89 |
91 |
|
≥ 90 |
100 |
|
ЧСС (уд/мин) |
|
|
≤ 50 |
0 |
|
50—69 |
3 |
|
70—89 |
9 |
|
90—109 |
15 |
|
110—149 |
24 |
|
150—199 |
38 |
|
≥ 200 |
46 |
|
Систолическое АД (мм рт.ст.) |
|
|
≤ 80 |
58 |
|
80—99 |
53 |
|
100—119 |
43 |
|
120—139 |
34 |
|
140—159 |
24 |
|
160—199 |
10 |
|
≥ 200 |
0 |
|
Класс по Киллипу |
|
|
I |
0 |
|
II |
20 |
|
III |
39 |
|
IV |
59 |
|
Уровень креатинина в крови (мг/дл) |
|
|
0—0,39 |
1 |
|
0,40—0,79 |
4 |
|
0,80—1,19 |
7 |
|
1,20—1,59 |
10 |
|
1,60—1,99 |
13 |
|
2,0—3,99 |
21 |
|
≥ 4,0 |
28 |
|
Другие факторы |
|
|
Остановка сердца при поступлении |
39 |
|
Смещения сегмента ST, инверсия зубца T |
28 |
|
Повышенный уровень маркеров некроза миокарда в крови* |
14 |
|
Риск смерти в стационаре |
Сумма баллов |
|
Низкий (< 1%) |
≤ 108 |
|
Умеренный (1—3%) |
109—140 |
|
Высокий (> 3%) |
≥ 141 |
Примечание: * при создании данной шкалы использовали сердечный тропонин
«обычной» чувствительности.
Приложение Г7. Оценка риска крупных кровотечений в стационаре с использованием шкалы CRUSADE
|
Фактор риска |
Число баллов |
|
ЧСС (уд/мин) |
|
|
≤ 70 |
0 |
|
71—80 |
1 |
|
81—90 |
3 |
|
91—100 |
6 |
|
101—110 |
8 |
|
111—120 |
10 |
|
> 120 |
11 |
|
Систолическое АД (мм рт. ст.) |
|
|
≤ 90 |
10 |
|
91—100 |
8 |
|
101—120 |
5 |
|
121—180 |
1 |
|
181—200 |
3 |
|
≥ 201 |
5 |
|
Гематокрит (%) |
|
|
≤ 31,0 |
9 |
|
31,0—33,9 |
7 |
|
34,0—36,9 |
3 |
|
37,0—39,9 |
2 |
|
≥ 40,0 |
0 |
|
Клиренс креатинина (мл/мин) |
|
|
≤ 15 |
39 |
|
> 15—30 |
35 |
|
> 30—60 |
28 |
|
> 60—90 |
17 |
|
> 90—120 |
7 |
|
> 120 |
0 |
|
Другие факторы |
|
|
Женский пол |
8 |
|
Сердечная недостаточность |
7 |
|
Другое сосудистое заболевание |
6 |
|
Сахарный диабет |
6 |
|
Риск крупного кровотечения в стационаре |
Сумма баллов |
|
Очень низкий (3,1%) |
≤ 20 |
|
Низкий (5,5%) |
21—30 |
|
Умеренный (8,6%) |
31—40 |
|
Высокий (11,9%) |
41—50 |
|
Очень высокий (19,5%) |
> 50 |
Приложение Г8. Медикаментозное лечение ОКСбпST
| Препарат | Рекомендуемая доза |
|---|---|
|
Антиагреганты |
|
|
АСК** |
Внутрь; у ранее регулярно не принимавших первая доза 150—325 мг |
|
Данные о дозах пероральных ингибиторов Р2Y12-рецепторов тромбоцитов |
|
|
Данные о дозах ингибиторов ГП IIb/IIIa-рецепторов тромбоцитов |
|
|
Антикоагулянты для парентерального введения |
|
|
Бивалирудин |
При начале введения за некоторое время до ЧКВ: внутривенно, болюсом При начале введения непосредственно перед ЧКВ: внутривенно болюсом Особенности при почечной недостаточности: у больных со скоростью |
|
Нефракционированный гепарин (гепарин натрия)** |
Внутривенно, болюсом 60—70 ЕД/кг (максимально 5000 ЕД), сразу вслед за При ЧКВ на фоне начатой внутривенной инфузии нефракционированного При ЧКВ у больных, до этого не получавших антикоагулянты: внутривенно |
|
Фондапаринукс натрия |
Подкожно 2,5 мг 1 раз в сутки; перед ЧКВ на фоне применения Особенности при почечной недостаточности: при скорости клубочковой |
|
Эноксапарин натрия** |
Подкожно 1 мг/кг 2 раза в сутки. Особенности при почечной недостаточности: у больных со скоростью При ЧКВ на фоне подкожного введения эноксапарина натрия**: если до ЧКВ При ЧКВ у больных, до этого не получавших антикоагулянты: внутривенно |
|
Пероральные антикоагулянты |
|
|
Антагонисты витамина К |
Внутрь; доза подбирается индивидуально для |
|
Ривароксабан** |
Внутрь; 2,5 мг 2 раза в сутки |
|
Бета-адреноблокаторы ^^,^^^ |
|
|
Карведилол ^^^ ** |
Внутрь; начальная доза 3,125—6,25 мг 2 раза в сутки, |
|
Метопролол** |
1. Внутривенно медленно под контролем ЭКГ и АД по 5 мг каждые 2. Внутрь; обычная поддерживающая доза до 200 мг/сут за |
|
Эсмолол |
Внутривенная инфузия под контролем ЭКГ и АД; нагрузочная доза |
|
Ингибиторы АПФ: лечение с 1-х суток заболевания # |
|
|
Каптоприл** |
Внутрь; первая доза 6,25 мг, через 2 ч 12,5 мг, через |
|
Лизиноприл** |
Внутрь; первая доза 5 мг, через 24 ч — 5 мг; целевая доза |
|
Зофеноприл |
Внутрь; первая доза 7,5 мг, через 12 ч еще 7,5 мг, затем |
|
Ингибиторы АПФ: лечение с более отдаленных сроков заболевания # |
|
|
Каптоприл&** |
Внутрь; целевая доза 50 мг 3 раза в сутки |
|
Периндоприл&& ** |
Внутрь 8 мг 1 раз в сутки |
|
Рамиприл&,&& |
Внутрь; начальная доза 1,25—2,5 мг; целевая доза 5 мг |
|
Трандолаприл& |
Внутрь; начальная доза 0,5—1 мг; целевая доза 4 мг |
|
Эналаприл& ** |
Внутрь; начальная доза 2,5 мг; целевая доза 10 мг |
|
Блокаторы рецепторов ангиотензина# |
|
|
Валсартан |
Внутрь; первая доза 20 мг с постепенным увеличением до |
|
Антагонисты альдостерона# |
|
|
Эплеренон&&& |
Внутрь; первая доза 25 мг 1 раз в сутки, при хорошей |
|
Нитраты |
|
|
Нитроглицерин** |
Внутривенная инфузия 5—200 мкг/мин; обычно сначала |
Примечания:
^ Могут использоваться и другие препараты в надлежащих дозах, не
обладающие внутренней симпатомиметической активностью.
^^ В каждом конкретном случае дозы -адреноблокаторов могут быть меньше
или несколько выше в зависимости от индивидуальной переносимости и
клинического эффекта у конкретного больного; у больных с ХСН при
существенно нарушенной сократительной функции ЛЖ положительное влияние
на выживаемость показано для бисопролола в целевой дозе 10 мг 1 раз в
сутки, карведилола в целевой дозе 25 мг 2 раза в сутки и метопролола
сукцината пролонгированного действия в целевой дозе 200 мг 1 раз в
сутки.
^^^ У больных с ИМ и существенно нарушенной сократительной функцией ЛЖ
(ФВ ≤ 40%) показано положительное влияние на выживаемость.
# Указаны препараты с положительным влиянием на выживаемость после ИМ;
особенности подбора дозы у конкретного больного зависят от реакции АД,
уровня креатинина и калия в крови; если достичь целевой дозы препарата
не удается, следует использовать максимально переносимую дозу.
& Доказательства положительного влияния на прогноз получены у больных
с СН (в том числе преходящей в ранние сроки ИМ) и/или ФВ ЛЖ < 40%.
&& Доказательства положительного влияния на прогноз получены у больных
без выраженного снижения сократительной способности ЛЖ.
&&& При недоступности эплеренона можно использовать спиронолактон в
тех же дозах.
Приложение Г9. Ингибиторы Р2Y12-рецепторов тромбоцитов
| Показатель | Клопидогрел** | Тикагрелор |
|---|---|---|
|
Химический класс |
Тиенопиридин |
Циклопентил Триазоло-пиримидин |
|
Способ приема |
Пероральный |
Пероральный |
|
Связывание с тромбоцитами |
Необратимо |
Обратимо |
|
Активация в печени |
Пролекарство (два превращения в печени) |
Активное |
|
Начало действия* |
2—6 ч** |
30 мин** |
|
Длительность эффекта |
3—10 дней |
3—5дней |
|
Отмена перед хирургическим вмешательством |
За 5 дней |
За 5 дней |
|
Период полувыведения активного ингибитора |
30—60 мин |
6—12 ч |
|
Ингибирование захвата аденозина клетками |
Нет |
Нет |
|
Рекомендуемая доза |
Внутрь; первая доза 300 мг, со 2-х суток по 75 мг 1 раз в сутки. При планируемом ЧКВ: внутрь; нагрузочная доза 600 мг (одномоментно или |
Внутрь; первая доза 180 мг, через 12 ч по 90 мг 2 раза в сутки. Не рекомендуется при скорости клубочковой фильтрации |
Примечания:
* Достижение 50% подавления АДФ-индуцированной агрегации тромбоцитов
после применения нагрузочной дозы.
** Начало эффекта может быть замедлено в случае нарушения всасывания в
желудочно-кишечном тракте.
Приложение Г10. Ингибиторы ГП IIb/IIIa-рецепторов тромбоцитов
| Показатель | Руциромаб | Тирофибан |
|---|---|---|
|
Тип препарата |
Мышиное антитело |
Пептидомиметическая молекула |
|
Молекулярная масса (Да) |
~100 000 |
~500 |
|
Длительность связывания с тромбоцитами |
Часы |
Секунды |
|
Период полужизни в плазме крови (Т1/2) |
<3 ч |
2 ч |
|
Время восстановления функции тромбоцитов на 50% после прекращения |
> 24 ч |
~4 ч |
|
Способ введения и дозы |
Внутривенно; 0,25 мг/кг в течение 3—5 мин за |
Внутривенно; болюсом 25 мкг/кг, затем инфузия со скоростью При СКФ 15—29 мл/мин/1,73 м2 болюс тот же, скорость введения уменьшить Не рекомендуется при скорости клубочковой фильтрации |
Приложение Г11. Лечение ОКСбпST на догоспитальном этапе
Особенности догоспитального этапа при ОКСбпST.
При первом контакте с больным, у которого наблюдается клиническая
картина, похожая на ОКСбпST, многие обстоятельства, определяющие
окончательный диагноз и выбор надлежащего лечения, бывают еще не
известны:
-
в ряде случаев нельзя быть уверенным в отсутствии других серьезных
заболеваний со сходной клинической симптоматикой и для дифференциальной
диагностики нужно время и/или методы, недоступные на догоспитальном
этапе; -
у части больных с несомненным ОКСбпST не ясен риск неблагоприятного
течения заболевания и для сбора необходимой информации может
потребоваться как минимум несколько часов; -
не всегда ясен подход к ведению конкретного больного в стационаре (в
частности, не всегда можно сразу судить о целесообразности и сроках
проведения КАГ, после которой определится необходимость реваскуляризации
миокарда и будет выбран способ инвазивного вмешательства).
Основные подходы к ведению больных с ОКСбпST на догоспитальном этапе.
Если на догоспитальном этапе не удается провести надлежащую
дифференциальную диагностику (и наряду с ОКСбпST сохраняется подозрение
на другие заболевания со сходной клинической симптоматикой), разумно
ограничиться антиишемическим и другим симптоматическим лечением,
воздержавшись от антитромботической терапии.
Подозрение на ОКСбпST должно служить основанием для немедленной
госпитализации в стационар, обладающий современными возможностями
обследования и лечения подобных больных (предпочтительно в блок
интенсивной терапии или специально созданное подразделение для больных с
остро возникшей болью в грудной клетке). Сохраняющееся подозрение на
другую причину возникновения симптомов следует учитывать при выборе
профиля госпитализации, которая должна осуществляться в стационар,
имеющий возможности для дифференциальной диагностики и лечения
патологических процессов, выходящих за рамки ОКС.
Антиишемическое лечение на догоспитальном этапе при ОКСбпST.
1. Первоначально следует дать больному таблетку, содержащую
0,3—0,4 мг нитроглицерина**, для рассасывания под языком, при
необходимости повторно дважды с интервалом 5 мин, если нет артериальной
гипотонии и других противопоказаний.
2. При сохранении или возобновлении клинических проявлений ишемии
миокарда после трехкратного приема нитроглицерина** под язык следует
начать внутривенную инфузию нитратов (нитроглицерина**), если нет
артериальной гипотонии.
Антитромботическое лечение на догоспитальном этапе при ОКСбпST.
В большинстве случаев антитромботическое лечение больных с ОКСбпST на
догоспитальном этапе не оправдано, поскольку доказательства пользы и
безопасности начала такой терапии до поступления в стационар
отсутствуют, а диагноз ОКС обычно еще не подтвержден. Начало
антитромботического лечения на догоспитальном этапе можно рассматривать
только в тех случаях, когда нет сомнений в диагнозе ОКС и отсутствуют
противопоказания. Как правило, это бывает, когда госпитализация по
каким-то причинам существенно задерживается. При назначении
антитромботического лечения на догоспитальном этапе следует учитывать,
что оно должно быть совместимо с предполагаемым планом лечения в
стационаре.
Приложение Г12. Оценка функции почек
Расчет клиренса креатинина (мл/мин) по формуле Cockcroft—Gault.
Для мужчин: (140 – возраст [в годах]) × масса тела [в кг] / (72 ×
креатинин в крови [мг/дл]).
Для женщин: [(140 – возраст [в годах]) × масса тела [в кг] / (72 ×
креатинин в крови [мг/дл]) × 0,85.
Расчет скорости клубочковой фильтрации (мл/мин/1,73 м2) по формуле,
разработанной при анализе исследованияMDRD (существуют и другие
формулы расчета скорости клубочковой фильтрации).
Для мужчин: 186 × (креатинин в крови [мг/дл] –1,154) × (возраст [в
годах] –0,203).
Для женщин: 186 × (креатинин в крови [мг/дл] –1,154) × (возраст [в
годах] –0,203) × 0,742.
Для чернокожих: 186 × (креатинин в крови [мг/дл] –1,154) × (возраст [в
годах] –0,203) × 1,21.
Перевод значений креатинина из мкмоль/л в мг/дл.
Креатинин (мг/дл) = креатинин (мкмоль/л) / 88.
Оценка функции почек по величине скорости клубочковой фильтрации.
|
Категория |
Скорость клубочковой фильтрации (мл/мин/1,73 м2) |
Оценка |
|
C1 |
> 90 |
Высокая или оптимальная |
|
C2 |
60—89 |
Незначительно снижена |
|
C3a |
45—59 |
Умеренно снижена |
|
C3б |
30—44 |
Существенно снижена |
|
C4 |
15—29 |
Резко снижена |
|
C5 |
< 15 |
Терминальная почечная недостаточность |
Приложение Г13. Хроническая болезнь почек и дозировки антитромботических препаратов
|
Препарат |
3-я стадия ХБП (СКФ 30—59 мл/мин/1,73 м2) |
4-я стадия ХБП |
5-я стадия ХБП (СКФ < 15 мл/мин/1,73 м2) |
|
НФГ** |
Обычная доза |
Обычная доза |
Обычная доза |
|
Эноксапарин натрия** |
Обычная доза |
Интервал между введением препаратов |
Не следует использовать |
|
Фондапаринукс натрия |
Обычная доза |
Не следует применять при СКФ < 20 мл/мин/1,73 м2 |
|
|
Бивалирудин |
Обычная доза |
Обычный болюс, уменьшить скорость инфузии до |
На диализе; обычный болюс, уменьшить скорость инфузии до |
|
Клопидогрел** |
Обычная доза |
Обычная доза |
Использовать только в |
|
Тикагрелор |
Обычная доза |
Обычная доза |
Не следует использовать |
|
Руциромаб |
Нет рекомендаций. Учитывать общий риск геморрагических осложнений |
||
|
Тирофибан |
Обычная доза |
Обычный болюс, уменьшить скорость инфузии до |
Не следует использовать |