Лептоспироз
Версия: Клинические протоколы МЗ РК — 2016 (Казахстан)
Категории МКБ:
Лептоспироз (A27)
Разделы медицины:
Инфекционные и паразитарные болезни
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «16» августа 2016 года
Протокол №9
Лептоспироз (болезнь Васильева-Вейля) – острое зоонозное природно-очаговое инфекционное заболевание, вызываемое лептоспирами различных серологических вариантов, передающееся преимущественно водным путём, характеризующеесяобщей интоксикацией, лихорадкой, поражением почек, печени, ЦНС, геморрагическим синдромом и высокой летальностью. [1]
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Наименование | Код | Наименование |
| А27 | Лептоспироз | — | — |
| А27.0. | Лептоспироз желтушно-геморрагический | — | — |
| А27.8. | Другие формы лептоспироза | — | — |
| А27.9. | Лептоспироз не уточненный | — | — |
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи скорой неотложной помощи, фельдшера, врачи общей практики, терапевты, инфекционисты, гастроэнтерологи, нефрологи, офтальмологи, невропатологи, кардиологи, хирурги, дерматовенерологи, аллергологи, анестезиологи-реаниматологи, акушер-гинекологи.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Облачная МИС «МедЭлемент»
Классификация
Классификация [2]
Клиническая классификация лептоспироза (В.И. Покровский и соавт., 1979) [2].
По типу:
· желтушная;
· безжелтушная.
По ведущему синдрому:
· ренальный;
· гепаторенальный;
· менингеальный;
· геморрагический.
По тяжести:
· лёгкая (лихорадка, но без выраженного поражения внутренних органов);
· среднетяжёлая (выраженная лихорадка и развёрнутая клиническая картина болезни);
· тяжёлая(желтуха, тромбогеморрагический синдром, менингит, острая почечная недостаточность).
По наличию осложнений:
· без осложнений;
· с осложнениями:
-инфекционно-токсический шок;
-острое повреждение почек (ОПП);
-острая печеночно-почечная недостаточность;
-тромбогеморрагический синдром и др.
По характеру течения:
· без рецидивов;
· рецидивирующее.
Примеры формулировки диагноза:
Лептоспироз, желтушная форма, тяжелой степени тяжести. Осложнение: ОПН.
Лептоспироз, безжелтушная форма, средней степени тяжести.
Лептоспироз, желтушная форма, рецидивирующее течение, тяжелой степени тяжести. Осложнение: ДВС-синдром.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии [1-6, 16, 17]
Жалобы и анамнез:
· инкубационный период от 2 до 30 дней, чаще 7–14 дней.
· острое начало заболевания;
· повышение температуры тела до 39-40°С;
· волнообразная лихорадка;
· озноб;
· головная боль;
· боли в поясничной области;
· общая слабость;
· тошнота рвота;
· отсутствие аппетита;
· выраженные боли в икроножных мышцах, а также в мышцах поясничной области, менее интенсивные — в мышцах шеи, спины, живота;
· усиление мышечных болей во время пальпации и ходьбы, затрудняющие самостоятельные движения;
· желтушное окрашивание кожных покровов и видимых слизистых оболочек (при желтушной форме);
· кровотечения из носа, дёсен, желудочно-кишечные кровотечения, кровохарканье (при развитии тромбогеморрагического синдрома);
снижение диуреза (при развитии острого повреждения почек);
· Течение болезни возможно длительное, нередко волнообразное.
Эпидемиологический анамнез [1- 3, 7, 16, 17]:
· контакт с водой открытых водоемов (рыбалка, купание, водные виды спорта, туризм и др.);
· контакт с дикими и домашними животными, грызунами;
· наличие в доме собак, крыс, мышей;
· пребывание в природных и антропургических очагах лептоспироза;
· риск профессионального заражения лептоспирозом(работники животноводческих хозяйств, мясокомбинатов, боен, канализационной сети, складских помещений, сельскохозяйственные рабочие, охотники и др.).
Физикальное обследование [1- 6, 16, 17]:
· гиперемия, одутловатость лица;
· гиперемия кожи шеи и верхней половины грудной клетки;
· инъекция сосудов склер, кровоизлияния, склерит;
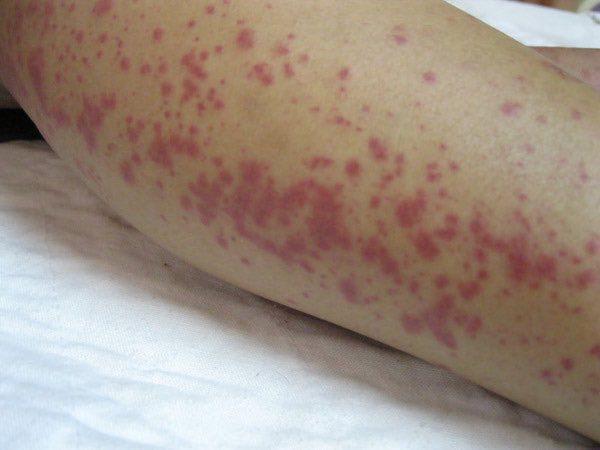
· сыпь (появляется на 3-6 день болезни полиморфного характера (скарлатиноподобная, кореподобная, геморрагическая), симметричная;
· желтуха (при желтушной форме);
· резкая болезненность мышц при пальпации, особенно икроножных;
· геморрагический синдром (геморрагическая сыпь, кровоизлияния на коже и слизистых оболочках);
· увеличение печени;
· увеличение селезенки;
· поражение почек (болезненность при поколачивании по поясничной области), снижение суточного диуреза;
· поражение ЦНС (серозный менингит);
· поражение сердечно-сосудистой системы (тахикардия, гипотония, приглушенность сердечных тонов).
Лабораторные исследования: нет.
Инструментальные исследования: нет.
Диагностический алгоритм [6]:
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [1-6, 16, 17]
Диагностические критерии на стационарном уровне
Жалобы и анамнез:
· инкубационный период от 2 до 30 дней, чаще 7–14 дней.
· острое начало заболевания;
· повышение температуры тела до 39-40°С;
· волнообразная лихорадка;
· озноб;
· головная боль;
· боли в поясничной области;
· общая слабость;
· тошнота, рвота;
· отсутствие аппетита;
· выраженные боли в икроножных мышцах, а также в мышцах поясничной области, менее интенсивные – в мышцах шеи, спины, живота;
· усиление мышечных болей во время пальпации и ходьбы, затрудняющие самостоятельные движения;
· желтушное окрашивание кожных покровов и видимых слизистых оболочек (при желтушной форме);
· кровотечения из носа, дёсен, желудочно-кишечные кровотечения, кровохарканье (при развитии тромбогеморрагического синдрома);
снижение диуреза (при развитии острого повреждения почек);
· течение болезни возможно длительное, нередко волнообразное.
Эпидемиологический анамнез:
· контакт с водой открытых водоемов (рыбалка, купание, водные виды спорта, туризм и др.);
· контакт с дикими и домашними животными, грызунами;
· наличие в доме собак, крыс, мышей;
· пребывание в природных и антропургических очагах лептоспироза;
· риск профессионального заражения лептоспирозом(работники животноводческих хозяйств, мясокомбинатов, боен, канализационной сети, складских помещений, сельскохозяйственные рабочие, охотники и др.).
Физикальное обследование:
· гиперемия, одутловатость лица;
· гиперемия кожи шеи и верхней половины грудной клетки;
· инъекция сосудов склер, кровоизлияния, склерит;
· сыпь (появляется на 3-6 день болезни полиморфного характера (скарлатиноподобная, кореподобная, геморрагическая), симметричная;
· желтуха (при желтушной форме);
· резкая болезненность мышц при пальпации;
· геморрагический синдром (геморрагическая сыпь, кровоизлияния на коже и слизистых оболочках);
· увеличение печени;
· увеличение селезенки;
· признаки поражения почек (болезненность при поколачивании по поясничной области), снижение суточного диуреза;
· поражение ЦНС (признаки менингита);
· поражение сердечно-сосудистой системы (тахикардия, гипотония, приглушенность сердечных тонов).
Лабораторные исследования [1,4,5,6, 8,9, 16, 17]:
ОАК: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, анэозинофилия, лимфопения, увеличение СОЭ. При тяжелой форме лептоспироза: анемия (снижение уровня гемоглобина, эритроцитов), тромбоцитопения.
ОАМ: снижение удельного веса мочи, протеинурия, лейкоцитурия, цилиндрурия, микрогематурия, макрогематурия (при тяжелой форме), желчные пигменты (при желтушной форме).
Биохимический анализ крови:
· при желтушной форме лептоспироза: снижение уровня общего белка, альбуминов, гипербилирубинемия преимущественно за счет связанного билирубина, АЛТ, АСТ, щелочной фосфатазы, амилазы;
· при развитии ОПП: повышение содержания мочевины, креатинина, гиперкалиемия;
· при панкреатите: повышение содержания амилазы;
· при менингите в клиническом анализе спинномозговой жидкости: цитоз с преобладанием сначала нейтрофилов, затем – лимфоцитов, повышение уровня белка, при геморрагическом синдроме – эритроциты (преимущественно измененные).
· коагулограмма: увеличение времени свертываемости крови и длительности кровотечения, снижение уровня протромбина, протромбинового индекса, удлинение протромбинового времени, удлинение АЧТВ, увеличение МНО, повышение содержания фибриногена;
· кал на скрытую кровь (при подозрении на желудочно-кишечное кровотечение).
Критерии оценки степени тяжести заболевания по результатам лабораторной диагностики [5, 6, 8].
| Признак | Без осложнений | С осложнениями |
| Уровень лейкоцитоза | Умеренный лейкоцитоз | Высокий лейкоцитоз с нейтрофилезом и палочкоядерным сдвигом |
| Уровень тромбоцитопении | Не менее 50×10/л 9 | До 50×10/л и менее 9 |
| Уровень СОЭ | Умеренное увеличение СОЭ | Значительно увеличенное СОЭ |
| Уровень гемоглобина | Умеренное снижение уровня гемоглобина | Выраженное снижение уровня гемоглобина |
| Уровень эритроцитов в периферической крови | Незначительное снижение эритроцитов | Выраженное снижение эритроцитов |
| Уровень белка в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень цилиндров в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень лейкоцитов в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень эритроцитов в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень эритроцитов в копрограмме | Отсутствуют | Выявляются в большом количестве |
| Уровень общего белка сыворотки крови | В пределах нормы | Ниже нормы |
| Уровень альбуминов сыворотки крови | В пределах нормы | Ниже нормы |
| Уровень С-реактивного белка, трансфераз печени, щелочной фосфатазы, билирубина, амилазы в сыворотке крови | В пределах нормы | Выше нормы |
| Уровень белка в цереброспинальной жидкости | В пределах нормы | Выше нормы |
| Уровень цитоза в цереброспинальной жидкости | В пределах нормы | Выше нормы |
| Уровень амилазы в моче | В пределах нормы | Выше нормы |
Специальные методы исследования:
-Микроскопическое исследование цитратной крови, мочи, ликвора (при менингите) в темном поле (обнаружение лептоспир).
-Серологические методы:
· реакция микроагглютинации лептоспир (РМА)(с 6-12 дня от начала болезни): определение антител Leptospirainterrogans (диагностический титр 1:100 при условии нарастания его в дальнейшем);
· РПГА (диагностический титр – 1:80);
· ИФА (выявление специфических антител IgMс 3-4-го дня болезни, IgG у реконвалесцентов).
-ПЦР крови, ликвора (при менингите), мочи: выявление специфических фрагментов ДНК лептоспир.
Инструментальные исследования:
· рентгенография органов грудной клетки(по показаниям):признаки пневмонии (очаги инфильтрации в легких), бронхита;
· электрокардиография (по показаниям) для выявления признаков поражения сердца: признаки диффузного поражения миокарда, нарушения ритма и проводимости, в тяжелых случаях признаки инфекционно-токсического миокардита;
· эхокардиография (по показаниям): для диагностики миокардита;
· ультразвуковое исследование органов брюшной полости: выявление признаков гепатита, холецистита, панкреатита;
· УЗИ почек: выявление признаков поражения почек;
· УЗИ надпочечников (по показаниям): выявление признаков поражения надпочечников;
· Фиброэзофагогастродуоденоскопия (по показаниям): выявление признаков желудочно-кишечного кровотечения;
· КТ/МРТ головного мозга (по показаниям): при поражении ЦНС в целях дифференциальной диагностики, выявление признаков субарахноидального кровоизлияния.
Диагностический алгоритм: амбулаторный уровень.
Клинические критерии диагностики лептоспироза [10, 11].
| Признак | Характеристика | УД * |
| Начало заболевания | Острое | В |
| Лихорадка | Высокая ремитирующая или постоянная с повторными лихорадочными волнами | В |
| Синдром интоксикации | Выраженные головные боли, снижение аппетита, тошнота, рвота | В |
| Миалгический синдром | С первых часов заболевания отмечаются резкие спонтанные боли в мышцах, особенно в икроножных мышцах, миалгии сопровождаются гиперестезией кожи. Пальпация мышц голеней, бедер, поясницы резко болезненна, передвижение затруднено. | А |
| Синдром экзантемы | В результате генерализованного повреждения эндотелия капилляров отмечаются характерные признаки васкулита: гиперемия и пастозность лица, шеи, верхней части груди, гиперемия глотки, пятнисто-папулезная и петехиальная сыпь на туловище и конечностях (появляется на 3-5-й день болезни и держится 1-7 суток, сгущается на разгибательной поверхности конечностей). Для желтушной формы лептоспироза более характерны геморрагические элементы сыпи, для безжелтушной – пятнисто-папулезные. | В |
| Синдром поражения глаз | Конъюнктивит, эписклерит с фотофобией. | В |
| Синдром поражения сердечно-сосудистой системы | Тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца, что является отражением инфекционной кардиопатии или развития лептоспирозного миокардита | С |
| Синдром поражения печени | С 3-5-го дня болезни отмечается желтуха, увеличение печени, потемнение мочи, увеличиваются уровни АлАТ, АсАТ, щелочной фосфатазы, умеренное повышение уровня билирубина в сыворотке крови (прямой и непрямой фракции), что является проявлениями гепатита. Спленомегалия, как и острая печеночная недостаточность при легких и среднетяжелых формах лептоспироза, отмечаются относительно редко. При тяжелых формах заболевания нарушаются процессы синтеза в печени факторов свертывающей системы крови, что способствует манифестации тромбогеморрагического синдрома. | В |
| Тромбоцитопения и тромбоцитопатия | При тяжелых формах лептоспироза возможно развитие тромбоцитопении (до 50×109/л и менее) и тромбоцитопатии, так же, как гипокоагуляция и повреждение сосудов микроциркуляторного русла, способствующих появлению различных признаков тромбогеморрагического синдрома (петехии, пурпура, кровоизлияния в местах инъекций и в склеру, носовые кровотечения, желудочно-кишечное кровотечение, субарахноидальное кровоизлияние, кровоизлияния в надпочечники). | В |
| Синдром поражения почек | Является типичным и самым частым проявлением лептоспироза, поражение почек проявляется с первые 2-7 суток олигурией (анурией) с последующей полиурией; протеинурией; цилиндрурией; нарастанием азотемии (последнее свидетельствует о развитии острой почечной недостаточности). Иногда отмечается гематурия, боли в поясничной области. Появление пиурии говорит о присоединении вторичной инфекции. В генезе анурии не исключается значение выраженного снижения артериального давления. Восстановление функции почек после перенесенного лептоспироза происходит очень медленно, возможно развитие хронической почечной недостаточности. | В |
| Синдром поражения центральной нервной системы | В острой стадии болезни больных беспокоят головные боли, бессонница, у некоторых больных наблюдается судорожный синдром. Может развиться лептоспирозный серозный менингит с высоким плеоцитозом и повышением белка. | В |
| Синдром поражения респираторного тракта | При тяжелых формах лептоспироза отмечается токсическая одышка, кровоизлияния в плевру, кровохарканье, геморрагический отек легких, респираторный дистресс-синдром. | С |
| Синдром поражения желудочно-кишечного тракта | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием панкреатита, холецистита, что у детей, в отличие от взрослых, отмечается нередко. | С |
| Синдром анемии | В клиническом анализе крови отмечается снижение гемоглобина, что сочетается с признаками воспаления (нейтрофильный лейкоцитоз, повышение СОЭ). | В |
Критерии оценки степени тяжести лептоспироза по клиническим признакам [10, 11].
| Признак | Характеристика признаков | ||
| Легкая степень тяжести | Средняя степень тяжести | Тяжелая степень тяжести | |
| Начало заболевания | Острое | Острое | Очень острое |
| Лихорадка | Высокая ремитирующая или постоянная лихорадка, с повторными волнами | Высокая ремитирующая или постоянная лихорадка, с повторными волнами | Высокая ремитирующая или постоянная лихорадка, с повторными волнами |
| Синдром интоксикации | Головные боли, снижение аппетита, тошнота, рвота | Выраженные головные боли, снижение аппетита, тошнота, рвота | Выраженное беспокойство, резкое снижение аппетита, тошнота, рвота |
| Миалгический синдром | Спонтанные боли в мышцах, особенно в икроножных мышцах, сопровождаются гиперестезией кожи. Мышцы голеней, бедер, поясницы резко болезненны, передвижение затруднено. | Резкие спонтанные боли в мышцах, особенно в икроножных мышцах, сопровождаются гиперестезией кожи. Мышцы нижних конечностей, поясницы резко болезненны, передвижение затруднено. | Мышцы нижних конечностей, поясницы резко болезненны, передвижение затруднено. |
| Кожный синдром | Часто отмечается желтуха. Гиперемия и пастозность лица, шеи, верхней части груди, гиперемия глотки, пятнисто-папулезная и петехиальная сыпь на туловище и конечностях (появляется на 3-5-й день болезни и держится 1-7 суток, сгущается на разгибательной поверхности конечностей). Более характерны геморрагические элементы сыпи, для безжелтушной – пятнисто-папулезные. | Часто отмечается желтуха. Гиперемия и пастозность лица, шеи, верхней части груди, гиперемия глотки, пятнисто-папулезная и петехиальная сыпь на туловище и конечностях (появляется на 3-5-й день болезни и держится 1-7 суток, сгущается на разгибательной поверхности конечностей). Более характерны геморрагические элементы сыпи, для безжелтушной – пятнисто-папулезные. | Часто отмечается желтуха. Гиперемия и пастозность лица, шеи, верхней части груди, гиперемия глотки, пятнисто-папулезная и петехиальная сыпь на туловище и конечностях (появляется на 3-5-й день болезни и держится 1-7 суток, сгущается на разгибательной поверхности конечностей). Более характерны геморрагические элементы сыпи, для безжелтушной – пятнисто-папулезные. |
| Синдром поражения конъюнктивы глаз, эписклерита | Конъюнктивит, эписклерит с фотофобией. | Конъюнктивит, эписклерит с фотофобией. | Конъюнктивит, эписклерит с фотофобией. |
| Синдром инфекционнойкардиопатии, лептоспирозного миокардита | Тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца – как проявления инфекционнойкардиопатии. | Проявления инфекционнойкардиопатии: тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца. Иногда отмечается развитие лептоспирозного миокардита. | Отчетливые проявления инфекционнойкардиопатии: тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца. Нередко отмечается развитие лептоспирозного миокардита. |
| Синдром поражения печени | Увеличение печени, увеличение АлАТ, АсАТ, щелочной фосфатазы, умеренное повышение уровня билирубина в сыворотке крови. Относительно редко развивается острая печеночная недостаточность. | Увеличение печени, увеличение АлАТ, АсАТ, щелочной фосфатазы, умеренное повышение уровня билирубина в сыворотке крови. Относительно редко развивается острая печеночная недостаточность. | Увеличение печени, потемнение мочи, увеличение АлАТ, АсАТ, щелочной фосфатазы, повышение уровня билирубина в сыворотке крови Нередко развивается острая печеночная недостаточность. Выявляются признаки нарушения процессов синтеза в печени факторов свертывающей системы крови. |
| Тромбогеморрагический синдром, тромбоцитопения, тромбоцитопатия | Тромбоцитопения и тромбоцитопатия, относительно редко, сопровождаются появлением признаков тромбогеморрагического синдрома. | Тромбоцитопения и тромбоцитопатия, нередко, сопровождаются появлением признаков тромбогеморрагического синдрома. | Тромбоцитопения (до 50.109/л и менее) и тромбоцитопатия, способствующие появлению различных признаков тромбогеморрагического синдрома. |
|
Синдром поражения почек и мочевыводящих путей |
Со 2-7 суток болезни отмечается олигурияс последующей полиурией; протеинурией; цилиндрурией. Иногда отмечается гематурия, боли в поясничной области. Пиурия свидетельствует о присоединении вторичной инфекции. |
Со 2-7 суток болезни отмечается олигурия, анурия с последующей полиурией; протеинурией; цилиндрурией; нарастанием азотемии. Иногда отмечается гематурия, боли в поясничной области. Пиурия свидетельствует о присоединении вторичной инфекции. Восстановление функции почек происходит очень медленно. |
Со 2-7 суток болезни отмечается олигурия, анурия с последующей полиурией; протеинурией; цилиндрурией; нарастанием азотемии, что указывает на развитие острой почечной недостаточности. Иногда отмечается гематурия, боли в поясничной области. Пиурия отражает присоединение вторичной инфекции. Восстановление функции почек происходит очень медленно, возможно развитие хронической почечной недостаточности. |
|
Синдром поражения центральной нервной системы |
Головные боли, бессонница, нередко наблюдается судорожный синдром. Лептоспирозный серозный менингит отличается высоким плеоцитозом и повышением белка. | ||
| Синдром поражения респираторного тракта | Специфические поражения органов дыхания для лептоспироза не характерны. | Специфические поражения органов дыхания для лептоспироза не характерны. Возможно развитие пневмонии за счет присоединения вторичной инфекции. | Возможно специфическое поражение легких (пневмония). Отмечается токсическая одышка, кровоизлияния в плевру, кровохарканье, геморрагический отек легких, респираторный дистресс-синдром. Возможно также развитие поражений легких за счет присоединения вторичной инфекции |
| Синдром поражения органов пищеварения | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием функциональных нарушений желудочно-кишечного тракта. | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием функциональных нарушений желудочно-кишечного тракта. Симптоматика в некоторых случаях обусловлена развитием панкреатита, холецистита. | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием функциональных нарушений желудочно-кишечного тракта, но ‒ развитием панкреатита, холецистита. |
| Синдром анемии | Развитие анемии встречается относительно редко. | В клиническом анализе нередко крови отмечается снижение гемоглобина, что сочетается с признаками воспаления (нейтрофильный лейкоцитоз, повышение СОЭ). | В клиническом анализе крови отмечается снижение гемоглобина, что сочетается с признаками воспаления (нейтрофильный лейкоцитоз, повышение СОЭ). |
| Осложнения |
Ирит, иридоциклит, увеит. Астенический синдром. |
Ирит, иридоциклит, увеит. Носовые кровочения. Вторичные пневмонии. Транзиторные нарушения ритма сердца. Хроническая почечная недостаточность. |
Менингит, энцефалит, миелит, полиневрит, миокардит, ирит, иридоциклит, увеит. Острая и хроническая почечная недостаточность. Желудочно-кишечные кровотечения. Кровоизлияния в надпочечники. Субарахноидальное ковоизлияние. Нарушения ритма сердца. Вторичные пневмонии. Холецистит. Панкреатит. |
Перечень основных (обязательных) диагностических мероприятий:
· ОАК;
· ОАМ;
· биохимический анализ крови;
· коагулограмма;
· кислотно-щелочное состояние, электролиты крови;
· микроскопическое исследование цитратной крови (1 неделя заболевания), мочи (со 2 недели), ликвора (по показаниям) в темном поле (обнаружение лептоспир);
· реакция микроагглютинации лептоспир (РМА);
· ИФА;
· ПЦР крови, ликвора (при менингите);
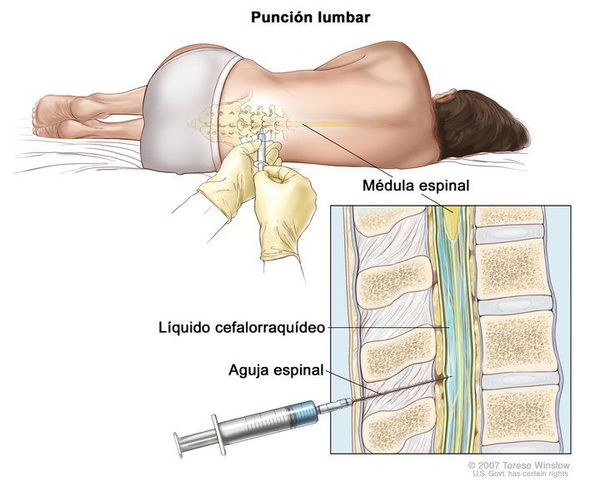
· спинномозговая пункция с проведением анализа ликвора (при наличии общей мозговой симптоматики и менингеальных симптомов);
· ЭКГ;
· УЗИ органов брюшной полости;
· УЗИ почек.
Перечень дополнительных диагностических мероприятий:
· ПЦР мочи (с 2-3 недели болезни);
· рентгенография органов грудной клетки (при подозрении на пневмонию);
· эхокардиография (при подозрении на миокардит);
· фиброэзофагогастродуоденоскопия (при подозрении на желудочно-кишечное кровотечение);
· УЗИ надпочечников (при поражении надпочечников);
· КТ головного мозга, МРТ головного мозга (при поражении ЦНС);
· кал на скрытую кровь (при подозрении на желудочно-кишечное кровотечение).
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Грипп | Наличие общих симптомов: острое начало,интоксикационный синдром, лихорадка. | Метод флюоресцирующих антител, ИФА, ПЦР | Ведущий — катаральный синдром (ларинготрахеит), локализация головной боли в лобной области, менингеальные знаки обычно обусловлены менингизмом, нет сыпи, лейкопения, нормальное СОЭ. |
| Тропическая малярия | Острое начало, лихорадка, желтуха, увеличение печени и селезенки. | Микроскопия мазка и толстой капли крови | Значительное увеличение печени и селезенки,типичные малярийные пароксизмы, быстро прогрессирующая гемолитическая анемия при отсутствии кровотечений, ОПН возникает обычно на фоне гемоглобинурийной лихорадки; возможность развития церебральной комы, увеличение билирубина за счет непрямой фракции, лейкопения, не характерен геморрагический синдром. |
| Вирусные гепатиты (ВГ) | Острое (подострое) начало, желтуха, увеличение печени, селезенки | Определение специфических маркеров ВГ (ИФА) | Лихорадки только в преджелтушном периоде при ВГА, нетрецидивов болезни, закономерно увеличение печени и селезенки, желтуха паренхиматозная с высокой активностью АлАТ и АсАТ, геморрагический синдром преимущественно при тяжелых формах ВГ, нет анемии, лейкопения, СОЭ в пределах нормы. |
| ГЛПС | Острое начало, лихорадка, геморрагический синдром. | РНИФ, ИФА, ПЦР | Сильная боль в пояснице с первых дней при отсутствии болей в икроножных мышцах, макрогематурия; не характерны кровотечения из десен, маточные. |
| Токсические гепатиты | Желтуха, увеличение печени | Токсикологические исследования | Постепенное начало, в анамнезе – связь с токсическими факторами. Не характерны лихорадка, геморрагический синдром, увеличение селезенки, анемия, тромбоцитопения. |
| Отравление солями тяжелых металлов | Острое начало, лихорадка, геморрагический синдром. | Определение солей тяжелых металлов в сыворотке крови, в моче |
Острое начало, первые симптомы появляются спустя 4 часа после того, как яд проник в организм. Иногда инкубационный период продолжается двое суток. Основные жалобы при попадании токсичного вещества с пищей: боли в области живота, привкус металла во рту, ощущение жжения, тошнота, рвота, часто кровавая или синего цвета, слюнотечение и диарея, общие симптомы интоксикации: головные боли, головокружение, общая слабость, тахикардия, резкое падение давления, желтуха в результате гемолиза и развития печёночной недостаточности, острая почечная недостаточность, судороги и нарушение дыхания. При попадании яда ингаляционным путём к перечисленным симптомам добавляются признаки «медной лихорадки»: раздражение глаз, чихание, слезотечение, озноб в результате повышения температуры до 38–39° C, проливной пот, выраженная слабость и боли в мышцах, сухой кашель и одышка, возможно, появление аллергической сыпи. В периферической крови анемия, лейкопения, тромбоцитопения. В коагулограмме дефицит факторов свертывания крови |
Дифференциальная диагностика безжелтушных форм лептоспироза
[1]
| Показатель | Лептоспироз | Грипп | Геморрагические лихорадки | Риккетсиозы |
| Сезонность* | Летне-осенняя | Ноябрь–март | Летне-осенняя | Летне-осенняя |
| Длительность лихорадки (сутки) | 3–15 | 3–6 | 3–10 | 3–18 |
| Катаральные явления | Слабо выражены | Характерен ларинготрахеит | Нет | Возможны, но слабо выражены |
| Сыпь | Полиморфная, часто | Нет | Геморрагическая, при тропических — кореподобная | Полиморфная, с геморра-гическим компонентом |
| Геморрагический синдром | Выражен | Редко (носовые кровотечения) | Резко выражен | Редко, слабо выражен |
| Увеличение печени | Характерно | Нет | Возможно | Характерно |
| Увеличение селезёнки | Часто | Нет | Редко | Часто |
| Поражение почек | Характерно | Нет | Характерно | Нет |
| Протеинурия | Высокая | Возможна, незначительная | Массивная | Возможна, незначительная |
| Гематурия | Микрогематурия | Редко микрогематурия | Микро-, макрогематурия | Нет |
| Лейкоцитурия | Возможна | Нет | Возможна | Нет |
| Цилиндрурия | Часто | Нет | Часто | Возможна |
| Менингеальный синдром | Часто | Редко | Редко | Часто |
| Плеоцитоз СМЖ | Часто, лимфоцитарный, смешанный | Нет | Нет | Возможен лимфоцитарный |
| Анемия | Возможна | Нет | Часто | Нет |
| Тромбоци-топения | Часто | Нет | Часто | Нет |
| Количество лейкоцитов в крови | Выраженный лейкоцитоз | Лейкопения | Лейкопения | Умеренный лейкоцитоз |
| СОЭ | Высокая | Норма | Нерезко повышена | Нерезко повышена |
| Специфическая диагностика | Реакция микро-гемагглютинации, микроскопия | Метод флюоресцирующих антител, РСК и другие серологические методы | РНИФ, ИФА, ПЦР | РНИФ, РСК, РНГА |
Дифференциальная диагностика желтушной формы лептоспироза [1]
| Показатель | Лептоспироз | Вирусные гепатиты | Малярия | Токсические гепатиты |
| Начало | Острое | Острое, подострое | Острое | Постепенное |
| Желтуха | С 5–7-го дня, умеренная или интенсивная | С 3–20-го дня, умеренная или интенсивная | С 5–10-го дня, слабая, умеренная | Умеренная или интенсивная |
| Лихорадка | Высокая, 3–15 суток | Умеренная, до 3–4 суток | Высокая, повторные приступы озноба | Нет |
| Кожа лица | Гиперемирована | Бледная | Гиперемирована | Бледная |
| Сыпь | Полиморфная, часто | Возможна, уртикарная | Нет | Нет |
| Диспепсический синдром | Рвота, анорексия | Тошнота, тяжесть в правом подреберье, анорексия | Диарея | Анорексия |
| Увеличение печени | Постоянно | Постоянно | Постоянно | Постоянно |
| Увеличение селезёнки | Часто | Возможно | Постоянно | Отсутствует |
| Геморрагический синдром | Часто | Редко, в тяжёлых случаях | Не характерен | Не характерен |
| Анемия | Часто | Не характерна | Постоянно | Не характерна |
| Тромбоцитопения | Часто | Не характерна | Возможно | Не характерна |
| Лейкоцитоз | Постоянно | Лейкопения | Лейкопения | Нормоцитоз |
| СОЭ | Повышена | Нормальная, снижена | Незначительно повышена | Нормальная |
| Билирубин | Повышен, обе фракции | Повышен, больше связанный | Повышен, больше свободный | Повышен связанный |
| Трансферазы | Незначительно повышены | Резко повышены | Незначительно повышены | В норме |
| КФК | Повышена | В норме | Незначительно повышена | В норме |
| Протеинурия | Высокая | Незначительная | Умеренная | Возможна |
| Гематурия | Микрогематурия | Не характерна | Гемоглобинурия | Возможна |
| Лейкоцитурия | Часто | Не характерна | Не характерна | Не характерна |
| Цилиндрурия | Часто | Возможна | Возможна | Редко |
| Специфическая диагностика | Реакция микрогемагглютинации, микроскопия | Специфические маркёры ВГ | Микроскопия мазка и толстой капли крови | Токсико-логическое исследование |
Дифференциальная диагностика лептоспироза и острых вирусных гепатитов[1]
| Симптомы | Лептоспироз | Острые вирусные гепатиты |
| Начало болезни | Острое | постепенное |
|
Температура |
высокая в течение 5–9 дней, иногда двухволновая | в большинстве случаев нормальная или субфебрильная |
| Озноб | часто | не бывает |
| Головная боль | часто | редко |
| Боли в икроножных мышцах | часто | не бывает |
| Герпес | часто | не бывает |
| Гиперемия лица, инъекция склер | часто | не бывает |
| Геморрагические проявления | часто | только при осложнении острой печеночной недостаточностью |
| Желтуха | появляется на 3–5 день, быстро нарастает | появляется позже, нарастает постепенно |
| Поражение почек | очень часто, тяжелое | редко, незначительное |
| Менингеальные знаки | наблюдаются часто | не бывает |
| Общий анализ крови | часто нейтрофильный лейкоцитоз со сдвигом формулы влево, анемия, тромбоцитопения, СОЭ ускорена | нормоцитоз или лейкопения, лимфоцитоз, СОЭ в пределах нормы |
| Активность аминотрансфераз | повышена незначительно | повышена резко |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Амоксициллин (Amoxicillin) |
| Апротинин (Aprotinin) |
| Бензилпенициллин (Benzylpenicillin) |
| Гепарин натрия (Heparin sodium) |
| Гидрокортизон (Hydrocortisone) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Доксициклин (Doxycycline) |
| Допамин (Dopamine) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Кетопрофен (Ketoprofen) |
| Маннитол (Mannitol) |
| Меглюмин (Meglumine) |
| Менадиона натрия бисульфит (Menadione sodium bisulfite) |
| Меропенем (Meropenem) |
| Натрия ацетат (Sodium acetate) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия хлорид (Sodium chloride) |
| Омепразол (Omeprazole) |
| Парацетамол (Paracetamol) |
| Пентоксифиллин (Pentoxifylline) |
| Плазма свежезамороженная |
| Преднизолон (Prednisolone) |
| Фамотидин (Famotidine) |
| Фуросемид (Furosemide) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эпинефрин (Epinephrine) |
| Эритроцитарная масса |
| Этамзилат (Etamsylate) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: В амбулаторных условиях лечение больных с лептоспирозом не проводят. Больные направляются на госпитализацию в стационар для оказания им специализированной медицинской помощи.
Показания для консультации специалистов:
· консультации окулиста при поражении глаз;
· консультация гастроэнтеролога: при поражении печени неинфекционной этиологии;
· консультация хирурга для исключения острого живота;
· консультация нефролога при поражении почек и развитии ОПП;
· консультация невропатолога при поражении ЦНС;
· консультация кардиолога при поражении сердца;
· консультация терапевта при развитии пневмонии и бронхитов;
· консультация дерматолога при поражении кожных покровов;
· консультация анестезиолога-реаниматолога: при развитии неотложных состояний;
· консультация акушер-гинеколога: при лептоспирозе у беременных.
Профилактические мероприятия [1- 3, 7]:
· санитарно – ветеринарные мероприятия в животноводческих хозяйствах, регулярная дератизация, охрана водоемов от загрязнения выделениями животных, контроль за источниками водоснабжения, местами купания людей, водопоя скота и т. п;
· вакцинация групп риска (работники животноводческих хозяйств, зоопарков, зоомагазинов, собачьих питомников, звероводческих хозяйств, предприятий по переработке животноводческого сырья, сотрудников лабораторий, работающих с культурами лептоспир) с 7 лет инактивированной лептоспирозной вакциной по 0,5 мл подкожно, однократно, ревакцинация через год.
· вакцинация сельскохозяйственных животных и собак.
Мониторинг состояния пациента [1-3]: проводится КИЗ/врачами общей практики в виде диспансеризации.
|
N п/п |
Частота осмотров врачами КИЗ/ ВОП |
Длительность наблюдения | Показания и периодичность консультаций врачей-специалистов |
| 1 | 1 раз в месяц |
6 месяцев при отсутствии осложнений |
Нефролог, окулист, невропатолог, терапевт в обязательном порядке в 1-й месяц после перенесенного заболевания. В последующие месяцы узкие специалисты привлекаются по профилю клинических проявлений. |
| 2 | 1 раз в месяц первые 6 мес. после выздоровления, затем 1 раз в 3-4 мес. | 2 года при развитии осложнений. | окулист, невропатолог, нефролог иврачи других специальностей (по показаниям) |
|
N п/п |
Периодичность лабораторных и дополнительных методов исследования | Критерии снятия с диспансерного учета | Порядок допуска переболевших на работу |
| 1 |
Общие анализы крови и мочи, а у перенесших больных желтушную форму болезни и биохимическое исследование крови делают первые 6месяцевежемесячно, затем 1 раз в 3-4 мес. в течение последующих 2 лет (при наличии осложнений) и при снятии с «Д» учета. Дополнительные исследования– планово по показаниям. |
Клиническое выздоровление, нормализация лабораторных показателей(АЛТ, АСТ, креатинин, мочевина и др.) и отсутствие прогрессирования патологических процессов со стороны различных органов и систем (при осложненном течении заболевания). |
Клиническое выздоровление |
Индикаторы эффективности лечения:
· стойкая нормализация температуры тела;
· отсутствие или значительное уменьшение симптомов заболевания;
· санация СМЖ при менингите.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия
Сбор жалоб и анамнеза:
· наличие жалоб на повышение температуры, интоксикацию (головную боль, слабость, миалгии, боли в икроножных мышцах, тошноту и т.д.).
· данные эпидемиологического анамнеза: контакт с водой открытых водоемов (рыбалка, купание, водные виды спорта, туризм и др.); наличие в доме собак, крыс, мышей; пребывание в эпидемиологически подтвержденном очаге лептоспироза, наличие риска профессионального заражения лептоспирозом.
При физикальном исследовании оценивают состояние сознания, кожных покровов и видимых слизистых оболочек наличие/отсутствие гиперемии лица, инъекции сосудов склер, сыпи на коже, симптомов поражения сердечно-сосудистой системы, печени, почек, легких, центральной нервной системы, признаков генерализованного капилляротоксикоза, неотложных состояний.
Неотложная помощь
При менингите:
Больным с лептоспирозом при наличии менингита или с подозрением на него однократно вводятся:
· преднизолон: 90-120 мг внутримышечно или внутривенно (УД-С);
· фуросемид: 2-4 мл внутримышечно или внутривенно; (УД – В)
· обеспечить подачу увлажненного кислорода.
При ИТШ (все мероприятия проводятся во время транспортировки пациента в стационар):
· немедленное внутривенное введение 0,9% р-ра NaCl — 800,0 мл (УД-С);
· преднизолон 120 мг (УД-С),
· обеспечить подачу увлажненного кислорода.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [1-6, 16, 17]
Тактика лечения [1, 3, 6, 9- 14, 16- 19]
Основными методами лечения являются применение антибиотиков. Лечение больных тяжелых форм лептоспироза, осложненных острым повреждением почек, осуществляется с применением патогенетической терапии. Самым эффективным антибиотиком является пенициллин, при его непереносимости можно заменить антибиотиками тетрациклиновой группы, цефалоспоринами, фторхинолонами.
Немедикаментозное лечение:
· постельный режим в течение всего лихорадочного периода;
· диета: при поражении почек- стол № 7, при поражении печени — стол № 5, при сочетанных поражениях — стол № 5 с ограничением соли или стол № 7 с ограничением жиров.
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Этиотропная терапия:
| Схема лечения легких форм | Схема лечения среднетяжелых форм | Стандартная схема лечения тяжелых и осложненных форм | Стандартная схема лечения лептоспирозного менингита |
|
Бензилпенициллина натриевая соль 1,0 млн ЕД х 6 раз/сутки в/м (УД-А), Препараты резерва: доксициклин 0,1г х2 раза/сутки внутрь (УД-А) (при отсутствии желтухи) или амоксициллин – 0,5 г x 4 раза в сутки, внутрь (УД-В) или ципрофлоксацин 0,5г х 2 раза в сутки внутрь (УД-В). Этиотропная терапия проводится в течение 5–7 дней. |
Бензилпенициллина натриевая соль 1,0-1,5 млн ЕД х 6 раз/сут. в/м (АД-А). Препараты резерва: доксициклин 0,1 г х 2 раза/сутки (УД-А) или цефтриаксон 1,0 — 2,0г х 2 раза/сутки, в/м, в/в (УД-А), или цефотаксим 1-2 г/сутки в 2-4 приема в/в, в/м (УД-В) или ципрофлоксацин 500 мг х 2 раза/сутки внутрь (УД-В). Этиотропная терапия проводится в течение 5–7 дней. |
Бензилпенициллина натриевая соль 1,5 млн-2,0 млн ЕД х 6-8 раз/сутки в/м, в/в (УД-А). Препараты резерва: цефтриаксон 4,0 — 6,0 г/сутки, в/м, в/в (УД-А), или цефотаксим по 2 г х 2-3 раза в сутки в/в,в/м (УД-В),или ципрофлоксацин 200 мг х 2 раза/сут. в/в, (разовая доза м.б. увеличена до 400 мг) (УД-В) или цефепим по 2,0 г 2-3 раза в суткив/в, в/м (УД-В). Этиотропная терапия проводится в течение 7-10 дней. |
Бензилпенициллина натриевая соль 3,0 млн ЕД х 8 раз/сутки в/м, в/в (УД-А); при неэффективности цефтриаксон 2,0-3,0 гр. 2 раза в сутки, вводят через каждые 12 часа, в/м, в/в (УД-А), или цефотаксим по 2,0 гр. 2-3 раза в сутки в/в, в/м (УД-В), или ципрофлоксацин 200-400 мг х 2 раза/сут. в/в (УД-В);или цефепим по 2,0 г 2-3 раза в сутки в/в, в/м (УД-В). При непереносимости β-лактамных антибиотиков: ципрофлоксацин 0,2% — 200 мг/100 мл 2 раза в сутки в/в (УД-В). Резервные препараты при отсутствии эффекта: меропенем по 40 мг/кг каждые 8 часов (УД-В). Этиотропная терапия проводится в течение 7-10 дней. |
Если возникает необходимость повторного курса антибиотикотерапии, то применяют полусинтетические пенициллины, цефалоспорины.
Препараты резерва для лечения тяжелых форм лептоспироза при неэффективности или непереносимости пенициллина или цефалоспоринов – карбапенемы (имипенем, меропенем), гликопептиды (ванкомицин, тейкопланин).
Этиотропная терапия лептоспироза у беременных (в зависимости от степени тяжести): ампициллин по 500 мг 4 раза в сутки внутрь в течение 5-7 дней;.
или бензилпенициллина натриевая соль по 1-1,5 млн. ЕД х 6 раз/сутки в/м, в/в (УД-А).
Препараты резерва: цефтриаксон по 1,0 — 2,0 г х 2-3 раза/сутки, в/м, в/в (УД-А),
или цефепим по 1,0-2,0 г 2 раза в сутки в/м, в/в (УД-В).
Патогенетическая терапия
Дезинтоксикационная терапия:
Внутривенное введение 0,9% раствора хлорида натрия (УД-С), 2 % раствора гидрокарбоната натрия (УД-С), 5 % раствора декстрозы (УД-С), меглюмина натрия сукцината (УД-D). Соотношение и количество этих растворов определяется особенностями течения болезни и прежде всего выраженностью электролитных нарушений, состоянием функций почек.
Объем инфузионно терапии рассчитывается исходя из суточной потребности организма в воде – 30 мл/кг массы тела. Средний объем вводимых растворов для человека массой 60-80 кг составляет 1200-1500 мл/сут + патологические потери + объем возобновившегося диуреза.
Не рекомендуется использовать синтетические коллоидные растворы (декстраны, гидроксиэтилкрахмалы и др.).
При менингите:
Количество вводимой жидкости ограничивается.
· Дегидратационная терапия: маннит (15% раствор) с фуросемидом (УД-В) под контролем содержания Na+ крови. При содержании Na+крови на уровне верхней границы нормы и выше введение маннита противопоказано в связи с изменением осмолярности крови и угрозой развития набухания клеток головного мозга. В этих случаях показано введение концентрированного раствора глюкозы (10%, 20% или 40%) и 0,45% раствор NaCl.
· гормонотерапия (с целью профилактики тяжелых неврологических осложнений, уменьшения риска потери слуха):дексаметазон 0,2-0,5 мг/кг (в зависимости от степени тяжести) 2-4 раза в сутки не более 3-х суток (вследствие уменьшения воспаления мозга и снижения проницаемости ГЭБ) (УД-С).
Лечение ИТШ:
• восстановление проходимости дыхательных путей, при необходимости – интубация трахеи и перевод на ИВЛ;
• постоянная оксигенация путем подачи увлажненного кислорода через маску или назальный катетер;
• обеспечение венозного доступа (катетеризация центральных/периферических вен);
• введение катетера в мочевой пузырь на срок до выведения больного из шока для определения почасового диуреза с целью коррекции проводимой терапии;
• мониторинг состояния больного – гемодинамика, дыхание, уровень сознания, характер и нарастание сыпи.
Последовательность введения препаратов при ИТШ:
· объем вводимых растворов (мл) = 30 мл * масса тела больного (кг);
· интенсивная инфузионная терапия: используют кристаллоидные (физиологический раствор (УД-С), ацесоль (УД-С), хлосоль (УД-С)) и коллоидные (растворы гидроксиэтилкрахмала) растворы в соотношении 2:1.
(!) Свежезамороженная плазма не вводится в качестве стартового раствора.
Ввести гормоны в дозе:
· при ИТШ 1 степени – преднизолон 2-5 мг/кг/сутки (УД-С) или гидрокортизон – 12,5 мг/кг/сутки (УД-С);
· при ИТШ 2 степени – преднизолон 10-15 мг/кг/сутки (УД-С) или гидрокортизон – 25 мг/кг/сутки (УД-С);
· при ИТШ 3 степени – преднизолон 20 мг/кг/сутки (УД-С) или гидрокортизон – 25-50 мг/кг/сутки (УД-С).
Гепаринотерапия (через каждые 6 часов) (УД-В):
· ИТШ 1 степени – 50-100 ЕД/кг/сутки;
· ИТШ 2 степени – 25-50 ЕД/кг/сутки;
· ИТШ 3 степени –10-15 ЕД/кг/сутки.
При отсутствии эффекта от гормональной терапии начать введение катехоламина первого порядка – допамин с 5-10 мкг/кг/мин под контролем АД (УД-С);
Коррекция метаболического ацидоза;
При отсутствии реакции гемодинамики на допамин (в дозе 20 мкг/кг/мин) начать введение эпинефрин/норадренолина в дозе 0,05- 2 мкг/кг/мин (УД-В);
Повторное введение гормонов в прежней дозе — через 30 минут – при компенсированном ИТШ; через 10 минут – при декомпенсированном ИТШ;
Ингибиторы протеаз: гордокс, контрикал, трасилол.
При стабилизации АД – фуросемид 1%- 40-60 мг (УД-В);
При наличии сопутствующего отека мозга – маннит 15% — 400 мл (УД-В), в/в капельно; максимальная доза для взрослых 25 мл/сутки); дексаметазон по схеме: начальная доза 0,2 мг/кг, через 2 часа – 0,1 мг/кг, затем каждые 6 часов в течение суток – 0,2 мг/кг; далее 0,1 мг/кг/сутки при сохранении признаков отека мозга;
Переливание СЗП (УД-С), эритроцитарной массы (УД-С). Переливание СЗП 10-20 мл/кг, эритроцитарной массы при наличии показаний согласно приказу МЗ РК №501 от 26.07.2012 г. «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализации крови и ее компонентов, а также Правил хранения, переливания крови, ее компонентов и препаратов»
Альбумин — 10% р-р, 20% р-р для инфузий при наличии показаний согласно приказу МЗ РК №501 от 26.07.2012 г. «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализации крови и ее компонентов, а также Правил хранения, переливания крови, ее компонентов и препаратов».
Системные гемостатики: этамзилат 12,5% р-р по 2 мл (250 мг) 3-4 раза/сут. в/в, в/м (УД-С)
Профилактика стероидных и стресс-поражений ЖКТ (фамотидин (квамател)) 20 мг в/в х 2 раза в сутки (УД-В); омепразол 40 мг в/в х 1 раз в сутки (УД-В).
При ДВС-синдроме:
При повышенной агрегационной активности тромбоцитов — пентоксифиллин по 100 мг в/в 2 раза в сутки (УД-D).
При наличии дефицита антитромбина III – инфузия СЗП в дозе 3-3,5 мл/кг/сутки.
При фибринолитическом варианте ДВС основным компонентом терапии являются ингибиторы протеаз (апротинин сначала в/в болюсно 70-100тыс. ЕД, а затем в виде в/в непрерывной инфузии – до 500 тыс. ЕД/сутки) в сочетании с этамзилатом по 250 мг в/в 4-6 раз в сутки (УД-С).
При коагулопатии потребления – плазмаферез с инфузией больших доз СЗП (до 30мл/кг/сутки) с плазмообменом, ингибиторы протеаз и нефракционированный гепарин.
Лечение ОПП (Согласно клинического протокола диагностики и лечения ОПП (острое почечное повреждение)).
Симптоматическая терапия:
При лихорадке один из нижеперечисленных препаратов:
• ацетаминофен (парацетамол) — таблетки по 0,2 и 0,5 г, суппозитории ректальные 0,25; 0,3 и 0,5 г. Разовая доза 500 мг, максимальная разовая доза – 1 г, кратность назначения до 4 раз в сутки. Максимальная суточная доза – 4 г, максимальная продолжительность лечения – 3-5 дней. (УД-А);
• диклофенак — таблетки, драже 25 мг, 50 мг, 75 мг, 100 мг, 150 мг; мазь, гель; раствор для инъекций 75 мг/3 мл, 75 мг/2 мл. Назначают по 25-50 мг 2-3 раза в сутки. По достижении терапевтического эффекта дозу постепенно уменьшают и переходят на поддерживающее лечение в дозе 50 мг/сут. Максимальная суточная доза составляет 150 мг. При необходимости увеличения суточной дозы диклофенака ретард со 100 до 150 мг можно дополнительно принимать по 1 обычной таблетке (50 мг) (УД-В);
• кетопрофен — раствор для инъекций 100 мг/мл, 100 мг/2 мл; раствор для внутримышечных инъекций 50 мг/мл; капсула 50 мг, 150 мг; таблетки, таблетки покрытые оболочкой 100 мг, 150 мг. Принимают внутрь во время еды: таблетки и капли для приема внутрь по 100 мг 3 раза в сутки; таблетки ретард — по 150 мг/сут на 2 приема с интервалом в 12 ч; капсулы — по 50 мг утром и днем, 100 мг вечером; гранулы — по 80 мг (содержимое одного пакетика) 2-3 раза в день.
Внутримышечно вводят по 100 мг 1-2 раза в сутки, внутривенно капельно по 100-200 мг. Раствор для внутривенного вливания готовят, растворяя препарат в 100-500 мл 0,9% раствора натрия хлорида (УД-В)
Перечень основных лекарственных средств:
· бензилпенициллина натриевая соль — порошок для приготовления раствора для внутривенного и внутримышечного введения во флаконе 1000000 ЕД (УД-А);
· доксициклин – капсулы по 100 мг (УД-А);
· амоксициклин – капсулы 500 мг (УД-В);
· цефтриаксон – порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 1 г (УД-А);
· цефотаксим – порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 1 г (УД-В);
· цефепим – порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 500 мг, 1,0 г,2,0 г (УД-В);
· ципрофлоксацин — раствор для инфузий 0,2%, 200 мг/100 мл; 1% раствор в ампулах по 10 мл (концентрат, подлежащий разведению); таблетки, покрытые оболочкой 250 мг, 500 мг, 750 мг (УД-В);
· меропенем – порошок для приготовления раствора для инфузий по 1000 мг во флаконах по 100 мл (УД-В).
Перечень дополнительных лекарственных средств:
· преднизолон — раствор для инъекций в ампулах 30 мг/мл 1мл (УД-С);
· дексаметазон — раствор для инъекций в ампулах 4 мг/мл 1мл (УД-С);
· гидрокортизон – флаконы с лиофилизиованным порошком для приготовления инъекций с растворителем в ампулах по 2 или 4 мл (УД-С);
· допамин — концентрат для приготовления инъекционного раствора в ампулах по 25 мг (5 мл), 50 мг (5 мл), 100 мг (5 мл), 200 мг (5 мл) (УД-С);
· эпинефрин — раствор для инъекций в ампулах по 1 мл (1 мг) (УД-В);
· раствор NaCl 0,9% — 100, 200, 400 мл (УД-С);
· декстроза (глюкоза) 5%, 10% 40% — 100, 200, 400 мл (УД-С);
· раствор бикарбоната натрия 5% — 200,0 мл, 400,0 мл (УД-В);
· раствор Рингера для инфузий, 200 мл и 400 мл (УД-С);
· ацесоль – раствор для инфузий 400,0 мл (УД-С);
· трисоль – раствор для инфузий 400,0 мл (УД-С);
· хлосоль – раствор для инфузий 400,0 мл (УД-С);
· раствор мегглюмина сукцинат для инфузий 400,0 (УД-D);
· альбумин — раствор для инфузий – 10%, 20% — 100 мл;
· свежезамороженная плазма для инфузий (УД-С);
· эритроцитарная масса – раствор для внутривенного введения (УД-С);
· маннит – раствор для инъекций 15% 200мл и 400 мл (УД-В);
· фуросемид – раствор для инъекций в ампулах 1% 2мл (УД – В);
· ацетаминофен (парацетамол) – таблетки по 0,2 и 0,5 г, суппозитории ректальные 0,25; 0,3 и 0,5 г (УД-А);
· диклофенак – таблетки, драже 25 мг, 50 мг, 75 мг, 100 мг, 150 мг; мазь, гель; раствор для инъекций 75 мг/3 мл, 75 мг/2 мл (УД-В);
· кетопрофен – раствор для инъекций 100 мг/мл, 100 мг/2 мл; раствор для внутримышечных инъекций 50 мг/мл; капсула 50 мг, 150 мг; таблетки, таблетки покрытые оболочкой 100 мг, 150 мг (УД-В);
· гепарин, 1 мл/5000 ЕД, ампулы 1,0 мл, 5,0 мл, флаконы по 5,0 мл (УД-В);
· пентоксифиллин- 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, ампулы (УД-D);
· апротинин – раствор для инъекций в ампулах по 10 мл (100 000 ЕД) (УД-В);
· этамзилат – раствор для инъекций в ампулах 12,5% по 2 мл (250 мг) (УД-С);
· фамотидин – раствор для инъекций в ампулах 20 мг (5 мл) (УД-В);
· омепразол – порошок для приготовления раствора во флаконах 40 мг (УД-В);
· менадиона натрия бисульфит – раствор для инъекций в ампулах по 1 мл, 2 мл (УД-В).
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
|
Антибиотик группы биосинтетические пенициллины |
Бензилпенициллина натриевая соль | Оказывает бактерицидное действие за счет ингибирования синтеза клеточной стенки микроорганизмов. |
Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. |
А |
| Антибиотик группы тетрациклина | Доксициклин | бактериостатический антибиотик широкого спектра действия. Проникая внутрь клетки, действует на внутриклеточно расположенных возбудителей. |
побочные действия: со стороны нервной, пищеварительной, сердечно-сосудистой, гепатобилиарной систем, органов слуха и вестибулярного аппарата, зрения, кроветворения, нарушение обмена веществ, функции почек и мочевых путей, аллергические реакции. |
А |
| Антибиотик, цефалоспорин III поколения | Цефтриаксон |
Активен в отношении грам «+», грам «-» м/о. Устойчив к бета-лактамазным ферментам. Хорошо проникает в ткани и жидкости. |
низкая активность к некоторым анаэробным патогенам. | А |
|
Антибиотик, цефалоспорин III поколения |
цефотаксим | Действует бактерицидно. Механизм действия связан с нарушением синтеза мукопептида клеточной стенки микроорганизмов. Обладает широким спектром противомикробного действия. |
устойчив к большинству бета-лактамаз грам (+) и грамм (-) микроорганизмов. Побочные действия: со стороны ЦНС, мочевыделительной, пищеварительной, сердечно-сосудистой систем, со стороны органов кроветворения, аллергические реакции. |
В |
| Фторхинолоны | ципрофлоксацин |
Противомикробный препарат широкого спектра действия, оказывает бактерицидное действие, подавляет ДНК-гиразу и угнетает синтез бактериальной ДНК. Быстро всасывается из ЖКТ. Биодоступность после приема внутрь составляет 70%, проникает через ГЭБ |
побочные эффекты со стороны пищеварительной, мочевыделительной, сердечно-сосудистой системы систем, |
В |
| Антибиотик, пенициллин полусинтетический | амоксициклин | Полусинтетический пенициллин, обладает широким спектром бактерицидного действия. Нарушает синтез пептидогликана в период деления и роста, вызывает лизис бактерий. |
Побочные эффекты: аллергические реакции, со стороны пищеварительной, нервной систем, со стороны системы кроветворения, аллергические реакции |
В |
|
Антибиотик, цефалоспорин IV поколения |
цефепим | Препарат имеет широкий спектр действия, который включает штаммы грамотрицательных и грамположительных микроорганизмов, устойчивые к аминогликозидам и цефалоспоринам 3 поколения. |
Побочные явления: аллергические реакции, со стороны нервной, мочевыделительной, дыхательной систем, ССС, желудочно-кишечного тракта, органов кроветворения |
В |
| Антибиотик группы карбапенемов | меропенем | Оказывает бактерицидное действие против широкого спектра аэробных и анаэробных бактерий, связанное с высокой способностью меропенема проникать через клеточную стенку бактерий. |
побочные действия: флебит, тромбофлебит, аллергические реакции, боли в животе, тошнота, анорексия, рвота, понос, псевдомембранозный колит, эозинофилия, тромбоцитопения, лейкопения, нейтропения (включая агранулоцитоз), холестатический гепатит. |
В |
Хирургическое вмешательство: нет.
Другие виды лечения:
· ГБО независимо от причин и осложнений;
· Гемодиализ при ОПП без шока и геморрагического синдрома;
· Плазмаферез при тяжелом течении ОППН.
Показания для консультации специалистов:
· консультации окулиста при поражении глаз;
· консультация гастроэнтеролога: при гепатите, панкреатите, холецистите;
· консультация хирурга для исключения острого живота;
· консультация нефролога при поражении почек и развитии ОПН;
· консультация невропатолога при поражении ЦНС;
· консультация кардиолога при поражении сердца;
· консультация терапевта при развитии пневмонии и бронхита;
· консультация дерматолога при поражении кожных покровов;
· консультация анестезиолога-реаниматолога: при развитии неотложных состояний;
· консультация акушер-гинеколога: при лептоспирозе у беременных.
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжелые формы лептоспироза с угрозой развития осложнений;
· неотложные состояния: инфекционно-токсический шок, ОПП, поражение ЦНС, острая печеночная недостаточность, острая сердечно-сосудистая и дыхательная недостаточность, ДВС-синдром, полиорганная недостаточность и другие.
Индикаторы эффективности лечения:
· стойкая нормализация температуры;
· отсутствие интоксикации;
· отсутствие или значительное уменьшение симптомов заболевания;
· санация СМЖ при менингите.
Дальнейшее ведение [1, 3, 10, 11]
Лица, переболевшие лептоспирозом, подлежат диспансерному наблюдению в течение 6-ти месяцев с обязательным клиническим обследованием нефрологом, окулистом, невропатологом и терапевтом в первый месяц после перенесенного заболевания. В последующие месяцы диспансерные наблюдения осуществляются ежемесячно инфекционистами/ВОП с привлечением специалистов по профилю клинических проявлений. Проводятся также контрольные общие анализы крови и мочи, а перенесшим желтушную форму – и биохимический анализ крови. Анализы проводят первые два месяца ежемесячно, а в дальнейшем – в зависимости от результатов обследования.
Снятие с учета по истечении срока диспансерного наблюдения проводится при полном клиническом выздоровлении (нормализация лабораторных и клинических показателей). При стойких остаточных явлениях переболевших передают под наблюдение специалистам (офтальмологу, невропатологу, нефрологу и др.) не менее чем на 2 года.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: все больные с лептоспирозом и подозрительные случаи на это заболевание независимо от степени тяжести подлежат обязательной госпитализации в инфекционный стационар.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Инфекционные болезни: национальное руководство /Под ред. Н.Д. Ющука, Ю.Я. Венгерова. //М.: ГЭОТАР-Медиа, 2009. — С. 503–513.
2) Покровский В.И., Ильинский Ю.А., Чернуха Ю.Г. и др. Методические рекомендации по клинике, диагностике и лечению лептоспироза – М., 1979. – С. 37-58.
3) Руководство по инфекционным болезням (2 тома). / Ю. Лобзин, К. Жданов.//СПб., Фолиант, 2011 г. — 664 с.
4) Авдеева М.Г. Лептоспироз как заболевание с пролонгированным осложненным течением (иммунопатогенез, диагностика, прогноз, лечение, реабилитация): Автореф. дис. …д-ра мед.наук – Москва, 1997.-32 с.
5) Лебедев В.В., Авдеева М.Г., Шубич М.Г., Ананьина Ю.В., Турьянов М.Х., Лучшев В.И. Иктерогеморрагический лептоспироз (под редакцией В.В. Лебедева). – Краснодар: «Советская Кубань», 2001. – 208 с.
6) Стоянова Н.А., Токаревич Н.К., Ваганов А.Н. и др. Лептоспирозы: пособие для врачей /под ред. Ю.В.Ананьиной.-СПб.:НИИЭМ им. Пастера, 2010.- 116 с.
7) Покровский В.И., Акулов К.И. Эпидемиология, диагностика и профилактика лептоспироза. Методические рекомендации. – М., 1987. – 56 с.
Мойсова Д.Л., Лебедев В.В., Подсадняя А.А. Нарушения гемостаза при лептоспирозе //Инфекционные болезни. – 2012. –Т.10, №3. – С. 67-74.
9) Амбалов Ю.М. Диагностика и принципы лечения лептоспироза: лекция для студентов медицинских ВУЗов. — Ростов-на-Дону, Неопринт, 2014. — 17 с.
10) Лептоспироз у взрослых. Клинические рекомендации. – М., 2014. – 96 с.
11) Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным лептоспирозом // Санкт-Петербург, 2015. – 74 с.
12) Городин В.Н., Лебедев В.В. Лечение лептоспироза// Российский медицинский журнал. – 2006. – №1. – С.45-50.
13) Городин В.Н., Лебедев В.В., Заболоцких И.Б. Оптимизация интенсивной терапии тяжелых форм лептоспироза (усовершенствованная медицинская технология). – Краснодар, 2007. – 54 с.
14) Лебедев В.В., А.Ю. Журавлев А.Ю., Зотов С.В.., П.В. Лебедев П.В. и др. Применение инфузионного раствора ремаксол в комплексном лечении больных лептоспирозом// Терапевтический архив. – 2013. –Т. 85, №. 11.– С. 58-61.
15) Большой справочник лекарственных средств / под ред. Л. Е. Зиганшиной, В. К. Лепахина, В. И. Петрова, Р. У. Хабриева. — М. : ГЭОТАР-Медиа, 2011. — 3344 с.
16) Diagnosis, Case Management Prevention and Control of Leptospirosis /Jagdish Prasad. //Programme for Prevention and Control of Leptospirosis. National Guidelines.-2015.- 18 c.
17) Leptospirosis./CPG, 2010. – 66 c.
18) Brett-Major DM, Coldren R. Antibiotics for leptospirosis. /Cochrane Database Syst .-Rev. 2012. -Feb 15. – 21 c.
19) British National Formulary (BNF 67) – 2014. – 1161 с.
- 1) Инфекционные болезни: национальное руководство /Под ред. Н.Д. Ющука, Ю.Я. Венгерова. //М.: ГЭОТАР-Медиа, 2009. — С. 503–513.
Информация
Сокращения, используемые в протоколе
| АД | артериальное давление |
| АлАТ | аланинаминотрансфераза |
| АсАТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| в/в | внутривенно |
| в/м | внутримышечно |
| ВГ | вирусный гепатит |
| ВОП | врач общей практики |
| ВР | время рекальцификации |
| ГБО | гипербарическая оксигенация |
| ГЛПС | геморрагическая лихорадка с почечным синдромом |
| ГЭБ ДВС |
гематоэнцефалитический барьер диссеминированное внутрисосудистое свертывание |
| ИВЛ | искусственная вентиляция легких |
| ИТШ | инфекционно-токсический шок |
| ИФА | иммуноферментный анализ |
| КИЗ | кабинет инфекционных заболеваний |
| КТ | компьютерная томография |
| КЩР | кислотно-щелочное равновесие |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОАРИТ | отделение анестезиологии и реанимации и интенсивной терапии |
| ОПП | острое повреждение почек |
| ОППН | острая печеночно-почечная недостаточность |
| ОЦК | объем циркулирующей крови |
| ПМСП | первичная медико-санитарная помощь |
| ПЦР | полимеразная цепная реакция |
| РМА | реакция микроагглютинации |
| РНИФ | реакция непрямой иммунофлюоресценции |
| РПГА | реакция пассивной гемагглютинации |
| РСК | реакция связывания комплемента |
| СЗП | свежезамороженная плазма |
| СМЖ | спинномозговая жидкость |
| СОЭ | скорость оседания эритроцитов |
| СПОН | синдром полиорганной недостаточности |
| УЗИ | ультразвуковое исследование |
| ЦВД | центральное венозное давление |
| ЭКГ | электрокардиография |
Список разработчиков протокола:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный взрослый инфекционист МЗСР РК.
2) Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
3) Муковозова Лидия Алексеевна – доктор медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей» профессор кафедры неврологии, психиатрии и инфекционных болезней.
4) Мажитов Талгат Мансурович – доктор медицинских наук, АО «Медицинский университет Астана» профессор кафедры клинической фармакологии.
Конфликт интересов: отсутствует.
Список рецензентов: Дуйсенова Амангуль Куандыковна – доктор медицинских наук, профессор, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой инфекционных и тропических болезней.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Добавил:
Upload
Опубликованный материал нарушает ваши авторские права? Сообщите нам.
Вуз:
Предмет:
Файл:
Лептоспироз, инф. мононуклеоз.doc
Скачиваний:
1
Добавлен:
14.08.2019
Размер:
91.14 Кб
Скачать
Лептоспироз
Список
основной литературы для студентов:
-
Ющук Н.Д.,
Венгеров Ю.Я. Инфекционные болезни:
Учебник.- М.: Медицина, 2003.- 544 с. -
Покровский
В.И. Инфекционные болезни и эпидемиология:
учеб. для вузов / В.И. Покровский, С.Г.
Пак, Н.И. Брико, Б.К. Данилкин. – М.:
ГЭОТАР-МЕД, 2004. – 816 с. -
Ющук Н.Д.
Лекции по инфекционным болезням: учеб.
для вузов / Н.Д. Ющук, Ю.Я. Венгеров. –
М., 1999.
Список дополнительной литературы для
студентов:
-
Лесников
А.Л. Лептоспироз / А.Л. Лесников, К.Н.
Токаревич. – Л.: Медицина, 1982. – 152 с. -
Лобзин
Ю.В. Избранные вопросы терапии инфекционных
больных: руководство для врачей / Ю.В.
Лобзин. – СПб.: Фолиант, 2005. – 912 с. -
Руководство
по инфекционным болезням / под ред.
чл.-корр. РАМН, проф. Ю.В. Лобзина. 3 изд.,
доп . и перераб. – СПб.: Фолиант, 2003. –
1040 с. -
Эпидемиология,
диагностика и профилактика заболеваний
людей лептоспирозами: Методические
указания. – М.: Федеральный центр
госсанэпиднадзора Минздрава России,
2002. – 44с. -
Инфекционные
болезни: национальное руководство /
Под ред. Н.Д. Ющука, Ю.Я. Венгерова. – М.:
ГЭОТАР-Медиа, 2009. – 1056 с.
Вопросы по теме:
-
Этиология
лептоспироза. -
Эпидемиологические
особенности лептоспироза -
Патогенез
лептоспироза. -
Классификация
и особенности клинического течения
лептоспироза. -
Осложнения
заболевания -
Синдромальная
дифференциальная диагностика -
Лабораторная
диагностика лептоспироза. -
Лечение
лептоспироза. -
Профилактика
и особенности противоэпидемических
мероприятий в очаге лептоспироза.
Клиническая классификация лептоспироза
-
По клинической
форме:
-
желтушная
форма -
безжелтушная
форма
-
По течению:
-
стертая
-
легкая
-
среднетяжелая
-
тяжелая
-
Осложнения:
-
ИТШ
-
ОПН
-
ОППН
-
Иридоциклит
-
Менингит
(серозный или гнойный) -
Менингоэнцефалит
-
Геморрагический
синдром
Критерии степени тяжести
-
Тяжелое
течение:
-
желтуха
резко выражена (билирубин более 170
мкм/л) -
тромбогеморрагический
синдром -
лихорадка
10-14 дней 39-410С -
выраженная
интокикация -
менингит
или менингоэнцефалит
-
Средне-тяжелое
течение:
-
лихорадка
5-7 дней до 39,50С с повторными
волнами субфебрилитета -
желтуха
с уровнем билирубина менее 170 мкм/л -
осложнения
редки, протекают легко
-
Легкое
течение:
-
лихорадка
до 38,50С до 5 суток -
повторные
волны лихорадки и рецидивы отсутствуют -
билирубин
не более 85 мкм/л -
осложнений
нет
-
Стертое
течение:
-
лихорадка
умеренная, субфебрильная -
субиктеричность
склер.
Диагностика лептоспироза
1.
Клинико-эпидемиологические данные.
2. Лабораторные
и инструментальные данные:
-
Общий
анализ крови, мочи (в динамике) -
Бактериоскопия
крови (1 неделя заболевания), мочи (со 2
недели), ликвора (по показаниям) в темном
поле зрения. Цитратная кровь (1 мл крови
+ 2 мл 1,5% р-ра цитрата = 1 час стоит или
центрифугируют, затем верхний слой
микроскопируют). Ликвор – нативный.
Моча – нативная и осадок после
центрифугирования -
Бак.посев
крови, мочи, ликвора и биологическая
проба (исследуемый материал направляется
в отдел особо-опасных инфекций
(Роспотребнадзор)) – 5-10 капель материала
– в несколько пробирок с питательной
средой или дистиллированной водой (5
мл). -
Кровь на
реакцию агглютинации (микроагглютинации)
и лизиса (не ранее 7-8 дня болезни, затем
в динамике), в отдел особо-опасных
инфекций – 5-10 мл крови из вены -
Кровь на
РСК (в те же сроки заболевания) -
Анализ
крови на креатинин и мочевину,
коагулограмма -
Контроль
за суточным диурезом -
Анализ
мочи по Зимницкому -
Функциональные
пробы печени (общий билирубин и фракции,
сулемовая и тимоловая пробы, активность
АлАТ и АсАТ). -
Осмотр
невропатолога и люмбальная пункция –
по показаниям. -
УЗИ брюшной
полости, ЭКГ, Рентгенография органов
грудной клетки
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Дата публикации 8 августа 2018Обновлено 29 октября 2021
Определение болезни. Причины заболевания
Лептоспироз (болезнь Васильева — Вейля, водная лихорадка, нанукаями) — острое инфекционное заболевание, вызываемое патогенными бактериями рода Leptospira, поражающими печень, почки, мышцы, лёгкие, центральную нервную системы (ЦНС), селезёнку и другие органы.
Клинически характеризуется синдромом общей инфекционной интоксикации, увеличением печени и селезёнки, распадом мышечной ткани и почечными синдромами. Летальность составляет (даже в случае своевременно начатого лечения) до 40%.
Этиология
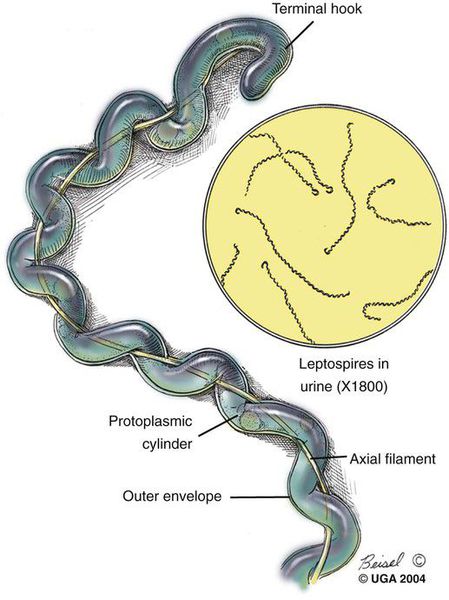
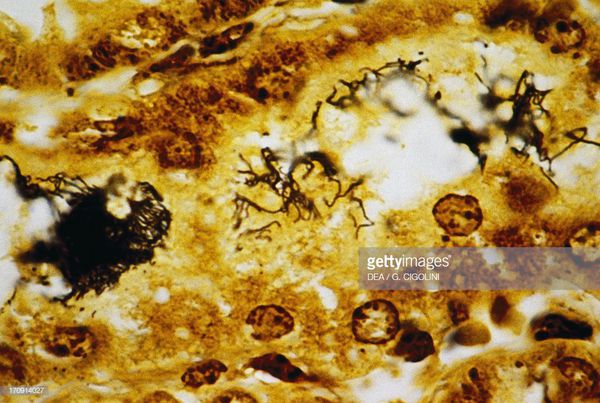
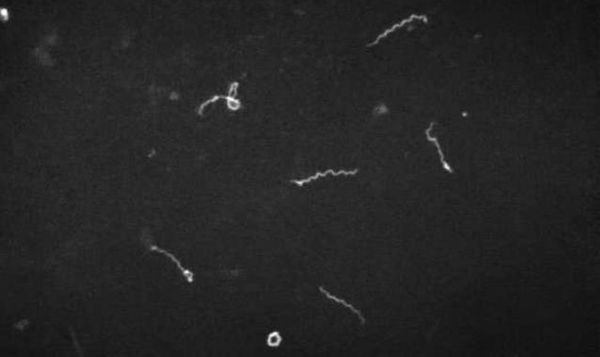
Царство — Бактерии
Род — Leptospira
Виды — L. interrogans (около 200 серотипов) и L. biflexa (сапрофит)
Возбудитель лептоспироза — грамм-отрицательная бактерия-спирохета, которая имеет спиралевидную форму, концы закручены в виде крючков, количество завитков зависит от длины (в среднем 20). Обладают многообразной подвижностью (тип движения — вращательно-поступательный), с которой связана их высокая инвазионная способность (внедрение в организм через клеточные и тканевые барьеры). Способны быстро перемещаться в направлении более вязкой среды.
Факторы патогенности
Бактерии рода Leptospira углеводы не ферментируют. Имеется эндотоксин, а также некоторые факторы патогенности: гиалуронидаза, фибринолизин, гемолизин и другие.
Содержит антигены: белковый соматический (определяет видовую специфичность) и поверхностный полисахаридный (определяет группы и серовары).
Выращиваются на средах, включающих сыворотку крови. Строгие аэробы, то есть существуют только в условиях кислородной среды. Являются гидрофилами: важное условие для жизни — повышенная влажность окружающей среды. Растут медленно (5-8 дней). При серебрении приобретают коричневый или чёрный цвет, по Романовскому — Гимзе окрашиваются в розовый или красноватый цвет.
Относительно неустойчивы во внешней среде, при кипячении или подсушивании погибают мгновенно, под воздействием дезинфектантов — в течении 10 минут. При низких температурах, например, в замороженном мясе сохраняются до 10 суток, летом в пресноводных водоёмах — до одного месяца, во влажной почве — до 270 суток, в молоке — до одного дня, в почках животных при разделке и охлаждении (0-4°C) — до одного месяца.[2][3]
Жизненный цикл лептоспиры:
Эпидемиология
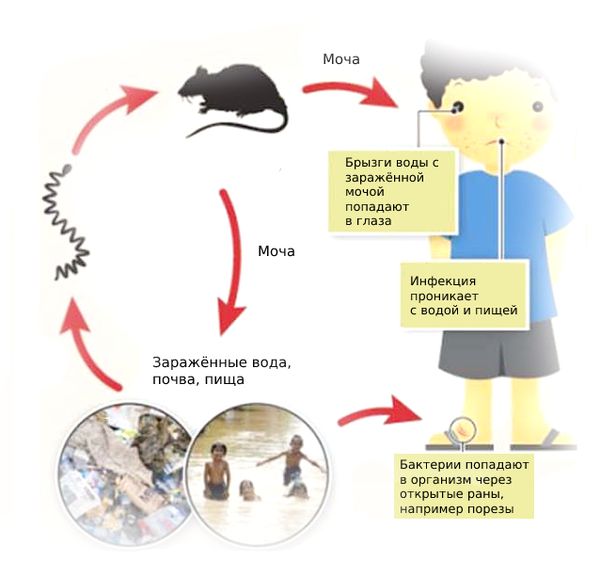
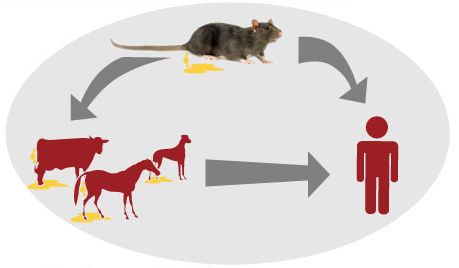
Зоонозное заболевание. Очень распространён (убиквитарен).
Источник инфекции — дикие грызуны и насекомоядные животные (инфекция протекает бессимптомно), лисицы, домашние животные (коровы, овцы, козы, собаки, лошади, свиньи, являющиеся антропургическими очагами, у которых инфекция может протекать в различных клинических формах, в том числе носительства), выделяющие лептоспир при мочеиспускании в природную среду. Больной человек теоретически может быть заразен.
Как передаётся лептоспироз
Механизм передачи: фекально-оральный (алиментарный, водный, контактно-бытовой) и контактный (разделка мяса, купание, хождение босиком по влажной почве), иногда инфекция передаётся аспирационным путём (правильнее говорить — воздушно-пылевым). Случаи трансмиссивной передачи, т. е. через укусы кровососущих насекомых, не описаны, хотя при повреждении кожи риск заражения повышается.
Водная лихорадка имеет профессиональный характер, болеют преимущественно дератизаторы (специалисты по уничтожению грызунов), доярки, фермеры, пастухи, лесники, охотники, ветеринары, шахтёры, а также купальщики в лесных и луговых водоёмах.
Характерна летне-осенняя сезонность.
Иммунитет стойкий, типоспецифический.[1][3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы лептоспироза
Инкубационный период — от 4 до 14 дней. Начало острое.
Характерные синдромы:
- синдром общей инфекционной интоксикации (с лихорадкой постоянного типа);
- гепатолиенальный синдром (увеличение печени и селезёнки);
- синдром рабдомиолиза (разрушение и гибель клеток скелетной мышечной ткани);
- синдром поражения почек (ведущий синдром заболевания);
- менингеальный синдром (вовлечение в патологический процесс мозговых оболочек);
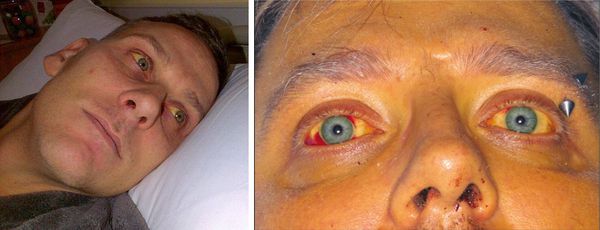
- синдром нарушения пигментного обмена (желтуха) — с его появлением состояние ухудшается;
- геморрагический (в том числе с лёгочным кровотечением);
- экзантемы (кожные высыпания);
- поражения дыхательной системы (пневмония);
- поражения сердечно-сосудистой системы (миокардит).
Начало заболевания характеризуется внезапным повышением температуры тела до 39-40°C (продолжительность до 10 дней), сопровождающееся потрясающим ознобом, нарастающей головной болью, бессоницей, нарушением аппетита, тошнотой и выраженной жаждой. Появляются боли в мышцах (преимущественно в икроножных), позже присоединяется желтушность кожи и слизистых оболочек, высыпания на коже различного характера.
При осмотре обращает на себя внимание выраженная заторможенность, при развитии тяжёлых форм — бред, нарушения сознания и адинамия (бессилие). Лицо гиперемированное, одутловатое, часто с продолжением на шею и верх грудной клетки (симптом «капюшона»). Склеры глаз инъецированы (выраженные сосуды).
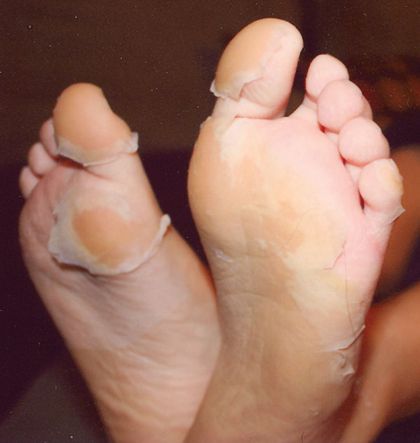
На 3-6 сутки появляются высыпания на туловище и конечностях (сыпь различного характера – пятнисто-папулёзная, мелкопятнистая, мелкоточечная, петехиальная, эритематозная с тенденцией к слиянию; после разрешения оставляет шелушение).
При развитии желтухи на 3-5 день появляется желтушное окрашивание кожи различной интенсивности, иктеричность (желтушность) склер, темнеет моча.
Характерным признаком является выраженная болезненность икроножных мышц, особенно при надавливании на них, а также ограничение подвижности больного из-за боли. Периферические лимфоузлы не изменяются. Со стороны сердечно-сосудистой системы наблюдается тахикардия, понижение артериального давления, глухость сердечных тонов. Возможно развитие ринофарингита и пневмонии.
К 3-4 дню увеличиваются размеры печени и селезёнки, из-за кровоизлияний появляются боли в животе. При фарингоскопии наблюдается умеренная гиперемия слизистой оболочки ротоглотки, иногда энантема (сыпь на слизистых оболочках), язык сухой, покрыт жёлто-коричневым налётом. Характерна олигоанурия (снижение количества выделяемой мочи), тёмная моча, болезненность при поколачивании по поясничной области.
Для заболевания при отсутствии адекватного лечения характеры рецидивы (через 2-7 дней нормальной температуры тела возобновление клинических проявлений) и обострения (на фоне течения заболевания усиление клинической симптоматики).
После болезни характерна длительная астения (нервно-психическая истощённость), мышечная слабость (резидуальные явления), возможно формирование хронической почечной недостаточности.
Лептоспироз при беременности
Лептоспироз у беременных протекает крайне тяжело: возникает высокий риск выкидыша, острой почечной недостаточности, ДВС-синдрома и смертельного исхода.[1][2][4]
Патогенез лептоспироза
Входные ворота — кожа с нарушением её целостности, слизистые оболочки ЛОР-органов, глаз, желудочно-кишечного тракта. В месте внедрения изменений не наблюдается (без первичного аффекта). Лимфогенно возбудитель пробирается в регионарные лимфатические узлы (опять же без воспалительных изменений) и далее гематогенно (через кровь) разносится во все органы и ткани, где наблюдается развитие и накопление лептоспир. Это время соответствует инкубационному периоду (то есть нет никакой симптоматики).
После мнимого благополучия происходит вторичный выброс лептоспир и их токсинов в кровь (при разрушении первичным звеном иммунной системы), что обуславливает начало клинических проявлений заболевания. Яды и продукты жизнедеятельности лептоспир воздействуют на стенку капилляров, что повышает их проницаемость и нарушает функционирование. Глобальный капилляротоксикоз ведёт к возникновению геморрагического синдрома (избыточной кровоточивости). Возникают кровоизлияния в надпочечники, что ведёт к острой надпочечниковой недостаточности.
Появление желтухи обусловлено отёком, деструктивно-некротическими поражениями паренхимы (ткани печени) и распадом эритроцитов посредством гемолизинов. В почках повреждается эпителий почечных канальцев и всех структурных слоёв, что проявляется нарушением образования и экскреции мочи, доходя до стадии острой почечной недостаточности. Иногда происходит проникновение лептоспир через гематоэнцефалический барьер и развитие бактериального поражения оболочек мозга (формирование менингита). Поражаются скелетные мышцы (рабдомиолизис), особенно икроножные. Через 4-6 недель при благоприятном течении формируется иммунная защита и происходит элиминация (устранение) возбудителя. Хронизация инфекции не характерна.[2][4]
Классификация и стадии развития лептоспироза
По степени тяжести:
- тяжелый (выраженная желтушное окрашивание кожи, тромбогеморрагический синдром, острая почечная и надпочечниковая недостаточность, менингит, часто так называемый синдром Вайля — лептоспироз с сильной лихорадкой, выраженным синдромом общей инфекционной интоксикации, снижением гемоглобина и синдромом нарушения пигментного обмена);
- средней тяжести;
- лёгкой степени тяжести.
По клинической форме:
- типичная;
- геморрагическая;
- желтушная;
- ренальная (почечная);
- менингеальная;
- смешанная.
Классификация по МКБ-10:
- А27.0 Лептоспироз желтушно-геморрагический;
- А27.8 Другие формы лептоспироза;
- А27.9 Лептоспироз неуточнённый.
По наличию осложнений:
- без осложнений;
- с осложнениями (инфекционно-токсический шок, острая почечная недостаточность, острая надпочечниковая недостаточность, ДВС-синдром и другие).[1][5]
Осложнения лептоспироза
- острая почечная недостаточность (олигоурия, анурия, рост уровня креатинина);
- менингит, менингоэнцефалит, полиневрит;
- миокардит;
- пневмония;
- ирит, увеит, иридоциклит (глазные осложнения);
- отит (воспаление уха);
- у детей может наблюдаться повышение артериального давления, холецистит и панкреатит;
- синдром Кавасаки (развитие миокардита, сопровождающегося водянкой желчного пузыря, экзантемой, покраснением и припухлостью ладоней и подошв с последующей десквамацией кожи).[1][2]
Диагностика лептоспироза
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, анэозинофилия, повышение СОЭ, анемия, тромбоцитопения);
- общий анализ мочи (анурия, протеинурия, цилиндрурия, лейкоцитурия, эритроцитурия);
- биохимический анализ крови (билирубинемия преимущественно за счёт непрямой фракции, снижение протромбинового индекса, повышение АЛТ, АСТ, КФК-ММ, ЛДГ общ, ЩФ, креатинина, СРБ);
- люмбальная пункция при менингите (цитоз до 500 кл в 1 мкл, нейтрофильный плеоцитоз, повышение белка);
- бактериальный посев на листерии (материал — кровь, моча, ликвор на среды с добавлением 5 мл воды и 0,5 мл сыворотки кролика — среда Терского);
- пассажи на животных;
- серологические иммунологические реакции (РСК, РНГА, РНИФ, РМА, ИФА и другие);
- ПЦР диагностика;
- микроскопия в тёмном поле (материал — кровь, ликвор, моча);
- биопсия икроножных мышц с последующим серебрением биоптата;
- ЭКГ (диффузные поражения).[2][4]
Лечение лептоспироза
Место лечения — инфекционное отделение больницы, отделение реанимации и интенсивной терапии (ОРИТ).
Режим и диета
Режим — палатный, постельный. Диета № 7 или № 2 по Певзнеру (с ограниченим Na+ и контролем жидкости).
Медикаментозное лечение
В виду выраженной аллергизации, полиорганного характера патологии незамедлительно показано введение стандартных доз глюкокортикоидов и последующая незамедлительная антибиотикотерапия (наиболее эффективна в первые трое суток заболевания). Могут быть применены препараты пенициллина, тетрациклиновая группа, фторхинолоны. Этиотропное лечение вначале должно проводиться под непрерывным контролем медицинского персонала, так как возможно развитие реакции Яриша — Герксгеймера (массивный бактериолизис и, как следствие, инфекционно-токсический шок).
При отсутствии антибиотиков возможно введение специфического гамма-глобулина на фоне десенсибилизации.
Патогенетически обосновано назначение глюкокортикостероидов, переливание плазмы, гепаринотерапия (при развитии ДВС-синдрома), сердечных гликозидов, вазопрессоров, гипербарической оксигенации, мочегонных энтеросорбентов. При ухудшении состояния больной переводится в ОРИТ, проводиться перитонеальный диализ.
Детоксикация при лептоспирозе
Детоксикация проводится при тяжёлом течении болезни.
К детоксикации относятся:
- перитонеальный диализ — удаление токсинов, воды и электролитов через брюшину;
- гемофильтрация — метод очищения крови с помощью фильтрации через искусственные высокопроницаемые мембраны с одновременным замещением удаляемого фильтрата специальным раствором;
- гемодиализ — кровь пациента поступает в специальный аппарат и проходит через фильтр (диализатор), затем уже очищенная кровь возвращается в организм.
Плазмаферез
Плазмаферез — это удаление части плазмы, содержащей токсины, и замещение её различными растворами, например физиологическим и раствором альбумина. При этом из организма выводятся антитела, антигены, циркулирующие иммунные комплексы, продукты распада тканей и клеток, бактерии и их токсины, медиаторы воспаления и другие вещества. При плазмаферезе пациенту в вену на руке вводится пластиковый катетер, который соединяется системой трубок с плазмофильтром. Внутри плазмофильтра располагаются разные фильтры, насосы, мембраны и центрифуги. После включения программы происходит автоматический забор крови внутрь аппарата, где она разделяется на фракции и очищается, а затем возвращается обратно в организм.
Специфическая сыворотка против лептоспироза
В первые дни болезни могут применяться специфические гамма-глобулины и плазма с высоким содержанием противолептоспирозных антител, однако этот метод слабо распространён.
Выписка из стационара осуществляется после нормализации температуры тела, клинического состояния и лабораторных показателей. За реконвалесцентами осуществляется динамическое наблюдение в течении шести месяцев с периодическими (раз в два месяца) осмотрами врачом-инфекционистом и лабораторным обследованием. [1][3]
Прогноз. Профилактика
Прогноз при своевременно начатой терапии в случаях средней и лёгкой степени тяжести относительно благоприятный, при развитии тяжёлого течения заболевания и осложнений возможен летальный исход.
Профилактика лептоспироза
Меры профилактики и противоэпидемические мероприятия:
- проведение борьбы с грызунами (дератизация);
- вакцинация восприимчивых домашних животных, спец. работников;
- соблюдение рекомендаций по купанию, использование защитной одежды;
- контроль за объектами централизованного водоснабжения;
- санитарно-гигиеническое просвещение населения.[1][4]
При отдыхе на природе не рекомендуется ходить босиком по влажной почве и купаться в водоёмах, которые могут быть заражены мочой животных. Следует избегать контакта с потенциальными переносчиками болезни (например, лисицами) и не пить сырую воду из водоёмов. Если на коже есть раны, то поездку на природу лучше отложить.
Соблюдение мер предосторожности на рабочем месте: фермеры и работники мясокомбинатов должны своевременно проводить плановую иммунизацию скоту, выявлять и лечить больных животных, использовать спецодежду, бытовые дезинфектанты для уборки, уничтожать грызунов.
Вакцина против лептоспироза
Профилактическая прививка от лептоспироза проводится домашним животным. Людей вакцинируют по эпидемическим показаниям, например при работе на специализированных производствах. Инактивированную вакцину применяют однократно с ревакцинацией через год.
1. Лебедев В.В., Авдеева М.Г., Шубин М.Г. и др. Иктеро-геморрагический лептоспироз. — Краснодар: Советская Кубань; 2001.
2. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова. — М.: ГЭОТАР-Медиа; 2009.
3. Стоянова Н.А., Токаревич Н.К., Ваганов А.Н. и др. Лепто-спирозы: пособие для врачей / под ред. Ю.В. Ананьиной. — СПб.: НИИЭМ им. Пастера; 2010.
4. Руководство по инфекционным болезням: в 2 т. / Лобзин Ю., Жданов К. — СПб.: Фолиант; 2011.
5. Ющук Н.Д., Венгеров Ю.Я., Кряжева С.С. Заразные болезни человека. — М.: Медицина; 2009.
6. Лесников А.Л., Токаревич К.Н. Лептоспироз. — Л.: Медицина; 1982.
7. Pothuri P Ahuja К, Kumar V, et al. Leptospirosis Presenting with Rapidly Progressing Acute Renal Failure and Conjugated Hyperbilirubinemia: A Case Report. Am J Case Rep. 2016;17: 567-569. doi: 10.12659/AJCR.897741
8. Echeverri-Toro LM, Echeverri-Toro LM, Penagos S, et al. Sociodemographic and clinical characteristics of patients infected with Leptospira spp. treated at four hospitals in Medellin, Colombia, 2008-2013. Biomedica. 2017;37(1):62-67. doi: 10.7705/biomedica.v37i1.3280
9. Sondergaard MM, Tursunovic A, Thye-Ronn Р et al. Leptospirosis-Associated Severe Pulmonary Hemorrhagic Syndrome with Lower Back Pain as an Initial Symptom. Am J Case Rep. 2016;17: 883-886. doi: 10.12659/ajcr.900477
10. Лептоспироз у взрослых: клинические рекомендации. — М.: Национальное научное общество инфекционистов; 2014.
11. McBride AJ, Athanazio DA, Reis MG, Ko AI. Leptospirosis. Curr Opin Infect Dis. 2005;18(5):376-386. doi: 10.1097/01.qco.0000178824.05715.2
12. Marotto PCF, Ko AI, Murta-Nascimento С. Early identification of leptospirosis — associated pulmonary hemorrhage syndrome by use of a validated prediction model. J Infect. 2009;60(3):218-223. doi: 10.1016/j.jinf.2009.12.005
13. Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным лептоспирозом. СПб.: МОО АВИСПО; 2015.
14. Brett-Major DM, Coldren R. Antibiotics for leptospirosis. Cochrane Database Syst Rev. 2012;(2): CD008264. doi: 10.1002/14651858.CD008264.pub2
15. Городин В.Н., Мойсова Д.Л., Бахтина В.А., Зотов С.В. Тренды современного лептоспироза // Эпидемиология и инфекционные болезни. — 2018. — Т. 23. — № 2. — С. 93-100. doi: 10.18821/1560-9529-2018-23-2-93-100
16. Lindsay S, Luke IW. Fatal leptospirosis (Weil’s disease) in a newborn infant. Case of intrauterine fetal infection with report of an autopsy. J Pediatr. 1949:34(1):90-94. doi: 10.1016/s0022-3476(49)80206-x
17. Verma B, Daga SR, Sawant D. Leptospirosis in children. Indian Pediatr. 2003;40(11):1081-1083.
18. Нейроинфекции у детей / под ред. Н.В. Скрипченко. — СПб.: Тактик-Студио; 2015. [Neiroinfektsii u detei. Skripchenko NV, ed. St. Petersburg: Taktik-Studio; 2015. (In Russ).]
19. Leptospiroz u detei: Clinical guidelines. St. Petersburg; 2016. (In Russ).



 Мойсова Д.Л., Лебедев В.В., Подсадняя А.А. Нарушения гемостаза при лептоспирозе //Инфекционные болезни. – 2012. –Т.10, №3. – С. 67-74.
Мойсова Д.Л., Лебедев В.В., Подсадняя А.А. Нарушения гемостаза при лептоспирозе //Инфекционные болезни. – 2012. –Т.10, №3. – С. 67-74.