Меридиа® (Meridia®) инструкция по применению
📜 Инструкция по применению Меридиа®
💊 Состав препарата Меридиа®
✅ Применение препарата Меридиа®
📅 Условия хранения Меридиа®
⏳ Срок годности Меридиа®
⚠️ Срок действия регистрационного удостоверения данного продукта истёк 26.02.11
Описание лекарственного препарата
Меридиа®
(Meridia®)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для электронного издания справочника Видаль 2011
года, дата обновления: 2010.09.02
Владелец регистрационного удостоверения:
Код ATX:
A08AA10
(Сибутрамин)
Лекарственные формы
| Меридиа® |
Капс. 10 мг: 14, 28 или 84 шт. рег. №: П N012145/01 |
|
|
Капс. 15 мг: 28 шт. рег. №: П N012145/01 |
Форма выпуска, упаковка и состав
препарата Меридиа®
Капсулы твердые желатиновые, с желтым корпусом и синей крышечкой, с надпечаткой «10»; содержимое капсул — белый или почти белый, легко сыпучий порошок.
Вспомогательные вещества: лактозы моногидрат, целлюлоза микрокристаллическая, кремния диоксид коллоидный, магния стеарат, индигодин (Е132), титана диоксид (Е171), натрия лаурилсульфат, чернила (серые), хинолиновый желтый.
7 шт. — упаковки ячейковые контурные (2) — пачки картонные.
14 шт. — упаковки ячейковые контурные (1) — пачки картонные.
14 шт. — упаковки ячейковые контурные (2) — пачки картонные.
14 шт. — упаковки ячейковые контурные (6) — пачки картонные.
Капсулы твердые желатиновые, с белым корпусом и синей крышечкой, с надпечаткой «15»; содержимое капсул — белый или почти белый, легко сыпучий порошок.
Вспомогательные вещества: лактозы моногидрат, целлюлоза микрокристаллическая, кремния диоксид коллоидный, магния стеарат, индиготин (Е132), титана диоксид (Е171), желатин, натрия лаурилсульфат, чернила (серые), хинолиновый желтый.
14 шт. — упаковки ячейковые контурные (2) — пачки картонные.
Фармакологическое действие
Препарат для лечения ожирения. Терапевтический эффект сибутрамина обусловлен его метаболитами, которые относятся к первичным и вторичным аминам (метаболит M1 и метаболит М2) и являются ингибиторами обратного захвата норадреналина, серотонина (5-гидрокситриптамин; 5-НТ) и допамина. В тканях головного мозга человека метаболиты M1 и М2 подавляют обратный захват норадреналина и серотонина в 3 раза активней, чем допамина: 73%, 54%, 16%, соответственно.
Сибутрамин и его метаболиты не влияют на высвобождение моноаминов, не ингибируют МАО. Они обладают низким сродством к большому количеству рецепторов нейромедиаторов, в т.ч. серотонинергическим (5-HT1, 5-HT1A, 5-HT1B, 5-HT2A, 5-HT2C), адренергические (β1, β2, β3, α1, α2), допаминовые (D1, D2), мускариновые, гистаминовые (H1), бензодиазепиновые и глютаматные NMDA-рецепторы.
В клинических исследованиях у человека было показано, что сибутрамин снижает массу тела за счет усиления чувства насыщения. Имеются данные о связи теплообразующего действия препарата с угнетением адаптивного замедления метаболизма при снижении массы тела. Вызванное сибутрамином снижение массы тела сопровождается благоприятными изменениями липидного профиля и уровня глюкозы в плазме крови у пациентов с дислипидемией и сахарным диабетом 2 типа.
Фармакокинетика
Всасывание
Сибутрамин хорошо всасывается из пищеварительного тракта и подвергается значительному эффекту «первого прохождения» через печень. Cmax препарата в плазме наблюдалась через 1.2 ч после однократного перорального приема 20 мг сибутрамина.
Распределение и метаболизм
Сибутрамин метаболизируется изоферментом CYP3А4 до деметилированных метаболитов M1 и М2. Фармакологически активные метаболиты M1 и М2 достигают Сmax через 3 ч. Показано, что линейная кинетика имеет место в диапазоне дозы от 10 до 30 мг, причем не наблюдается дозозависимого изменения T1/2, но имеется прямо пропорциональное дозе увеличение концентрации препарата в плазме крови. При повторном приеме доз Css метаболитов M1 и М2 достигалась в течение 4 дней, причем наблюдалось почти двукратное накапливание. Фармакокинетика сибутрамина и его метаболитов у тучных пациентов аналогична таковой у пациентов с нормальной массой тела.
Связывание сибутрамина и его метаболитов M1 и М2 с белками плазмы происходит на уровне приблизительно 97%, 94% и 94%, соответственно.
Первичным этапом выведения сибутрамина и его активных метаболитов M1 и М2 является метаболизм в печени. Другие (неактивные) метаболиты выводятся в основном почками, а также через кишечник в соотношении 10:1.
T1/2 сибутрамина составляет 1.1 ч, T1/2 метаболитов М1 и М2 — 14 ч и 16 ч соответственно.
Фармакокинетика в особых клинических случаях
Доступные в настоящее время относительно ограниченные данные не указывают на существование клинически значимых различий в фармакокинетике у мужчин и женщин.
Фармакокинетика, наблюдаемая у пожилых здоровых пациентов (средний возраст 70 лет), аналогична таковой у молодых.
Почечная недостаточность не оказывает действия на AUC активных метаболитов M1 и М2, кроме метаболита М2 у пациентов с терминальной стадией почечной недостаточности, находящихся на диализе. У них клиренс эндогенного креатинина был приблизительно в 2 раза меньше, чем у здоровых лиц (CL>80 мл/мин).
У пациентов с умеренной печеночной недостаточностью AUC активных метаболитов M1 и М2 была на 24% выше после однократного приема сибутрамина.
Показания препарата
Меридиа®
- алиментарное ожирение с индексом массы тела (ИМТ) 30 кг/м2 и более;
- алиментарное ожирение с ИМТ 27 кг/м2 и более в сочетании с сахарным диабетом 2 типа (инсулиннезависимым) или дислипопротеинемией.
Режим дозирования
Дозу устанавливают индивидуально, в зависимости от переносимости и клинической эффективности. В качестве начальной дозы ежедневно следует принимать 1 капсулу Меридиа® 10 мг. У пациентов, слабо реагирующих на прием Меридиа® 10 мг (снижение массы тела менее чем на 2 кг за первые 4 недели), при условии хорошей переносимости препарата, суточная доза может быть увеличена до 15 мг, т.е. 1 капсула Меридиа® 15 мг. У пациентов, слабо реагирующих на прием Меридиа® 15 мг (снижение массы тела менее 2 кг за первые 4 недели), дальнейшее лечение этим препаратом следует прекратить.
Капсулы Меридиа® следует принимать утром, не разжевывая и запивая достаточным количеством жидкости (стакан воды). Препарат можно принимать как натощак, так и сочетать с приемом пищи.
Лечение не должно продолжаться более 3-х месяцев у больных, которые недостаточно хорошо реагируют на терапию, т.е. которым в течение 3-х месяцев лечения не удается достичь снижения массы тела на 5% от исходного уровня. Лечение не следует продолжать, если на фоне терапии Меридиа® после достигнутого снижения массы тела, пациент прибавляет в массе тела 3 кг и более. Длительность лечения Меридиа® не должна превышать 1 год.
Побочное действие
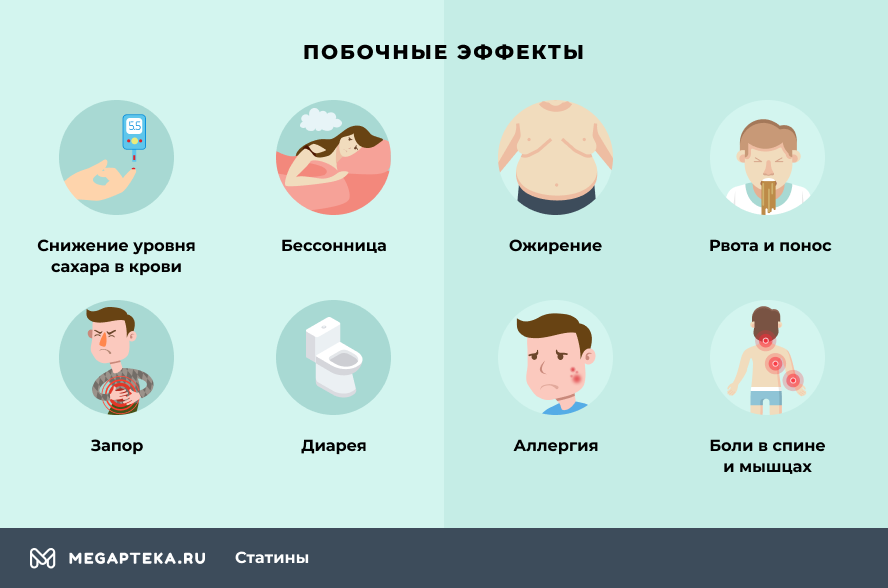
Чаще всего побочные эффекты возникают в начале лечения (в первые 4 недели). Их выраженность и частота со временем ослабевают. Побочные эффекты носят, как правило, нетяжелый и обратимый характер.
Побочные эффекты, в зависимости от воздействия на органы и системы, представлены в следующем порядке: очень часто (≥ 10%), часто (≥1%, <10%).
Очень часто: бессонница, сухость во рту, запор.
Со стороны ЦНС: часто головная боль, головокружение, беспокойство, парестезии, изменение вкуса.
Со стороны сердечно-сосудистой системы: часто — тахикардия, сердцебиение, повышение АД, вазодилатация/гиперемия кожи с ощущением тепла. В клинических исследованиях наблюдалось повышение систолического и диастолического АД в покое в среднем на 2-3 мм рт.ст. и учащение ЧСС на 3-7 уд./мин. У некоторых пациентов отмечалось более значительное повышение АД и учащение ЧСС. Клинически значимое повышение АД и учащение ЧСС в основном наблюдались в начале лечения (первые 4-12 недель). В таких случаях лечение должно быть прекращено.
Со стороны пищеварительной системы: часто — тошнота, обострение геморроя.
Со стороны кожных покровов: часто — потливость.
В ходе постмаркетинговых исследований были описаны дополнительные побочные реакции, перечисленные ниже по системам органов.
Со стороны сердечно-сосудистой системы: мерцательная аритмия.
Со стороны системы кроветворения: тромбоцитопения.
Со стороны иммунной системы: реакции аллергической гиперчувствительности (от умеренных высыпаний на коже, зуда и крапивницы до ангионевротического отека /отека Квинке/ и анафилаксии).
Психические расстройства: депрессия, психоз, состояния суицидально направленного мышления, суицид и мания. При возникновении подобных состояний препарат необходимо отменить.
Со стороны нервной системы: судороги, сонливость, эмоциональная лабильность, кратковременные нарушения памяти.
Со стороны органа зрения: затуманивание зрения («пелена перед глазами»).
Со стороны пищеварительной системы: диарея, рвота, боль в животе, повышение аппетита, жажда, обратимое повышение уровней печеночных ферментов в крови.
Со стороны кожных покровов: алопеция, пурпура Шенлейна-Геноха.
Со стороны мочевыделительной системы: острый интерстициальный нефрит, задержка мочи.
Со стороны репродуктивной системы: нарушения эякуляции/оргазма, импотенция, нарушение менструального цикла, маточные кровотечения.
Прочие: ринит, синусит, боль в спине, гриппоподобный синдром, периферические отеки, кровотечения.
Реакции на отмену, такие как головная боль или повышенный аппетит, наблюдаются редко.
Противопоказания к применению
- наличие органических причин ожирения (например, гипотиреоз);
- серьезные нарушения пищевого поведения — нервная анорексия или нервная булимия;
- психические заболевания;
- синдром Жиль де ла Туретта (хронический генерализованный тик);
- одновременный прием ингибиторов МАО или их использование в течение 2 недель до назначения Меридиа® и 2 недель после; применение других препаратов, действующих на ЦНС, ингибирующих обратный захват серотонина (например, антидепрессантов, нейролептиков); снотворных препаратов, содержащих триптофан, а также других препаратов центрального действия для снижения массы тела или для лечения психических расстройств;
- сердечно-сосудистые заболевания (в анамнезе и текущие): ИБС (стенокардия, инфаркт миокарда); декомпенсированная хроническая сердечная недостаточность; окклюзионные заболевания периферических артерий; тахикардия, аритмия;
цереброваскулярные заболевания (инсульт, транзиторные нарушения мозгового кровообращения); - неконтролируемая артериальная гипертензия (АД выше 145/90 мм рт.ст.);
- тиреотоксикоз;
- тяжелые нарушения функции печени и/или почек;
- доброкачественная гиперплазия предстательной железы;
- феохромоцитома;
- закрытоугольная глаукома;
- установленная лекарственная, наркотическая или алкогольная зависимость;
- беременность;
- период лактации (грудного вскармливания);
- детский и подростковый возраст до 18 лет;
- возраст старше 65 лет;
- непереносимость лактозы, дефицит лактазы, глюкозо-галактозная мальабсорбция;
- установленная повышенная чувствительность к сибутрамину или к другим компонентам препарата.
С осторожностью
- артериальная гипертензия в анамнезе;
- хроническая недостаточность кровообращения;
- заболевания коронарных артерий (в т.ч. в анамнезе);
- судороги (в т.ч. в анамнезе);
- эпилепсия;
- нарушения функции печени и/или почек легкой и средней степени тяжести, холелитиаз;
- склонность к кровотечению, нарушения свертываемости крови, прием препаратов, влияющих на гемостаз или функцию тромбоцитов;
- моторные и вербальные тики в анамнезе;
- глаукома.
Применение при беременности и кормлении грудью
Не следует принимать препарат Меридиа® при беременности и в период лактации (грудного вскармливания), поскольку до настоящего времени не имеется достаточного количества исследований в отношении безопасности воздействия Меридиа® на плод.
Женщины детородного возраста, принимающие препарат Меридиа®, должны использовать методы контрацепции.
Применение при нарушениях функции печени
С осторожностью назначают при нарушениях функции печени легкой и средней степени тяжести.
При тяжелых нарушениях функции печени препарат противопоказан.
Применение при нарушениях функции почек
С осторожностью назначают при нарушениях функции почек легкой и средней степени тяжести.
При тяжелых нарушениях функции почек препарат противопоказан.
Применение у детей
Противопоказание: детский и подростковый возраст до 18 лет.
Применение у пожилых пациентов
Противопоказание: возраст старше 65 лет.
Особые указания
Препарат Меридиа® следует применять только в тех случаях, когда все немедикаментозные мероприятия по снижению массы тела малоэффективны — если снижение массы тела в течение 3-х месяцев составило менее 5 кг.
Для решения вопроса о приеме препарата Меридиа® необходимо получить консультацию врача, даже если ранее уже приходилось обращаться к нему по этому вопросу.
Лечение препаратом Меридиа® должно осуществляться в рамках комплексной терапии по снижению массы тела под контролем врача, имеющего практический опыт лечения ожирения. Комплексная терапия включает в себя как изменение диеты и образа жизни, так и увеличение физической активности. Важным компонентом терапии является создание предпосылок к стойкому изменению привычек питания и образа жизни, которые необходимы для сохранения достигнутого снижения массы тела и после отмены медикаментозной терапии. Пациентам необходимо в рамках терапии препаратом Меридиа® изменить свой жизненный уклад и привычки таким образом, чтобы после завершения лечения обеспечить сохранение достигнутого уменьшения массы тела. Пациенты должны четко представлять себе, что несоблюдение этих требований приведет к повторному увеличению массы тела и повторным обращениям к лечащему врачу.
У пациентов с сопутствующей патологией, связанной с ожирением, рекомендуется продолжать лечение только в том случае, если снижение массы тела сочетается с клиническим улучшением других показателей, например, с улучшением липидного профиля у пациентов с дислипидемией или улучшением гликемического профиля у пациентов с сахарным диабетом.
У некоторых пациентов сибутрамин приводит к значимому подъему АД и/или увеличению ЧСС. Пациентам, принимающим препарат Меридиа®, необходимо регулярно измерять уровень АД и ЧСС. В первые 3 месяца лечения эти параметры следует контролировать каждые 2 недели, с 4 -го по 6-й месяц — 1 раз в месяц, а затем — регулярно, но не реже 1 раза в 3 месяца. Если во время двух визитов подряд выявляется увеличение ЧСС ≥ 10 уд./мин или систолического/диастолического АД ≥ 10 мм рт.ст., необходимо прекратить лечение. У пациентов, у которых АД дважды при повторном измерении превышало уровень 145/90 мм рт.ст., лечение препаратом Меридиа® должно быть отменено.
У пациентов с синдромом апноэ во сне необходимо особенно тщательно контролировать уровень АД.
Хотя не установлена связь между приемом сибутрамина и развитием первичной легочной гипертензии, однако, учитывая общеизвестный риск препаратов данной группы, при регулярном медицинском контроле необходимо особое внимание обращать на такие симптомы, как прогрессирующее диспноэ (нарушение дыхания), боль в грудной клетке и отеки на ногах.
Обычно при совместном приеме сибутрамина и других ингибиторов обратного захвата серотонина существует повышенный риск развития кровотечений. У пациентов, предрасположенных к кровотечениям, а также принимающих препараты, влияющие на гемостаз или функцию тромбоцитов, сибутрамин следует применять с осторожностью.
При пропуске дозы Меридиа®, не следует принимать в следующий прием двойную дозу препарата, рекомендовано продолжать дальнейший прием препарата по предписанной схеме.
Длительность приема Меридиа® не должна превышать 1 год.
Хотя клинические данные о привыкании к сибутрамину отсутствуют, следует выяснить, не было ли в анамнезе больного случаев лекарственной зависимости и обратить внимание на возможные признаки злоупотреблений лекарственными препаратами.
Влияние на способность к вождению автотранспорта и yправлению механизмами
Препараты, влияющие на ЦНС, могут ограничивать умственную активность, память и скорость реакций. И хотя в исследованиях сибутрамин не влиял на эти функции, тем не менее, прием препарата Меридиа® может ограничить способность к вождению автотранспорта и управлению механизмами.
В период лечения необходимо соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Передозировка
Имеются ограниченные данные по поводу передозировки сибутрамина. Пациенту следует известить своего лечащего врача в случае предполагаемой передозировки.
Наиболее часто встречающиеся неблагоприятные реакции, связанные с передозировкой: тахикардия, артериальная гипертензия, головная боль, головокружение.
Лечение: специального лечения и специфических антидотов не существует. Необходимо выполнить общие мероприятия направленные на поддержание жизненно важных функций организма: обеспечить свободное дыхание, наблюдать за состоянием сердечно-сосудистой системы, а также при необходимости осуществить поддерживающую симптоматическую терапию. Своевременное применение активированного угля, а также промывание желудка может уменьшить поступление сибутрамина в организм. Исследования у больных с почечной недостаточностью в терминальной стадии, находящихся на диализе, показали, что метаболиты сибутрамина при гемодиализе в значительной степени не выводятся.
Лекарственное взаимодействие
Препараты, ингибирующие цитохром CYP3А4
Одновременный прием препаратов, ингибирующих активность данного фермента, таких как кетоконазол, эритромицин, циметидин в сочетании с сибутрамином приводил к повышению концентраций последнего в плазме крови. Следует соблюдать осторожность при одновременном применении сибутрамина с лекарственными средствами, ингибирующими активность изоферментов цитохрома Р450.
Препараты влияющие на гемостаз и функцию тромбоцитов
Наблюдались единичные случаи кровотечения у пациентов, принимавших сибутрамин. Хотя причинная связь остается неясной, следует проявлять осторожность при назначении сибутрамина пациентам, предрасположенным к возникновению кровотечений, а также при применении одновременно с сибутрамином других препаратов, влияющих на гемостаз или функцию тромбоцитов.
Ингибиторы МАО
Противопоказан прием сибутрамина одновременно с ингибиторами МАО. Перед началом терапии сибутрамином следует выдержать интервал не менее 2 недель после отмены приема ингибиторов МАО. Одновременный прием нескольких препаратов, каждый из которых повышает уровень серотонина в головном мозге, может привести к развитию серотонинового синдрома. Редко наблюдалось возникновение серотонинового синдрома при одновременном приеме селективных ингибиторов обратного захвата серотонина (СИОЗС) совместно с некоторыми препаратами для лечения мигрени или некоторыми опиатами или в случаях одновременного приема двух СИОЗС. Так как сибутрамин ингибирует обратный захват серотонина, то он не должен использоваться одновременно с другими препаратами, повышающими уровень серотонина в головном мозге.
Препараты, повышающие АД и ЧСС
Лекарственное взаимодействие при одновременном применении сибутрамина с препаратами, повышающими АД и ЧСС, в настоящее время недостаточно полно изучено. Эта группа препаратов включает деконгестанты, противокашлевые, противопростудные и противоаллергические препараты, в состав которых входят эфедрин или псевдоэфедрин. Поэтому в случаях одновременного приема этих препаратов с сибутрамином следует соблюдать осторожность.
Пероральные контрацептивы
Сибутрамин не влияет на действие пероральных контрацептивов.
Препараты, влияющие на ЦНС
Совместное применение сибутрамина с препаратами для снижения веса, действующими на ЦНС, или препаратами для лечения психических расстройств противопоказано.
Этанол
Не было обнаружено дополнительного ухудшения когнитивных и психомоторных реакций при приеме 20 мг сибутрамина одновременно с одной дозой алкоголя (0.5 мл/кг). Однако одновременный прием сибутрамина и этанола не рекомендуется.
Условия хранения препарата Меридиа®
Препарат относится к списку сильнодействующих веществ, утвержденному Постановлением правительства РФ от 29.12.2007 N 964.
Препарат следует хранить в сухом, недоступном для детей месте при температуре не выше 25°С.
Срок годности препарата Меридиа®
Условия реализации
Препарат отпускается по рецепту.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Описание препарата Миренил (драже, 1 мг) основано на официальной инструкции, утверждено компанией-производителем в 1999 году
Дата согласования: 31.07.1999
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав и форма выпускa
- Фармакологическое действие
- Фармакологическое действие
- Фармакокинетика
- Показания
- Противопоказания
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Меры предосторожности
- Условия хранения
- Срок годности
- Аналоги (синонимы) препарата Миренил
Действующее вещество
ATX
Фармакологическая группа
Состав и форма выпускa
1 драже содержит флуфеназина дигидрохлорида 0,25 или 1 мг; в упаковке 60 шт.
Фармакологическое действие
Фармакологическое действие
—
антипсихотическое.
Блокирует дофаминовые Д2-рецепторы в ЦНС. Оказывает тормозящее влияние на ретикулярную формацию ствола головного мозга, снижает ее активирующую импульсацию в коре головного мозга.
Блокирует дофаминовые Д2-рецепторы в ЦНС. Оказывает тормозящее влияние на ретикулярную формацию ствола головного мозга, снижает ее активирующую импульсацию в коре головного мозга.
Фармакокинетика
Хорошо всасывается. Проходит гистогематические барьеры, включая ГЭБ и плацентарный, выводится с мочой и частично — с желчью.
Показания
Острые и хронические психозы, протекающие с явлениями страха, беспокойства и психомоторного возбуждения; психозы шизофренического типа, особенно с картиной апатии и безразличия; сенильные психозы.
Противопоказания
Гиперчувствительность, органические заболевания и травмы головного мозга (особенно гипоталамуса), острые депрессивные состояния, эпилепсия, феохромоцитома, лейкопения, почечная, печеночная и сердечная недостаточность, кома.
Способ применения и дозы
Реклама: ООО «РЛС-Патент», ИНН 5044031277, erid=4CQwVszH9pUkpHxmQQo
Внутрь, дозу устанавливают в зависимости от состояния больного и его чувствительности к препарату. Лечение начинают с небольших доз, постепенно увеличивая их до достижения оптимального эффекта. Взрослым: 1–5 мг/сут, при необходимости (в условиях стационара) — 10 мг/сут. Суточную дозу принимают в 3–4 приема. Пожилым больным назначают половинную дозу. При состояниях беспокойства, напряжения и страха назначают в разовой дозе 1–3 мг.
Детям (только в исключительных случаях): 0,25–0,5 мг/сут.
Побочные действия
Сонливость, заторможенность, нарушения координации, дезориентация, депрессия, паркинсонизм, снижение АД, нарушения проводимости и ритма сердца, изменения ЭКГ, тошнота, рвота, запор, холестатическая желтуха, стоматит, ринит, агранулоцитоз, гиперпигментация кожи, дерматит, галакторея, аменорея, гинекомастия у мужчин, увеличение массы тела, фотосенсибилизация, кожно-аллергические проявления.
Взаимодействие
Реклама: ООО «ВЕДАНТА», ИНН 7714886235, erid 4CQwVszH9pUkKJ7jUDd
Реклама: ООО «РЛС-Библиомед» ИНН 7714758963
Реклама: ООО «ВЕДАНТА», ИНН 7714886235, erid 4CQwVszH9pUkKJ7jUDd
Реклама: ООО «РЛС-Библиомед» ИНН 7714758963
Усиливает эффект снотворных и др. средств, угнетающих ЦНС.
Меры предосторожности
При длительном применении обязателен контроль числа лейкоцитов и проведение функциональных проб печени. С осторожностью назначают при недостаточности митрального клапана, риске развития сердечно-сосудистой недостаточности, в сочетании с гипотензивными средствами.
Условия хранения
В сухом, защищенном от света месте.
Хранить в недоступном для детей месте.
Срок годности
2 года.
Не применять по истечении срока годности, указанного на упаковке.
Состав и форма выпуска препарата
| Таблетки | 1 таб. |
| ипидакрин | 20 мг |
10 шт. — упаковки ячейковые контурные (5) — пачки картонные.
50 шт. — банки (1) — пачки картонные.
Фармакологическое действие
Ингибитор холинэстеразы. Препятствует ферментному гидролизу ацетилхолина и удлиняет его действие. Блокирует калиевые каналы мембран и способствует их деполяризации. Стимулирует синаптическую передачу в нервно-мышечных окончаниях, проведение возбуждения в нервных волокнах, усиливает действие на гладкие мышцы ацетилхолина и других медиаторов (в т.ч. эпинефрина, серотонина, гистамина, окситоцина), восстанавливает нервно-мышечную передачу и проведение возбуждения в периферической нервной системе (из-за нарушений различного генеза: травм, воспаления, действия местных анестетиков, антибиотиков, токсинов, калия хлорида). Повышает тонус и сократимость гладкой мускулатуры внутренних органов, в т.ч. ЖКТ и бронхов (вплоть до бронхоспазма), урежает ЧСС, усиливает секрецию слюнных желез, сократительную активность миометрия, тонус скелетной мускулатуры.
Оказывает стимулирующее действие на ЦНС в сочетании с отдельными проявлениями седативного действия; способствует улучшению обучаемости и памяти.
Показания
Заболевания периферической нервной системы (неврит, полиневрит, полиневропатия, полирадикулопатия), бульбарный паралич и парез.
В восстановительном периоде при органических поражениях ЦНС, сопровождающихся двигательными нарушениями.
Миастения, миастенический синдром.
Демиелинизирующие заболевания (в составе комплексной терапии).
Болезнь Альцгеймера, сенильная деменция альцгеймеровского типа.
Функциональные нарушения ЦНС (снижение памяти, способности к концентрации внимания, мотиваций, инициативы, дезориентация, эмоциональная лабильность и др.) при энцефалопатии (травматического, сосудистого и иного генеза), нарушении мозгового кровообращения, черепно-мозговой травме, церебральной дисфункции с затруднением обучения у детей.
Слабость родовой деятельности.
Интоксикация антихолинергическими средствами.
Инструкция по применению:

Форма выпуска и состав
Амиридин выпускают в форме таблеток (по 50 шт. в полимерных флаконах (флакончиках)).
Действующее вещество в составе 1 таблетки: амиридин – 20 мг.
Показания к применению
- Болезни периферической нервной системы (миастенический синдром, полиневрит, неврит, миастения, полинейропатия, полирадикулонейропатия), демиелинизирующие болезни (в сочетании с другими препаратами);
- Бульбарные параличи и парез, органические поражения центральной нервной системы, протекающие с двигательными нарушениями (в период восстановления);
- Атония кишечника.
Противопоказания
- Язвенная болезнь при обострении;
- Бронхиальная астма;
- Эпилепсия;
- Вестибулярные/экстрапирамидные нарушения;
- Брадикардия;
- Стенокардия;
- Беременность и период лактации;
- Гиперчувствительность к компонентам препарата.
Относительные (Амиридин назначают с осторожностью на фоне следующих заболеваний/состояний):
- Язвенная болезнь желудка;
- Болезни сердечно-сосудистой системы;
- Тиреотоксикоз.
Нужно учитывать способность Амиридина повышать тонус матки.
Способ применения и дозировка
Амиридин принимают внутрь.
Рекомендованный режим дозирования:
- Болезни периферической нервной системы, миастения: 1-3 раза в день по 10-20 мг, продолжительность курса – от 1 до 2 месяцев;
- Миастенические кризы (кратковременная терапия): 5-6 раз в день по 20-40 мг;
- Атония кишечника (лечение/профилактика): 2-3 раза в день по 20 мг, продолжительность курса – от 1 до 2 недель.
Побочные действия
- Пищеварительная система: усиление перистальтики, гиперсаливация, диарея, рвота, тошнота;
- Другие: головокружение, брадикардия.
Особые указания
В период терапии принимать алкоголь нельзя.
Во время приема Амиридина следует отказаться от управления автотранспортом и работ, выполнение которых требует повышенной концентрации внимания.
Лекарственное взаимодействие
При комбинированном применении Амиридина с некоторыми лекарственными средствами/веществами возможно развитие следующих эффектов:
- Препараты, угнетающие центральную нервную систему, включая алкоголь: усиление седативного действия;
- М-холиномиметики, иные ингибиторы холинэстеразы: усиление их действия;
- Другие холинергические препараты: увеличение вероятности развития холинергического криза при миастении;
- Бета-адреноблокаторы: потенцирование брадикардии.
Аналоги
Сроки и условия хранения
Хранить в защищенном от света, сухом, недоступном для детей месте.
Срок годности – 3 года.
Условия отпуска из аптек
Отпускается по рецепту.
Информация о препарате является обобщенной, предоставляется в ознакомительных целях и не заменяет официальную инструкцию. Самолечение опасно для здоровья!
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Средняя продолжительность жизни левшей меньше, чем правшей.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Человеческие кости крепче бетона в четыре раза.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Про псориаз важно понимать, что это системная болезнь, а не только кожная проблема. Связано это заболевание со сбоями в работе иммунной системы и поражает оно т.
Наименование:
Амиридин (Amiridinum)
Состав
9-Амино-2, 3, 5, 6, 7, 8-гексагидро-1H-циклопента [b] хинолина гидрохлорид, моногидрат.
Белый мелкокристалличсский порошок. Легко растворим в воде и спирте.
Фармакологическое действие
Является обратимым ингибитором холинэстеразы (обратимо подавляет активность холинэстеразы — фермента, разрушающего ацетилхолин) и оказывает свойственные препаратам этой группы фармакологические эффекты. От обычных ингибиторов холинэстеразы отличается, однако, тем, что одновременно стимулирует непосредственно проведение возбуждения в нервных волокнах и синаптическую передачу в нервномышечных окончаниях, что связано с блокадой калиевых каналов возбудимых мембран.
Амиридин усиливает действие на гладкие мышцы (мышцы сосудов и внутренних органов) не только ацетилхолина, но и других медиаторных веществ: адреналина, серотонина, гистамина, окситоцина.
Показания к применению
Невриты (воспаление нерва), полиневриты (множественное воспаление периферических нервов), миастения и миастенические синдромы (мышечная слабость), а также бульбарные параличи, парезы (уменьшение силы и/или амплитуды движений) при органических поражениях центральной нервной системы, сопровождающиеся двигательными нарушениями. Может применяться также при атонии (потере тонуса) кишечника и при слабости родовой деятельности.
Предложено также применять амиридин для уменьшения расстройств памяти при болезни Альцгеймера (старческом слабоумии). Механизм действия связан со стимуляцией центральных холинергических процессов.
Способ применения
Применяют у взрослых внутрь и парентерально (минуя желудочно-кишечный тракт). Внутрь назначают по 0,01-0,02 г (10-20 мг) 3 раза в день. Под кожу и внутримышечно — от 5 до 15 мг (1 мл 0,5%-1 мл 1,5% раствора) 1-2 раза в день. Курс лечения 1-2 мес.
Для купирования (снятия) миастенических кризов (мышечной слабости) вводят парентерально кратковременно по 1-2 мл 1,5% раствора (15-30 мг).
Внутрь при тяжелых нарушениях нервномышечной проводимости (при миастенических кризах) можно назначать по 1-2 таблетки (0,02-0,04 г) до 5-6 раз в день.
Для стимуляции родовой деятельности назначают внутрь однократно по 1 таблетке, а при недостаточном эффекте по 1 таблетке 2 раза с часовым перерывом.
Побочные действия
Хорошо переносим, побочные эффекты возникают редко (в 6.5% случаев), выражены слабо и, как правило, не требуют отмены препарата (быстрое выведение препятствует кумуляции и возникновению побочных эффектов). Со стороны пищеварительной системы: снижение аппетита, гиперсаливация, тошнота, рвота, усиление перистальтики, диарея, желтуха. Со стороны нервной системы: головокружение (после повторного введения), атаксия. Аллергические реакции: кожный зуд, сыпь. Прочие: проявления м-холиностимулирующего действия — бронхоспазм, брадикардия.
Противопоказания
Гиперчувствительность, эпилепсия, экстрапирамидные нарушения с гиперкинезами, стенокардия, брадикардия, бронхиальная астма, склонность к вестибулярным расстройствам, беременность, период лактации.C осторожностью. Язвенная болезнь желудка или 12-перстной кишки (стадия обострения), тиреотоксикоз, заболевания ССС.
Лекарственное взаимодействие
Ослабляет угнетающее действие на нервно-мышечную передачу и проведение возбуждения по периферическим нервам местных анестетиков, аминогликозидов и KCl. Усиливает седативный эффект лекарственного средства, угнетающих центральную нервную систему, в том числе этанола, действие других ингибиторов холинэстеразы и м-холиностимуляторов. На фоне других холинергических лекарственных средств увеличивается риск холинергического криза у больных миастенией. Бета-адреноблокаторы усиливают выраженность брадикардии. Атропин и метоциния йодид уменьшают выраженность симптомов передозировки.
Форма выпуска
0,5% и 1,5% растворы в ампулах по 1 мл (соответственно, 5 и 15 мг в ампуле); таблетки по 0,02 г (20 мг) в упаковке по 50 штук.
Условия хранения
Список Б. В сухом, защищенном от света месте.
1 таблетка содержит:
активное вещество: амиодарона гидрохлорид 200 мг;
вспомогательные вещества: лактоза моногидрат, крахмал кукурузный, аэросил, повидон К-30, тальк, магния стеарат.
Таблетки белые, круглые, плоские с фаской, однородные, с буквой „А” на одной и риской на другой поверхности.
Амиодарон является антиаритмическим средством III класса, с антиаритмическим и антиангинальным действием. Блокирует ионные каналы (главным образом калиевые, в меньшей степени — кальциевые и натриевые) мембран кардиомиоцитов. Обладает альфа- и бета-блокирующими свойствами неконкурентного типа. Антиаритмический эффект объясняется удлинением потенциала действия и эффективного рефрактерного периода предсердий и желудочков сердца, A-В узла, пучка Гиса, волокон Пуркинье, вследствие которого снижается автоматизм синусового узла, А-В проводимость и возбудимость кардиомиоцитов. Антиангинальный эффект объясняется снижением сопротивления коронарных артерий и улучшением кровоснабжения миокарда, что приводит к уменьшению потребности миокарда в кислороде.
После приема внутрь медленно всасывается из ЖКТ. Биодоступность составляет 30-80%. После однократного приема Стах достигается через 3-4 часа; при длительном лечении максимальный плазматический уровень достигается через 1 или несколько месяцев. Обладает способностью к выраженной аккумуляции, накапливается особенно в печени, селезенке, легких. Метаболизируется в печени и выделяется с желчью и калом. Выделение через почки незначительное. Тц2 амиодарона составляет 25-110 дней. После прекращения лечения препаратом амиодарон выводится из организма в течение нескольких месяцев. Преодолевает плацентарный барьер и проникает в грудное молоко.
Профилактика рецидивов:
— угрожающих жизни желудочковых аритмий: лечение должно быть начато в стационаре при тщательном кардиомониторировании;
— желудочковых документированных аритмий;
— суправентрикулярных документированных аритмий при неэффективности антиаритмических препаратов других классов или наличии противопоказания к их применению;
Купирование приступов наджелудочковых и желудочковых аритмий; Купирование приступов наджелудочковых тахиаритмий связанных с синдромом Вольфа-Паркинсона-Уайта;
Аритмии на фоне ИБС и/или других заболеваний, сопровождающихся дисфункцией левого желудочка (ХСН).
Гиперчувствительность (в т.ч. к йоду), синусовая брадикардия, синдром слабости синусового узла (в случае отсутствия кардиостимулятора), AV- блокада П-Ш степени. Препарат противопоказан также при коллапсе, шоке, выраженной сердечной недостаточности, при одновременном лечении препаратами, которые могут вызвать полиморфную желудочковую аритмию типа «пируэт» (torsade de pointes); при заболеваниях щитовидной железы; беременность и период кормления грудью.
При беременности МИАКАРДИН назначают только по жизненным показаниям, т.к. препарат оказывает действие на щитовидную железу плода. Амиодарон выделяется с грудным молоком в значительных количествах, поэтому препарат противопоказан к применению в период лактации.
Внутрь.
Рекомендуемая нагрузочная доза составляет 600 мг (3 таблетки по 200 мг) в сутки, разделенная на несколько приемов, в течение 8-15 дней.
При необходимости нагрузочную дозу увеличивают до 800 — 1000 мг (4-5 таблеток по 200 мг) в сутки, при проведении ЭКГ-мониторинга. Рекомендуемая поддерживающая доза составляет 100-400 мг (1/2-2 таблетки по 200 мг), однократно 1 раз в сутки, учитывая состояние пациента; следует принимать минимальную эффективную дозу.
В редких случаях требуется более высокая поддерживающая доза. Поддерживающую дозу необходимо периодически пересматривать, особенно при дозе, превышающей 200 мг амиодарона в сутки.
Симптомы: брадикардия, нарушение атриовентрикулярной проводимости, вентрикулярная тахикардия, нарушение кровяной циркуляции, асистолия, остановка сердца.
Лечение: промывание желудка, назначение адсорбентов, слабительных средств, симптоматическое лечение: в случае брадикардии назначают бета- миметик или используют пейсмейкер, при гипотензии — препарат с положительным инотропным действием или вазопрессор. Амиодарон и его метаболиты не выводятся при гемодиализе.
Некоторые лекарственные средства, способные вызвать желудочковую тахикардию типа «пирует» (например, бепридил, дифеманил, дисопирамид, препараты группы хинидина; эритромицин, сультоприд и винкамин для в/в введения: высокий риск развития желудочковой тахикардии типа «пирует».
Соталол, дофетилид: высокий риск развития желудочковой тахикардии типа «пирует».
Спарфлоксацин: риск развития нарушения ритма типа «пирует» за счет удлинения интервала QT.
Нерекомендуемые комбинации:
— некоторые препараты, способные вызвать желудочковую тахикардию типа «пирует» (например, астемизол, галофантрин, пентамидин): высокий риск развития развития желудочковой тахикардии типа «пирует»; необходимы ЭКГ-мониторинг и клиническое наблюдение.
— слабительные (стимулирующие перистальтику) препараты, увеличивают риск развития желудочковой тахикардии типа «пирует» (предрасполагающие факторы — гипокалемия, брадикардия и удлинение интервала QT).
-дилтиазем, инъекционная форма: риск брадикардии и
атриовентрикулярного блока; если нельзя избежать данной ассоциации — необходимы постоянный ЭКГ-мониторинг и наблюдение врача.
— бета-адреноблокаторы (кроме эсмолола): возможность возникновения нарушения автоматизма и проводимости за счет подавления компенсаторных реакций симпатической нервной системы; необходимы ЭКГ- мониторинг и наблюдение врача.
Комбинации требующие применения с осторожностью:
— антикоагулянты непрямого действия для приема внутрь (например, аценокумарол, варфарин): увеличивают риск развития кровотечений; необходимо контролировать уровень протромбина и корректировать дозу антикоагулянтов во время лечения амиодароном и после его окончания.
— циклоспорин: риск нефротоксичности за счет снижения метаболизма циклоспорина в печени и увеличения его концентрации в плазме крови; необходимо уменьшить дозу циклоспорина, контролировать функцию почек, концентрацию циклоспорина в плазме крови и корректировать дозу во время лечения амиодароном и после его окончания.
— дилтеазем (для приема внутрь): риск брадикардии и атриовентрикулярного блока, особенно у пожилых пациентов; рекомендуется клиническое наблюдение и проводить ЭКГ.
— сердечные гликозиды: снижение автоматизма (выраженная брадикардия) и нарушение атриовентрикулярной проводимости; при приеме дигоксина: возможно увеличение концентрации дигоксина в плазме крови за счет снижения его клиренса; необходимо клиническое наблюдение, контролировать концентрацию дигоксина в плазме крови, проводить ЭКГ и при необходимости изменять режим дозирования.
— эсмолол: нарушение сократимости, автоматизма и проводимости (за счет подавления компенсаторных реакций симпатической нервной системы); рекомендуется клиническое наблюдение и проводить ЭКГ.
— препараты, вызывающие гипокалиемию: диуретики, глюкокортикоиды и минералокортикоиды, тетракозактид, амфотерицин В (для внутривенного введения): риск развития желудочковой тахикардии типа «пируэт»; необходимо предотвратить развитие гипокалиемии, при необходимости ее корректировать, наблюдать в динамике интервал QT, а при развитии желудочковой тахикардии типа «пируэт» — не назначать антиаритмические препараты.
— фенитоин: возможно увеличение концентрации фенитоина в плазме крови и развитие симптомов передозировки, особенно неврологических (за счет снижения метаболизма фенитоина в печени); необходимо клиническое наблюдение, контролировать концентрацию фенитоина плазме крови и при необходимости корректировать дозу.
Влияние на способность к вождению и управлению механизмами
МИАКАРДИН может влиять на способность к вождению автотранспорта и управлению механизмами, учитывая возможное возникновение нарушения зрения.
Не рекомендуется принимать амиодарон пациентам с редкой наследственной непереносимостью галактозы, дефицитом Lapp- лактазы, глюкозно-галактозной мальабсорбцией.
Амиодарон может вызвать нарушения функции сердца.
Перед началом лечения рекомендуется ЭКГ-исследование и определение уровня калия в плазме крови. Рекомендуется ЭКГ мониторинг во время лечения.
При применении высоких доз амиодарона могут развиться тяжелая брадикардия и нарушения проводимости с появлением идиовентрикулярного ритма, особенно у пожилых пациентов или во время терапии препаратами наперстянки. Необходимо прекратить прием препарата. При необходимости можно назначить глюкагон или бета- адреномиметики.
При тяжелой брадикардии, учитывая длительный период полувыведения амиодарона, можно использовать кардиостимулятор.
Амиодарон (таблетки) не противопоказан больным с латентной или тяжелой сердечной недостаточностью, однако следует соблюдать осторожность так как, препарат иногда может усугубить симптомы заболевания. В таких случаях препарат применяют в составе комплексной терапии.
Вследствие удлинения периода реполяризации желудочков сердца, фармакологическое действие амиодарона вызывает определенные изменения ЭКГ: удлинение интервала QT, QTC, возможно появление волн U и деформированных Т волн. Допустимо увеличение интервала QTC не более 450 мс или не более чем на 25% от первоначальной величины. Эти изменения не являются проявлением токсического действия препарата, однако требуют контроля для коррекции дозы и оценки возможного проаритмогенного действия амиодарона. Следует учитывать, что у больных пожилого возраста отмечается более выраженное снижение ЧСС. При развитии AV-блокады II или III степени, синоатриальной или бифасцикулярной блокады лечение амиодароном следует прекратить.
Амиодарон обладает слабым проаритмогенным действием, которое может наступить как результат лекарственного взаимодействия и/или при нарушениях электролитного баланса. Имеются отдельные сообщения о развитии или прогрессировании аритмий (вплоть до остановки сердца). В настоящее время не предоставляется возможным дифференцировать изменения, связанные с приемом препарата, и изменения, связанные с имеющимися заболеваниями сердца или являющиеся результатом недостаточной эффективности лечения.
Амиодарон может повысить порог дефибрилляции и/или порог стимуляции у пациентов с имплантированным кардиовертером-дефибриллятором или кардиостимулятором, что может негативно повлиять на эффективность устройства. Рекомендуется проводить регулярные тесты после начала лечения амиодароном, чтобы обеспечить должное функционирование устройства или корректировать дозировку.
Амиодарон может вызывать нарушения функции щитовидной железы (гипотиреоз или гипертиреоз), особенно у больных с нарушениями функции щитовидной железы в анамнезе. Поэтому до начала лечения, в ходе лечения (каждые шесть месяцев) и спустя несколько месяцев после окончания лечения следует проводить тщательный клинический и лабораторный контроль (тиреотропный гормон (ТТГ)), что особенно важно у пожилых пациентов.
Регулярно следует проводить контроль функции щитовидной железы у пациентов с повышенным риском развития нарушения функции щитовидной железы.
При подозрении на дисфункцию щитовидной железы следует определять уровень ТТГ в сыворотке крови.
Амиодарон содержит йод и поэтому может оказывать влияние на результаты тестов накопления радиоактивного йода в щитовидной железе (препятствовать поглощению). Тем не менее, показатели функции щитовидной железы (свободный ТЗ, свободный Т4, ТТГ) являются интерпретируемыми. Амиодарон тормозит периферическую конверсию левотироксина (Т4) в трийодтиронин (ТЗ) и может привести к биохимическим изменениям (увеличение свободного Т4 в сыворотке крови, незначительное снижение или нормальный уровень свободного ТЗ) у пациентов с эутиреозом. В данных случаях, при отсутствии клинических или лабораторных признаков заболевания щитовидной железы, нет обоснований для прекращения лечения амиодароном.
Гипотиреоз можно заподозрить, если появляются следующие клинические признаки: увеличение веса, непереносимость холода, снижение активности, выраженная брадикардия. Диагноз подтверждается при увеличении в сыворотке крови ТТГ и выраженной секреции ТТГ в ответ на введение тиреолиберина. Уровни ТЗ и Т4 могут быть низкими. Эутиреоз обычно достигается в течение 3 месяцев после прекращения лечения.
В ситуациях, связанных с опасностью для жизни, лечение амиодароном может быть продолжено, при одновременном дополнительном назначении левотироксина. Доза левотироксина регулируется в соответствии с уровнем ТТГ. При появлении признаков гипертиреоза амиодарон должен быть отменен. Нормализация функции щитовидной железы обычно происходит в течение нескольких месяцев после отмены препарата. При этом клиническая симптоматика нормализуется раньше, чем происходит нормализация уровня гормонов, отражающих функцию щитовидной железы.
Гипертиреоз может развиться во время лечения амиодароном или, в течение нескольких месяцев после прекращения приема препарата. Клинические симптомы: потеря веса, астения, беспокойство, увеличение частоты сердечных сокращений, аритмия, приступы стенокардии, симптомы застойной сердечной недостаточности.
Диагноз подтверждается при снижении уровня ТТГ, повышении уровня ТЗ и снижении ТТГ в ответ на введение тиреолиберина. Может увеличиться уровень реверсированного ТЗ. Лечение амиодароном прекращают. Клиническое выздоровление обычно наступает в течение нескольких месяцев, однако описаны случаи летального исхода. Клиническое выздоровление предшествует нормализации показателей функции щитовидной железы. Возможно назначение антитиреоидных препаратов при выраженной гиперактивности щитовидной железы, в больших дозах на начальном этапе. Однако они не всегда эффективны, что может потребовать совместного назначения высоких доз кортикостероидов (например, 1мг/кг преднизолон) в течение нескольких недель.
Амиодарон может вызвать нарушения зрения. При появлении нечеткости зрительного восприятия или снижения остроты зрения на фоне приема амиодарона, рекомендуется провести полное офтальмологическое обследование, включая офтальмоскопию. При развитии зрительной невропатии и/или неврита зрительного нерва необходимо лечение прекращают из-за потенциальной опасности возникновения слепоты. В случае, если нарушения зрения проходят, рекомендуется ежегодно проводить офтальмологический контроль.
Применение амиодарона может вызвать нарушения функции печени.
Необходимо провести контроль уровня печеночных трансаминаз и других показателей функции печени до начала лечения, во время и через 6 месяцев после его окончания. В начале терапии может наблюдаться повышение уровня трансаминаз (в 1,5-Зраза), которое может вернуться к нормальным величинам при снижении дозы амиодарона или иногда — спонтанно.
В единичных случаях острого поражения печени, проявляющегося повышением уровня печеночных трансаминаз и/или желтухой, лечение необходимо прекратить.
При лечении амиодороном в течение более 6 месяцев можно заподозрить развитие хронического заболевания печени при наличии минимальных или умеренных изменений лабораторных показателей (повышение трансаминаз в 1,5-5 раз) и клинических признаков (гепатомегалия). После прекращения лечения обычно наблюдают регресс лабораторных и клинических показателей, однако возможны и летальные исходы. Результаты гистологического исследования напоминают изменения при псевдо- алкогольном гепатите, которые могут быть изменчивыми, с эволюцией в цирроз печени.
Поэтому рекомендуется периодическое исследование функции печени во время лечения амиодароном.
Не рекомендуется потребление алкоголя во время приема амиодарона.
Амиодарон может негативно влиять на периферическую нервную систему и вызвать тяжелые периферические сенсомоторные нейропатии и/или миопатии; восстановление обычно происходит в течение нескольких месяцев после прекращения приема амиодарона; в некоторых случаях восстановление может быть неполным.
Амиодарон может вызвать нарушение функции легких. Пациенты предъявляют жалобы на одышку (может быть выраженной необъяснимой состоянием сердечной функции), сухой кашель и ухудшение их общего состояния (повышенная усталость, потеря массы тела, повышение температуры тела); которые, как правило, медленно прогрессируют; в большинстве случаев данные побочные действия связаны с длительным приемом амиодарона, однако, в редких случаях возможно их возникновение в начале лечения. Поэтому перед началом терапии следует рентгенологическое исследование легких и функциональные легочные пробы, во время лечения их повторяют каждые 6 месяцев, включая исследование трансфер-фактора.
Рентгенологические изменения на фоне приема амиодарона — интерстициальный пневмонит. Нарушения со стороны дыхательной системы в основном обратимы при ранней отмене амиодарона (с или без лечения кортикостероидами). Клинические симптомы обычно проходят в течение 3-4 недель, а затем происходит более медленное восстановление рентгенологической картины и функции легких (несколько месяцев), однако у некоторых пациентов возможно ухудшение состояния, несмотря на прекращение приема амиодарона.
Амиодарон может вызвать негативную реакцию со стороны кожных покровов. Пациенты должны избегать пребывания на солнце и применять солнцезащитные средства при лечении амиодароном, так как возможно развитие фотосенсибилизации (покалывание, жжение, покраснение открытых участков кожи), которая может сохраняться в течение нескольких месяцев после отмены амиодарона.
Перед проведением хирургического вмешательства необходимо поставить в известность врача-анестезиолога о приеме амиодарона. При комбинации с общими или местными анестетиками возрастает риск усиления гемодинамического эффекта (брадикардия, артериальная гипотензия, снижение сердечного выброса, нарушение проводимости).
При применении оксигенотерапии в послеоперационном периоде у пациентов, получавших амиодарон, описаны редкие случаи развития острого респираторного дистресс-синдрома, в том числе с летальным исходом. Рекомендуется осуществлять строгий контроль состояния таких пациентов на фоне искусственной вентиляции легких.
Все вышеперечисленные нежелательные эффекты, как правило, дозозависимы, поэтому необходимо назначать минимально эффективную дозу. Следует проводить тщательное наблюдение пациентов (клинический и лабораторный контроль) при длительном лечении амиодароном.
По 10 таблеток в блистере (контурная ячейковая упаковка) из ПВХ и алюминиевой фольги. По 3 блистера вместе с инструкцией по применению помещают в картонную пачку.
Список Б. Хранить в сухом, защищенном от света месте, при температуре 15- 25°С.
Хранить в недоступном для детей месте.
3 года. Не использовать препарат после истечения срока годности.
Меридиа® (Meridia®) инструкция по применению
📜 Инструкция по применению Меридиа®
💊 Состав препарата Меридиа®
✅ Применение препарата Меридиа®
📅 Условия хранения Меридиа®
⏳ Срок годности Меридиа®
⚠️ Срок действия регистрационного удостоверения данного продукта истёк 26.02.11
Описание лекарственного препарата
Меридиа®
(Meridia®)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для электронного издания справочника Видаль 2011
года, дата обновления: 2010.09.02
Владелец регистрационного удостоверения:
Код ATX:
A08AA10
(Сибутрамин)
Лекарственные формы
| Меридиа® |
Капс. 10 мг: 14, 28 или 84 шт. рег. №: П N012145/01 |
|
|
Капс. 15 мг: 28 шт. рег. №: П N012145/01 |
Форма выпуска, упаковка и состав
препарата Меридиа®
Капсулы твердые желатиновые, с желтым корпусом и синей крышечкой, с надпечаткой «10»; содержимое капсул — белый или почти белый, легко сыпучий порошок.
Вспомогательные вещества: лактозы моногидрат, целлюлоза микрокристаллическая, кремния диоксид коллоидный, магния стеарат, индигодин (Е132), титана диоксид (Е171), натрия лаурилсульфат, чернила (серые), хинолиновый желтый.
7 шт. — упаковки ячейковые контурные (2) — пачки картонные.
14 шт. — упаковки ячейковые контурные (1) — пачки картонные.
14 шт. — упаковки ячейковые контурные (2) — пачки картонные.
14 шт. — упаковки ячейковые контурные (6) — пачки картонные.
Капсулы твердые желатиновые, с белым корпусом и синей крышечкой, с надпечаткой «15»; содержимое капсул — белый или почти белый, легко сыпучий порошок.
Вспомогательные вещества: лактозы моногидрат, целлюлоза микрокристаллическая, кремния диоксид коллоидный, магния стеарат, индиготин (Е132), титана диоксид (Е171), желатин, натрия лаурилсульфат, чернила (серые), хинолиновый желтый.
14 шт. — упаковки ячейковые контурные (2) — пачки картонные.
Фармакологическое действие
Препарат для лечения ожирения. Терапевтический эффект сибутрамина обусловлен его метаболитами, которые относятся к первичным и вторичным аминам (метаболит M1 и метаболит М2) и являются ингибиторами обратного захвата норадреналина, серотонина (5-гидрокситриптамин; 5-НТ) и допамина. В тканях головного мозга человека метаболиты M1 и М2 подавляют обратный захват норадреналина и серотонина в 3 раза активней, чем допамина: 73%, 54%, 16%, соответственно.
Сибутрамин и его метаболиты не влияют на высвобождение моноаминов, не ингибируют МАО. Они обладают низким сродством к большому количеству рецепторов нейромедиаторов, в т.ч. серотонинергическим (5-HT1, 5-HT1A, 5-HT1B, 5-HT2A, 5-HT2C), адренергические (β1, β2, β3, α1, α2), допаминовые (D1, D2), мускариновые, гистаминовые (H1), бензодиазепиновые и глютаматные NMDA-рецепторы.
В клинических исследованиях у человека было показано, что сибутрамин снижает массу тела за счет усиления чувства насыщения. Имеются данные о связи теплообразующего действия препарата с угнетением адаптивного замедления метаболизма при снижении массы тела. Вызванное сибутрамином снижение массы тела сопровождается благоприятными изменениями липидного профиля и уровня глюкозы в плазме крови у пациентов с дислипидемией и сахарным диабетом 2 типа.
Фармакокинетика
Всасывание
Сибутрамин хорошо всасывается из пищеварительного тракта и подвергается значительному эффекту «первого прохождения» через печень. Cmax препарата в плазме наблюдалась через 1.2 ч после однократного перорального приема 20 мг сибутрамина.
Распределение и метаболизм
Сибутрамин метаболизируется изоферментом CYP3А4 до деметилированных метаболитов M1 и М2. Фармакологически активные метаболиты M1 и М2 достигают Сmax через 3 ч. Показано, что линейная кинетика имеет место в диапазоне дозы от 10 до 30 мг, причем не наблюдается дозозависимого изменения T1/2, но имеется прямо пропорциональное дозе увеличение концентрации препарата в плазме крови. При повторном приеме доз Css метаболитов M1 и М2 достигалась в течение 4 дней, причем наблюдалось почти двукратное накапливание. Фармакокинетика сибутрамина и его метаболитов у тучных пациентов аналогична таковой у пациентов с нормальной массой тела.
Связывание сибутрамина и его метаболитов M1 и М2 с белками плазмы происходит на уровне приблизительно 97%, 94% и 94%, соответственно.
Первичным этапом выведения сибутрамина и его активных метаболитов M1 и М2 является метаболизм в печени. Другие (неактивные) метаболиты выводятся в основном почками, а также через кишечник в соотношении 10:1.
T1/2 сибутрамина составляет 1.1 ч, T1/2 метаболитов М1 и М2 — 14 ч и 16 ч соответственно.
Фармакокинетика в особых клинических случаях
Доступные в настоящее время относительно ограниченные данные не указывают на существование клинически значимых различий в фармакокинетике у мужчин и женщин.
Фармакокинетика, наблюдаемая у пожилых здоровых пациентов (средний возраст 70 лет), аналогична таковой у молодых.
Почечная недостаточность не оказывает действия на AUC активных метаболитов M1 и М2, кроме метаболита М2 у пациентов с терминальной стадией почечной недостаточности, находящихся на диализе. У них клиренс эндогенного креатинина был приблизительно в 2 раза меньше, чем у здоровых лиц (CL>80 мл/мин).
У пациентов с умеренной печеночной недостаточностью AUC активных метаболитов M1 и М2 была на 24% выше после однократного приема сибутрамина.
Показания препарата
Меридиа®
- алиментарное ожирение с индексом массы тела (ИМТ) 30 кг/м2 и более;
- алиментарное ожирение с ИМТ 27 кг/м2 и более в сочетании с сахарным диабетом 2 типа (инсулиннезависимым) или дислипопротеинемией.
Режим дозирования
Дозу устанавливают индивидуально, в зависимости от переносимости и клинической эффективности. В качестве начальной дозы ежедневно следует принимать 1 капсулу Меридиа® 10 мг. У пациентов, слабо реагирующих на прием Меридиа® 10 мг (снижение массы тела менее чем на 2 кг за первые 4 недели), при условии хорошей переносимости препарата, суточная доза может быть увеличена до 15 мг, т.е. 1 капсула Меридиа® 15 мг. У пациентов, слабо реагирующих на прием Меридиа® 15 мг (снижение массы тела менее 2 кг за первые 4 недели), дальнейшее лечение этим препаратом следует прекратить.
Капсулы Меридиа® следует принимать утром, не разжевывая и запивая достаточным количеством жидкости (стакан воды). Препарат можно принимать как натощак, так и сочетать с приемом пищи.
Лечение не должно продолжаться более 3-х месяцев у больных, которые недостаточно хорошо реагируют на терапию, т.е. которым в течение 3-х месяцев лечения не удается достичь снижения массы тела на 5% от исходного уровня. Лечение не следует продолжать, если на фоне терапии Меридиа® после достигнутого снижения массы тела, пациент прибавляет в массе тела 3 кг и более. Длительность лечения Меридиа® не должна превышать 1 год.
Побочное действие
Чаще всего побочные эффекты возникают в начале лечения (в первые 4 недели). Их выраженность и частота со временем ослабевают. Побочные эффекты носят, как правило, нетяжелый и обратимый характер.
Побочные эффекты, в зависимости от воздействия на органы и системы, представлены в следующем порядке: очень часто (≥ 10%), часто (≥1%, <10%).
Очень часто: бессонница, сухость во рту, запор.
Со стороны ЦНС: часто головная боль, головокружение, беспокойство, парестезии, изменение вкуса.
Со стороны сердечно-сосудистой системы: часто — тахикардия, сердцебиение, повышение АД, вазодилатация/гиперемия кожи с ощущением тепла. В клинических исследованиях наблюдалось повышение систолического и диастолического АД в покое в среднем на 2-3 мм рт.ст. и учащение ЧСС на 3-7 уд./мин. У некоторых пациентов отмечалось более значительное повышение АД и учащение ЧСС. Клинически значимое повышение АД и учащение ЧСС в основном наблюдались в начале лечения (первые 4-12 недель). В таких случаях лечение должно быть прекращено.
Со стороны пищеварительной системы: часто — тошнота, обострение геморроя.
Со стороны кожных покровов: часто — потливость.
В ходе постмаркетинговых исследований были описаны дополнительные побочные реакции, перечисленные ниже по системам органов.
Со стороны сердечно-сосудистой системы: мерцательная аритмия.
Со стороны системы кроветворения: тромбоцитопения.
Со стороны иммунной системы: реакции аллергической гиперчувствительности (от умеренных высыпаний на коже, зуда и крапивницы до ангионевротического отека /отека Квинке/ и анафилаксии).
Психические расстройства: депрессия, психоз, состояния суицидально направленного мышления, суицид и мания. При возникновении подобных состояний препарат необходимо отменить.
Со стороны нервной системы: судороги, сонливость, эмоциональная лабильность, кратковременные нарушения памяти.
Со стороны органа зрения: затуманивание зрения («пелена перед глазами»).
Со стороны пищеварительной системы: диарея, рвота, боль в животе, повышение аппетита, жажда, обратимое повышение уровней печеночных ферментов в крови.
Со стороны кожных покровов: алопеция, пурпура Шенлейна-Геноха.
Со стороны мочевыделительной системы: острый интерстициальный нефрит, задержка мочи.
Со стороны репродуктивной системы: нарушения эякуляции/оргазма, импотенция, нарушение менструального цикла, маточные кровотечения.
Прочие: ринит, синусит, боль в спине, гриппоподобный синдром, периферические отеки, кровотечения.
Реакции на отмену, такие как головная боль или повышенный аппетит, наблюдаются редко.
Противопоказания к применению
- наличие органических причин ожирения (например, гипотиреоз);
- серьезные нарушения пищевого поведения — нервная анорексия или нервная булимия;
- психические заболевания;
- синдром Жиль де ла Туретта (хронический генерализованный тик);
- одновременный прием ингибиторов МАО или их использование в течение 2 недель до назначения Меридиа® и 2 недель после; применение других препаратов, действующих на ЦНС, ингибирующих обратный захват серотонина (например, антидепрессантов, нейролептиков); снотворных препаратов, содержащих триптофан, а также других препаратов центрального действия для снижения массы тела или для лечения психических расстройств;
- сердечно-сосудистые заболевания (в анамнезе и текущие): ИБС (стенокардия, инфаркт миокарда); декомпенсированная хроническая сердечная недостаточность; окклюзионные заболевания периферических артерий; тахикардия, аритмия;
цереброваскулярные заболевания (инсульт, транзиторные нарушения мозгового кровообращения); - неконтролируемая артериальная гипертензия (АД выше 145/90 мм рт.ст.);
- тиреотоксикоз;
- тяжелые нарушения функции печени и/или почек;
- доброкачественная гиперплазия предстательной железы;
- феохромоцитома;
- закрытоугольная глаукома;
- установленная лекарственная, наркотическая или алкогольная зависимость;
- беременность;
- период лактации (грудного вскармливания);
- детский и подростковый возраст до 18 лет;
- возраст старше 65 лет;
- непереносимость лактозы, дефицит лактазы, глюкозо-галактозная мальабсорбция;
- установленная повышенная чувствительность к сибутрамину или к другим компонентам препарата.
С осторожностью
- артериальная гипертензия в анамнезе;
- хроническая недостаточность кровообращения;
- заболевания коронарных артерий (в т.ч. в анамнезе);
- судороги (в т.ч. в анамнезе);
- эпилепсия;
- нарушения функции печени и/или почек легкой и средней степени тяжести, холелитиаз;
- склонность к кровотечению, нарушения свертываемости крови, прием препаратов, влияющих на гемостаз или функцию тромбоцитов;
- моторные и вербальные тики в анамнезе;
- глаукома.
Применение при беременности и кормлении грудью
Не следует принимать препарат Меридиа® при беременности и в период лактации (грудного вскармливания), поскольку до настоящего времени не имеется достаточного количества исследований в отношении безопасности воздействия Меридиа® на плод.
Женщины детородного возраста, принимающие препарат Меридиа®, должны использовать методы контрацепции.
Применение при нарушениях функции печени
С осторожностью назначают при нарушениях функции печени легкой и средней степени тяжести.
При тяжелых нарушениях функции печени препарат противопоказан.
Применение при нарушениях функции почек
С осторожностью назначают при нарушениях функции почек легкой и средней степени тяжести.
При тяжелых нарушениях функции почек препарат противопоказан.
Применение у детей
Противопоказание: детский и подростковый возраст до 18 лет.
Применение у пожилых пациентов
Противопоказание: возраст старше 65 лет.
Особые указания
Препарат Меридиа® следует применять только в тех случаях, когда все немедикаментозные мероприятия по снижению массы тела малоэффективны — если снижение массы тела в течение 3-х месяцев составило менее 5 кг.
Для решения вопроса о приеме препарата Меридиа® необходимо получить консультацию врача, даже если ранее уже приходилось обращаться к нему по этому вопросу.
Лечение препаратом Меридиа® должно осуществляться в рамках комплексной терапии по снижению массы тела под контролем врача, имеющего практический опыт лечения ожирения. Комплексная терапия включает в себя как изменение диеты и образа жизни, так и увеличение физической активности. Важным компонентом терапии является создание предпосылок к стойкому изменению привычек питания и образа жизни, которые необходимы для сохранения достигнутого снижения массы тела и после отмены медикаментозной терапии. Пациентам необходимо в рамках терапии препаратом Меридиа® изменить свой жизненный уклад и привычки таким образом, чтобы после завершения лечения обеспечить сохранение достигнутого уменьшения массы тела. Пациенты должны четко представлять себе, что несоблюдение этих требований приведет к повторному увеличению массы тела и повторным обращениям к лечащему врачу.
У пациентов с сопутствующей патологией, связанной с ожирением, рекомендуется продолжать лечение только в том случае, если снижение массы тела сочетается с клиническим улучшением других показателей, например, с улучшением липидного профиля у пациентов с дислипидемией или улучшением гликемического профиля у пациентов с сахарным диабетом.
У некоторых пациентов сибутрамин приводит к значимому подъему АД и/или увеличению ЧСС. Пациентам, принимающим препарат Меридиа®, необходимо регулярно измерять уровень АД и ЧСС. В первые 3 месяца лечения эти параметры следует контролировать каждые 2 недели, с 4 -го по 6-й месяц — 1 раз в месяц, а затем — регулярно, но не реже 1 раза в 3 месяца. Если во время двух визитов подряд выявляется увеличение ЧСС ≥ 10 уд./мин или систолического/диастолического АД ≥ 10 мм рт.ст., необходимо прекратить лечение. У пациентов, у которых АД дважды при повторном измерении превышало уровень 145/90 мм рт.ст., лечение препаратом Меридиа® должно быть отменено.
У пациентов с синдромом апноэ во сне необходимо особенно тщательно контролировать уровень АД.
Хотя не установлена связь между приемом сибутрамина и развитием первичной легочной гипертензии, однако, учитывая общеизвестный риск препаратов данной группы, при регулярном медицинском контроле необходимо особое внимание обращать на такие симптомы, как прогрессирующее диспноэ (нарушение дыхания), боль в грудной клетке и отеки на ногах.
Обычно при совместном приеме сибутрамина и других ингибиторов обратного захвата серотонина существует повышенный риск развития кровотечений. У пациентов, предрасположенных к кровотечениям, а также принимающих препараты, влияющие на гемостаз или функцию тромбоцитов, сибутрамин следует применять с осторожностью.
При пропуске дозы Меридиа®, не следует принимать в следующий прием двойную дозу препарата, рекомендовано продолжать дальнейший прием препарата по предписанной схеме.
Длительность приема Меридиа® не должна превышать 1 год.
Хотя клинические данные о привыкании к сибутрамину отсутствуют, следует выяснить, не было ли в анамнезе больного случаев лекарственной зависимости и обратить внимание на возможные признаки злоупотреблений лекарственными препаратами.
Влияние на способность к вождению автотранспорта и yправлению механизмами
Препараты, влияющие на ЦНС, могут ограничивать умственную активность, память и скорость реакций. И хотя в исследованиях сибутрамин не влиял на эти функции, тем не менее, прием препарата Меридиа® может ограничить способность к вождению автотранспорта и управлению механизмами.
В период лечения необходимо соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Передозировка
Имеются ограниченные данные по поводу передозировки сибутрамина. Пациенту следует известить своего лечащего врача в случае предполагаемой передозировки.
Наиболее часто встречающиеся неблагоприятные реакции, связанные с передозировкой: тахикардия, артериальная гипертензия, головная боль, головокружение.
Лечение: специального лечения и специфических антидотов не существует. Необходимо выполнить общие мероприятия направленные на поддержание жизненно важных функций организма: обеспечить свободное дыхание, наблюдать за состоянием сердечно-сосудистой системы, а также при необходимости осуществить поддерживающую симптоматическую терапию. Своевременное применение активированного угля, а также промывание желудка может уменьшить поступление сибутрамина в организм. Исследования у больных с почечной недостаточностью в терминальной стадии, находящихся на диализе, показали, что метаболиты сибутрамина при гемодиализе в значительной степени не выводятся.
Лекарственное взаимодействие
Препараты, ингибирующие цитохром CYP3А4
Одновременный прием препаратов, ингибирующих активность данного фермента, таких как кетоконазол, эритромицин, циметидин в сочетании с сибутрамином приводил к повышению концентраций последнего в плазме крови. Следует соблюдать осторожность при одновременном применении сибутрамина с лекарственными средствами, ингибирующими активность изоферментов цитохрома Р450.
Препараты влияющие на гемостаз и функцию тромбоцитов
Наблюдались единичные случаи кровотечения у пациентов, принимавших сибутрамин. Хотя причинная связь остается неясной, следует проявлять осторожность при назначении сибутрамина пациентам, предрасположенным к возникновению кровотечений, а также при применении одновременно с сибутрамином других препаратов, влияющих на гемостаз или функцию тромбоцитов.
Ингибиторы МАО
Противопоказан прием сибутрамина одновременно с ингибиторами МАО. Перед началом терапии сибутрамином следует выдержать интервал не менее 2 недель после отмены приема ингибиторов МАО. Одновременный прием нескольких препаратов, каждый из которых повышает уровень серотонина в головном мозге, может привести к развитию серотонинового синдрома. Редко наблюдалось возникновение серотонинового синдрома при одновременном приеме селективных ингибиторов обратного захвата серотонина (СИОЗС) совместно с некоторыми препаратами для лечения мигрени или некоторыми опиатами или в случаях одновременного приема двух СИОЗС. Так как сибутрамин ингибирует обратный захват серотонина, то он не должен использоваться одновременно с другими препаратами, повышающими уровень серотонина в головном мозге.
Препараты, повышающие АД и ЧСС
Лекарственное взаимодействие при одновременном применении сибутрамина с препаратами, повышающими АД и ЧСС, в настоящее время недостаточно полно изучено. Эта группа препаратов включает деконгестанты, противокашлевые, противопростудные и противоаллергические препараты, в состав которых входят эфедрин или псевдоэфедрин. Поэтому в случаях одновременного приема этих препаратов с сибутрамином следует соблюдать осторожность.
Пероральные контрацептивы
Сибутрамин не влияет на действие пероральных контрацептивов.
Препараты, влияющие на ЦНС
Совместное применение сибутрамина с препаратами для снижения веса, действующими на ЦНС, или препаратами для лечения психических расстройств противопоказано.
Этанол
Не было обнаружено дополнительного ухудшения когнитивных и психомоторных реакций при приеме 20 мг сибутрамина одновременно с одной дозой алкоголя (0.5 мл/кг). Однако одновременный прием сибутрамина и этанола не рекомендуется.
Условия хранения препарата Меридиа®
Препарат относится к списку сильнодействующих веществ, утвержденному Постановлением правительства РФ от 29.12.2007 N 964.
Препарат следует хранить в сухом, недоступном для детей месте при температуре не выше 25°С.
Срок годности препарата Меридиа®
Условия реализации
Препарат отпускается по рецепту.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
1 таблетка содержит:
активное вещество: амиодарона гидрохлорид 200 мг;
вспомогательные вещества: лактоза моногидрат, крахмал кукурузный, аэросил, повидон К-30, тальк, магния стеарат.
Таблетки белые, круглые, плоские с фаской, однородные, с буквой „А” на одной и риской на другой поверхности.
Амиодарон является антиаритмическим средством III класса, с антиаритмическим и антиангинальным действием. Блокирует ионные каналы (главным образом калиевые, в меньшей степени — кальциевые и натриевые) мембран кардиомиоцитов. Обладает альфа- и бета-блокирующими свойствами неконкурентного типа. Антиаритмический эффект объясняется удлинением потенциала действия и эффективного рефрактерного периода предсердий и желудочков сердца, A-В узла, пучка Гиса, волокон Пуркинье, вследствие которого снижается автоматизм синусового узла, А-В проводимость и возбудимость кардиомиоцитов. Антиангинальный эффект объясняется снижением сопротивления коронарных артерий и улучшением кровоснабжения миокарда, что приводит к уменьшению потребности миокарда в кислороде.
После приема внутрь медленно всасывается из ЖКТ. Биодоступность составляет 30-80%. После однократного приема Стах достигается через 3-4 часа; при длительном лечении максимальный плазматический уровень достигается через 1 или несколько месяцев. Обладает способностью к выраженной аккумуляции, накапливается особенно в печени, селезенке, легких. Метаболизируется в печени и выделяется с желчью и калом. Выделение через почки незначительное. Тц2 амиодарона составляет 25-110 дней. После прекращения лечения препаратом амиодарон выводится из организма в течение нескольких месяцев. Преодолевает плацентарный барьер и проникает в грудное молоко.
Профилактика рецидивов:
— угрожающих жизни желудочковых аритмий: лечение должно быть начато в стационаре при тщательном кардиомониторировании;
— желудочковых документированных аритмий;
— суправентрикулярных документированных аритмий при неэффективности антиаритмических препаратов других классов или наличии противопоказания к их применению;
Купирование приступов наджелудочковых и желудочковых аритмий; Купирование приступов наджелудочковых тахиаритмий связанных с синдромом Вольфа-Паркинсона-Уайта;
Аритмии на фоне ИБС и/или других заболеваний, сопровождающихся дисфункцией левого желудочка (ХСН).
Гиперчувствительность (в т.ч. к йоду), синусовая брадикардия, синдром слабости синусового узла (в случае отсутствия кардиостимулятора), AV- блокада П-Ш степени. Препарат противопоказан также при коллапсе, шоке, выраженной сердечной недостаточности, при одновременном лечении препаратами, которые могут вызвать полиморфную желудочковую аритмию типа «пируэт» (torsade de pointes); при заболеваниях щитовидной железы; беременность и период кормления грудью.
При беременности МИАКАРДИН назначают только по жизненным показаниям, т.к. препарат оказывает действие на щитовидную железу плода. Амиодарон выделяется с грудным молоком в значительных количествах, поэтому препарат противопоказан к применению в период лактации.
Внутрь.
Рекомендуемая нагрузочная доза составляет 600 мг (3 таблетки по 200 мг) в сутки, разделенная на несколько приемов, в течение 8-15 дней.
При необходимости нагрузочную дозу увеличивают до 800 — 1000 мг (4-5 таблеток по 200 мг) в сутки, при проведении ЭКГ-мониторинга. Рекомендуемая поддерживающая доза составляет 100-400 мг (1/2-2 таблетки по 200 мг), однократно 1 раз в сутки, учитывая состояние пациента; следует принимать минимальную эффективную дозу.
В редких случаях требуется более высокая поддерживающая доза. Поддерживающую дозу необходимо периодически пересматривать, особенно при дозе, превышающей 200 мг амиодарона в сутки.
Симптомы: брадикардия, нарушение атриовентрикулярной проводимости, вентрикулярная тахикардия, нарушение кровяной циркуляции, асистолия, остановка сердца.
Лечение: промывание желудка, назначение адсорбентов, слабительных средств, симптоматическое лечение: в случае брадикардии назначают бета- миметик или используют пейсмейкер, при гипотензии — препарат с положительным инотропным действием или вазопрессор. Амиодарон и его метаболиты не выводятся при гемодиализе.
Некоторые лекарственные средства, способные вызвать желудочковую тахикардию типа «пирует» (например, бепридил, дифеманил, дисопирамид, препараты группы хинидина; эритромицин, сультоприд и винкамин для в/в введения: высокий риск развития желудочковой тахикардии типа «пирует».
Соталол, дофетилид: высокий риск развития желудочковой тахикардии типа «пирует».
Спарфлоксацин: риск развития нарушения ритма типа «пирует» за счет удлинения интервала QT.
Нерекомендуемые комбинации:
— некоторые препараты, способные вызвать желудочковую тахикардию типа «пирует» (например, астемизол, галофантрин, пентамидин): высокий риск развития развития желудочковой тахикардии типа «пирует»; необходимы ЭКГ-мониторинг и клиническое наблюдение.
— слабительные (стимулирующие перистальтику) препараты, увеличивают риск развития желудочковой тахикардии типа «пирует» (предрасполагающие факторы — гипокалемия, брадикардия и удлинение интервала QT).
-дилтиазем, инъекционная форма: риск брадикардии и
атриовентрикулярного блока; если нельзя избежать данной ассоциации — необходимы постоянный ЭКГ-мониторинг и наблюдение врача.
— бета-адреноблокаторы (кроме эсмолола): возможность возникновения нарушения автоматизма и проводимости за счет подавления компенсаторных реакций симпатической нервной системы; необходимы ЭКГ- мониторинг и наблюдение врача.
Комбинации требующие применения с осторожностью:
— антикоагулянты непрямого действия для приема внутрь (например, аценокумарол, варфарин): увеличивают риск развития кровотечений; необходимо контролировать уровень протромбина и корректировать дозу антикоагулянтов во время лечения амиодароном и после его окончания.
— циклоспорин: риск нефротоксичности за счет снижения метаболизма циклоспорина в печени и увеличения его концентрации в плазме крови; необходимо уменьшить дозу циклоспорина, контролировать функцию почек, концентрацию циклоспорина в плазме крови и корректировать дозу во время лечения амиодароном и после его окончания.
— дилтеазем (для приема внутрь): риск брадикардии и атриовентрикулярного блока, особенно у пожилых пациентов; рекомендуется клиническое наблюдение и проводить ЭКГ.
— сердечные гликозиды: снижение автоматизма (выраженная брадикардия) и нарушение атриовентрикулярной проводимости; при приеме дигоксина: возможно увеличение концентрации дигоксина в плазме крови за счет снижения его клиренса; необходимо клиническое наблюдение, контролировать концентрацию дигоксина в плазме крови, проводить ЭКГ и при необходимости изменять режим дозирования.
— эсмолол: нарушение сократимости, автоматизма и проводимости (за счет подавления компенсаторных реакций симпатической нервной системы); рекомендуется клиническое наблюдение и проводить ЭКГ.
— препараты, вызывающие гипокалиемию: диуретики, глюкокортикоиды и минералокортикоиды, тетракозактид, амфотерицин В (для внутривенного введения): риск развития желудочковой тахикардии типа «пируэт»; необходимо предотвратить развитие гипокалиемии, при необходимости ее корректировать, наблюдать в динамике интервал QT, а при развитии желудочковой тахикардии типа «пируэт» — не назначать антиаритмические препараты.
— фенитоин: возможно увеличение концентрации фенитоина в плазме крови и развитие симптомов передозировки, особенно неврологических (за счет снижения метаболизма фенитоина в печени); необходимо клиническое наблюдение, контролировать концентрацию фенитоина плазме крови и при необходимости корректировать дозу.
Влияние на способность к вождению и управлению механизмами
МИАКАРДИН может влиять на способность к вождению автотранспорта и управлению механизмами, учитывая возможное возникновение нарушения зрения.
Не рекомендуется принимать амиодарон пациентам с редкой наследственной непереносимостью галактозы, дефицитом Lapp- лактазы, глюкозно-галактозной мальабсорбцией.
Амиодарон может вызвать нарушения функции сердца.
Перед началом лечения рекомендуется ЭКГ-исследование и определение уровня калия в плазме крови. Рекомендуется ЭКГ мониторинг во время лечения.
При применении высоких доз амиодарона могут развиться тяжелая брадикардия и нарушения проводимости с появлением идиовентрикулярного ритма, особенно у пожилых пациентов или во время терапии препаратами наперстянки. Необходимо прекратить прием препарата. При необходимости можно назначить глюкагон или бета- адреномиметики.
При тяжелой брадикардии, учитывая длительный период полувыведения амиодарона, можно использовать кардиостимулятор.
Амиодарон (таблетки) не противопоказан больным с латентной или тяжелой сердечной недостаточностью, однако следует соблюдать осторожность так как, препарат иногда может усугубить симптомы заболевания. В таких случаях препарат применяют в составе комплексной терапии.
Вследствие удлинения периода реполяризации желудочков сердца, фармакологическое действие амиодарона вызывает определенные изменения ЭКГ: удлинение интервала QT, QTC, возможно появление волн U и деформированных Т волн. Допустимо увеличение интервала QTC не более 450 мс или не более чем на 25% от первоначальной величины. Эти изменения не являются проявлением токсического действия препарата, однако требуют контроля для коррекции дозы и оценки возможного проаритмогенного действия амиодарона. Следует учитывать, что у больных пожилого возраста отмечается более выраженное снижение ЧСС. При развитии AV-блокады II или III степени, синоатриальной или бифасцикулярной блокады лечение амиодароном следует прекратить.
Амиодарон обладает слабым проаритмогенным действием, которое может наступить как результат лекарственного взаимодействия и/или при нарушениях электролитного баланса. Имеются отдельные сообщения о развитии или прогрессировании аритмий (вплоть до остановки сердца). В настоящее время не предоставляется возможным дифференцировать изменения, связанные с приемом препарата, и изменения, связанные с имеющимися заболеваниями сердца или являющиеся результатом недостаточной эффективности лечения.
Амиодарон может повысить порог дефибрилляции и/или порог стимуляции у пациентов с имплантированным кардиовертером-дефибриллятором или кардиостимулятором, что может негативно повлиять на эффективность устройства. Рекомендуется проводить регулярные тесты после начала лечения амиодароном, чтобы обеспечить должное функционирование устройства или корректировать дозировку.
Амиодарон может вызывать нарушения функции щитовидной железы (гипотиреоз или гипертиреоз), особенно у больных с нарушениями функции щитовидной железы в анамнезе. Поэтому до начала лечения, в ходе лечения (каждые шесть месяцев) и спустя несколько месяцев после окончания лечения следует проводить тщательный клинический и лабораторный контроль (тиреотропный гормон (ТТГ)), что особенно важно у пожилых пациентов.
Регулярно следует проводить контроль функции щитовидной железы у пациентов с повышенным риском развития нарушения функции щитовидной железы.
При подозрении на дисфункцию щитовидной железы следует определять уровень ТТГ в сыворотке крови.
Амиодарон содержит йод и поэтому может оказывать влияние на результаты тестов накопления радиоактивного йода в щитовидной железе (препятствовать поглощению). Тем не менее, показатели функции щитовидной железы (свободный ТЗ, свободный Т4, ТТГ) являются интерпретируемыми. Амиодарон тормозит периферическую конверсию левотироксина (Т4) в трийодтиронин (ТЗ) и может привести к биохимическим изменениям (увеличение свободного Т4 в сыворотке крови, незначительное снижение или нормальный уровень свободного ТЗ) у пациентов с эутиреозом. В данных случаях, при отсутствии клинических или лабораторных признаков заболевания щитовидной железы, нет обоснований для прекращения лечения амиодароном.
Гипотиреоз можно заподозрить, если появляются следующие клинические признаки: увеличение веса, непереносимость холода, снижение активности, выраженная брадикардия. Диагноз подтверждается при увеличении в сыворотке крови ТТГ и выраженной секреции ТТГ в ответ на введение тиреолиберина. Уровни ТЗ и Т4 могут быть низкими. Эутиреоз обычно достигается в течение 3 месяцев после прекращения лечения.
В ситуациях, связанных с опасностью для жизни, лечение амиодароном может быть продолжено, при одновременном дополнительном назначении левотироксина. Доза левотироксина регулируется в соответствии с уровнем ТТГ. При появлении признаков гипертиреоза амиодарон должен быть отменен. Нормализация функции щитовидной железы обычно происходит в течение нескольких месяцев после отмены препарата. При этом клиническая симптоматика нормализуется раньше, чем происходит нормализация уровня гормонов, отражающих функцию щитовидной железы.
Гипертиреоз может развиться во время лечения амиодароном или, в течение нескольких месяцев после прекращения приема препарата. Клинические симптомы: потеря веса, астения, беспокойство, увеличение частоты сердечных сокращений, аритмия, приступы стенокардии, симптомы застойной сердечной недостаточности.
Диагноз подтверждается при снижении уровня ТТГ, повышении уровня ТЗ и снижении ТТГ в ответ на введение тиреолиберина. Может увеличиться уровень реверсированного ТЗ. Лечение амиодароном прекращают. Клиническое выздоровление обычно наступает в течение нескольких месяцев, однако описаны случаи летального исхода. Клиническое выздоровление предшествует нормализации показателей функции щитовидной железы. Возможно назначение антитиреоидных препаратов при выраженной гиперактивности щитовидной железы, в больших дозах на начальном этапе. Однако они не всегда эффективны, что может потребовать совместного назначения высоких доз кортикостероидов (например, 1мг/кг преднизолон) в течение нескольких недель.
Амиодарон может вызвать нарушения зрения. При появлении нечеткости зрительного восприятия или снижения остроты зрения на фоне приема амиодарона, рекомендуется провести полное офтальмологическое обследование, включая офтальмоскопию. При развитии зрительной невропатии и/или неврита зрительного нерва необходимо лечение прекращают из-за потенциальной опасности возникновения слепоты. В случае, если нарушения зрения проходят, рекомендуется ежегодно проводить офтальмологический контроль.
Применение амиодарона может вызвать нарушения функции печени.
Необходимо провести контроль уровня печеночных трансаминаз и других показателей функции печени до начала лечения, во время и через 6 месяцев после его окончания. В начале терапии может наблюдаться повышение уровня трансаминаз (в 1,5-Зраза), которое может вернуться к нормальным величинам при снижении дозы амиодарона или иногда — спонтанно.
В единичных случаях острого поражения печени, проявляющегося повышением уровня печеночных трансаминаз и/или желтухой, лечение необходимо прекратить.
При лечении амиодороном в течение более 6 месяцев можно заподозрить развитие хронического заболевания печени при наличии минимальных или умеренных изменений лабораторных показателей (повышение трансаминаз в 1,5-5 раз) и клинических признаков (гепатомегалия). После прекращения лечения обычно наблюдают регресс лабораторных и клинических показателей, однако возможны и летальные исходы. Результаты гистологического исследования напоминают изменения при псевдо- алкогольном гепатите, которые могут быть изменчивыми, с эволюцией в цирроз печени.
Поэтому рекомендуется периодическое исследование функции печени во время лечения амиодароном.
Не рекомендуется потребление алкоголя во время приема амиодарона.
Амиодарон может негативно влиять на периферическую нервную систему и вызвать тяжелые периферические сенсомоторные нейропатии и/или миопатии; восстановление обычно происходит в течение нескольких месяцев после прекращения приема амиодарона; в некоторых случаях восстановление может быть неполным.
Амиодарон может вызвать нарушение функции легких. Пациенты предъявляют жалобы на одышку (может быть выраженной необъяснимой состоянием сердечной функции), сухой кашель и ухудшение их общего состояния (повышенная усталость, потеря массы тела, повышение температуры тела); которые, как правило, медленно прогрессируют; в большинстве случаев данные побочные действия связаны с длительным приемом амиодарона, однако, в редких случаях возможно их возникновение в начале лечения. Поэтому перед началом терапии следует рентгенологическое исследование легких и функциональные легочные пробы, во время лечения их повторяют каждые 6 месяцев, включая исследование трансфер-фактора.
Рентгенологические изменения на фоне приема амиодарона — интерстициальный пневмонит. Нарушения со стороны дыхательной системы в основном обратимы при ранней отмене амиодарона (с или без лечения кортикостероидами). Клинические симптомы обычно проходят в течение 3-4 недель, а затем происходит более медленное восстановление рентгенологической картины и функции легких (несколько месяцев), однако у некоторых пациентов возможно ухудшение состояния, несмотря на прекращение приема амиодарона.
Амиодарон может вызвать негативную реакцию со стороны кожных покровов. Пациенты должны избегать пребывания на солнце и применять солнцезащитные средства при лечении амиодароном, так как возможно развитие фотосенсибилизации (покалывание, жжение, покраснение открытых участков кожи), которая может сохраняться в течение нескольких месяцев после отмены амиодарона.
Перед проведением хирургического вмешательства необходимо поставить в известность врача-анестезиолога о приеме амиодарона. При комбинации с общими или местными анестетиками возрастает риск усиления гемодинамического эффекта (брадикардия, артериальная гипотензия, снижение сердечного выброса, нарушение проводимости).
При применении оксигенотерапии в послеоперационном периоде у пациентов, получавших амиодарон, описаны редкие случаи развития острого респираторного дистресс-синдрома, в том числе с летальным исходом. Рекомендуется осуществлять строгий контроль состояния таких пациентов на фоне искусственной вентиляции легких.
Все вышеперечисленные нежелательные эффекты, как правило, дозозависимы, поэтому необходимо назначать минимально эффективную дозу. Следует проводить тщательное наблюдение пациентов (клинический и лабораторный контроль) при длительном лечении амиодароном.
По 10 таблеток в блистере (контурная ячейковая упаковка) из ПВХ и алюминиевой фольги. По 3 блистера вместе с инструкцией по применению помещают в картонную пачку.
Список Б. Хранить в сухом, защищенном от света месте, при температуре 15- 25°С.
Хранить в недоступном для детей месте.
3 года. Не использовать препарат после истечения срока годности.
05.03.2022
Артериальное давление считается одним из главных показателей состояния организма, так как оно отражает работу сердечно-сосудистой, эндокринной и нервной системы, почек, кроветворения. Повышение давления может быть эпизодическим или стойким. Универсальных лекарств от высокого давления у пожилых людей не бывает — препараты должны назначаться врачом, с учетом клинической картины и индивидуальных особенностей пациента.
Гипертония бывает:
-
первичной, когда она высокое давление является ведущим симптомом;
-
вторичной, когда она сопровождает заболевания почек, эндокринной и нервной системы. В этом случае повышенное давление — один из симптомов.
Гипертония относится к числу хронических заболеваний, которые могут прогрессировать, поэтому требует постоянной терапии. Чтобы поддерживать давление в пределах нормы, нужен хороший препарат. Выбрать его можно только после диагностики, по рекомендациям специалиста.
Причины повышенного давления у пожилых
Чаще всего гипертония развивается при заболеваниях:
-
почек и надпочечников;
-
щитовидной железы;
-
стенозе (коарктации) аорты и атеросклерозе.
Факторами риска считаются также употребление большого количества соли, нервные перегрузки, наследственность, вредные привычки.
Пациентам старше 60 лет рекомендуется обращаться к врачу, если есть хотя бы один из следующих симптомов:
-
головная боль, локализованная в области затылка и сопровождающаяся головокружением;
-
чувствительность к перемене погоды;
-
нарушения сна;
-
гул в ушах;
-
повышенная утомляемость, общая слабость, нарушения памяти;
-
ощущение удушья, боли в груди;
-
повторяющиеся приступы тошноты.
Виды препаратов
Лекарства от повышенного давления для пожилых людей можно разделить на:
-
бета-блокаторы;
-
антагонисты кальция;
-
диуретики;
-
ингибиторы.
Антагонисты кальция
Артериальные сосуды сохраняют тонус в норме, благодаря ионам кальция. Средства с их содержанием способствуют расслаблению сосудистых стенок, из-за чего снижается артериальное давление. Из побочных действий отмечается учащенное сердцебиение, периодическое головокружение.
Дилтиазем
Препарат назначается при диагностировании серьезных патологий сердца, вызванных прогрессирующей гипертонией.
Показания:
-
наличие артериальной гипертензии;
-
профилактические меры при загрудинных болях (приступы стенокардии);
-
предупреждение развития аритмии, представленной наджелудочковыми пароксизмами, экстрасистолией, трепетаниями и мерцаниями предсердий.
|
|
ДИЛТИАЗЕМ ЛАННАХЕР ТАБ. П/П/О ПРОЛОНГ.ВЫСВ. 180МГ №30 |
|
|
ДИЛТИАЗЕМ ЛАННАХЕР ТАБ. П/П/О ПРОЛОНГ.ВЫСВ. 90МГ №20 |
|
|
ДИЛТИАЗЕМ РЕТАРД КАПС. ПРОЛОНГ. ДЕЙСТ. 180МГ №30 |
|
|
ДИЛТИАЗЕМ ТАБ. 60МГ №30 |
|
|
ДИЛТИАЗЕМ ТАБ. ПРОЛОНГ. ВЫСВ. 90МГ №30 |
Верапамил
Лекарственное средство относится к кальциевым антагонистам. Обычно выпускается по рецепту.
Применение показано в таких случаях:
-
терапия артериальной гипертензии;
-
предупреждение наджелудочковой аритмии;
-
недопущение стенокардических приступов, выражающихся сердечными болями.
|
|
ВЕРАПАМИЛ ТАБ. П/О 40МГ №30 |
|
|
ВЕРАПАМИЛ ТАБ. П/О 80МГ №30 |
|
|
ВЕРАПАМИЛ ТАБ. П/П/О 40МГ №50 |
|
|
ВЕРАПАМИЛ ТАБ. П/П/О 80МГ №50 |
|
|
ВЕРАПАМИЛ ТАБ. П/П/О ПРОЛОНГ.ВЫСВ. 240МГ №20 |
|
|
ВЕРАПАМИЛ-ЛЕКТ ТАБ. П/П/О 80МГ №50 |
Лозап
Основной действующий компонент — лозартан калия. Препарат является патофизиологическим звеном при АД и сильным вазоконстриктором. Основное действие направлено на нейтрализацию обратной отрицательной связи. В результате подавляется рениновая секреция, отвечающая за регулирование кровяного давления.
|
|
ЛОЗАП АМ ТАБ. П/П/О 5МГ+100МГ №30 |
|
|
ЛОЗАП АМ ТАБ. П/П/О 5МГ+50МГ №30 |
|
|
ЛОЗАП ПЛЮС ТАБ. П/П/О 50МГ+12.5МГ №30 |
|
|
ЛОЗАП ПЛЮС ТАБ. П/П/О 50МГ+12.5МГ №60 |
|
|
ЛОЗАП ПЛЮС ТАБ. П/П/О 50МГ+12.5МГ №90 |
|
|
ЛОЗАП ТАБ. П/П/О 100МГ №30 |
|
|
ЛОЗАП ТАБ. П/П/О 100МГ №60 |
|
|
ЛОЗАП ТАБ. П/П/О 100МГ №90 |
|
|
ЛОЗАП ТАБ. П/П/О 50МГ №30 |
|
|
ЛОЗАП ТАБ. П/П/О 50МГ №60 |
Норваск
Препарат проявляет антиангинальное и антигипертензивное действие. Вследствие приема кальциевые ионы медленнее транспортируются к гладкомышечным сосудистым клеткам.
У пациентов отмечается снижение приступов стенокардии, значительно улучшается физическая выносливость.
|
|
НОРВАСК ТАБ. 10МГ №30 |
|
|
НОРВАСК ТАБ. 5МГ №30 |
Мочегонные препараты
Используются для выведения лишней воды из организма, в результате чего показатель кровяного давления снижается.
Побочным действием являются перебои сердечной сократимости. У некоторых пациентов отмечается онемение пальцев на фоне потери солей, судороги, головокружение с тошнотой.
Верошпирон
Распространенный мочегонный препарат калий-сберегающего типа. Его применение не ведет к вымыванию минерала, поддерживающего нормальную работу сердца. Действие основывается на функционировании альдостерона. Этот гормон вырабатывается надпочечниками и задерживает жидкость.
Средство назначается в таких случаях:
-
терапия на основе комбинированных схем артериальной гипертензии;
-
нейтрализация отечности;
-
нарушенная работа надпочечников;
-
устранение отеков, которые образовались при сбое в работе почек, печени.
|
|
ВЕРОШПИРОН КАПС. 100МГ №30 |
|
|
ВЕРОШПИРОН КАПС. 50МГ №30 |
|
|
ВЕРОШПИРОН ТАБ. 25МГ №20 |
Индапамид
Медикамент способствует выведению ионов натрия и хлорида с мочой, удалению из организма лишней воды. Он расслабляет сосуды, снижает нагрузку на миокард.
Показание – лечение гипертонии.
|
|
ИНДАПАМИД КАНОН ТАБ. П/П/О 2.5МГ №30 |
|
|
ИНДАПАМИД МВ ШТАДА ТАБ. П/П/О ПРОЛОНГ.ВЫСВ. 1.5МГ №30 |
|
|
ИНДАПАМИД РЕТАРД ТАБ. ПРОЛОНГ. ДЕЙСТ. П/П/О 1,5МГ №30 |
|
|
ИНДАПАМИД РЕТАРД-АЛСИ ТАБ. К/Р П/П/О 1.5МГ №30 |
|
|
ИНДАПАМИД РЕТАРД-ТЕВА ТАБ. П/П/О ПРОЛОНГ.ВЫСВ. 1.5МГ №30 |
|
|
ИНДАПАМИД ТАБ. П/О 2.5МГ №30 |
|
|
ИНДАПАМИД-АЛСИ ТАБ. П/П/О 2.5МГ №30 |
|
|
ИНДАПАМИД-ВЕРТЕКС КАПС. 2.5МГ №30 |
|
|
ИНДАПАМИД-ТЕВА КАПС. 2.5МГ №30 |
Триампур
Является диуретиком комбинированного действия, содержит две составляющих тиазидного и калийсберегающего действия. При употреблении препарата ионы активно выводятся из организма, снижается отечность. Из показаний:
-
устранение отеков, которые сопровождают поражение печени и почек;
-
терапия АД (комбинированное лечение).
|
|
ТРИАМПУР КОМПОЗИТУМ ТАБ. 12.5МГ+25МГ №50 |
Эдарби
Лекарство относится к специфическим антагонистам, оказывающим действие на рецепторы ангиотензина II. Действующее вещество — азилсартан медоксомила.
Эффективное действие ощущается на протяжении 14 дней от начала лечения. Устойчивый результат терапии наступает по истечению месяца после применения лекарства.
|
|
ЭДАРБИ КЛО ТАБ. П/П/О 40МГ+12.5МГ №28 |
|
|
ЭДАРБИ КЛО ТАБ. П/П/О 40МГ+25МГ №28 |
|
|
ЭДАРБИ ТАБ. 40МГ №28 |
|
|
ЭДАРБИ ТАБ. 80МГ №28 |
Фуросемид
Мочегонный мощный препарат с кратковременным эффектом. Противопоказание – наличие почечной недостаточности.
|
|
ФУРОСЕМИД ТАБ. 40МГ №50 |
|
|
ФУРОСЕМИД ТАБ. 40МГ №50 |
|
|
ФУРОСЕМИД ТАБ. 40МГ №56 |
Ингибиторы АПФ
У человека с диагностированной гипертонией вырабатывается ангиотензин. Он спазмирует сосуды с последующей задержкой крови, из-за этого повышается АД. Препараты блокируют функцию ферментов, синтезирующих этот гормон.
Зокардис
Прием лекарства направлен на снижение давления, т.к. подавляется выделение ангиотензина, снижающего в свою очередь выработку альдостерона (антидиуретический гормон). Результат:
-
расширение артерии с сохранением нормальной частоты СС;
-
снижение сердечных нагрузок;
-
минимизация диастолического и систолического давления.
-
Показание представлено умеренной и мягкой гипертонией, острым инфарктом миокарда в случае нормального кровообращения и отсутствия приема тромболитиков.
|
|
ЗОКАРДИС 30 ТАБ. П/П/О 30МГ №28 |
|
|
ЗОКАРДИС 7,5 ТАБ. П/П/О 7.5МГ №28 |
Каптоприл (Капотен)
Эти лекарства снижают выработку ангиотензина. В результате предотвращается артериальный спазм, снимается нагрузка с сосудов, сердца, падает давление в малом и большом кругах.
Из показаний:
-
сердечная недостаточность в хронической форме;
-
АД, с почечным происхождением в том числе;
-
нефропатия — сбой в работе почек при сахарном диабете;
-
нарушение сердечных сокращений после инфаркта.
|
|
ГИДРОХЛОРОТИАЗИД+КАПТОПРИЛ ТАБ. 25МГ+50МГ №30 |
|
|
КАПТОПРИЛ ВЕЛФАРМ ТАБ. 50МГ №20 |
|
|
КАПТОПРИЛ ВЕЛФАРМ ТАБ. 50МГ №40 |
|
|
КАПТОПРИЛ ТАБ. 50МГ №20 |
|
|
КАПТОПРИЛ ТАБ. 50МГ №20 |
|
|
КАПТОПРИЛ ТАБ. 50МГ №40 |
|
|
КАПТОПРИЛ-АКОС ТАБ. 25МГ №40 |
|
|
КАПОТЕН ТАБ. 25МГ №28 |
|
|
КАПОТЕН ТАБ. 25МГ №40 |
|
|
КАПОТЕН ТАБ. 25МГ №56 |
Престариум
Препарат ведет к блокаде ангиотензина, который вызывает усиленную сердечную нагрузку и артериальный спазм. Частота сокращений миокарда не нарушается. Обеспечивается положительное действие на циркуляцию крови в головном мозге. Из показаний:
-
терапия АД;
-
лечение ИБС комбинированного типа;
-
сердечная хроническая недостаточность;
-
недопущение повторных инсультов.
|
|
ПРЕСТАРИУМ А ТАБ. ДИСПЕРГ. В ПОЛОСТИ РТА 10МГ №30 |
|
|
ПРЕСТАРИУМ А ТАБ. ДИСПЕРГ. В ПОЛОСТИ РТА 5МГ №30 |
|
|
ПРЕСТАРИУМ А ТАБ. П/П/О 10МГ №30 |
|
|
ПРЕСТАРИУМ А ТАБ. П/П/О 5МГ №30 |
Бета-блокаторы
Препараты используются с целью понижения давления по принципу снижения частоты сердечных сокращений (ЧСС). При таком состоянии кровь перекачивается в меньшем количестве, она поступает в сосуды под сниженным давлением. Средство имеет и побочное действие в виде кожных высыпаний, недомогания и слабости на фоне замедленного пульса.
Бисопролол
Основное действие заключается в снижении ЧСС и кислородной потребности миокарда. С меньшей вероятностью проявляется аритмия, стенокардия, снижается АД. Из показаний:
-
назначение лечения ИБС, предупреждение приступов стенокардии;
-
терапия АД.
|
|
БИСОПРОЛОЛ ТАБ. П/П/О 2.5МГ №30 |
|
|
БИСОПРОЛОЛ ТАБ. П/П/О 5МГ №30 |
|
|
БИСОПРОЛОЛ ТАБ. П/П/О 5МГ №30 |
|
|
БИСОПРОЛОЛ ТАБ. П/П/О 5МГ №50 |
|
|
БИСОПРОЛОЛ-ВЕРТЕКС ТАБ. П/П/О 10МГ №30 |
|
|
БИСОПРОЛОЛ-ВЕРТЕКС ТАБ. П/П/О 2.5МГ №30 |
|
|
БИСОПРОЛОЛ-ВЕРТЕКС ТАБ. П/П/О 5МГ №30 |
|
|
БИСОПРОЛОЛ-ВЕРТЕКС ТАБ. П/П/О 5МГ №60 |
|
|
БИСОПРОЛОЛ-СЗ ТАБ. П/П/О 10МГ №50 |
|
|
БИСОПРОЛОЛ-ТЕВА ТАБ. П/П/О 10МГ №30 |
|
|
БИСОПРОЛОЛ-ТЕВА ТАБ. П/П/О 10МГ №50 |
|
|
БИСОПРОЛОЛ-ТЕВА ТАБ. П/П/О 5МГ №30 |
Атенолол
Прием ведет к снижению ЧСС, из-за чего не так сильно страдает от нагрузок сердечная мышца, устраняется аритмия. Из показаний:
-
профилактика стенокардии;
-
терапия АД;
-
предупреждение экстрасистолии, тахикардии.
|
|
АТЕНОЛОЛ ТАБ. 50МГ №30 |
|
|
АТЕНОЛОЛ ТАБ. П/П/О 25МГ №30 |
Метопролол
Препарат снижает ЧСС, основную нагрузку на сердце с последующей нормализацией ритма. Из показаний:
-
терапия артериальной гипертензии;
-
предотвращение сердечной недостаточности в хронической форме;
-
борьба с мигренозными приступами, тахикардией;
-
лечение и действенная профилактика ИБС.
|
|
МЕТОПРОЛОЛ ОРГАНИКА ТАБ. 50МГ №60 |
|
|
МЕТОПРОЛОЛ РЕТАРД-АКРИХИН ТАБ. ПРОЛОНГ. ДЕЙСТ. П/П/О 25МГ №30 |
|
|
МЕТОПРОЛОЛ РЕТАРД-АКРИХИН ТАБ. ПРОЛОНГ. ДЕЙСТ. П/П/О 50МГ №30 |
|
|
МЕТОПРОЛОЛ ТАБ. 100МГ №30 |
|
|
МЕТОПРОЛОЛ ТАБ. 25МГ №60 |
|
|
МЕТОПРОЛОЛ ТАБ. 50МГ №50 |
Небилет
Лекарство оказывает вазодилатирующее действие. После 1-2 недель приема отмечается стойкий гипотензивный эффект. Заметно снижается численность приступов стенокардии, их тяжесть. Легче переносятся умеренные физические нагрузки.
|
|
НЕБИЛЕТ ТАБ. 5МГ №14 |
|
|
НЕБИЛЕТ ТАБ. 5МГ №28 |
Небиволол-Тева
Основное преимущество заключается в сосудорасширяющем мягком действии с последующей нормализацией АД, ЧСС при небольших нагрузках. Нормализуется диастолическая функция, повышается фибрация выброса.
|
|
НЕБИВОЛОЛ-ТЕВА ТАБ. 5МГ №28 |
Физиотенз
Эффект лекарства сказывается на центральной нервной системе, рецепторы в головном мозге стимулируются селективно. В симпатической системе уменьшается активность, на фоне чего снижается кровяное давление.
|
|
ФИЗИОТЕНЗ ТАБ. П/П/О 0.2МГ №14 |
|
|
ФИЗИОТЕНЗ ТАБ. П/П/О 0.2МГ №28 |
|
|
ФИЗИОТЕНЗ ТАБ. П/П/О 0.4МГ №14 |
|
|
ФИЗИОТЕНЗ ТАБ. П/П/О 0.4МГ №28 |
Блокаторы рецепторов ангиотензина (сартаны)
Препараты же снижают работу гормона ангиотензина, активно связываются с его рецепторами. Среди побочных действий — тошнота, головокружение, резкое снижение АД, сосудистого тонуса.
Валсартан
Медикамент действует на ангиотензин, блокируя его активность. Побочные эффекты отсутствуют, ЧСС остается прежней. Из показаний:
-
терапия АД;
-
нормализация сердечной недостаточности (1-2 стадия);
-
поддержка сердца после перенесенного инфаркта.
|
|
ВАЛСАРТАН ТАБ. П/П/О 160МГ №30 |
|
|
ВАЛСАРТАН ТАБ. П/П/О 160МГ №30 |
|
|
ВАЛСАРТАН ТАБ. П/П/О 40МГ №30 |
|
|
ВАЛСАРТАН ТАБ. П/П/О 80МГ №30 |
|
|
ВАЛСАРТАН ТАБ. П/П/О 80МГ №30 |
|
|
ВАЛСАРТАН ТАБ. П/П/О 80МГ №30 |
|
|
ВАЛСАРТАН-СЗ ТАБ. П/П/О 160МГ №30 |
|
|
ВАЛСАРТАН-СЗ ТАБ. П/П/О 80МГ №30 |
Лозартан
Препарат показан при диагностированной первичной гипертензии, высоком АД, застойной недостаточности сердца. Продолжительное действие достигает 24 часов.
Недопустим прием такого лекарства параллельно с медикаментами сахароснижающего действия, ингибиторами АПФ, когда имеют место такие диагнозы:
-
непереносимость лактозы;
-
нарушение функции почек.
|
|
ЛОЗАРТАН КАНОН ТАБ. П/П/О 100МГ №30 |
|
|
ЛОЗАРТАН КАНОН ТАБ. П/П/О 50МГ №30 |
|
|
ЛОЗАРТАН Н ТАБ. П/П/О 12.5МГ+50МГ №30 |
|
|
ЛОЗАРТАН ТАБ. П/П/О 100МГ №30 |
|
|
ЛОЗАРТАН ТАБ. П/П/О 100МГ №60 |
|
|
ЛОЗАРТАН ТАБ. П/П/О 12.5МГ №30 |
|
|
ЛОЗАРТАН-ВЕРТЕКС ТАБ. П/П/О 100МГ №30 |
|
|
ЛОЗАРТАН-ВЕРТЕКС ТАБ. П/П/О 25МГ №30 |
|
|
ЛОЗАРТАН-ВЕРТЕКС ТАБ. П/П/О 50МГ №30 |
|
|
ЛОЗАРТАН-Н КАНОН ТАБ. П/П/О 12,5МГ+50МГ №30 |
|
|
ЛОЗАРТАН-Н КАНОН ТАБ. П/П/О 25МГ+100МГ №30 |
|
|
ЛОЗАРТАН-ТЕВА ТАБ. П/П/О 50МГ №30 |
Кардосал
Лекарство относится к сартанам, отпускается только на рецептурной основе, представлено разными дозировками. Эффективно в отношении высокого АД, снижает нагрузку на миокард, улучшает его питание. Основное показание — лечение гипертонии.
|
|
КАРДОСАЛ 10 ТАБ. П/П/О 10МГ №28 |
|
|
КАРДОСАЛ 20 ТАБ. П/П/О 20МГ №28 |
|
|
КАРДОСАЛ 40 ТАБ. П/П/О 40МГ №28 |
|
|
КАРДОСАЛ ПЛЮС ТАБ. П/П/О 12.5МГ+20МГ №28 |
Предложение не является офертой, представленные препараты являются лекарственным средством, необходима консультация специалиста.
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
В зависимости от достигаемого эффекта, лекарства от АД делятся на следующие группы:
- АПФ (ингибиторы ангиотензин-превращающего фермента). Препятствуют выработке ангиотензина (вещества обладающего сосудосуживающим эффектом). Расширяют артерии, снижая АД.
- БРА (блокаторы рецепторов ангиотензина II). Ингибируют те рецепторы, с которыми связывается ангиотензин, расширяя сосуды и снижая АД.
- Антагонисты кальция/блокаторы кальциевых каналов. Предотвращают проникновение ионов кальция в клетки сосудов и миокарда (сердечной мышцы), предотвращая механизмы сокращения. Артерии расслабляются, что приводит к увеличению их диаметра и снижению АД.
- Мочегонные (диуретики). Нормализуют показатели АД, выводя излишки жидкостей и солей из организма. Петлевые диуретики назначаются преимущественно в стационарных условиях.
- Бета-адреноблокаторы. Уменьшают сердечную нагрузку, нормализуя объем крови, выбрасываемый сердцем. Достигает должных показателей АД и поддерживает их на определенном уровне.
Назначение нескольких таблеток из различных групп дает возможность снизить суточную дозировку, обеспечив синергическое (взаимодополняющее) действие между ними. Существуют схемы, предполагающие однократный прием препаратов в течение дня, что незаменимо для большинства пациентов. Гипертоники нуждаются в пожизненном лечении, поэтому комбинации средств являются более актуальными, т. к. практически полностью исключают побочные реакции и негативное воздействие на внутренние органы и системы.
Причины гипертонии
Развивается на фоне следующих заболеваний:
- болезни почек и надпочечников;
- патологии щитовидной железы;
- атеросклероз и коарктация (стеноз) аорты.
Среди предрасполагающих факторов следует выделить нервные перенапряжения, употребление большого количества соленых продуктов, наследственную предрасположенность. Женщины сталкиваются с гипертонией в климактерическом периоде. Провоцирующими факторами является алкоголизм, курение и возраст (от 60-65 лет и старше).
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
|
Категория АД |
Систолическое, мм рт. ст. |
Диастолическое, мм рт. ст. |
Какие меры нужно принять |
|
Гипотония |
…100 |
…60 |
проконсультироваться с врачом |
|
Оптимальное |
100…120 |
60…80 |
самоконтроль |
|
Допустимое |
120…130 |
80…85 |
самоконтроль |
|
Высокое |
130…140 |
85…90 |
коррекция образа жизни |
|
Умеренная гипертония |
140…160 |
90…100 |
незамедлительная консультация специалиста |
|
Средняя тяжесть гипертонии |
160…180 |
100…110 |
незамедлительная консультация специалиста |
|
Тяжелая гипертония |
180… |
110… |
незамедлительная консультация специалиста |
Необходимость во врачебной помощи возникает, если показатели отклоняются на 15 единиц и более, и при этом присутствуют следующие симптомы:интенсивная и давящая головная боль;
- снижение зрения и появление черных точек перед глазами;
- появление шума в ушах;
- осложнение дыхания и появление хрипов;
- наличие болезненного дискомфорта в области сердца;
- онемение языка и лицевых мышц;
- появление тошноты, сопровождаемой рвотой;
- чрезмерная сухость в ротовой полости;
- нарушение речевой способности;
- ощущение чувства сильного сердцебиения в висках и в конечностях.
Если вовремя не принять мер, то есть риск развития таких осложнений, как инсульт, атеросклероз, ретинопатия, сердечная недостаточность, инфаркт миокарда, микроальбуминурия и почечная недостаточность.
При развитии гипертонического криза необходимо оказать помощь как можно быстрее:
- осложненная форма – в течение часа;
- неосложненная форма – на протяжении суток;
- гипертонический рецидив – незамедлительно.
При отсутствии медицинской помощи гипертонический приступ осложняется необратимыми функциональными нарушениями внутренних органов. Люди, которые страдают гипертонией, должны заранее позаботиться о возможных осложнениях болезни проще принять меры для того, чтобы их предотвратить.
Рейтинг препаратов против гипертонии
Предлагаем ознакомиться с информацией о том, какие таблетки лучше от повышенного давления в том или ином случае. Чтобы выбрать наиболее подходящее средство, следует опираться на имеющиеся показания и свойства медикамента.
ТОП лекарств от повышенного давления
Многие интересуются, существуют ли безопасные препараты для понижения АД. К большому сожалению, подобных лекарств еще разработано не было. Но лучше всего отдавать предпочтение препаратам нового поколения, которые практически не имеют побочных эффектов. Благодаря технологиям нового времени удалось разработать максимально действенные средства, подходящие к проблеме комплексно.
Обратите внимание, что артериальная гипертензия требует комплексного подхода к лечению. Для назначения эффективной и безопасной терапии важно знать не только особенности организма пациента, но и взаимодействие лекарственных средств.
№1 – «Небиволол-Тева» (Teva, Венгрия)
Обладает мягким сосудорасширяющим действием. Снижает частоту сердечных сокращений и нормализует показатели АД при нагрузке и в состоянии покоя. Улучшает диастолическую функцию сердца, увеличивая фракцию выброса.
Назначается при гипертензии и стабильной сердечной недостаточности хронического типа. Беременным женщинам назначается только при наличии жизненных показаний. При лечении необходим контроль пациентов, сначала ежедневный, потом 1 раз в 3-4 месяца.
№2 – «Небилет» (Berlin-Chemie/A. Menarini, Германия)
Бета-адреноблокатор III поколения обладает вазодилатирующими (закономерными физиологическими реакциями сосудов на оказываемое воздействие) свойствами.
Способствует развитию устойчивого гипотензивного действия через 1 или 2 недели от начала приема. Считается лучшим лекарством от повышенного давления благодаря тому, что снижает потребность сердечной мышцы в кислороде и урежению ЧСС. Уменьшает тяжесть и количество приступов стенокардии, а также повышает переносимость физических нагрузок.
№3 – «Эдарби» (Takeda, Япония)
Антагонист рецепторов ангиотензина II является пролекарством (химически модифицированной формой лекарственного средства, которая в биосреде превращается в активную молекулу азилсартана). Преимуществом является отсутствие синдрома отмены.
Является лучшим лекарством от повышенного давления для пожилых. Таблетки показаны для приема при эссенциальной гипертензии. Терапия должна быть ежедневной и непрерывной. При отмене следует уведомить об этом врача.
№4 – «Эдарби» (Takeda, Ирландия)
Специфический антагонист рецепторов ангиотензина II, разработанный на основе азилсартана медоксомила. Эффективность и безопасность препарата не зависит от возраста пациента.
Антигипертензивный результат наблюдается в течение первых 2-х недель применения. Стойкий терапевтический эффект наблюдается уже через месяц от начала приема. Доза корректируется в зависимости от возраста и показаний.
№5 – «Лозартан» (Вертекс, Россия)
Блокирует рецепторы АТ1, предотвращая или устраняя сосудосуживающее действие ангиотензина II, а также его стимулирующее влияние на функции надпочечников. Лозартан быстро абсорбируется в желудочно-кишечном тракте. Его биодоступность находится в пределах 33%.
«Лозартан» лучше принимать от повышенного давления при первичной гипертензии и застойной сердечной недостаточности. Отличается длительным действием – более 24 часов.
№6 – «Лозартан» (Канонфарма продакшн ЗАО, Россия)
Разработан на основе одноименного активного вещества – лозартана. Назначается при первичной гипертензии, в случае сердечной недостаточности застойного типа и при гломерулярном поражении, характерном для сахарного диабета.
Основные фармакологические характеристики:
- связывается с рецепторами, которые находятся в сосудах, сердце, надпочечниках и в почках;
- выполняют такие важные биологические функции, как высвобождение альдостерона и вазоконстрикцию (сужение просвета кровеносных сосудов);
- стимулирует разрастание гладкомышечных клеточных структур.
Антигипертензивное действие достигается уже через 6 часов после однократного приема – снижаются систолические и диастолические показатели. Эффективность снижается постепенно в течение суток.
№7 – «Лозап» (Zentiva, Словацкая Республика)
Действующее вещество – лозартан калия. Ангиотензин II представляет собой мощный вазоконстриктор и основное патофизиологическое звено артериальной гипертензии. Активный компонент не ингибирует АПФ, приводящий к деградации брадикинина (пептида, расширяющего кровеносные сосуды) и развитию отеков.
«Лозап» — это лучшие таблетки от повышенного давления, устраняющие отрицательную обратную связь, которая заключается в подавлении секреции ренина, регулирующего кровяное давление. Назначается для снижения риска развития сердечно-сосудистых нарушений и при хроническом заболевании почек.
№8 – «Лозап» (Zentiva, Чешская Республика)
При прохождении терапии устраняется отрицательная обратная связь , направленная на подавление ренина. Антигипертензивная активность отмечается на 2-6 неделю лечения, что свидетельствует о, эффективной блокаде рецепторов ангиотензина II (гормона, повышающего кровяное давление).
Лекарство нового поколения от повышенного давления практически не имеет данных передозировке. При беременности не используется, т. к. присутствуют риски для развития плода. Побочные действия являются проходящими, поэтому при их возникновении нет необходимости в прекращении лечения.
№9 – «Физиотенз» (Нобел Алматинская Фармацевтическая фабрика АО, Казахстан)
Гипотензивное средство является альфа 2-адреномиметиком центрального действия. Пожилым пациентам рекомендуется принимать с осторожностью, т. к. возможно изменение фармакокинетики, что связано с повышенной биодоступностью и недостаточной метаболической активностью. Клиническая значимость при этом отсутствует.
Препарат воздействует на центральную нервную систему, селективно стимулируя рецепторы головного мозга. Благодаря снижению активности симпатической нервной системы происходит снижение показателей кровяного давления.
№10 – «Норваск» (Pfizer, Германия)
Блокатор кальциевых каналов, который разработан на основе амлодипина. Обладает выраженным антигипертензивным и антиангинальным действием. Снижает переход ионов кальция в гладкомышечные клетки сосудов.
Эффективность таблеток «Новарск»:
- при стенокардии уменьшает ишемию миокарда;
- уменьшает постнагрузку на сердце;
- снижает ОПСС (общее периферическое сопротивление сосудов);
- расширяет периферические артериолы;
- уменьшает потребность сердечной мышцы в кислороде.
Препарат повышает физическую выносливость и минимизирует частоту приступов стенокардии. Это исключает необходимость в использовании нитроглицерина.
№11 – «Моксонидин» (Северная звезда ЗАО, Россия)
Агонист имидазолиновых рецепторов обладает центральным действием. Селективно стимулирует в стволовых структурах мозга рецепторы, которые участвуют в рефлекторной и тонической регуляции симпатической нервной системы.
Самые лучшие таблетки от повышенного давления при артериальной форме гипертензии. Нет необходимости в коррекции начальной дозы для пациентов, страдающих почечной недостаточностью. Передозировка не опасна для жизни. Для восстановления оптимальных показателей в этом случае инъекционно вводится допамин.
Выводы
Список лучших таблеток от повышенного давления рекомендуется использовать в ознакомительных целях. При артериальной гипертензии самолечение недопустимо.
Эффективные лекарства нового поколения от повышенного давления может назначить только врач. Специалист проведет обследование, учтет результаты анализов и индивидуальные особенности организма больного. Предварительная консультация с врачом является обязательной мерой для предотвращения развития серьезных для здоровья и жизни осложнений.
Список литературы:
https://www.eurolab.ua/hypertension-high-blood-pressure/2246/16996
https://www.rlsnet.ru/mkb_index_id_3669.htm
https://www.vidal.ru/encyclopedia/zabolevaniya-serdechno-sosudistoyi-sistemi-kardiologiya/arterialna…
https://cyberleninka.ru/article/n/sovremennye-napravleniya-medikamentoznoy-terapii-arterialnoy-giper…
Для сердца и сосудовИнсультРассеянный склерозСердечная недостаточностьТаблеткиХолестерин
Содержание статьи
- Статины — что это такое, польза и вред
- Какие бывают статины от холестерина?
- Как статины действуют на организм?
- При каком холестерине надо начинать пить статины?
- Можно ли пить статины через день?
- Статины: побочные действия на организм
- Чем заменить статины?
- Задайте вопрос эксперту по теме статьи
Статины — что это такое, польза и вред
Статины – что это за лекарство? Статины – это препараты, которые понижают уровень холестерина в крови. Главное их предназначение – первичная профилактика и лечение болезней сердечно-сосудистой системы, поскольку холестерин является одним из основных факторов, провоцирующих их возникновение и развитие.
Холестерин представляет собой органический спирт, естественным образом вырабатываемый в организме, а также поступающий в него с пищей – и он может вызывать закупорку сосудов, откладываясь в них в виде атеросклеротических бляшек. Это влечет за собой сбои в питании мозга и конечностей, ведет к появлению у человека целого букета заболеваний (ишемической болезни сердца, цереброваскулярной недостаточности), и даже может вызвать гангрену, инсульт или инфаркт.
Говоря простыми словами, что это такое – это препараты, которые предупреждают инфаркты и инсульты, снижают и поддерживают уровень холестерина в норме, за счет блокирования его выработки организмом.
Какие бывают статины от холестерина?
Что относится к статинам? Статины – все те препараты, которые ингибируют ферменты выработки холестерина в печени. Также они могут улучшать функцию и структуру сердечной мышцы, что особенно важно при профилактике и восстановлении инфаркта миокарда. Эти лекарства относятся к гиполипидемической группе препаратов – веществ, которые направлены на снижение концентраций определенных вредных фракций в организме (к коим и относится холестерин).
Как статины действуют на организм?
Чтобы понять, как статины снижают холестерин, стоит объяснить механизм действия. Он заключается в том, что статины угнетают фермент ГМГ-КоА-редуктазу, который и ответственен за синтез этого соединения. Здесь же мы получаем ответ на вопрос, почему и чем вредны статины – своим негативным воздействием на печень, которая вырабатывает холестерин.
Что делают статины в организме дальше: снижают концентрацию холестерина в крови, а также повышают уровень «хорошего» холестерина – ЛПВП.
Хотите разбираться в аналогах лекарств, чтобы умело подбирать препараты на свой бюджет? Наша методичка от экспертов-провизоров «Аналоги популярных лекарств» поможет вам в этом! Получить методичку просто: подпишитесь на наши соцсети и напишите в сообщения «аналоги».
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
При каком холестерине надо начинать пить статины?
При каком холестерине пить статины? Нормальный уровень общего холестерина у женщин – 2,9 — 6 ммоль/л, у мужчин – 3,6 — 7,8 ммоль/л. Однако стоит учесть, что он может меняться с возрастом, а также при некоторых гормональных сбоях, так что в любом случае эти препараты назначаются врачом. Он объяснит, в какое время пить статины, сколько пить статины. Также при назначении он отдельно рассмотрит уровень «плохого» и «хорошего» холестерина в вашем организме.
Не стоит задаваться вопросом, в каком возрасте принимают статины – решение принимается на основании результатов анализов, а не исходя из возраста. Тем не менее, несмотря на всю безопасность современных препаратов, стоит учитывать возможный риск для пациентов пожилого возраста – так что конечное решение должен принимать врач.
Можно ли пить статины через день?
Почему статины пьют на ночь? Ответ прост – отложение холестерина на стенках сосудов, как и тромбообразование, особенно активно происходит ночью, во время сна. Поэтому не задумывайтесь, в какое время суток принимать статины – просто пейте их перед сном.
Говоря же о том, сколько лет можно пить статины, стоит сказать, что стойкий терапевтический эффект они дают лишь при постоянном и длительном применении. При назначении врачом их можно пить на протяжении 3-5 лет и далее, при необходимости, продолжать прием. Более того, при наличии показаний их прием может продолжаться целую жизнь, и, при правильном подборе препарата и верной дозировке – даже без выраженных побочных эффектов.
Статины: побочные действия на организм
Какие статины последнего поколения лучше принимать при холестерине? Говоря о конкретных наименованиях, стоит назвать такие препараты, как аторвастатин, церивастатин, розувастатин, питавастатин, флувастатин и другие. Они могут иметь различные торговые названия – здесь приведены лишь непатентованные международные наименования активных веществ, по которым вы без труда сможете найти подходящее лекарство. Польза и вред статинов – предмет многочисленных дискуссий, однако, однако эти препараты – современные, они имеют минимум побочных эффектов и противопоказаний.
Тем не менее, перечислим основные возможные побочные эффекты статинов, которые иногда проявляются при приеме:
- снижение уровня сахара в крови
- бессонница
- ожирение
- рвота и понос
- запор
- диарея
- аллергические реакции
- боли в спине и мышцах
Чем заменить статины?
Чем заменить статины для снижения холестерина – вопрос актуальный для тех, кто из-за противопоказаний либо побочных эффектов не может их принимать. Есть целый перечень народных средств и продуктов, способных снизить уровень холестерина в крови.
Также есть и другие способы, как снизить холестерин без статинов. Это – адекватная физическая нагрузка, минимизация стрессов, полноценный и достаточный сон (не менее 7-8 часов в сутки). Следует отказаться от вредных привычек – курения, алкоголя, привести в порядок диету, сократив потребление животных жиров. При наличии лишнего веса следует от него избавиться.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
На одну таблетку:
действующее вещество — ипидакрина гидрохлорида моногидрат (в пересчете на ипидакрина гидрохлорид) — 20 мг;
вспомогательные вещества — лактозы моногидрат 65,0 мг, крахмал картофельный 14,0 мг, стеарат кальция 1,0 мг.
Плоскоцилиндрические таблетки белого или почти белого цвета, с фаской.
Холинэстеразы ингибитор
АТХ N07AA Антихолинэстеразные препараты
Фармакодинамика
Нейромидин® оказывает непосредственное стимулирующее влияние на проведение импульса по нервным волокнам, межнейрональным и нервно-мышечным синапсам периферической и центральной нервной системы.
Фармакологическое действие Нейромидина® основано на сочетании двух механизмов действия:
- блокада калиевых каналов мембраны нейронов и мышечных клеток
- обратимое ингибирование холинэстеразы в синапсах.
Нейромидин® усиливает действие на гладкие мышцы не только ацетилхолина, но и адреналина, серотонина, гистамина и окситоцина.
Нейромидин® обладает следующими фармакологическими эффектами:
- улучшает и стимулирует проведение импульса в нервной системе и нервно- мышечную передачу;
- усиливает сократимость гладкомышечных органов под влиянием агонистов ацетилхолиновых, адреналиновых, серотониновых, гистаминовых и окситоциновых рецепторов, за исключением калия хлорида;
- улучшает память, тормозит прогредиентное течение деменции.
При доклиническом изучении Нейромидин® не оказывал тератогенного, эмбриотоксического, мутагенного, канцерогенного и иммунотоксического действий, не влиял на эндокринную систему.
Фармакокинетика
После приема внутрь препарат быстро всасывается из желудочно-кишечного тракта. Максимальная концентрация в плазме крови достигается через один час. 40-50% активного вещества связываются с белками плазмы крови. Нейромидин® быстро поступает в ткани, период полураспределения составляет 40 мин.
Метаболизируется в печени.
Выведение осуществляется через почки, а также экстраренально (через желудочно-кишечный тракт). Экскреция препарата Нейромидин® почками происходит главным образом путем канальцевой секреции, и только 1/3 дозы выделяется путем клубочковой фильтрации.
Заболевания периферической нервной системы: моно- и полиневропатия, полирадикулопатия, миастения и миастенический синдром различной этиологии.
Заболевания центральной нервной системы: бульбарные параличи и парезы; восстановительный период органических поражений центральной нервной системы, сопровождающихся двигательными и/или когнитивными нарушениями.
Лечение и профилактика атонии кишечника.
Гиперчувствительность к любому из компонентов препарата, эпилепсия, экстрапирамидные заболевания с гиперкинезами, стенокардия и выраженная брадикардия, бронхиальная астма, механическая непроходимость кишечника или мочевыводящих путей, вестибулярные расстройства, язвенная болезнь желудка или двенадцатиперстной кишки в стадии обострения, беременность (препарат повышает тонус матки) и период лактации.
Дети до 18 лет (отсутствуют систематизированные данные о применении).
С осторожностью принимать при язвенной болезни желудка и двенадцатиперстной кишки, тиреотоксикозе, заболеваниях сердечно-сосудистой системы, а также пациентам с обструктивными заболеваниями дыхательной системы в анамнезе или при острых заболеваниях дыхательных путей.
Не следует принимать при лактазной недостаточности, непереносимости лактозы, синдроме мальабсорбции лактозы/изомальтозы, так как в состав препарата входит лактоза.
Внутрь.
Дозы и длительность лечения определяют индивидуально в зависимости от степени тяжести заболевания.
Заболевания периферической нервной системы: моно- и полиневропатия, полирадикулопатия, миастения и миастенический синдром различной этиологии — 10-20 мг (0,5-1 таблетка) 1-3 раза в день. Курс лечения составляет от одного до двух месяцев. При необходимости курс лечения можно повторить несколько раз с перерывом между курсами в 1-2 месяца.
Для предотвращения миастенических кризов, при тяжелых нарушениях нервно-мышечной проводимости кратковременно парентерально вводят 1-2 мл (15-30 мг) Нейромидин® 1,5% раствор для инъекций, затем лечение продолжают таблетками Нейромидин®, дозу можно увеличить до 20-40 мг (1-2 таблетки) 5 раз в день.
Заболевания центральной нервной системы: бульбарные параличи и парезы, восстановительный период органических поражений центральной нервной системы (травматического, сосудистого и иного генеза), сопровождающиеся двигательными и/или когнитивными нарушениями — 10-20 мг (0,5-1 таблетка) 2-3 раза в день. Курс лечения от 2 до 6 месяцев. При необходимости курс лечения повторяют.
Лечение и профилактика атонии кишечника: 20 мг (одна таблетка) 2-3 раза в день в течение 1-2 недель.
Если очередная доза не была принята вовремя, то ее дополнительно не принимают. Максимальная суточная доза 200 мг.
Препарат хорошо переносится. Возможны побочные эффекты, которые связаны с возбуждением М-холинорецепторов.
Классификация побочных реакций по частоте развития: очень часто (≥1/10), часто (≥1/100 до <1/10), нечасто (≥1/1000 до <1/100), редко (≥1/10 000 до <1/1000), очень редко (<1/10 000), не известно (нельзя определить по имеющимся данным).
Нарушения со стороны иммунной системы
Неизвестно: реакции гиперчувствительности (включая аллергический дерматит, анафилактический шок, астму, токсический эпидермальный некролиз, эритему, крапивницу, свистящее дыхание, отек гортани).
Нарушения со стороны нервной системы
Нечасто: головокружение, головная боль, сонливость (в случае применения высоких доз).
Нарушения со стороны сердца
Часто: учащенное сердцебиение, брадикардия.
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения
Нечасто: повышенная бронхиальная секреция.
Желудочно-кишечные нарушения
Часто: слюнотечение, тошнота.
Нечасто: рвота (в случае применения высоких доз).
Редко: понос, боль в эпигастрии.
Нарушения со стороны кожи и подкожной клетчатки
Часто: повышенное потоотделение.
Нечасто: аллергические кожные реакции (зуд, сыпь) (при применении высоких доз).
Нарушения со стороны мышечной, скелетной и соединительной ткани
Нечасто: мышечные судороги (при применении высоких доз).
Общие нарушения и реакции в месте введения
Нечасто: слабость (при применении высоких доз).
Слюнотечение и брадикардию можно уменьшить холиноблокаторами (например, атропином).
В случае проявления побочных эффектов уменьшают дозу или кратковременно (1-2 дня) прерывают прием препарата.
При тяжелой передозировке может развиться «холинергический криз».
Симптомы: снижение аппетита, бронхоспазм, слезотечение, усиленное потоотделение, сужение зрачков, нистагм, спонтанная дефекация и мочеиспускание, рвота, брадикардия, блокада сердца, аритмии, снижение артериального давления, беспокойство, тревога, возбуждение, чувство страха, атаксия, неразборчивая речь, судороги, кома, сонливость и общая слабость. Симптомы могут быть слабо выражены.
Лечение: применяют симптоматическую терапию, используют м-холиноблокаторы: атропин, тригексифенидил, метацин и др.
Нейромидин® усиливает седативный эффект в комбинации со средствами, угнетающими центральную нервную систему.
Действие и побочные эффекты усиливаются при совместном применении с другими ингибиторами холинэстеразы и м- холиномиметическими средствами.
У больных с миастенией увеличивается риск развития холинергического криза, если применять Нейромидин® одновременно с другими холинергическими средствами.
Возрастает риск развития брадикардии, если β- адреноблокаторы применялись до начала лечения препаратом Нейромидин®. Церебролизин улучшает ментальную активность препарата Нейромидин®.
Нейромидин® можно применять в комбинации с ноотропными препаратами.
Ослабляет угнетающее действие на нервно-мышечную передачу и проведение возбуждения по периферическим нервам местных анестетиков, аминогликозидов, калия хлорида.
Отсутствуют систематизированные данные о применении препарата Нейромидин® у детей.
На время лечения следует исключить алкоголь. Алкоголь усиливает побочные эффекты препарата.
Во время лечения следует воздержаться от управления автомобилем, а также занятий потенциально опасными видами деятельности, требующих повышенной концентрации внимания и быстроты психомоторных реакций.
По 10 таблеток в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой.
По 5 контурных ячейковых упаковок вместе с инструкцией по применению помещают в пачку из картона.
На пачку из картона может быть нанесена наклейка (стикер), обеспечивающая контроль первого вскрытия.
В защищенном от света месте, при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
5 лет.
Не использовать по истечении срока годности.
По рецепту
Регистрационный номер
П N014238/01
Дата регистрации
2011-03-16
Дата переоформления
2019-01-23
Владелец регистрационного удостоверения
Производитель
Представительство
Действующее вещество: 1 таблетка содержит пентаеритритилу Тетранитрат 10 мг
Вспомогательные вещества: крахмал картофельный, глюкоза, кислота стеариновая, сахароза, тальк.
Сердечно-сосудистые средства, вазодилататоры.
Профилактика приступов стенокардии.
Повышенная чувствительность к препарату и к другим органическим нитратам, выраженная артериальная гипотензия, коллапс, шок, острый инфаркт миокарда с ортостатической гипотензии, геморрагический инсульт. Черепно-мозговая травма, нарушения мозгового кровообращения, глаукома, беременность, период кормления грудью, возраст до 18 лет (эффективность и безопасность не установлены).
Взрослые принимают препарат внутрь по 10-20 мг в
1:00 до еды (1-2 таблетки) 3-4 раза в сутки, при необходимости — до 40 мг 4 раза в сутки, допускается назначение 80 мг 2 раза в сутки.
Для предупреждения ночных приступов стенокардии назначают по 20 мг перед сном. Курс лечения обычно длится 2-4 недели. Повторные курсы лечения — по назначению врача.
Аллергические реакции, кожные высыпания, зуд, головная боль, шум в ушах, головокружение, тошнота, слабость, тахикардия, повышенная утомляемость, тревожность, повышенное потоотделение, снижение артериального давления, ортостатическая гипотензия, иногда наблюдается диарея.
Усиление побочных эффектов. Лечение — промывание желудка, прием активированного угля, симптоматическая терапия.
Применение препарата противопоказано.
В связи с медленным развитием эффекта от применения препарата, не применяют для купирования приступов стенокардии. Необходимо исключить в процессе лечения употребление алкоголя.
Препарат содержит сахарозу, что необходимо учитывать больным сахарным диабетом.
При длительном применении возможно снижение терапевтического эффекта (развитие толерантности). При применении препарата 1 раз в сутки в сочетании с другими атиангинальнимы средствами риск развития толерантности уменьшается.
Исследования по изучению влияния на способность управления транспортом и механизмами не проводились.
При одновременном приеме других лекарственных средств проконсультируйтесь с врачом.
Усиливает действие других гипотензивных препаратов.
Под влиянием дигидроэрготамина возможно снижение антиангинального эффекта эринит. Комбинация с пропранололом является рациональной, антиангинальная действие эринит усиливается.
Этанол усиливает действие эринит.
Фармакологические. Венозный вазодилататор, имеет антиангинальное действие. Стимулирует создание в стенке сосудов окиси азота, который является эндотелиальным релаксирующим фактором. Уменьшает преднагрузку (расширение периферических вен и уменьшение притока крови к правому предсердию) и постнагрузки на сердце; снижает потребность миокарда в кислороде.
Восстанавливает кровообращение по мелким эндокардиальных сосудах, улучшает — в эпикардиальных коронарных артериях. Повышает толерантность к физической нагрузке у больных ишемической болезнью сердца. При сердечной недостаточности способствует разгрузке миокарда за счет уменьшения преднагрузки. Снижает давление в малом круге кровообращения.
По сравнению с нитроглицерином приводит к более медленную, но длительное действие (до 10:00).
Фармакокинетика. Слизистой оболочкой всасывается медленно. При приеме внутрь эффект наступает через 30-45 минут, при сублингвальному применении — через 15-20 минут. Продолжительность действия — 4-5 часов.
Таблетки белого цвета, слегка мраморные, выпуклые с двух сторон.
3 года.
Не использовать после истечения срока годности, указанного на упаковке
Хранить в защищенном от света и недоступном для детей месте при температуре не выше 25 ° С.
По 10 таблеток в блистере, 5 блистеров в пачке из картона.