07.02.2022
Статья
Ковид-19
Как самостоятельно взять мазок на коронавирус
Самостоятельное взятие мазка – это простая и безопасная процедура, которая при корректном проведении забора по инструкции обеспечивает такую же точность тестирования, как и при участии медперсонала
ИНСТРУКЦИЯ ДЛЯ ПАЦИЕНТА ПРАВИЛА ВЗЯТИЯ МАЗКА ДЛЯ ПЦР-ТЕСТА НА КОВИД-19
РНК SARS-CoV-2 (COVID-19), качественное определение
Внимание! Один набор предназначен только для одного пациента. Перед манипуляцией внимательно ознакомьтесь с данной инструкцией.
Состав набора:
-
3 зонда (одинаковые) для забора биоматериала
-
шпатель (на случай затруднённого доступа к ротоглотке)
-
эппендорф (пробирка) с транспортировочной средой
-
меленький зип-пакет для пробирки эппендорф
-
термопакет (для упаковки собранного биоматериала)
-
транспортировочная упаковка
-
инструкция для пациента «Правила самостоятельного взятия биологического материала для выполнения исследования по выявлению РНК коронавируса»
-
договор на оказание платных услуг в 2 экземплярах (копия лицензии на осуществление медицинской деятельности)
-
порядок получения медицинских услуг
-
информированное согласие на обработку персональных данных
-
информированное добровольное согласие пациента на медицинские вмешательства
-
информация для пациентов Клиники ООО «Консилиум»
-
анкета пациента
Подготовка к взятию мазка:
-
Взятие биоматериала нужно проводить не ранее, чем через 2 часа после еды, либо утром натощак.
-
Допускается проведение процедуры после приема пищи при условии тщательного полоскания рта.
-
Перед взятием мазка не использовать аэрозоли для орошения ротоглотки, таблетки, леденцы для рассасывания и капли/спреи для носа, не курить.
-
Если полость носа заполнена слизью, перед проведением процедуры взятия биоматериала необходимо высморкать нос!
Проводить самозабор мазка удобнее перед зеркалом при хорошем освещении.
Пошаговая инструкция
ШАГ 1
Заполните документы:
-
договор на оказание платных услуг в 2 экземплярах (копию лицензии на осуществление медицинской деятельности и один экземпляр договора оставить себе)
-
порядок получения медицинских услуг
-
информированное согласие на обработку персональных данных
-
информированное добровольное согласие пациента на медицинские вмешательства
-
информация для пациентов Клиники ООО «Консилиум»
-
анкета пациента
Сверьте паспортные данные в документах с Вашими и поставьте подпись в специально отведенных для этого полях.
ШАГ 2
Тщательно вымойте руки перед процедурой!
ШАГ 3
Произведите забор биоматериала из носоглотки, следуя правилам:
-
Извлеките один зонд из упаковки (зонды одинаковые). Зонд стерилен, поэтому не кладите его на другие поверхности и не касайтесь им других предметов. Держите зонд в той руке, которой вам удобнее будет осуществить взятие мазка.
-
Слегка запрокиньте голову, поместите тонкий зонд в правый или левый носовой ход.
-
Осторожно введите зонд вдоль наружной (боковой) стенки носового хода (а не носовой перегородки!) примерно на 4 см — длину узкой части зонда. Покрутите.
-
Извлеките зонд вдоль наружной стенки носа.
-
Свободной рукой возьмите эппендорф, откройте крышку большим пальцем.
-
Поместите зонд в пробирку c транспортным раствором, в течение 15-20 секунд выполняйте прокручивающие движения, перемешивая раствор, отожмите зонд о внутреннюю стенку пробирки.
-
Полностью извлеките зонд из пробирки.
-
Закройте крышку эппендорфа до щелчка, отложите его в сторону.
-
Утилизируйте зонд.
-
Возьмите второй зонд и повторите те же действия (пункты 1-9) для второго носового хода, используя ту же пробирку.
ШАГ 4
- Произведите забор биоматериала из ротоглотки, следуя правилам:
- Извлеките третий зонд из упаковки.
- Слегка запрокиньте голову, широко откройте рот, глубоко вдохните.
- На вдохе проведите ворсистой частью зонда по правой миндалине, затем по небным дужкам к язычку, потом по левой миндалине и задней стенке глотки. Не прикасайтесь к корню языка и небному язычку, чтобы не спровоцировать рвотный рефлекс. Внимание! Не касайтесь зондом языка. При необходимости зафиксируйте язык шпателем.
- Свободной рукой возьмите эппендорф, откройте крышку большим пальцем.
- Поместите зонд в ту же самую пробирку с транспортным раствором, в течение 15-20 секунд выполняйте прокручивающие движения, перемешивая раствор, отожмите зонд о внутреннюю стенку пробирки.
- Полностью извлеките зонд из пробирки.
- Закройте крышку эппендорфа до щелчка, отложите ее в сторону.
- Утилизируйте зонд.
ШАГ 5
Пробирку с биологическим материалом поместите в маленький зип-пакет и плотно закройте замок, вложите в термопакет. Затем термопакет и заполненные и подписанные документы положите в транспортировочную упаковку.
Заклейте транспортировочный пакет и передайте его курьеру или привезите самостоятельно в клинику.
После взятия мазка пробирка может храниться при температуре холодильника не более 2-ух суток. Необходимо доставить биоматериал в лабораторию в течение 48 часов от момента взятия мазка. Замораживать биоматериал нельзя!!!
Постоянное подтверждение своего отрицательного COVID-статуса стало нормой. Результат ПЦР-теста может понадобиться при планировании путешествия и возвращении из него, после посещения многолюдных мест и перед встречей с близкими, входящими в группу риска.
Дмитрий Денисов.
«Лабораторная служба Хеликс»
В условиях необходимости сокращения социальных контактов и дефицита медицинских сотрудников возможность самостоятельного взятия биоматериала сделала тестирование на COVID-19 более доступным и безопасным.
Сервис бесконтактного тестирования Сдайнакоронавирус.рф стал доступен в Барнауле в октябре 2020 года. Проект реализуется «Лабораторной службой Хеликс» и представлен в 20 регионах России, включая Москву, Санкт-Петербург и Екатеринбург.
Фотоинструкция: как проверить себя на коронавирус
О методе самовзятия и его применении в диагностике COVID-19 рассказывает Дмитрий Денисов, медицинский директор «Лабораторной службы Хеликс».

Дмитрий Денисов.
«Лабораторная служба Хеликс»
Точный результат, как и при участии медицинского работника
Клиент может самостоятельно взять мазок из ротоглотки (горла) и носоглотки (носа), это простая и безболезненная процедура. Проведенное «Хеликс» тестирование на фокус-группе показало, что самостоятельное взятие обеспечивает такой же точный результат, как и при участии медицинского работника.
В исследовании «Лабораторной службы Хеликс» участвовали добровольцы, которые осуществили взятие мазка самостоятельно, далее им же сделали данную манипуляцию медицинские работники. Объективная оценка качества полученного биоматериала проводилась путем подсчета количества эпителиальных клеток и общего количества генетического материала в каждом из парных образцов. В результате такой оценки статистически значимых различий между образцами, взятыми медработником и самостоятельно, установлено не было. Результаты проведенного исследования опубликованы в реферируемом журнале.
В сфере лабораторной диагностики самовзятие биоматериала применяется и для других исследований. Например, для генетических тестов, которые по своей методике проведения очень близки к молекулярно-биологическим методам, использующимся для выявления возбудителя COVID-19. Также широко применяется самостоятельный сбор мочи и кала. Во всех случаях при четком следовании клиентом инструкции и соблюдении правил транспортировки образцов результат исследования будет достоверным.
Жители Барнаула теперь могут сдать тест на коронавирус самостоятельно и не выходя из дома.
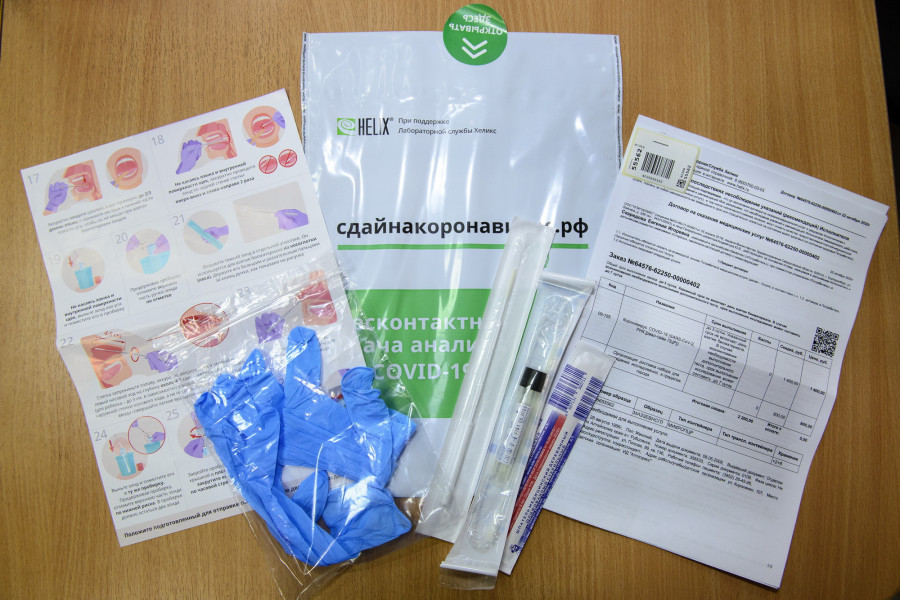
Что мы видим? Два экземпляра договора, перчатки, одноразовый деревянный шпатель, зонд, внешне напоминающий ватную палочку, пробирка с транспортной жидкостью и двусторонняя фотоинструкция.
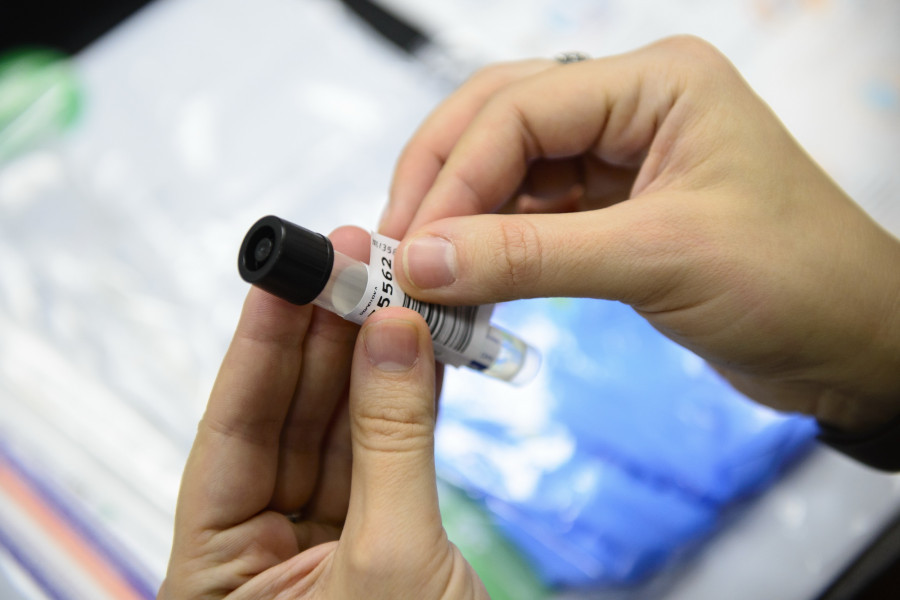
Сначала аккуратно переклеиваем штрихкод (цифрами вверх) с бланка договора на пробирку.

Берем мазок, как показано в инструкции. Он делается довольно быстро. Немного щекотно, не более того. Главное не касаться зондом щек и языка.

Зонд помещаем в пробирку и отламываем по отметке.

Готово!
Контроль в лаборатории
Для исследования образцов, полученных методом самовзятия, «Лабораторная служба Хеликс» применяет тест-системы, предусматривающие контроль взятия биоматериала. Если материала для проведения анализа в пробе недостаточно, система контроля это фиксирует и исследование таких проб просто не проводится, а клиенту рекомендуется повторить процедуру с соблюдением всех требований инструкции.
Перед тем как начать использовать данную тест-систему, «Хеликс» провел эксперимент на добровольцах, и все 100% людей, выполнявших самостоятельное взятие биоматериала, успешно прошли контроль, ни одна проба не была отменена по этой причине.
Доля отмен среди клиентов по причине недостаточности биоматериала незначительна и составляет всего 0,25% от общего количества поступающих образцов. В таком случае клиенту предлагается осуществить повторное взятие мазка.

Исследование с применением тест-системы, предусматривающей контроль взятия биоматериала.
«Лабораторная служба Хеликс»
Мировой опыт диагностики методом самовзятия
Если говорить о мировом опыте применения метода самостоятельного взятия биоматериала для диагностики COVID-19, то он разрешен и практикуется в Великобритании, США и других странах. Американской FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов) составлен отдельный список тест-систем, которые рекомендованы только для исследования биоматериала, полученного методом самовзятия в условиях отсутствия контроля со стороны медицинского работника.
Метод бесконтактного тестирования на дому без участия медицинского персонала был одобрен Роспотребнадзором и Минздравом РФ. В соответствии с Временными методическими рекомендациями «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», версия 9 от 26.10.2020, разработанными Министерством здравоохранения РФ, «биологический материал (мазки из носоглотки, ротоглотки, фекалии) может быть отобран самостоятельно пациентом согласно инструкции», что прямо указано в разделе «Сбор, хранение и транспортировка диагностического материала» Приложения 1 (стр. 174 МР).
Фото: Анна Зайкова
ЭКСПРЕСС-ТЕСТ НА КОВИД ДЛЯ САМОСТОЯТЕЛЬНОГО ПРОВЕДЕНИЯ ТЕСТА
Кому показан тест:
- Наличие признаков респираторного заболевания (слабость, головная боль, повышение температуры, кашель, сопли)
- Контакт с больным человеком с признаками респираторной инфекции
- При поездке заграницу, на дачу, в случае появления признаков респираторного заболевания, для быстрого исключения COVID-19
- Планируете посетить пожилых родственников и исключить риск заражения
Принцип работы экспресс-теста на коронавирус (COVID-19):
Экспресс-тест определяет непосредственно сам коронавирус, то есть антиген, иммуно-хроматографическим методом. Данный метод позволяет обнаружить коронавирус в организме с первых дней заражения, являются аналогом ПЦР-теста, с получением результата в течение 10-15 минут. Точность исследования 98,9%.
Суть метода заключается в выявлении антигена коронавируса находящегося в носоглотке, за счет связывания с антителами к коронавирусу нанесенных на хроматографическую бумагу. При взаимодействии антигена с антителом происходит окрашивание рабочей полосы.
Интерпретация анализа экспресс-теста на коронавирус (COVID-19)
Результат положительный (обнаружен коронавирус).
Результат отрицательный (коронавирус не обнаружен).
Стоимость набора 1 000 рублей.
В 2022 году едва ли не самым популярным словом в СМИ стал «омикрон» — новый и очень заразный штамм COVID-19. По сравнению с предыдущими штаммами, у него очень короткий инкубационный период — от 2-х дней. Некоторые вирусологи говорят, что он будет не последним. Поскольку при любом инфекционном заболевании необходимо начинать лечение, хотя бы и симптоматическое, как можно раньше, его нужно быстро выявить. Помогут в этом домашние экспресс-тесты на антиген к коронавирусу. О том, какие они бывают и чем отличаются от лабораторных — в материале ФармМедПром.
Как работают экспресс-тесты
Важное отличие экспресс-теста от ПЦР, который считается своеобразным золотым стандартом в диагностике коронавирусной инфекции – скорость получения результата. Вместо нескольких часов ожидания результат такого теста оказывается готов всего за несколько минут. Для проведения экспресс-теста не нужно ни оборудование, ни участие специалиста в области лабораторной диагностики.
Механизм действия экспресс-теста отличается от механизма идентификации с помощью ПЦР. При проведении ПЦР происходит амплификация (увеличение количества копий) части вирусного генома, который присутствует в анализируемом биоматериале (мазке из ротоглотки).
Экспресс-тест работает иначе: при таком тестировании выявляется вирусный антиген, один из белков, расположенный на поверхности вируса. Внешне экспресс-тест напоминает тест на беременность: в случае, если ковид будет подтвержден, на нем появятся две полоски, если же диагноз не подтвердится, то появится только одна полоска – контрольная. Отсутствие контрольной полоски – знак того, что тест проведен некорректно, таким результатам доверять нельзя.
Биоматериал для экспресс-теста – все тот же мазок из ротоглотки – берется с помощью специального одноразового зонда. Если в случае с ПЦР тестом забор биоматериала проводит профессионал, то для проведения экспресс-теста на антиген брать мазок приходится самостоятельно – производитель подробно описывает в инструкции, как именно это нужно делать.
Насколько точны экспресс-тесты
Основное преимущество экспресс-тестов на антиген – это, конечно, скорость. Именно поэтому такие тесты быстро стали популярны в качестве инструмента быстрого скрининга, ведь они позволяют за считанные минуты понять, есть ли основания подозревать коронавирусную инфекцию или же симптомы связаны с другим заболеванием.
Исследование эффективности экспресс-тестов, опубликованное в январе 2021 года, показало, что они лучше всего выявляют пациентов, которые не больны ковидом, но при этом испытывают простудные симптомы – в таком случае одна полоска на тесте с почти 99% вероятностью будет означать, что признаки ОРВИ не связаны с коронавирусной инфекцией. Положительный результат (две полоски при наличии симптомов болезни, действительно вызванных ковидом) можно ожидать примерно в 80% случаев.
Экспресс-тесты на антиген активно используются во многих странах. В Великобритании скрининг даже стал поводом для проведения масштабного исследования. Дело в том, что ученики британских школ научились получать ложноположительные результаты, добавляя в тест-кассету не биоматериал, смешанный со специальным буферным раствором, а сладкую газировку. Диагноз позволял законно не ходить на занятия, что было школьникам только на руку.
Команда ученых из Германии обратила внимание на эту историю и провела эксперимент, в ходе которого выяснила, какие еще распространенные напитки можно использовать для того, чтобы обмануть экспресс-тест. Список оказался довольно широк: кроме газировки в него вошел алкоголь, а также апельсиновый сок.
Когда делать экспресс-тест
Экспресс-тест – инструмент для быстрого скрининга. Его стоит использовать, когда вы хотите удостовериться, связаны ли простудные симптомы, которые вы испытываете, с ковидом.
Он скорее всего окажется бесполезен, если вы болеете несколько дней и уже пошли на поправку. Совершенно точно не стоит его делать, если вы переболели более недели назад.
Отметим, что сейчас невозможно оформить больничный или получить QR-код на основании результатов экспресс-тестов. При необходимости они должны быть подтверждены ПЦР-тестом.
Российские экспресс-тесты, которым можно доверять
Сегодня ассортимент экспресс-тестов на коронавирусную инфекцию широк как никогда: в аптеках можно найти наборы для диагностики, цена которых может различаться как минимум в два раза. Стоит ли приобретать импортные экспресс-тесты или можно довериться отечественным?
ВАЖНО! Сейчас кроме экспресс-теста на антиген, на пачке которого скорее всего будут присутствовать буквы Ag (antigen), в аптеках представлены экспресс-тесты на антитела. Они предназначены для быстрого домашнего выявления антител в крови – такие тест-системы будут промаркированы буквами Ab (antibody). Идентифицировать с их помощью коронавирус в организме нельзя: они могут определить только болели ли вы ранее или нет.
Повторимся, что экспресс-тесты на антиген считаются довольно эффективными для выявления коронавирусной инфекции. Могут ли они «ловить» новые штаммы, например, омикрон, который сейчас является основной разновидностью вируса? Команда исследователей из Южной Африки утверждает, что использовать такие тесты для диагностики вполне возможно, но подход к взятию биоматериала нужно немного изменить. Для более точных результатов в случае ковида, вызванного именно омикроном, лучше брать образцы слюны, а не мазок из носоглотки, считают ученые.
Российские компании быстро подключились к разработке тест-систем, и экспресс-тесты не стали исключением. Сперва такие системы поставлялись исключительно в клиники и лаборатории, но вскоре стали доступны и в аптеках, где купить их может любой желающий.
- Первый отечественный экспресс-тест на антиген к коронавирусу был разработан в России еще в ноябре 2020 года. Его создали специалисты из компании ТестГен, относящейся к Ульяновскому наноцентру ULNANOTECH. Специфичность теста составляет не менее 99,55%, а чувствительность – не ниже 97,05%.
- Среди самых популярных отечественных тест-систем нельзя не сказать об экспресс-тестах Rapid Bio. Эти первые в России диагностические системы, которые были зарегистрированы в Европейском союзе и имеют маркировку CE mark. Они поставляются на европейский рынок, а также планируется их поставка в Латинскую Америку. Тест можно купить в большинстве аптек. Специфичность 100%, чувствительность 95%.
- ИМБИАН-SARS-CoV-2 Ag ИХА – одна из популярных тест-систем, которую можно купить в большинстве аптек – как онлайн, так и оффлайн. Специфичность 100%, чувствительность 97%.
- Набор реагентов для иммунохроматографического выявления антигена SARS-CoV-2 в мазках из носоглотки и ротоглотки человека «РЭД SARS-CoV-2 Ag» от компании «Российская экспресс диагностика». Специфичность 100%, чувствительность 98,5%.
- C-test Ag Covid-19 (SARS-CoV-2) Кат. № AGCOV-19 от российского производителя C-test имеет 100% специфичность и 93% чувствительность – это значит, что положительный результат со стопроцентной вероятностью означает, что человек действительно инфицирован ковидом, а отрицательный результат с 93% точностью указывает на отсутствие антигена в организме. Обнаружить эту диагностическую систему в розничной продаже редакции не удалось.
- Тест для выявления SARS-CoV-2 в биологических жидкостях «XEMATест CoviNAg» предназначен скорее для использования в клиниках и лабораториях, а для домашнего исследования не подходит, так как в наборе не идут пробирки с буферной средой и зонды для взятия биоматериала. Специфичность 100%, чувствительность 90,1%.
- Диагностическая система «Экспресс Covid-Ag в назофарингеальных мазках» от ООО «Экспресс Мануфактура» поступает в клиники и лаборатории, но в свободной продаже ее обнаружить не удалось. Специфичность 100%, чувствительность 98,1%.
- Набор реагентов Экспресс-тест для выявления антигена SARS-CoV-2 методом мембранно-иммунохроматографического анализа (Экспресс-тест COVID-19 Ag) от ФБУН ГНЦ ПМБ. Данные по специфичности и чувствительности в открытом доступе отсутствуют, в свободной продаже тест-система отсутствует.
Всемирная организация здравоохранения еще в 2020 году обозначила свои требования к чувствительности и специфичности быстрых тестов на антиген: специфичность должна быть не менее 97%, а чувствительность – не менее 80%. Требования Европейского центра по предотвращению и контролю заболеваний (ECDC) несколько строже: специфичность не менее 97%, а чувствительность не менее 90%.
Данные по точности и специфичности, предоставленные отечественными производителями, соответствуют требованиям и ВОЗ, и ECDC, а это значит, что такие домашние тесты – при правильном их выполнении – действительно могут использоваться для быстрой диагностики.
Текст: Ксения Скрыпник, кандидат биологических наук
Post Views:
14 381
Что такое ПЦР
Полимеразная цепная реакция — высокоточный метод молекулярной биологии, который позволяет обнаружить в биоматериале ДНК и РНК патогенов. Отличается чувствительностью и специфичностью, а также скоростью получения результата.
В последнее время метод часто используется для диагностики новой коронавирусной инфекции COVID-19.
Полимеразную цепную реакцию изобрёл учёный-биохимик Кэри Муллис в 1983 году. Через 10 лет он получил за это Нобелевскую премию по химии.
Как работает ПЦР
В ходе исследования пробирку с биоматериалом помещают в особые условия, под воздействием которых молекулы нуклеиновой кислоты (двухнитевая ДНК, присутствующая в пробе или синтезированная из однонитевой РНК), кодирующие генетическую информацию определённого патогена, многократно копируются.
Если в исследуемом образце было хотя бы небольшое количество патогенных частиц, то через несколько часов их число увеличится до десятков и даже сотен миллионов. Это позволяет легко обнаружить возбудителя инфекции или генетическую «поломку» при очень низких рисках ложноотрицательного результата.
Молекула ДНК
Разновидности ПЦР
ПЦР — перспективное направление исследований. Учёные постоянно совершенствуют способы проведения реакции и изобретают новые методики, адаптируя ПЦР под разные цели.
В лабораторной диагностике применяются два основных метода — ПЦР в режиме реального времени и ПЦР с обратной транскрипцией.
С помощью ПЦР в режиме реального времени (количественной) можно не только выявить патогенные ДНК-молекулы, но и подсчитать количество их копий. Это позволяет рассчитать степень инфицирования, дозировку лекарств и длительность их приёма.
ПЦР с обратной транскрипцией применяется, если в качестве искомого генетического материала выступает не ДНК, а РНК вируса.
Дело в том, что у некоторых патогенов, например у вируса гепатита C, генетический материал представлен только РНК — однонитевой цепочкой нуклеотидов, в отличие от двухцепочечной ДНК-молекулы. Она тоже несёт в себе генетическую информацию, но не подходит для стандартной ПЦР.
Чтобы провести исследование, РНК-молекуле «восстанавливают» вторую нить с помощью особого фермента — обратной транскриптазы. Так РНК превращается в ДНК-молекулу, готовую к дальнейшему копированию с помощью стандартной ПЦР или ПЦР в режиме реального времени.
Как происходит ПЦР
Что нужно для ПЦР
Для проведения полимеразной цепной реакции используется специальный прибор — амплификатор. Он поддерживает необходимую для каждого этапа температуру и проводит циклы копирования ДНК — амплификацию.
Когда молекул становится достаточно для распознавания, оборудование анализирует их, а затем выдает качественный или количественный результат.
Пробирки с биоматериалом, подготовленным для ПЦР, в амплификаторе
Помимо амплификатора, для ПЦР необходимы определённые компоненты:
- Целевая ДНК — частица ДНК искомого патогена. Она состоит из уникальной последовательности нуклеотидов. Например, при ПЦР-анализе на герпес целью служит та часть ДНК, которая отличает вирус герпеса от других вирусов. Целевую ДНК также называют ДНК-матрицей.
Нити ДНК и РНК состоят из маленьких звеньев — нуклеотидов. Их последовательность образует генетический код, несущий наследственную информацию.
- Два праймера — короткие нити из нуклеотидов, которые подходят к искомым нитям ДНК, как детали пазла. На основе праймеров в ходе ПЦР создаются новые ДНК-молекулы. Если праймеры не подошли, значит, целевой ДНК в биоматериале нет.
- ДНК-полимераза — фермент, который достраивает нить ДНК в ходе ПЦР.
- Дезоксинуклеотидтрифосфаты (дНТФ) — смесь нуклеотидов, строительный материал для копий ДНК-молекул.
- Ионы магния (Mg2+) — поддерживают активность ДНК-полимеразы.
- Буферный раствор — смесь, которая создаёт оптимальные условия для биохимической реакции.
Этапы полимеразной цепной реакции
ПЦР состоит из трёх основных этапов.
Сначала пробу нагревают, и все ДНК-молекулы, которые есть в биоматериале, распадаются на две нити РНК. Этот процесс называется денатурацией.
Если генетический материал патогена — РНК, а не ДНК, то перед денатурацией проводят ПЦР с обратной транскрипцией. Этот метод позволяет превратить РНК в ДНК-молекулу.
Затем температуру снижают. Если в пробе есть целевая ДНК, праймеры присоединяются к концам двух её нитей — так происходит отжиг.
После отжига фермент ДНК-полимераза активируется и начинает достраивать вторую нить ДНК, начиная от праймера. Для восстановления цепи ДНК полимераза использует дНТФ. Заключительный этап называют элонгацией.
При проведении ПЦР выполняют более 30 циклов копирования (амплификации). В результате каждого цикла количество ДНК-цепей удваивается. Так, если на первом цикле было 2 цепи ДНК, на втором их будет уже 4, а на третьем — 8, и так далее.
Какие инфекции позволяет выявить ПЦР
Каждый патоген — бактерия, вирус или гриб — содержит уникальные РНК- или ДНК-молекулы.
По наличию этих молекул в биоматериале можно быстро и точно диагностировать заражение болезнетворными микроорганизмами. Но есть важное условие: у ПЦР-исследования должна быть цель — конкретный патоген, наличие которого нужно подтвердить или опровергнуть. Как правило, цель ПЦР определяет врач на основании осмотра, инструментального обследования и жалоб пациента.
Вирусные инфекции
У любых вирусов есть ДНК- или РНК-молекулы. ПЦР позволяет обнаружить их в организме, а ПЦР в реальном времени — ещё и подсчитать количество амплифицированных копий. Результат ПЦР может помочь врачу поставить диагноз, определить стадию болезни, подобрать дозировку лекарств и определить длительность курса лечения.
Бактериальные инфекции
Как и у вирусов, у всех бактерий есть ДНК-молекулы, которые можно выявить с помощью ПЦР.
Но не все бактерии, в отличие от вирусов, вредны. Например, условно-патогенные бактерии в небольших количествах приносят пользу организму. Однако, если по каким-либо причинам их становится слишком много, возникает бактериальный дисбаланс — дисбактериоз. Это состояние вредит здоровью.
Чаще всего условно-патогенные бактерии становятся причиной кожных, кишечных и гинекологических заболеваний. Для их диагностики используют качественную ПЦР и ПЦР в режиме реального времени — она позволяет выявить, превысило ли количество бактерий норму, и если да, то насколько сильно.
Опираясь на результат такого анализа, врач может рассчитать дозировку и длительность применения лекарств, оптимальную для восстановления нормальной микрофлоры.
Грибковые инфекции
В большинстве случаев для диагностики грибковых инфекций используется микроскопия: визуально обнаружить грибок не составляет труда, особенно при наличии выраженных симптомов.
Однако в некоторых случаях, например при кандидозе (молочнице), широко применяется ПЦР. Это связано с двумя основными факторами.
Во-первых, возбудитель кандидоза(кандида) — условно-патогенный грибок. Она становится болезнетворной, только если её слишком много.
ПЦР в режиме реального времени позволяет уточнить, насколько сильно «разрослась» кандида, и подобрать оптимальную дозировку препарата, чтобы сократить её количество.
Во-вторых, слизистые оболочки урогенитального тракта, влагалища и рта густо населены различными микроорганизмами. ПЦР в таком случае — более точный метод диагностики благодаря своей прицельности.
Где ещё применяют ПЦР
Поскольку генетический код есть у всех живых существ, ПЦР-метод применяется везде, где может понадобиться многократное увеличение числа ДНК- и РНК-молекул. Например, для получения пригодного для дальнейших исследований генетического материала с места преступления или поиска конкретных генетических мутаций.
ПЦР в установлении родства
Если биоматериала недостаточно для определения родства, перед основным анализом может потребоваться амплификация молекул ДНК. Большое количество биоматериала позволит провести более точное исследование. Например, установить пол, вид или родство как живых, так и мёртвых существ.
ПЦР в диагностике предрасположенностей
С помощью ПЦР можно выявить определённые гены, которые отвечают за предрасположенность человека к различным состояниям (например, к избыточному весу) или болезням.
Подобные исследования назначаются, если пациенту нужен план профилактики развития заболеваний.
ПЦР в диагностике генетических мутаций
Ещё полимеразная цепная реакция позволяет обнаруживать в генах мутации, которые могут влиять на эффективность лечения различных заболеваний. Например, в случае бронхиальной астмы или сердечной недостаточности результат исследования на ген бета-2-адренорецептора ADRB2 может помочь врачу подобрать лекарства.
Кроме того, некоторые мутации в генах могут служить маркерами онкологических заболеваний. Их обнаружение позволяет специалистам подобрать наиболее эффективную терапию и спрогнозировать дальнейшее развитие патологий.
ПЦР в судебно-медицинской экспертизе и криминалистике
Более узкая сфера для применения генетических ПЦР-тестов — расследования.
Почти 99,9% ДНК разных людей идентичны. Однако оставшаяся 0,1% — это уникальная часть генетического кода, которая отличает людей друг от друга. Выделение и сравнение этих уникальных частей позволяет идентифицировать преступника или жертву.
ПЦР может применяться в тех случаях, когда генетического материала слишком мало для точного исследования. Например, если были найдены разложившиеся останки тела или оно сильно обгорело, и опознать его невозможно.
В случае поиска преступника генетический материал может помочь доказать вину подозреваемого. ПЦР позволяет выделить ДНК из любых биологических «следов», которые злоумышленник мог оставить. Подойдут кровь, слюна, моча, волосы, семенная жидкость, частицы кожи под ногтями жертвы. Выделить ДНК можно даже из отпечатка пальца.
Отпечаток пальца содержит около 10 нанограмм ДНК. Для исследования достаточно 0,1 нанограмма.
ПЦР в ветеринарии
Ветеринары используют ПЦР так же, как и врачи: для диагностики у животных различных инфекционных заболеваний, а также оценки эффективности лечения.
У диких и бродячих животных ПЦР помогает выявить патогены, которые передаются людям и вызывают опасные для жизни заболевания. Например, бешенство, бубонную чуму, некоторые виды гриппа, оспу и другие.
ПЦР в растениеводстве
Для выявления фитопатологий — заболеваний растений — полимеразная цепная реакция тоже применяется. Она позволяет обнаружить вирусы, бактерии и грибы, которые могут привести к частичной или полной гибели урожая.
Проблемой применения ПЦР в растениеводстве служит только стоимость оборудования, которое не все хозяйства могут себе позволить, а также высокая чувствительность метода. Дело в том, что если образец загрязнён незначительным количеством патогена, результат анализа будет положительным.
Эта особенность требует более тщательной подготовки растительного материала к исследованию, а также стерильных условий в лаборатории и дополнительных проверочных тестов.
ПЦР в контроле потребительских продуктов
ПЦР может использоваться для контроля применения генно-модифицированных организмов (ГМО), которые часто присутствуют в продуктах питания и различных кормах.
Генно-модифицированные организмы создаются с помощью генной инженерии — «редактирования» исходного генетического кода организма и «прививания» ему полезных свойств. Это позволяет приспособить растения к неблагоприятному климату, вредителям или химикатам, а также заставить их быстрее расти или приносить больше плодов.
ПЦР позволяет многократно копировать удачную ДНК-молекулу, выявлять ГМО, а также создавать миллионы образцов для дальнейшего применения или для новых экспериментов и разработок.
Преимущества ПЦР
Полимеразная цепная реакция считается одним из самых эффективных способов выявить инфицирование. Метод точен — он позволяет обнаружить искомый патоген, даже если его концентрация в пробе крайне мала.
Кроме того, результат ПЦР не зависит от иммунной реакции организма, культивационных особенностей патогена или стадии инфицирования.
Точность
Точность ПЦР складывается из двух критериев — чувствительности и специфичности.
Чем ниже вероятность ложноотрицательного результата, тем выше чувствительность метода.
Чувствительность ПЦР составляет 90–100% — с такой вероятностью анализ выявит патоген, если он действительно есть в пробе.
По сравнению с полимеразной цепной реакцией, другие методы менее чувствительны. Так, например, чувствительность иммуноферментного анализа составляет 50–70%, а культурального исследования — 60–80%.
Чем ниже вероятность ложноположительного результата, тем выше специфичность метода.
Специфичность ПЦР достигает 100%. Если в биоматериале нет подходящей РНК или ДНК, реакция не произойдёт.
Высокой специфичностью обладает и культуральный метод, однако он менее чувствителен, и это снижает его общую точность.
Иммуноферментный анализ, в отличие от ПЦР и культурального метода, выявляет не патоген, а антитела — особые белки, которые иммунная система вырабатывает для борьбы с ним.
После болезни антитела могут давать перекрёстную реакцию с другими антителами. Например, при анализе на болезнь Лайма положительный результат могут дать антитела к возбудителю инфекционного мононуклеоза и другим герпес-вирусам. В обоих случаях результат может быть ложным, так как фактически пациент не заражён искомым патогеном и/или заражён чем-то другим.
Таким образом, высокая чувствительность и специфичность полимеразной цепной реакции делают её одним из самых точных методов лабораторной диагностики.
Скорость
В большинстве случаев результат ПЦР можно получить через один день.
Срок готовности посева (культуральный метод) — в среднем от двух-трёх дней.
Готовность результата иммуноферментного анализа — в среднем около двух дней.
Независимость от особенностей патогена
По сравнению с другими методами лабораторной диагностики, на успех ПЦР не влияют некоторые характеристики патогенов.
Так, например, суть культурального метода (посева) заключается в выращивании бактерий и грибов на комфортной для них питательной среде.
Если в пробе были микроорганизмы, со временем их численность увеличится и станет заметна даже без микроскопа.
Однако некоторые бактерии культивировать сложно. Например, боррелии и бледная трепонема настолько требовательны к условиям питательной среды и посева, что этот метод невозможно применять в лабораторной диагностике болезни Лайма и сифилиса.
Риккетсии и хламидии — внутриклеточные паразиты, они в целом не выращиваются в лабораторных условиях, а шигеллы и сальмонеллы не всегда активны и в определённых фазах не размножаются.
На эффективность ПЦР особенности выращивания грибов и бактерий не влияют. Более того, с помощью ПЦР можно проводить исследование ещё и на вирусы.
Колонии бактерий, выращенные культуральным методом
Независимость от иммунной реакции и наличия симптомов
Серологические исследования опираются на наличие у больного антител к патогенам. Если заражение произошло недавно, инфекция протекает в скрытой форме или у пациента есть иммунные нарушения, результат серологического исследования может быть ложным.
Так, например, первые антитела к возбудителю гепатита B появляются только через 1–3 месяца. Соответственно, ранняя диагностика болезни с помощью анализа на антитела будет неэффективна.
Кроме того, иммунная система некоторых пациентов вообще не вырабатывает антитела при подтверждённой ПЦР инфекции. Такое бывает, например, при клещевом энцефалите.
ПЦР, напротив, не зависит от иммунной реакции, и с её помощью можно диагностировать заболевание в самом начале — до появления антител и первых симптомов.
Около 50% серологических исследований на гепатит B в инкубационном и начальном периоде дают ложноотрицательный результат при положительной ПЦР.
Как и при многих других инфекционных заболеваниях, при гепатите ранняя диагностика играет важную роль. Она позволяет сразу начать лечение, минимизировать последствия болезни и предотвратить дальнейшее распространение возбудителя. В таких случаях ПЦР — предпочтительный метод исследования.
Недостатки ПЦР
Точечное применение
ПЦР должна иметь одну определённую цель — патоген, генетический материал которого будет копироваться.
Если у пациента микст-инфекция (заражение сразу несколькими патогенами), ПЦР-исследование обнаружит только тот патоген, на который ориентирован анализ. Обнаружить дополнительные вирусы или бактерии заодно с целевым инфекционным агентом не получится.
Чувствительность оборудования
Оборудование для ПЦР очень чувствительное и требует стерильности как в процедурном кабинете, так и в самой лаборатории.
До 70% ошибочных результатов ПЦР связаны с нарушением правил подготовки проб.
Если проба случайно загрязнится в процессе взятия, транспортировки или добавления реагентов, результат исследования может быть ложным.
Как подготовиться к сдаче анализа методом ПЦР
Основная задача при взятии биоматериала для ПЦР — не загрязнить его. Для этого нужно строго соблюдать правила подготовки.
Подготовка к ПЦР-анализу крови
- Кровь следует сдавать натощак, с 8 до 11 часов утра. В течение дня показатели крови могут существенно меняться, результат утреннего анализа — самый достоверный.
- За 24 часа до теста следует исключить алкоголь и воздержаться от интенсивных физических нагрузок.
- За 8 часов до взятия крови не следует есть, а также пить соки, молоко или другие напитки. Можно пить негазированную воду. Накануне исследования лучше поужинать лёгкой, нежирной пищей.
- За 1–2 часа до анализа желательно не курить, избегать стресса и физического напряжения (бег, быстрый подъём по лестнице).
- За 15 минут до взятия крови желательно немного отдохнуть: посидеть в лабораторном отделении, отдышаться, успокоиться.
- За 1–2 дня до исследования исключить из рациона продукты с высоким содержанием жиров. За 2 дня до сдачи крови на вирусные гепатиты исключить из рациона цитрусовые, оранжевые фрукты и овощи.
Правила взятия крови у детей:
- младенцы до 1 года
- дети до 7 лет
Для контроля показателей в динамике следует сдавать анализ в одинаковых условиях: в той же лаборатории, в то же время суток.
Лекарства и медицинские процедуры могут повлиять на результат анализа.
Не следует сдавать кровь сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического или ультразвукового исследования, массажа.
Лучше всего выполнять исследование крови до начала приёма лекарственных препаратов или через 10–14 дней после их отмены. О принимаемых лекарствах следует предупредить медсестру, а также врача, который выполняет диагностику или назначает лечение.
Исследования для оценки эффективности лечения, как правило, проводят через 1–2 недели после последнего приёма препарата.
Подготовка к ПЦР-анализу мочи
За 24 часа до анализа следует исключить из рациона продукты, меняющие цвет и химический состав мочи: алкогольные напитки, «красящие» овощи — свёклу и морковь, а также специи и соль. По согласованию с врачом лучше отказаться от приёма мочегонных препаратов.
Перед взятием биоматериала необходимо тщательно вымыть наружные половые органы.
Женщинам рекомендуется обработать половые губы ватными тампонами: сначала — смоченными в тёплой воде с мылом, затем — смоченными в чистой воде.
Движения тампона должны быть направлены от лобка к заднему проходу. Лишнюю влагу удалить чистой салфеткой.
Мужчинам следует тщательно вымыть отверстие мочеиспускательного канала тёплой водой с мылом, оттянув кожную складку, промыть водой и промокнуть чистой салфеткой.
Биоматериал следует собрать в одноразовый стерильный контейнер. Его можно бесплатно получить в любом лабораторном отделении Гемотест.
Инструкция по использованию контейнера
- Открутите крышку контейнера и положите её, не касаясь внутренней части крышки.
- Соберите первую порцию мочи в контейнер.
- Если мочу на анализ берут у ребёнка, можно использовать мочеприёмник.
- Закройте контейнер крышкой и плотно закрутите её.
- Доставьте контейнер в лабораторное отделение в течение 2 часов после взятия биоматериала.
Подготовка к ПЦР-анализу кала
Кал следует сдавать до приёма антибиотиков или не ранее, чем через 12 часов после приёма препарата.
За 72 часа до исследования откажитесь от использования ректальных свечей и масел, слабительных средств и клизм, а также прекратите приём препаратов, оказывающих влияние на работу кишечника и окраску кала.
Соберите образец кала после естественного опорожнения кишечника без применения клизм или слабительных средств.
Позаботьтесь о том, чтобы в биоматериал не попали посторонние примеси: вода, моча, выделения половых органов, дезинфицирующие средства и химические вещества, содержащиеся в подгузниках:
- перед дефекацией вымойте и высушите промежность;
- соберите кал с чистой и не впитывающей влагу поверхности: это может быть чистый пакет из полиэтилена, клеёнка, чистое судно или горшок.
Собирать кал из унитаза, пелёнок или подгузников — нельзя!
Поместите 1–2 чайные ложки биоматериала в герметичный контейнер. Если нужно выполнить несколько анализов, подготовьте для каждого исследования отдельную порцию биоматериала в отдельном контейнере.
Доставьте контейнер в лабораторное отделение в течение 2 часов после сбора. Чтобы сохранить температуру контейнера, можно поместить его в термос с кубиком льда или в пакет с хладоэлементами.
Если отслеживаете показатели в динамике, сдавайте каждый анализ при одинаковых условиях: в том же лабораторном отделении, тем же методом.
Исследования для оценки эффективности лечения, как правило, проводят через 2–4 недели после приёма антибактериальных препаратов.
Подготовка к ПЦР-анализу слюны
За 24 часа до исследования по предварительному согласованию с лечащим врачом следует отказаться от терапии полости рта какими-либо лекарственными препаратами.
За 3 часа до исследования рекомендуется отказаться от курения, употребления пищи и гигиены полости рта (полоскание, чистка зубов, применение освежителей для рта, употребление леденцов, жевательной резинки).
Подготовка к ПЦР-анализу мокроты
- За 2 недели до исследования по согласованию с лечащим врачом следует прекратить приём противомикробных препаратов и иммуномодуляторов.
- Мокроту следует собирать утром, сразу после пробуждения. Предварительно нужно почистить зубы и прополоскать рот, нельзя есть до взятия биоматериала.
- Важно собирать не слюну или носоглоточную слизь, а мокроту. Сделайте несколько глубоких вдохов, чтобы вызвать «мокрый» кашель. Необходимо откашлять содержимое глубоких дыхательных путей.
- Сплюньте мокроту в заранее подготовленный стерильный контейнер с плотно закрывающейся крышкой. Минимальный объём мокроты — 1 мл.
- Доставьте контейнер в лабораторное отделение в день взятия биоматериала.
Подготовка к соскобу из зева
За 24 часа до исследования по предварительному согласованию с лечащим врачом следует отказаться от терапии полости рта какими-либо лекарственными препаратами.
За 3 часа до исследования рекомендуется отказаться от курения, употребления пищи и гигиены полости рта (полоскание, чистка зубов, применение освежителей для рта, употребление леденцов, жевательной резинки).
Подготовка к соскобу из влагалища или урогенитального тракта
За 30 дней до исследования следует прекратить применение антибиотиков по согласованию с лечащим врачом.
За 24 часа до исследования не следует проводить спринцевание, внутривагинальную терапию (свечи, тампоны), не использовать антисептические средства (в том числе мирамистин), исключить половой контакт.
В день исследования запрещается проводить туалет половых органов.
Женщинам рекомендуется сдавать анализ до менструации или через 5 дней после её окончания.
Мужчинам рекомендуется не мочиться в течение 3 часов (15–20 минут в случае обильных уретральных выделений) до взятия материала.