Состав
Как правило, в одном миллилитре препарата в форме раствора или суспензии содержится 40 ЕД активного вещества.
В состав противодиабетических препаратов может входит инсулин, экстрактированный из поджелудочных желез животных (свиней или крупного рогатого скота), человеческий инсулин или же биосинттическое вещество, полученное методом генетической инженерии.
Состав вспомогательных компонентов отличается для каждого конкретного препарата.
Форма выпуска
Препараты инсулина выпускаются в форме растворов и в форме суспензии в флаконах и специальных системах-картриджах (патронах, гильзах и системах, разработанных для использования со шприц-ручкой).
Инъекционный раствор выпускают в стерильных стеклянных флаконах объемом 5 и 10 мл, с активностью, как правило, от 20 до 100 ЕД в 1 мл раствора.
Предназначенное для медицинского применения вещество представляет собой растворимый в воде, гигроскопичный порошок белого цвета, в котором содержится 3,1% серы.
Растворы выглядят как прозрачная бесцветная или чуть желтоватая жидкость с кислотностью (pH) от 2,0 до 3,5),. Для приготовления раствора кристаллический порошок разводят в воде для инъекций (Aqua pro injectionibus), подкисленной соляной кислотой (Acidum hydrochloricum) с добавлением глицерина (Glycerinum) и 0,25–0,3% раствора фенола (Phenolum) или трикрезола (Tricresolum) для консервирования.
Суспензии пролонгированного действия поступают в аптеки в стерильных флаконах по 5 и 10 мл. Каждый флакон герметично закрыт резиновой пробкой с обкаткой алюминиевым колпачком.
Наиболее физиологичным профилем контроля гипогликемии характеризуется двухфазный препарат Новомикс, который представляет собой двухфазную суспензию, которая на 30% состоит из инсулина ультракороткого действия аспарт и на 70% — из протамин-кристаллизованного инсулина аспарт.
На сегодняшний день ученым удалось решить проблему прохождения инсулина через желудок (поскольку вещество представляет собой белок, оно подвергается разрушению под воздействием пищеварительных соков) и создать также эффективное средство для диабетиков в таблетках.
Фармакологическое действие
Препараты инсулина относятся к группе средств, оказывающих влияние на пищеварение и течение метаболических процессов в организме.
Эндогенный инсулин — это важнейший регулятор обмена углеводов в организме, экзогенный представляет собой специфическое сахаропонижающее средство.
Основные функции инсулина:
- регуляция обмена углеводов;
- стимуляция усвоения тканями глюкозы и процессов ее превращения в гликоген;
- облегчение проникновения глюкозы в клетки тканей;
- повышение запасов гликогена в мышечной ткани;
- стимуляция синтеза пептидов;
- снижение расхода белка;
- стимуляция глюкозилтрансферазы, полиферментного комплекса пируватдегидрогеназы, фермента гексокиназы;
- ингибирование липазы, действие которой направлено на активацию жирных кислот жировой ткани;
- ингибирование липопротеиновой липазы, которая уменьшает “помутнение” сыворотки крови после приема пищи с большим содержанием жиров.
Инсулин влияет на обмен углеводов. Это обусловлено тем, что вещество стимулирует транспорт глюкозы через мембраны клеток, усиливает ее утилизацию тканями, а также способствует ее биотрансформации в гликоген в печени.
За счет ингибирования гликогенолиза (процесса, в результате которого гликоген расщепляется до глюкозы) и глюконеогенеза (процесса образования глюкозы из неуглеводных источников: из аминокислот, жирных кислот и т.д.) инсулин подавляет продукцию эндогенной глюкозы.
Влияние вещества на липидный обмен проявляется в подавлении липолиза (расщепления жиров). Как результат — снижается поступление свободных жирных кислот в системный кровоток.
Инсулин предотвращает образование ацетоновых (кетоновых) тел в организме, стимулирует синтез жирных кислот и образование в последующем сложных эфиров. Также он принимает участие в метаболизме протеинов: усиливает транспорт аминокислот через мембраны клеток, стимулирует пептидный синтез, снижает расход тканями протеинов, тормозит процесс превращения аминокислот в оксокарбоновые кислоты.
Фармакодинамика и фармакокинетика
Механизм действия инсулина связан с его способностью вступать во взаимодействие со специфическим рецептором, который локализуется на плазматической клеточной мембране, и образовывать инсулинрецепторный комплекс.
В комплексе с инсулиновым рецептором он попадает в клетку, где воздействует на процессы фосфолирования клеточных белков; точных данных о дальнейших реакциях внутри клетки на сегодняшний день нет.
Инсулин воздействует практически на все органы и ткани в организме человека, при этом главными его мишенями являются печень, мышечная и жировая ткань.
То, насколько полным будет всасывание инсулина и насколько быстро наступит эффект от его применения, зависит от места введения (точнее, от степени кровоснабжения подкожной жировой клетчатки в месте укола), вводимой дозы (в одно место не следует вводить более 12-16 ЕД раствора/суспензии), концентрации активного вещества в препарате, типа инсулина, скорости местного кровотока, мышечной активности в месте введения препарата.
Профиль действия препарата подвержен существенным колебаниям как у различных людей, так и у одного и того же человека.
Попадая в кровь, инсулин связывается с α- и β-глобулинами. Обычно показатель связывания находится в пределах от 5 до 25%.
Образование антител провоцирует развитие резистентности к инсулину, однако, при использовании современных, хорошо очищенных препаратов подобное явление возникает достаточно редко.
Период полувыведения из крови не превышает 10 минут. Большая часть попавшего в кровь инсулина подвергается в печени и почках ферментативному гидролизу, который катализируется протеолитическими ферментами.
Экскреция вещества происходит очень быстро: около 60% его выводится почками, около 40% — печенью (40%), немногим менее 1,5% элиминируется с мочой в чистом виде.
Показания к применению
Применение инсулина показано, главным образом, для лечения инсулинозависимого сахарного диабета (диабета I типа). В определенных условиях целесообразно назначение препарата больным с инсулинонезависимым диабетом (диабетом II типа).
Препараты короткого действия применяются для снижения уровня сахара при некоторых формах шизофрении, фурункулезе, тиреотоксикозе, болезнях желудка, хронических гепатитах, на начальных стадиях развития цирроза печени.
Кроме того, их нередко назначают в качестве анаболического средства (средства для набора массы) пациентам, страдающим от общего истощения, и пациентам, испытывающим дефицит питания.
Средство также может быть использовано в качестве одного из компонентов “поляризующих” растворов, которые применяются для лечения острой коронарной недостаточности (состояния, обусловленного спазмом коронарных сосудов).
Инсулин в бодибилдинге
Существует мнение, что применение инсулина в спорте — это самая настоящая находка. При этом необходимый эффект обеспечивает применение препаратов короткого действия, и, в особенности, — в комбинации с каким-нибудь анаболиком или андрогенным средством.
Что будет, если здоровому человеку вколоть инсулин? Под воздействием гормона повышается проницаемость мембран клеток мышечной ткани и, следовательно ускоряется и облегчается проникновение этих веществ к клетки. Как следствие — даже в минимальной дозе стероиды оказывают гораздо более выраженный результат, чем в случае, когда их применяют самостоятельно.
Итак, как принимать инсулин в бодибилдинге? Во-первых, не переедать (избыток поступающих в него питательных веществ организм запасает в виде жира). Во-вторых, сократить по-максимуму употребление простых углеводов. И, в-третьих, ориентироваться не на вес, а на отражение в зеркале и сантиметровую ленту (ориентироваться необходимо по объему голени, бицепса, бедра). Появление складок жира в области живота является свидетельством неправильно подобранной дозы.
Противопоказания
Инсулин не следует назначать при заболеваниях, которые протекают с гипогликемией: при гемолитической желтухе, остром гепатите, панкреатите, циррозе печени, нефрите, амилоидной дистрофии, мочекаменной болезни, декомпенсированных пороках сердца; язвенной болезни, поражающей желудок и 12-перстную кишку.
С осторожностью препараты инсулина назначают:
- пациентам-диабетикам, у которых обнаружена коронарная недостаточность или нарушено кровообращение в головном мозге;
- пациентам с заболеваниями щитовидной железы;
- при болезни Аддисона (адренокортикальной недостаточности, которая возникает при поражении более чем 90% ткани надпочечников);
- при почечной недостаточности.
Побочные действия
При подкожном введении препаратов инсулина может развиться липодистрофия (патология, которая характеризуется атрофией или гипертрофией жировой ткани) в месте инъекции.
Современные инсулины проходят тщательную очистку, поэтому аллергические реакции на фоне их применения развиваются крайне редко, однако вероятность таких побочных действий не исключается.
В случае развития аллергических реакций немедленного типа больному требуются немедленная специфическая гипосенсибилизация и замена препарата.
Инструкция по применению Инсулина (Способ и дозировка)
Особенности введения Инсулина
Согласно инструкции по применению, Инсулин разрешается вводить под кожу, в мышцу или в вену. Следует, что внутривенно вводить можно исключительно препараты короткого действия и только в том случае, если у пациента отмечаются симптомы прекоматозного состояния или он впал в диабетическую кому.
Введение в вену препаратов, которые выпускаются в форме суспензии, противопоказано. Перед инъекцией лекарство должно нагреться до комнатной температуры. Это связано с тем, что холодный инсулин абсорбируется значительно медленнее.
Предпочтительнее использовать пластиковый шприц для инъекций (не стеклянный). Причина этого в том, что в шприце из стекла так называемое «мертвое» пространство больше, чем в шприцах их пластика. Это в свою очередь снижает точность дозирования препарата и приводит к потерям инсулина.
Удобными в применении считаются инсулиновые шприц-ручки с установленными в них специальными, заправленными раствором, картриджами. Они применяются для введения растворов короткого, среднего и смешанного (комбинированного) действия. При использовании подобных систем перед тем как вводить препарат, не требуется каждый раз набирать его или смешивать.
Используемые в современных шприцах и шприц-ручках для инсулина иглы настолько тонки и коротки, что вызывают незначительные болезненные ощущения при инъекции. Толщина иглы как правило от 0,3 до 0,4 мм), длина не превышает 12 мм (обычно от 8 до 12 мм).
Куда колоть препарат?
Вопрос “Куда колят инсулин?” возникает довольно часто.
Наиболее быстрая абсорбция в кровоток отмечается после подкожной инъекции в переднюю часть брюшной стенки, более медленно вещество всасывается в кровь из области плеча и передней поверхности бедра, наиболее медленная абсорбция отмечается после введения препарата в подкожную жировую клетчатку под лопаткой или на ягодице.
Поэтому в клинической практике оптимальным способом введения для постоянной терапии является подкожная инъекция.
Учитывая тот факт, что из различных участков тела лекарство всасывается в кровь с разной скоростью, врачи рекомендуют колоть препараты короткого действия (выглядят как прозрачный раствор) в область живота, избегая при этом области пупка, а препараты пролонгированного действия (мутный раствор) — в область бедра или ягодицы.
Еще одно важное правило — области введения лекарства чередуют, следуя строгому порядку в соответствии с временем суток (так, к примеру, утром раствор короткого действия вводят в живот, днем – в область бедра, в вечерние часы — под кожу ягодиц.
Это связано с тем, что для разных участков расчет препарата на количество ХЕ будет разным (как и в разное время суток).
Алгоритм введения инсулина подкожно
Главные правила введения инсулина: перед тем, как сделать инъекцию, необходимо проверить годность лекарства, его тип, срок действия и дозировку, вымыть руки и обеспечить чистоту места введения лекарства;
Техника введения инсулина следующая:
- Перед введением препарат согревают в руках до комнатной температуры. Флакон запрещается встряхивать, поскольку это чревато образованием пузырьков.
- Крышку флакона протирают 70º спиртом.
- Набирают в шприц воздуха на требуемое количество единиц инсулина, после чего вводят его в флакон, набирают необходимую дозу препарата + до 10ЕД больше.
- Дозу раствора регулируют, удерживая шприц на уровне глаз (если изменить угол, возможна ошибка зрения на 1-5ЕД )
- Поколачивая флакон, удаляют пузырьки.
- Не следует обрабатывать кожу в месте укола спиртом, поскольку спирт разрушает инсулин и, как следствие, у пациента может образовываться липодистрофия. Если в этом есть необходимость, кожу достаточно просто вымыть и вытереть насухо. Допускается введение препарата через одежду.
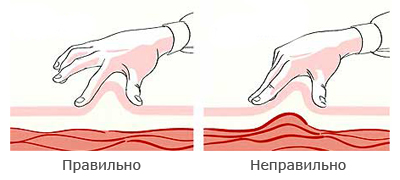
- Укол делают в рекомендованные области введения препарата: в 2,5см от пупка, в 3 см от плеча, бедро, верхнюю часть ягодицы. Складку кожи формируют большим и указательным пальцами так, чтобы не захватить мышечный слой (при попадании в мышцу, лекарство всасывается в кровь быстрее, чем из подкожного слоя). Как правильно захватить кожу, показывает следующая иллюстрация:
- Вводить раствор следует за полчаса до еды (инсулин абсорбируется в течение часа, поэтому прием пищи должен быть приблизительно через 15-30 минут после инъекции).
Как ставить шприц во время инъекции
Иглу вводят в кожу под углом 45º, если инъекция делается в кожную складку, по углом 90º — если укол делается без кожной складки.
Складку формируют, если предполагается введение лекарства в плечо или бедро, складку не делают, если предполагается введение лекарства в живот или ягодицы (поскольку здесь толстый слой подкожной клетчатки).
Как правильно колоть препарат?
После введения лекарства, необходимо сосчитать до 5 (или 10), вытащить иглу и придавить пальцем место инъекции. Не массировать! Вследствие быстрой абсорбции может развиться гипогликемия.
Видео-инструкция о том, как следует колоть Инсулин ручкой
Какой самый лучший Инсулин?
Однозначного ответа на этот вопрос нет. Первичный подбор инсулина (как и набор дозы, и введение препарата) осуществляют в условиях стационара в зависимости от тяжести течения заболевания и особенностей клинической ситуации, общего состояния пациента, скорости наступления сахароснижающего эффекта и продолжительности его действия.
Расчет дозы и введение инсулина
Дозу препарата подбирают индивидуально в каждом конкретном случае.
Препараты короткого действия предназначены для введения под кожу или в мышцу (в ряде случаев допускается внутривенное введение). Эти растворы действуют быстро, эффект от их применения относительно непродолжительный.
Инсулины короткого действия вводят за 15-20 мин до приема пищи от одного до нескольких раз (в зависимости от особенностей болезни) в течение суток. Сахаропонижающий эффект развивается спустя 15-20 минут и достигает своего максимума спустя 2 часа (при этом общая продолжительность действия не превышает 6 часов).
Лекарства данного типа применяются в основном в стационаре с целью установить необходимую для больного дозу, а также при при диабетической коме и прекоме (состояниях, которые требуют быстрого изменения инсулиновой активности в организме).
Помимо этого, растворы короткого действия используются в качестве анаболического средства. С этой целью их применяют обычно в малых дозах (от 4 до 8 ЕД раз или два в день).
Препараты длительного (пролонгированного) действия имеют несколько лекарственных форм и характеризуются разной продолжительностью эффекта (так, например, выделяют инсулины семйлонг, лонг, ультралонг).
Как правило, эффект отмечается в течение 10-36 часов. Использование препаратов данного типа позволяет сократить число ежедневных инъекций.
Чаще всего инсулины пролонгированного действия представляют собой суспензию. Вводятся они под кожу или в мышцу, внутривенное введение недопустимо. Также запрещено использовать лекарства из этой группы при коматозных состояниях и прекоме.
Подбирая препарат, нужно следить за тем, чтобы период, в течение которого сахаропонижаюший эффект выражен наиболее сильно, совпадал по времени с приемом пиши.
Если в этом есть необходимость, допускается смешивание в одном шприце одновременно двух препаратов длительного действия.
В ряде случаев пациенты нуждаются не только в длительном поддержании необходимого уровня глюкозы, но также и в его быстрой нормализации. Для этого им назначают введение препаратов как короткого, так и длительного действия.
Как правило, инъекцию суспензии пролонгированного действия делают в утренние часы, до первого приема пищи, однако допускается введение в другое время суток.
Инъекции рекомендуют больным сочетать с соблюдением специальной диеты для диабетиков. Энергетическая ценность пищи в каждом конкретном случае должна обусловливаться массой тела пациента в период лечения и степенью его физической активности.
При недостатке питания и повышенной физической активности больному показано употребление не менее 3000 килокалорий в сутки, при избыточном питании и гиподинамии число калорий не должно превышать 2000 (оптимально — приблизительно 1700).
Как правильно набрать в инсулиновый шприц лекарство?
Если требуется ввести инсулин одного вида, поршень шприца оттягивают до отметки, соответствующей необходимому количеству единиц, после чего прокалывают пробку флакона с препаратом и, надавив поршень, впускают в него воздух.
Далее следует перевернуть флакон со шприцем вверх дном и, удерживая их в одной руке на уровне глаз, оттянуть поршень вниз до отметки, немного превышающей нужную дозу.
Прокол в пробке с лекарством лучше делать в самом ее центре, используя для этого толстую иглу для обычных шприцев. Чтобы ввести воздух и набрать лекарство используют уже инсулиновый шприц — его иглу вставляют в место прокола.
Если в набранном шприце заметны пузырьки воздуха, нужно слегка пощелкать пальцами по шприцу и аккуратно сместить поршень до отметки нужной дозы.
Расчет дозы инсулина
Расчет и введение дозы препарата производят, отталкиваясь от того, что высшая суточная доза лекарства не должна превышать 1 ЕД на килограмм массы тела пациента.
Рекомендации относительно того, как правильно рассчитать дозу лекарства, приводятся в зависимости от особенностей течения болезни.
При диабете I степени доза составляет:
- 0,5 ЕД/кг — пациентам, у которых болезнь была обнаружена недавно;
- 0,6 ЕД/кг — если компенсация продолжается в течение года и более;
- 0,7 ЕД/кг — в случае нестабильной компенсации;
- 0,8 ЕД/кг — в случае декомпенсации;
- 0,9 ЕД/кг — если болезнь осложнена кетоацидозом;
- 1,0 ЕД/кг — женщинам в последние 3 месяца беременности.
Как рассчитать дозу инсулина и не ошибиться? Чтобы избежать ошибки, можно ориентироваться на нижеприведенный пример.
Расчет для препаратов пролонгированного действия при дозе 0,6 ЕД/кг и весе пациента 75 кг: 0,6*75 = 45. Необходимо взять 50% от получившегося значения и округлить в сторону уменьшения (до 20). Таким образом, перед утренним приемом пищи следует ввести 12 единиц, а оставшиеся 8 — перед вечерним.
Правильный расчет для препаратов короткого действия при дозе 0,6 ЕД/кг и весе пациента 75 кг производится по формуле: 0,6*75 = 45; 45-20 = 25. Следовательно, от 9 до 11 единиц необходимо ввести перед утренним приемом пищи, от 6 до 8 единиц — перед обедом, остаток — от 4 до 6 единиц — перед ужином.
Передозировка
Превышение назначенной врачом дозы препарата неизбежно провоцирует развитие гипогликемического синдрома, который сопровождается низким содержанием сахара в крови и может стать причиной летального исхода для больного.
При введении смертельной дозы пациенту необходимо незамедлительно оказать первую помощь.
Симптомами гипергликемического состояния являются:
- чувство жажды;
- учащение мочеиспусканий;
- усталость;
- повышение сухости слизистой ротовой полости и кожного покрова;
- кожный зуд;
- затуманенность зрения;
- нарушение сознания;
- аритмия;
- прекома;
- кома.
Последствием передозировки инсулина является нарушение функции головного мозга (что представляет особую опасность для людей преклонного возраста). У пациента может развиться паралич или парез, в значительной степени снижаются умственные способности.
Также следует помнить, что высокие дозы вредят сосудам. На фоне их применения снижается эластичность артерий и ухудшается кровоснабжение головного мозга.
На начальных стадиях гипогликемии нормализовать уровень сахара поможет сладкий чай, употребление меда или фруктового сока.
При коматозном состоянии требуется незамедлительное введение в вену 10-20 мл концентрированного раствора глюкозы (20-40%). Если возможности ввести раствор в вену нет, допускается сделать:
- внутримышечную инъекцию 1-2 мг глюкагона (глюкагон представляет собой физиологический антагонист инсулина);
- подкожную инъекцию 0,5 мл Адреналина гидрохлорида раствор 0,1%;
- клизму с использованием 150 мл 10% раствора глюкозы.
Взаимодействие
Сахаропонижающий эффект усиливается при применении инсулина в комбинации с:
- блокаторами α-адренорецепторов;
- ацетилсалициловой кислотой;
- клофибратом;
- флуоксетином;
- ингибиторами МАО;
- циклофосфаном;
- метилдофой;
- тетрациклинами;
- ифосфамидом.
Сахаропонижающий эффект снижается при применении препарата в сочетании с:
- хлорпротиксеном;
- оральными контрацептивами;
- ГКС;
- диазоксидом;
- гепарином;
- карбонатом лития;
- салуретическими средствами;
- никотиновой кислотой и ее производными;
- гормонами щитовидной железы;
- дифенином;
- симпатомиметиками;
- трициклическими антидепрессантами.
Условия продажи
По рецепту. Рецепт инсулина на латинском должен быть выписан лечащим врачом.
Условия хранения
Как хранить инсулин?
Препарат хранят в затемненном, прохладном месте. Оптимальной температурой для хранения считается температура от +2 до +8 градусов Цельсия (лучше всего в холодильнике, подальше от морозильной камеры).
Замораживание препаратов из этой группы, как и излишнее нагревание, недопустимо.
Температура выше 30-35 градусов Цельсия для лекарства губительна.
Для людей, ведущих активный образ жизни, оптимальное решение — это термосумка для инсулина.
Когда препарат считается испорченным?
В случае нарушения хотя бы одного условия хранения препарат следует выкинуть. Так же не подлежат к использованию раствор, который по той или иной причине изменил свой цвет, и раствор, в котором появились комочки, взвеси, волокна.
Суспензия считается испорченной, если при перемешивании она не образует однородной белой или белесоватой взвеси.
Важно помнить, что прозрачными должны оставаться только инсулины сверхкороткого, короткого и быстрого действия и, кроме того, также инсулин гларгин продленного действия.
Срок годности
Препарат годен к применению в течение 24 месяцев с момента выпуска.
При соблюдении условий хранения вскрытый флакон с инсулином годен к использованию в течение месяца.
Особые указания
Что такое инсулин?
В Википедии указывается, что гормон инсулин — это вещество, оказывающее многогранное влияние на течение обменных процессов практически во всех тканях.
Иммунореактивный инсулин делает плазматические мембраны более проницаемыми для глюкозы, что обеспечивает более быстрый и легкий переход последней из крови во внутриклеточное пространство.
Недостаток синтеза инсулина вызывает метаболические нарушения, что в результате приводит к развитию сахарного диабета.
Иммунореактивный инсулин — что это такое? Какой орган вырабатывает инсулин?
На вопросы “какая железа вырабтывает инсулин?” или “где вырабатывается инсулин?” Википедия отвечает, что гормон инсулин продуцируют β-клетки островков Лангерганса (локализованных преимущественно в хвосте поджелудочной железы (ПЖЖ) скоплений эндокринных клеток).
Синтезируемый организмом гормон называют инсулином или иммунореактивным инсулином (сокращенно — ИРИ).
Исходным источником для производства инсулиновых препаратов, обеспечивающих возможность вести нормальный образ жизни людям, организм которых не вырабатывает гормон самостоятельно в необходимых ему количествах, являются поджелудочные железы свиней и крупного рогатого скота.
Немногим более 30 лет назад для лечения больных сахарным диабетом начали использовать человеческий инсулин. Для его получения прибегают в одному из двух методов:
- методу трансформации свиного инсулина, который предполагает замену содержащейся в нем аминокислоты аланин на треонин;
- методу генной инженерии, который предполагает изменение определенного участка ДНК.
Классификация препаратов инсулина
Применяемые в настоящее время препараты принято разделять по ряду признаков:
- по длительности действия;
- по источнику происхождения;
- в зависимости от pH раствора (может быть нейтральным или кислым);
- по наличию в составе препарата консервантов (фенола, метилпарабена, крезол, фенол-крезол);
- в зависимости от концентрации инсулина (40, 80, 100, 200, 500 единиц в мл).
Классификация в зависимости от продолжительности действия:
- препараты ультракороткого действия;
- препараты короткого действия;
- препараты пролонгированного действия (включая средней продолжительности действия (промежуточные) и длительного действия);
- препараты длительного действия;
- препараты комбинированного действия (бифазные средства).
Ультракоротким действием характеризуются лизпро, аспарт, а также глулизин.
Инсулин короткого действия, названия:
- инсулин растворимый человеческий генно-инженерный;
- растворимый человеческий полусинтетический;
- растворимый свиной монокомпонентный.
Промежуточные инсулины — это инсулин-изофан (человеческий генно-инженерный); инсулин-изофан (человеческий полусинтетический); инсулин-цинк суспензия составная.
Какие виды инсулинов длительного действия? К этой категории относят гларгин и детемир.
Бифазные препараты — двухфазный человеческий полусинтетический; двухфазный человеческий генно-инженерный; аспарт двухфазный.
В соответствии с классификацией в зависимости от степени очистки, получаемые из тканей животных препараты делят на:
- монопиковые (МП);
- монокомпонентные (МК).
Виды инсулина в зависимости от происхождения:
- свиной (обозначается буквой С; монопиковый — СМП, монокомпонентный — СМК);
- крупного рогатого скота (говяжий, обозначается буквой Г; монопиковый — ГМП, монокомпонентный — ГМК);
- человеческий (обозначается буквой Ч).
Уровень инсулина в крови — норма и варианты отклонения от нее
Показатель, отображающий уровень гормона в крови здорового человека, находится в пределах значений от 3 до 20 мкЕд/мл.
Снижение его является предпосылкой развития сахарного диабета. При этом причиной серьезных последствий может быть и избыток гомона в крови.
Повышенный инсулин в крови — что это значит?
Инсулин ингибирует процесс синтеза глюкозы из белков и липидов. Таким образом при повышении концентрации гормона более 20 мкЕд/мл (гиперинсулинизме), у человека, как и при дефиците инсулина, начинают появляться симптомы гипогликемии — повышается раздражительность, ухудшается память и снижается концентрация внимания, повышается общая усталость (со временем она переходит в хроническую форму), повышается кровяное давление и т.д..
Причины повышенного инсулина
Если повышен инсулин в крови, причина может крыться в том, что человек съел слишком большое количество пищи, богатой углеводами (то есть глюкозой).
Поскольку углевод-содержащие продукты способствуют резкому повышению уровня гормона, перед тем как сдавать кровь на анализ для проведения инсулиновой пробы не стоит кушать (анализ крови делают на голодный желудок).
Спровоцировать повышение уровня гормона могут также нарушения функции β-клеток ПЖЖ (в этом случае говорят о первичном, панкреатическом, гиперинсулинизме), а также нарушения секреции некоторых других гормонов (например катехоламинов или кортикотропина), поражения нервной системы, гиперчувствительность инсулиновых рецепторов (во всех этих случаях ставят диагноз “вторичный, или внепанкреатический, гиперинсулинизм”).
Вызвать нарушения функции ПЖЖ, став при этом причиной высокого инсулина, могут:
- опухоли на ПЖЖ, которые способствуют выработке гормона;
- снижение концентрации вырабатываемого в организме глюкагона;
- гиперплазия островков Лангерганса.
Также нередко отмечается повышенный инсулин при лишнем весе. Повышение концентрации гормона свидетельствует о том, что ПЖЖ работает с дополнительной нагрузкой.
Как снизить в крови концентрацию инсулина
Перед тем как лечить повышенный инсулин, необходимо установить причину, его спровоцировавшую. Как правило, после ее устранения, состояние больного нормализуется.
Чтобы избежать приступа гипогликемии, следует съесть что-нибудь сладкое или ввести раствор глюкозы. В особо тяжелых случаях может понадобиться введение глюкагона или Адреналина.
Как понизить уровень гормона в домашних условиях? Для нормализации уровня инсулина, следует в первую очередь откорректировать свое питание. Питание должно быть дробным (оптимально кушать маленькими порциями не меньше пяти раз в день), а суточное количество углеводистых продуктов не должно превышать 150 г.
При этом в рационе должны преобладать овсянка, гречневая каша, обезжиренные кефир и молоко, несладкий творог, отруби, яйца, овощи, рыба, отдельные фрукты.
Нормализации показателей способствуют также физические нагрузки и снижение массы тела.
При каком сахаре назначают инсулин?
Анализ на определение концентрации гормона для дифференцироваки формы заболевания делают людям, которые до этого не получали препараты инсулина. Это связано с тем, что организм реагирует на введение экзогенного гормона выработкой антител.
Высокий уровень при нормальном сахаре является одним из симптомов метаболического синдрома. Состояние расценивается как преддиабет.
Если инсулин повышен, а сахар в норме, говорят об инсулин-резистентной форме непереносимости глюкозы и диабете. Также это может свидетельствовать и о ряде других инсулин-резистентных состояний.
Высокий уровень при низком сахаре нередко является показателем патологической гиперинсулинемии. В отдельных случаях высокие концентрации циркулирующего в крови гормона связаны с гипертензией, заболеваниями сердца и сосудов.
Низкий уровень при нормальном сахаре также требует обращения к эндокринологу для установления причины подобного состояния и проведения необходимых тестов (HLI-типирования, проведения теста на антитела к инсулину, определения уровня антител к GAD, проведения анализа на гликированный гемоглобин).
Решение о необходимости назначения уколов принимают, отталкиваясь не от показателей уровня сахара, а с учетом причин, спровоцировавших подобное повышение.
Как правило, введение лекарства становится неизбежным, если показатели концентрации сахара в крови держатся в течение длительного времени в пределах 12 ммоль/л, а таблетки и строгая диета не приводят к их снижению.
Получить необходимые врачу данные позволяет расшифровка анализа крови на инсулин.
Норма у женщин и мужчин одинакова. Показатели 3,3-7,8 ммоль/л свидетельствуют о ноормогликемии. Норма сахара в крови на голодный желудок — от 3,3 до 5,5 ммоль/л. После приема пищи нормальным считается показатель, который не превышает 7,8 ммоль/л.
Норма инсулина после нагрузки глюкозой — до 7,7 ммоль/л. Если показатель находится в пределах 7,8-11,1 ммоль/л, говорят о нарушении толерантности к глюкозе.
Аналоги
Совпадения по коду АТХ 4-го уровня:
Хумалог (инсулин лизпро), инсулин Левемир, Хумулин НПХ, Хумулин Р, Хумулин М, инсулин Апидра, инсулин Хумалог Микс 50, инсулин Ленте (НМ и СПП), НовоРапид ФлексПен, инсулин Протафан НМ Пенфилл, инсулин Актрапид, инсулин Рапид (Инсуман Рапид ГТ), инсулин Базал-Н, Инсулин человеческий рекомбинантный и т.д..
Инсулин и алкоголь
Препарат снижает переносимость алкоголя. При одновременном употреблении с алкогольными напитками также повышается риск развития гипогликемии.
Инсулин при беременности
Ограничений по лечению сахарного диабета с применением инсулина при беременности и лактации нет.
Отзывы
Многие люди, у которых диагностирован диабет, ищут на форумах информацию по тому или иному препарату, спрашивая отзывы об инсулине Лантус или, например, отзывы об инсулине Левемир.
Однако здесь крайне важно помнить о том, что подбор типа препарата и оптимальной дозы осуществляется исключительно лечащим врачом. Адекватная терапия является залогом того, что больной сможет вести нормальный, полноценный образ жизни, поэтому самолечение недопустимо.
Некоторые пациенты считают, что инсулин не помогает, а его прием сопровождается в ряде случаев осложнениями. Лекарство оказывает выраженное влияние на организм при низких концентрациях глюкозы в крови.
Прием же его на ранних стадиях развития болезни, а не в качестве последнего средства, позволяет предотвратить или несколько отсрочить потенциально возможные осложнения.
Помимо людей с сахарным диабетом, отзывы о лекарстве оставляют любители тяжелых видов спорта. Ориентируясь на них, можно сделать вывод, что в бодибилдинге средство зарекомендовало себя в качестве непревзойденного анаболика.
Цена Инсулина, где купить
Стоимость в аптеках варьирует в зависимости от фирмы производителя и особенностей того или иного препарата. Так, например, цена инсулина Актрапид в Украине — от 166 до 435 грн, а НовоРапид ФлексПен можно приобрести в среднем по 850 грн (более точно узнать, сколько стоит инсулин можно, обратившись в конкретную аптеку).
Цена инсулина Лантус в крупных городах Украины (например, в Киеве или в Донецке) — приблизительно 1050 грн, купить инсулин НовоРапид можно по 780-900 грн, цена Протафана НМ — от 177 грн, Хумалога — от 760 до 1135 грн, флакон с препаратом Инсуман базал обойдется примерно в 72 грн, цена инсулина Левемир — от 1280 грн.
Средняя цена ручки-шприца и упаковки игл к ней 800-850 грн. Купить шприц-ручку для инсулина НовоПен 4 можно примерно за 700 грн, а вот стоимость ручки НовоПен Эхо — около 1000 грн.
Инсулин в таблетках (препарат Новонорм) стоит от 150 до 200 грн.
Купить лекарство можно в обычных аптеках, интернет-аптеках, а также через форумы для общения диабетиков, где нередко встречаются объявления “куплю/продам”. Через эти же ресурсы можно и продать инсулин.
Где купить инсулин в Москве и в СПб? Лекарство продается практически во всех аптеках, информация по ним регулярно обновляется в интернете.
- Интернет-аптеки РоссииРоссия
ЛюксФарма* специальное предложение
-
Фиасп инсулин Fiasp 100ЕД/мл 3мл Penfill (Флекспен) №5
ЗдравСити
-
Пен-инъектор для введения инсулина ХумаПен Люксура ДТ LillyEli Lilly and Company
-
Протамин-Инсулин ЧС сусп. для п/к введ. 100 МЕ/мл фл.10млРУП Белмедпрепараты
-
Иглы для инсулиновых инжекторов (ПЕН ручек) 0,25х5мм (31G) SFM Hospital/СФМ Госпиталь 100штSFM Hospital Products GmbH
-
Иглы для инсулиновых инжекторов (ПЕН ручек) 0,33х12,7мм (29G) SFM Hospital/СФМ Госпиталь 100штSFM Hospital Products GmbH
-
Иглы для инсулиновых инжекторов (ПЕН ручек) 0,23х6мм (32G) SFM Hospital/СФМ Госпиталь 100штSFM Hospital Products GmbH
Аптека Диалог
-
Протафан НМ (инсулин) (фл. 100МЕ/мл 10мл)Novo Nordisk
Ригла
-
СФМ Иглы медицинские одноразовые для инсулиновых инжекторов ПЕН ручек 0,23х4мм 32G №100SFM Hospital Product
-
СФМ Иглы медицинские одноразовые для инсулиновых инжекторов ПЕН ручек 0,25х6мм 31G №100SFM Hospital Product
-
СФМ Иглы д/инсулин инжект/Пен ручек 0,30х8мм/30G №100SFM Hospital Product
-
СФМ игла однораз д/инсулин инжекторов/пен ручек 0,33х12,7мм №100/29GSFM Hospital Product
показать еще
Инсулин Лизпро (Insulin Lispro)
💊 Состав препарата Инсулин Лизпро
✅ Применение препарата Инсулин Лизпро
Описание активных компонентов препарата
Инсулин Лизпро
(Insulin Lispro)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2021.01.14
Владелец регистрационного удостоверения:
Код ATX:
A10AB04
(Инсулин лизпро)
Лекарственная форма
| Инсулин Лизпро |
Р-р д/в/в и п/к введения 100 МЕ/мл: картриджи 3 мл 1 или 5 шт.; фл. 10 мл 1 шт. рег. №: ЛП-004572 |
Форма выпуска, упаковка и состав
препарата Инсулин Лизпро
Раствор для в/в и п/к введения бесцветный прозрачный.
Вспомогательные вещества: цинка оксид — 25 мкг, натрия фосфат двузамещенный — 1.88 мг, глицерол — 16 мг, метакрезол — 3.15 мг, хлористоводородная кислота — до pH 7.0-7.8, натрия гидроксид — до pH 7.0-7.8, вода д/и — до 1 мл.
3 мл — картриджи бесцветного стекла (1) — упаковки контурные ячейковые (1) — пачки картонные.
3 мл — картриджи бесцветного стекла (5) — упаковки контурные ячейковые (1) — пачки картонные.
10 мл — флаконы бесцветного стекла (1) — пачки картонные.
Фармакологическое действие
Аналог инсулина человеческого, отличается от него обратной последовательностью пролинового и лизинового аминокислотных остатков в положениях 28 и 29 B-цепи инсулина. По сравнению с препаратами инсулина короткого действия для инсулина лизпро характерно более быстрое начало и окончание эффекта, что обусловлено повышенной абсорбцией из подкожного депо за счет сохранения в растворе мономерной структуры молекул инсулина лизпро. Начало действия — через 15 мин после п/к введения, максимальное действие — между 0.5 ч и 2.5 ч; продолжительность действия — 3-4 ч.
Фармакокинетика
После п/к введения инсулин лизпро быстро всасывается, Cmax в плазме крови достигается через 30-70 минут.
При подкожном введении период полувыведения инсулина лизпро составляет около 1 часа.
Показания активных веществ препарата
Инсулин Лизпро
Сахарный диабет 1 типа (инсулинзависимый), в т.ч. при непереносимости других препаратов инсулина, при постпрандиальной гипергликемии, не поддающейся коррекции другими препаратами инсулина, острой подкожной инсулинорезистентности (ускоренная локальная деградация инсулина).
Сахарный диабет 2 типа (инсулиннезависимый): при резистентности к пероральным гипогликемическим средствам, а также при нарушении абсорбции других препаратов инсулина, некорригируемой постпрандиальной гипергликемии, при операциях, интеркуррентных заболеваниях.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Применяют п/к, в/м и в/в. Дозу определяет врач индивидуально, в зависимости от концентрации глюкозы в крови. Режим введения инсулина индивидуальный.
Побочное действие
Возможно: гипогликемия (бледность, усиление потоотделения, сердцебиение, тремор, нарушения сна, неврологические нарушения), гипогликемическая прекома и кома, преходящие нарушения рефракции (более вероятны у больных, ранее не получавших инсулин).
Редко: аллергические реакции, липодистрофия.
Противопоказания к применению
Повышенная чувствительность к препаратам инсулина; гипогликемия.
Применение при беременности и кормлении грудью
При беременности потребность в инсулине обычно снижается в I триместре и возрастает во II и III триместрах. Во время родов и непосредственно после них потребность в инсулине может резко уменьшиться.
Неизвестно, выводится ли инсулин лизпро в значительных количествах с грудным молоком. У больных сахарным диабетом в период грудного вскармливания может потребоваться коррекция дозы инсулина и/или диеты.
Применение при нарушениях функции печени
Потребность в инсулине может снизиться при печеночной недостаточности.
Применение при нарушениях функции почек
Потребность в инсулине может снизиться при почечной недостаточности.
Применение у детей
Возможно применение у детей по показаниям в рекомендуемых соответственно возрасту дозах и лекарственных формах.
Особые указания
Следует строго соблюдать способ введения, предназначенный для используемой лекарственной формы инсулина лизпро. При переводе больных с быстродействующих препаратов инсулина животного происхождения на инсулин лизпро может потребоваться коррекция дозы. Перевод пациентов, получающих инсулин в суточной дозе, превышающей 100 ЕД, с одного вида инсулина на другой рекомендуется проводить в стационаре.
Потребность в инсулине может увеличиваться во время инфекционного заболевания, при эмоциональном напряжении, при увеличении количества углеводов в пище, во время дополнительного приема препаратов с гипергликемической активностью (тиреоидные гормоны, глюкокортикоиды, пероральные контрацептивы, тиазидные диуретики).
Потребность в инсулине может снизиться при почечной и/или печеночной недостаточности, при уменьшении количества углеводов в еде, при усиленной физической нагрузке, во время дополнительного приема препаратов с гипогликемической активностью (ингибиторы МАО, неселективные бета-адреноблокаторы, сульфаниламиды).
Коррекция гипогликемии в относительно острой форме может быть проведена с помощью в/м и/или п/к введения глюкагона или в/в введения глюкозы.
Лекарственное взаимодействие
Гипогликемический эффект инсулина лизпро усиливают ингибиторы МАО, неселективные бета-адреноблокаторы, сульфаниламиды, акарбоза, этанол и этанолсодержащие препараты.
Гипогликемический эффект инсулина лизпро снижают ГКС, тиреоидные гормоны, пероральные контрацептивы, тиазидные диуретики, диазоксид, трициклические антидепрессанты.
Бета-адреноблокаторы, клонидин, резерпин могут маскировать проявления симптомов гипогликемии.
При применении препаратов инсулина в комбинации с препаратами группы тиазолидиндиона у пациентов с сахарным диабетом 2 типа может возникать задержка жидкости в организме, в результате чего повышается риск развития и прогрессирования хронической сердечной недостаточности, особенно у пациентов с заболеваниями сердечно-сосудистой системы и наличием факторов риска хронической сердечной недостаточности. Пациентов, получающих такую терапию, следует регулярно обследовать с целью выявления признаков сердечной недостаточности. При возникновении сердечной недостаточности терапию следует осуществлять в соответствии с текущими стандартами лечения.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Выбор описания
| Лек. форма | Дозировка |
|---|---|
|
раствор для подкожного введения |
100 ЕД/мл 100 МЕ/мл |
раствор для подкожного введения
Инсулин гларгин (раствор для подкожного введения, 100 МЕ/мл), инструкция по медицинскому применению РУ № ЛП-004480
Дата последнего изменения: 14.03.2022
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Нозологическая классификация (МКБ-10)
- Фармакологическая группа
- Лекарственная форма
- Состав
- Описание лекарственной формы
- Фармакокинетика
- Фармакодинамика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Аналоги (синонимы) препарата Инсулин гларгин
Действующее вещество
ATX
Фармакологическая группа
Лекарственная форма
Раствор
для подкожного введения.
Состав
1,0 мл
раствора для подкожного введения содержит:
Действующее вещество:
Инсулин
гларгин 100 ЕД (3,64 мг).
Вспомогательные вещества:
Цинка
хлорид 0,0626 мг, глицерол 17 мг, метакрезол 2,7 мг, хлористоводородная
кислота до pH 4,0;
натрия гидроксид до pH
4,0; вода для инъекций до 1,0 мл.
Описание лекарственной формы
Прозрачный
бесцветный раствор.
Фармакокинетика
Сравнительное
изучение концентраций инсулина гларгин и инсулина-изофан в сыворотке крови
у здоровых людей и пациентов с сахарным диабетом после подкожного введения
препаратов выявило более медленную и значительно более длительную абсорбцию,
а также отсутствие пика концентрации у инсулина гларгин по сравнению
с инсулином-изофан.
При
однократном в течение суток подкожном введении препарата Инсулин гларгин
равновесная концентрация инсулина гларгин в крови достигается через 2–4 суток
при ежедневном введении.
При
внутривенном введении периоды полувыведения инсулина гларгин и человеческого
инсулина были сопоставимы.
При
введении инсулина гларгин в область живота, плеча или бедра не обнаружено
достоверных различий в концентрациях инсулина в сыворотке крови.
По
сравнению с человеческим инсулином средней продолжительности действия инсулин
гларгин характеризуется меньшей вариабельностью фармакокинетического профиля,
как у одного и того же, так и у разных пациентов.
У
человека в подкожно-жировой клетчатке инсулин гларгин частично расщепляется
со стороны карбоксильного конца (C-конца)
β-цепи (бета-цепи) с образованием двух активных метаболитов M1 (21A‑Gly-инсулина)
и М2 (21A‑Gly‑des‑30B‑Thr-инсулина).
Преимущественно в плазме крови циркулирует метаболит M1. Системная экспозиция
метаболита M1 увеличивается при увеличении дозы препарата. Сопоставление данных
фармакокинетики и фармакодинамики показали, что действие препарата в основном
осуществляется за счет системной экспозиции метаболита M1. У подавляющего
большинства пациентов не удавалось обнаружить инсулин гларгин и метаболит М2
в системном кровотоке. В случаях, когда все-таки удавалось обнаружить в
крови инсулин гларгин и метаболит М2, их концентрации не зависели от введенной
дозы препарата.
Фармакокинетика у особых групп пациентов
Возраст и пол:
информация о влиянии возраста и пола на фармакокинетику инсулина гларгин
отсутствует.
Однако
эти факторы не вызывали различий в безопасности и эффективности препарата.
Курение: в рамках
клинических исследований анализ по подгруппам не выявил различий
в безопасности и эффективности инсулина гларгин для данной группы
пациентов по сравнению с общей популяцией.
Ожирение:
у пациентов с ожирением не было показано никаких различий в безопасности и
эффективности инсулина гларгин и инсулина-изофан по сравнению с пациентами
с нормальной
массой тела.
Показатели фармакокинетики у детей
У
детей с сахарным диабетом 1 типа в возрасте от 2 до 6 лет концентрации
инсулина гларгин и его основных метаболитов M1 и М2 в плазме крови перед
введением очередной дозы были сходны с таковыми у взрослых, что
свидетельствует об отсутствии накопления инсулина гларгин и его метаболитов при
постоянном применении инсулина гларгин у детей.
Фармакодинамика
Инсулин
гларгин является аналогом человеческого инсулина, полученным методом
рекомбинации ДНК бактерий вида Escherichia
coli (штаммы К12), и отличающимся низкой растворимостью
в нейтральной среде.
В
составе препарата Инсулин гларгин действующее вещество полностью растворимо,
что обеспечивается кислой реакцией раствора для подкожного введения (pH 4).
После введения в подкожно-жировую клетчатку кислая реакция раствора
нейтрализуется, что приводит к образованию микропреципитатов, из которых
постоянно высвобождаются небольшие количества инсулина гларгин, обеспечивая
предсказуемый, плавный (без пиков) профиль кривой «концентрация-время», а также
пролонгированное действие препарата.
Инсулин
гларгин метаболизируется до двух активных метаболитов M1 и М2 (см. раздел
«Фармакокинетика»).
Связь с рецепторами инсулина:
кинетика связывания со специфическими рецепторами инсулина у инсулина
гларгин и его метаболитов M1 и М2 очень близка таковой у человеческого
инсулина, в связи с чем инсулин гларгин способен осуществлять
биологическое действие, аналогичное такому у эндогенного инсулина.
Наиболее
важным действием инсулина и его аналогов, в том числе и инсулина гларгин,
является регуляция метаболизма глюкозы. Инсулин и его аналоги снижают
концентрацию глюкозы в крови, стимулируя поглощение глюкозы
периферическими тканями (особенно скелетной мускулатурой и жировой тканью) и ингибируя
образование глюкозы в печени. Инсулин подавляет липолиз в адипоцитах
и ингибирует протеолиз, увеличивая одновременно синтез белка.
Пролонгированное
действие инсулина гларгин напрямую связано со сниженной скоростью его
абсорбции, что позволяет применять препарат 1 раз в сутки. После подкожного
введения начало его действия наступает в среднем через 1 ч. Средняя
продолжительность действия составляет 24 ч, максимальная — 29 ч.
Продолжительность действия инсулина и его аналогов, таких как инсулин гларгин, может
существенно различаться у разных пациентов или у одного и того же
пациента.
Была
показана эффективность применения инсулина гларгин у детей в возрасте старше
2 лет с сахарным диабетом 1 типа. У детей в возрастной группе
2–6 лет частота возникновения гипогликемии с клиническими проявлениями при
применении инсулина гларгин была ниже как в течение суток, так и в ночное
время по сравнению с применением инсулина-изофан.
При
пятилетнем наблюдении за пациентами с сахарным диабетом 2 типа не наблюдалось
достоверных различий в прогрессировании диабетической ретинопатии при лечении
инсулином гларгин по сравнению с инсулином-изофан.
Связь с рецепторами инсулиноподобного фактора роста 1
(ИФР‑1): аффинность
инсулина гларгин к рецептору ИФР‑1 приблизительно в 5–8 раз выше,
чем у человеческого инсулина (но примерно в 70–80 раз ниже, чем у ИФР‑1),
в то же время, по сравнению с человеческим инсулином, у метаболитов
инсулина гларгин M1 и М2 аффинность к рецептору ИФР‑1 несколько меньше.
Общая
терапевтическая концентрация инсулина (инсулина гларгин и его метаболитов),
определяемая у пациентов с сахарным диабетом 1 типа, была заметно
ниже концентрации, необходимой для полумаксимального связывания с рецепторами
ИФР‑1 и последующей активации митогенно-пролиферативного пути, запускаемого
через рецепторы ИФР‑1. Физиологические концентрации эндогенного ИФР‑1
могут активировать митогенно-пролиферативный путь, однако, терапевтические
концентрации инсулина, определяемые при инсулинотерапии, включая применение
инсулина гларгин, значительно ниже фармакологических концентраций, необходимых
для активации митогенно-пролиферативного пути.
Влияние на сердечно-сосудистые риски
Результаты
международного, многоцентрового, рандомизированного клинического исследования
у пациентов с высоким риском развития сердечно-сосудистых заболеваний и
с нарушенной гликемией натощак, нарушенной толерантностью к глюкозе или
ранней стадией сахарного диабета 2 типа показали, что лечение инсулином
гларгин, по сравнению со стандартной гипогликемической терапией
не изменяло риск развития сердечно-сосудистых осложнений или
сердечно-сосудистой смертности; не было выявлено различий в показателях любого
компонента, составляющего конечные точки, смертности от всех причин,
комбинированном показателе микрососудистых исходов.
Показания
Сахарный
диабет, требующий лечения инсулином, у взрослых, подростков и детей старше
2 лет.
Противопоказания
–
Повышенная
чувствительность к инсулину гларгин или к любому из вспомогательных
компонентов препарата.
–
Детский возраст
до 2 лет (отсутствие клинических данных по применению).
С осторожностью
–
Выраженный
стеноз коронарных артерий или сосудов головного мозга.
–
Пролиферативная
ретинопатия.
–
Беременность
(возможность изменения потребности в инсулине в течение беременности и
после родов).
–
Период грудного
вскармливания.
Применение при беременности и кормлении грудью
Беременность
Пациентки
должны информировать лечащего врача о настоящей или планируемой беременности.
Рандомизированных
контролируемых клинических исследований по применению инсулина гларгин
у беременных женщин не проводилось.
Большое
количество наблюдений (более 1000 исходов беременностей при ретроспективном и
проспективном наблюдении) при применении инсулина гларгин показали отсутствие
у него каких‑либо специфических эффектов на течение и исход
беременности или на состояние плода или здоровье новорожденного.
Кроме
того, с целью оценки безопасности применения инсулина гларгин и инсулина-изофан
у беременных женщин с ранее имевшимся или гестационным сахарным диабетом
был проведен мета-анализ восьми наблюдательных клинических исследований,
включавших женщин, у которых во время беременности применялся инсулин
гларгин и инсулин-изофан. Этот мета-анализ не выявил существенных
различий, касающихся безопасности в отношении здоровья матерей или
новорожденных при применении инсулина гларгин и инсулина-изофан во время
беременности.
Для
пациенток с ранее имевшимся или гестационным сахарным диабетом важно
в течение всей беременности поддерживать адекватную регуляцию
метаболических процессов, чтобы предупредить появление нежелательных исходов,
связанных с гипергликемией.
Препарат
Инсулин гларгин может применяться при беременности по клиническим
показаниям.
Потребность
в инсулине может снижаться в первый триместр беременности и увеличиваться
в течение второго и третьего триместров.
Непосредственно
после родов потребность в инсулине быстро уменьшается (возрастает риск развития
гипогликемии). В этих условиях существенное значение имеет тщательный контроль
концентрации глюкозы в крови.
В
исследованиях на животных не было получено прямых или косвенных данных
об эмбриотоксическом или фетотоксическом действии инсулина гларгин.
Период грудного вскармливания
Пациенткам
в период грудного вскармливания может потребоваться коррекция режима
дозирования инсулина и диеты.
Способ применения и дозы
Реклама: ООО «РЛС-Патент», ИНН 5044031277, erid=4CQwVszH9pUkpHxmQQo
Общие рекомендации
Препарат
Инсулин гларгин следует вводить подкожно 1 раз в сутки в любое время дня,
но каждый день в одно и то же время.
Начало применения препарата Инсулин гларгин
Пациенты с сахарным диабетом 1 типа
Препарат
Инсулин гларгин должен применяться один раз в сутки в сочетании с инсулином,
вводимым во время приема пищи с индивидуальной коррекцией дозы.
Пациенты с сахарным диабетом 2 типа
У
пациентов с сахарным диабетом 2 типа препарат Инсулин гларгин может применяться
как в виде монотерапии, так и в комбинации с другими гипогликемическими
лекарственными препаратами.
Целевые
значения концентрации глюкозы в крови, а также дозы и время введения или приема
гипогликемических препаратов должны определяться и корректироваться
индивидуально.
Коррекция
дозы также может потребоваться, например, при изменении массы тела пациента,
его образа жизни, изменении времени введения дозы инсулина или при других
состояниях, которые могут увеличить предрасположенность к развитию гипо- или
гипергликемии (см. раздел «Особые указания»). Любые изменения дозы
инсулина должны проводится с осторожностью и под медицинским наблюдением.
Препарат
Инсулин гларгин не является инсулином выбора для лечения диабетического
кетоацидоза. В этом случае предпочтение следует отдавать внутривенному введению
инсулина короткого действия.
При
схемах лечения, включающих инъекции базального и прандиального инсулина, для
удовлетворения потребности в базальном инсулине препарат Инсулин гларгин обычно
вводится в дозе, составляющей 40–60% от суточной дозы инсулина.
У
пациентов с сахарным диабетом 2 типа, принимающих пероральные гипогликемические
препараты, комбинированная терапия начинается с дозы инсулина 10 ЕД 1 раз
в сутки, и в последующем схема лечения корректируется индивидуально.
У
всех пациентов с сахарным диабетом рекомендуется мониторинг концентрации
глюкозы в крови.
Переход с лечения другими гипогликемическими препаратами на
препарат Инсулин гларгин
При
переводе пациента со схемы лечения инсулином средней продолжительности действия
или длительного действия на схему лечения препаратом Инсулин гларгин может
потребоваться коррекция количества (дозы) и времени введения инсулина короткого
действия или его аналога в течение суток или изменение дозы пероральных
гипогликемических препаратов.
Перевод с введения инсулина-изофана 1 раз в сутки на
препарат Инсулин гларгин
При
переводе пациентов с однократного в течение суток введения инсулина-изофана
на однократное в течение суток введение препарата Инсулин гларгин
начальные дозы инсулина обычно не изменяются (то есть применяется
количество ЕД препарата Инсулин гларгин в сутки равное количеству МЕ
инсулина-изофана в сутки).
Перевод с введения инсулина-изофана 2 раза в сутки на
препарат Инсулин гларгин
При
переводе пациентов с двукратного в течение суток введения инсулина-изофана
на однократное введение препарата Инсулин гларгин перед сном, с целью
снижения риска развития гипогликемии в ночное и раннее утреннее время,
начальная суточная доза препарата Инсулин гларгин обычно уменьшается на 20% (по
сравнению с суточной дозой инсулина-изофана), а затем она корректируется
в зависимости от реакции пациента.
Перевод с Инсулина гларгин 300 ЕД/м) на препарат Инсулин
гларгин 100 ЕД/мл
Инсулина
гларгин 300 ЕД/мл на препарат Инсулин гларгин 100 ЕД/мл не эквиваленты
по своим фармакокинетическим, фармакодинамическим характеристикам и
клиническим эффектам. В связи с этим, переход с Инсулина гларгин
300 ЕД/мл на препарат Инсулин гларгин 100 ЕД/мл и наоборот, требует
наблюдения врача, проведения тщательного метаболического контроля и индивидуальной
коррекции дозы препарата. С целью уменьшения риска развития гипогликемии
при переводе пациентов с однократного в течение суток введения препарата
Инсулина гларгина 300 ЕД/мл на однократное в течение суток введение
препарата Инсулин гларгин 100 ЕД/мл рекомендуемая начальная доза препарата
Инсулин гларгин 100 ЕД/мл должна быть уменьшена приблизительно на 20%.
В течение первых недель лечения это снижение дозы препарата Инсулин
гларгин 100 ЕД/мл может быть частично компенсировано за счет повышения
дозы прандиального инсулина. По окончании данного периода схема лечения
должна быть скорректирована в индивидуальном порядке.
При
переводе на другую схему лечения и в течение нескольких последующих недель
рекомендуется тщательный метаболический мониторинг (контроль концентрации
глюкозы в крови) под медицинским наблюдением, с коррекцией, при
необходимости, режима дозирования инсулина. Как и при применении других
аналогов человеческого инсулина, это особенно относится к пациентам,
которые вследствие наличия у них антител к человеческому инсулину
нуждаются в применении высоких доз человеческого инсулина. У таких
пациентов при применении инсулина гларгин может наблюдаться значительное
улучшение реакции на инсулин.
При
улучшении метаболического контроля и обусловленного этим повышения
чувствительности тканей к инсулину может возникнуть необходимость коррекции
режима дозирования инсулина.
Смешивание и разведение
Препарат
Инсулин гларгин нельзя смешивать с другими инсулинами. Смешивание может
изменить профиль действия во времени (соотношение время/действие) препарата
Инсулин гларгин, а также привести к выпадению осадка.
Препарат
Инсулин гларгин нельзя разводить. Разведение может привести к изменению
профиля действия препарата во времени.
Особые группы пациентов
Дети
Препарат
может применяться у детей старше 2-летнего возраста. Применение у детей
младше 2 лет не изучалось.
Пациенты пожилого возраста
У
пациентов пожилого возраста с сахарным диабетом, рекомендуется применение
умеренных начальных доз, медленное их увеличение и применение умеренных
поддерживающих доз. У пациентов пожилого возраста возможны трудности с распознаванием
развивающейся гипогликемии (см. раздел «Особые указания»).
Рекомендуется
тщательный мониторинг концентрации глюкозы в крови с индивидуальным подбором
дозы инсулина. У пациентов пожилого возраста прогрессивное ухудшение функции
почек может приводить к постоянному снижению потребности в инсулине.
Пациенты с почечной недостаточностью
Инсулин
гларгин можно применять у пациентов с почечной недостаточностью при этом
рекомендуется тщательный мониторинг концентрации глюкозы в крови с
индивидуальным подбором дозы. У пациентов с почечной недостаточностью
потребность в инсулине может уменьшаться вследствие замедления метаболизма
инсулина.
Пациенты с печеночной недостаточностью
Инсулин
гларгин можно применять у пациентов с печеночной недостаточностью при этом
рекомендуется тщательный мониторинг концентрации глюкозы в крови с
индивидуальным подбором дозы. У пациентов с печеночной недостаточностью
потребность в инсулине может уменьшаться вследствие снижения
глюконеогенеза и замедления метаболизма инсулина.
Способ применения
Препарат
Инсулин гларгин вводится в виде подкожных инъекций.
Препарат
Инсулин гларгин не предназначен для внутривенного введения.
Длительная
продолжительность действия Инсулина гларгин наблюдается только при его введении
в подкожно-жировую клетчатку. Внутривенное введение в обычной подкожной
дозе может вызвать тяжелую гипогликемию.
Препарат
Инсулин гларгин должен вводиться в подкожно-жировую клетчатку живота, плеч или
бедер. При каждой новой инъекции места инъекций должны чередоваться в пределах
одной из рекомендуемых областей для подкожного введения препарата.
Как
и в случае других типов инсулина, степень абсорбции, а, следовательно, начало и
продолжительность его действия, могут меняться под воздействием физической
нагрузки и других изменений в состоянии пациента.
Препарат
Инсулин гларгин — это прозрачный раствор, а не суспензия. Поэтому
ресуспендирование перед применением не требуется. При неисправности шприц-ручки
можно извлечь инсулин гларгин из картриджа в шприц (пригодный для инсулина
100 ЕД/мл) и ввести нужную дозу препарата. При этом шприц не должен
содержать остатков других лекарственных средств.
Нельзя
использовать иглы повторно. Перед каждой инъекцией следует присоединять новую
стерильную иглу. Повторное использование игл увеличивает риск их закупорки,
которая может приводить к введению меньшей дозы или к передозировке.
Использование новой стерильной иглы для каждой инъекции минимизирует риск ее
контаминации и инфицирования. Во избежание возможной передачи заболеваний,
передающихся через кровь, инсулиновые шприц-ручки не должны использоваться
более чем одним пациентом, даже при условии замены иглы. Перед каждой инъекцией
следует проверять этикетку на шприц-ручке и указать дату ее первого
применения.
Шприц-ручки, которые должны использоваться с картриджами
препарата Инсулин гларгин
Картриджи
с препаратом Инсулин гларгин могут использоваться со шприц-ручками ЭндоПен или
со шприц-ручками РОСИНСУЛИН КомфортПен.
Побочные действия
Указанные
ниже нежелательные реакции (НР) представлены по системам органов
(в соответствии с классификацией Медицинского словаря по
нормативно-правовой деятельности (MedDRA)) в соответствии со следующими
градациями частоты их возникновения: очень
часто (≥10%), часто
(≥1%; <10%), нечасто
(≥0,1%; <1%), редко
(≥0,01%; <0,1%), очень редко
(<0,01%), частота неизвестна
(определить частоту встречаемости НР по имеющимся данным не представляется
возможным).
Нарушения со стороны обмена веществ и питания
Очень часто:
гипогликемия.
Гипогликемия,
наиболее часто встречающаяся НР при инсулинотерапии, может возникнуть, если
доза инсулина оказывается слишком высокой по сравнению с потребностью в
нем.
Симптомы
развития гипогликемии обычно возникают внезапно. Однако часто психоневрологическим
нарушениям на фоне нейрогликопении (чувство усталости, необычная утомляемость
или слабость, снижение способности к концентрации внимания, сонливость,
зрительные расстройства, головная боль, тошнота, спутанность сознания или его
потеря, судорожный синдром) обычно предшествуют симптомы адренергической
контррегуляции (активации симпато-адреналовой системы в ответ
на гипогликемию): чувство голода, раздражительность, нервное возбуждение
или тремор, беспокойство, бледность кожных покровов, «холодный» пот,
тахикардия, выраженное сердцебиение (чем быстрее развивается гипогликемия и чем
она тяжелее, тем сильнее выражены симптомы адренергической контррегуляции).
Приступы
тяжелой гипогликемии, особенно повторяющиеся, могут приводить к поражению
нервной системы. Эпизоды длительной и выраженной гипогликемии могут угрожать
жизни пациентов, так как при нарастании гипогликемии возможен даже
смертельный исход.
Нарушения со стороны иммунной системы
Редко: аллергические
реакции.
Аллергические
реакции немедленного типа к инсулину развиваются редко. Подобные реакции
на введение инсулина (включая инсулин гларгин) или вспомогательные
вещества могут проявляться развитием генерализованных кожных реакций,
ангионевротического отека, бронхоспазма, снижения артериального давления или
шока и могут, таким образом, представлять угрозу жизни пациента.
Применение
инсулина может вызывать образование антител к нему. Образование антител,
перекрестно реагирующих с человеческим инсулином и инсулином гларгин,
наблюдается с одинаковой частотой при применении инсулина-изофан и
инсулина гларгин. В редких случаях, наличие таких антител к инсулину может
вызвать необходимость коррекции режима дозирования с целью устранения
тенденции к развитию гипо- или гипергликемии.
Нарушения со стороны нервной системы
Очень редко:
дисгевзия (нарушение или извращение вкусовых ощущений).
Нарушения со стороны органа зрения
Редко: нарушения
зрения (значимые изменения регуляции содержания глюкозы в крови могут
вызвать временные нарушения зрения вследствие изменения тургора тканей и
показателя преломления хрусталика глаза); ретинопатия (долгосрочная
нормализация содержания глюкозы в крови снижает риск прогрессирования
диабетической ретинопатии, однако инсулинотерапия, сопровождающаяся резкими
колебаниями концентраций глюкозы в крови, может сопровождаться временным
ухудшением течения диабетической ретинопатии).
У
пациентов с пролиферативной ретинопатией, особенно не получающих лечения
фотокоагуляцией, эпизоды тяжелой гипогликемии могут приводить к развитию
преходящей потери зрения.
Нарушения со стороны кожи и подкожных тканей
Часто: липодистрофия
(у 1–2% пациентов).
Как
и при лечении любыми другими препаратами инсулина, в месте инъекций может
развиваться липодистрофия, способная замедлить местную абсорбцию инсулина.
Нечасто: липоатрофия.
Постоянная
смена мест инъекций в пределах областей тела, рекомендуемых для подкожного
введения инсулина, может способствовать уменьшению выраженности этой реакции
или предотвратить ее развитие.
Нарушения со стороны скелетно-мышечной и соединительной
ткани
Очень редко:
миалгия.
Общие расстройства и нарушения в месте введения
Часто: реакции в месте
введения (3–4%) (покраснение, боль, зуд, крапивница, отек или воспаление).
Большинство
незначительных реакций в месте введения препаратов инсулина обычно разрешаются
в период времени от нескольких дней до нескольких недель.
Редко: задержка
натрия, отеки (особенно если интенсифицированная инсулинотерапия приводит
к улучшению ранее недостаточного метаболического контроля).
Профиль безопасности у пациентов младше 18 лет,
в целом, подобен профилю безопасности у пациентов старше 18 лет. У
пациентов младше 18 лет относительно чаще возникают реакции в месте
введения и кожные реакции (сыпь, крапивница).
Данные
по безопасности у пациентов младше 2 лет отсутствуют.
Взаимодействие
Реклама: ООО «ВЕДАНТА», ИНН 7714886235, erid 4CQwVszH9pUkKJ7jUDd
Реклама: ООО «РЛС-Библиомед» ИНН 7714758963
Реклама: ООО «ВЕДАНТА», ИНН 7714886235, erid 4CQwVszH9pUkKJ7jUDd
Реклама: ООО «РЛС-Библиомед» ИНН 7714758963
Фармакодинамическое взаимодействие
–
Пероральные
гипогликемические средства, ингибиторы ангиотензин превращающего фермента,
дизопирамид, фибраты, флуоксетин, ингибиторы моноаминоксидазы, пентоксифиллин,
пропоксифен, салицилаты и сульфаниламидные противомикробные средства — могут
усилить гипогликемическое действие инсулина и повысить предрасположенность
к развитию гипогликемии. Одновременный прием с инсулином гларгин
может потребовать коррекции дозы инсулина.
–
Глюкокортикостероиды,
даназол, диазоксид, диуретики, глюкагон, изониазид, эстрогены и гестагены
(например, входящие в состав гормональных контрацептивов), производные
фенотиазина, соматропин, симпатомиметики (например, эпинефрин (адреналин),
сальбутамол, тербуталин) и гормоны щитовидной железы, ингибиторы протеаз,
атипичные нейролептики (например, оланзапин или клозапин) — могут ослабить
гипогликемическое действие инсулина. Одновременный прием с инсулином гларгин
может потребовать коррекции дозы инсулина гларгин.
–
Бета-адреноблокаторы,
клонидин, соли лития или алкоголь — возможно, как усиление, так и ослабление
гипогликемического действия инсулина.
–
Пентамидин — при
сочетании с инсулином может вызывать гипогликемию, которая иногда сменяется
гипергликемией.
–
Препараты симпатолитического
действия, такие как бета-адреноблокаторы, клонидин, гуанетидин и резерпин —
могут уменьшаться или отсутствовать признаки адренергической контррегуляции
(активации симпатической нервной системы) при развитии гипогликемии.
Фармацевтическое взаимодействие:
–
При смешивании
препарата Инсулин гларгин с другими лекарственными веществами,
в том числе и с другими инсулинами, а также при разведении препарата
возможно образование осадка или изменение профиля действия препарата
во времени.
Передозировка
Передозировка
инсулина может приводить к тяжелой и иногда длительной гипогликемии, угрожающей
жизни пациента.
Лечение и меры по оказанию помощи
Эпизоды
умеренной гипогликемии обычно купируются путем приема внутрь легкоусвояемых
углеводов. Может возникнуть необходимость изменения схемы дозирования
препарата, режима питания или физической активности.
Эпизоды
более тяжелой гипогликемии, проявляющиеся комой, судорогами или
неврологическими расстройствами требуют внутримышечного или подкожного введения
глюкагона, а также внутривенного введения концентрированного раствора декстрозы
(глюкозы). Может потребоваться длительный прием углеводов и наблюдение
специалиста, так как после видимого клинического улучшения возможен рецидив
гипогликемии.
Особые указания
Препарат
Инсулин гларгин не является препаратом выбора для лечения диабетического
кетоацидоза. В таких случаях рекомендуется внутривенное введение инсулина
короткого действия.
В
связи с ограниченным опытом применения препарата Инсулин гларгин не было
возможности оценить его эффективность и безопасность при лечении пациентов
с нарушением функции печени или пациентов с почечной недостаточностью
средней или тяжелой степени.
У
пациентов с нарушением функции почек потребность в инсулине может уменьшиться
в связи с замедлением его элиминации. У пожилых пациентов
прогрессирующее ухудшение функции почек может привести к стойкому снижению
потребности в инсулине.
У
пациентов с тяжелой печеночной недостаточностью потребность в инсулине может
быть понижена в связи со снижением способности к глюконеогенезу и
замедлением биотрансформации инсулина.
В
случае недостаточного контроля концентрации глюкозы в крови, а также при
наличии тенденции к развитию гипо- или гипергликемии, прежде чем
приступать к коррекции режима дозирования следует проверить точность
выполнения предписанной схемы лечения, соблюдение указаний в отношении
мест введения препарата и правильность техники проведения подкожных инъекций,
а также учитывать все другие факторы, которые могут повлиять на концентрацию
глюкозы в крови.
Гипогликемия
Время
развития гипогликемии зависит от профиля действия применяемых препаратов
инсулина и может, таким образом, изменяться при смене схемы лечения. Вследствие
увеличения времени поступления в организм инсулина длительного действия при
применении препарата Инсулин гларгин, следует ожидать меньшей вероятности
развития ночной гипогликемии, тогда как в ранние утренние часы эта вероятность
развития гипогликемии выше. При возникновении гипогликемии у пациентов,
получающих лечение препаратом Инсулин гларгин, следует учитывать возможность
замедления выхода из состояния гипогликемии в связи с пролонгированным
действием инсулина гларгин.
Пациентам,
у которых эпизоды гипогликемии могут иметь особое клиническое значение, таким как
пациенты с выраженным стенозом коронарных артерий или сосудов головного мозга
(риск развития кардиальных и церебральных осложнений гипогликемии), а также
пациентам с пролиферативной ретинопатией, особенно если им не проводилось
лечение фотокоагуляцией (риск преходящей потери зрения вследствие
гипогликемии), следует соблюдать особую осторожность и интенсифицировать
мониторинг концентрации глюкозы в крови.
Пациенты
должны быть предупреждены о состояниях, при которых симптомы-предвестники
гипогликемии могут изменяться, становиться менее выраженными или отсутствовать:
–
при заметном
улучшении регуляции концентрации глюкозы в крови;
–
при постепенном
развитии гипогликемии;
–
у пациентов
пожилого возраста;
–
при переводе
пациента с инсулина животного происхождения на человеческий инсулин;
–
при вегетативной
нейропатии;
–
при длительном
анамнезе сахарного диабета;
–
при наличии у
пациентов психических расстройств;
–
при
сопутствующем лечении другими лекарственными средствами (см. раздел
«Взаимодействие с другими лекарственными средствами»).
Такие
ситуации могут приводить к развитию тяжелой гипогликемии (с возможной потерей
сознания) до того, как пациент осознает, что у него развивается
гипогликемия.
В
случае если отмечаются нормальные или сниженные показатели гликированного гемоглобина,
необходимо учитывать возможность развития повторяющихся нераспознанных эпизодов
гипогликемии (особенно в ночное время).
Соблюдение
пациентами режима дозирования и режима питания, правильное введение инсулина и
знание симптомов-предвестников гипогликемии способствуют существенному снижению
риска развития гипогликемии. Факторы, повышающие склонность к гипогликемии,
при наличии которых требуется особенно тщательное наблюдение и может быть
необходима коррекция дозы инсулина:
–
смена места
введения инсулина;
–
повышение
чувствительности к инсулину (например, при устранении стрессовых факторов);
–
непривычная,
повышенная или длительная физическая активность;
–
интеркуррентные
заболевания, сопровождающиеся рвотой, диареей;
–
нарушение диеты
и режима питания;
–
пропуск приема
пищи;
–
потребление
алкоголя (этанола);
–
некоторые
некомпенсированные эндокринные нарушения (например, гипотиреоз, недостаточность
аденогипофиза или коры надпочечников);
–
сопутствующее
лечение некоторыми другими лекарственными средствами (см. раздел
«Взаимодействие с другими лекарственными средствами»).
Интеркуррентные заболевания
При
интеркуррентных заболеваниях требуется более интенсивный контроль концентрации
глюкозы в крови. Во многих случаях показано проведение анализа на наличие
кетоновых тел в моче, также часто требуется коррекция режима дозирования
инсулина. Потребность в инсулине нередко возрастает. Пациенты с сахарным
диабетом 1 типа должны продолжать регулярное потребление, по крайней мере,
небольшого количества углеводов, даже если они способны потреблять пищу лишь
в малых объемах или вообще не могут есть или если у них имеется рвота
и т. п., и они никогда не должны совсем прекращать введение инсулина.
Рекомендации по обращению с препаратом
При
хранении препарата Инсулин гларгин в холодильнике следует следить за тем, чтобы
контейнеры непосредственно не соприкасались с морозильным отсеком или
замороженными упаковками.
Влияние на способность управлять
транспортными средствами, механизмами
Способность
пациентов к концентрации внимания и быстрота их психомоторных реакций могут
нарушаться в результате развития таких состояний, как гипогликемия,
гипергликемия, нарушения зрения. Это может представлять риск в ситуациях, когда
указанные способности особенно важны (например, управление автомобилем или
эксплуатация других механизмов). Пациентам рекомендуется соблюдать меры
предосторожности во избежание развития гипогликемии при управлении
транспортными средствами. Это особенно важно для тех пациентов, у которых слабо
выражены или отсутствуют симптомы, являющиеся предвестниками развивающейся
гипогликемии, или для пациентов с часто возникающими случаями гипогликемии.
Такие обстоятельства следует учитывать при рекомендациях по вождению
автомобиля.
Форма выпуска
Раствор
для подкожного введения, 100 ЕД/мл.
При производстве на заводе Ган энд Ли Фармасьютикалс,
Китай:
По
3 мл препарата в картридж из прозрачного, бесцветного стекла (тип I).
Картридж укупорен с одной стороны бромбутиловой пробкой и обжат
алюминиевым колпачком, с другой стороны — бромбутиловым плунжером.
По
1 или 5 картриджей с картонным фиксатором или в контурной ячейковой упаковке
из ПВХ пленки и фольги алюминиевой вместе с инструкцией по медицинскому
применению в картонной пачке.
При упаковке картриджей, произведенных на Ган энд Ли Фармасьютикалс
во вторичную упаковку на ООО «Завод Медсинтез»:
По
1 или 5 картриджей с картонным фиксатором или в контурной ячейковой упаковке
из ПВХ пленки и фольги алюминиевой вместе с инструкцией по медицинскому
применению или по 1 или 5 шприц-ручек одноразового применения РОСИНСУЛИН
КомфортПен или ЭндоПен® 1 с вмонтированными картриджами вместе
с инструкцией по медицинскому применению и инструкцией по использованию
шприц-ручки в картонной пачке.
При производстве на заводе ООО «Завод Медсинтез»:
По
3 мл препарата в картридж из стекла I гидролитического класса с
плунжером резиновым для инсулиновых шприцев или в картридж, укупоренный
обкатанными колпачками алюминиевыми с резиновыми прокладками.
По
1 или 5 картриджей с картонным фиксатором или в контурной ячейковой упаковке
из ПВХ пленки и фольги алюминиевой вместе с инструкцией по медицинскому
применению или по 1 или 5 шприц-ручек одноразового применения РОСИНСУЛИН
КомфортПен или ЭндоПен® 1 с вмонтированными картриджами вместе
с инструкцией по медицинскому применению и инструкцией
по использованию шприц-ручки в картонной пачке.
При производстве на заводе АО «Фармасинтез-Норд»:
По
3 мл препарата в картридж из бесцветного прозрачного стекла
1 гидролитического класса I типа, снабженный плунжером резиновым и
комбинированным колпачком (combisil), состоящим из диска резинового и
колпачка алюминиевого. На каждый картридж наклеивают самоклеящуюся этикетку
из бумаги этикеточной или писчей, или из полимерных материалов.
По
1 или 5 картриджей в блистер из пленки поливинилхлоридной и фольги алюминиевой
печатной лакированной. По 1 блистеру вместе с инструкцией по медицинскому
применению или по 1 или 5 шприц-ручек одноразового применения ЭндоПен® 1
с вмонтированными картриджами вместе с инструкцией по медицинскому
применению и инструкцией по использованию шприц-ручки в картонной пачке.
Условия отпуска из аптек
Условия хранения
Картриджи:
Хранить
при температуре от 2 до 8 °С. Не замораживать.
После
начала использования картридж хранить при температуре не выше 25 °С
в течение 4 недель.
Шприц-ручки:
Хранить
при температуре от 2 до 8 °С. Не замораживать.
После
начала использования предварительно заполненные шприц-ручки можно применять
в течение 4 недель, храня при температуре не выше 25 °С.
Хранить
в недоступном для детей месте.
Срок годности
2
года
Не
применять по истечении срока годности.
Дата обновления: 30.08.2023
Аналоги (синонимы) препарата Инсулин гларгин
Актрапид® НМ
МНН: Инсулин человеческий короткого действия
Производитель: Ново Нордиск А/С
Анатомо-терапевтическо-химическая классификация: Insulin (human)
Номер регистрации в РК:
№ РК-ЛС-5№003379
Информация о регистрации в РК:
29.01.2016 — 29.01.2021
Информация о реестрах и регистрах
Информация по ценам и ограничения
Предельная цена закупа в РК:
1 172.88 KZT
- Скачать инструкцию медикамента
Торговое название
Актрапид® НМ
Международное непатентованное название
Инсулин человеческий
Лекарственная форма
Раствор для инъекций 100 МЕ/мл 10 мл
Состав
1 мл раствора содержит
активное вещество — инсулин человеческий генно-инженерный 100 МЕ (3,5 мг),
вспомогательные вещества: цинк (в виде цинка хлорида), глицерол, метакрезол, натрия гидроксид, кислота хлороводородная, вода для инъекций.
Описание
Прозрачный, бесцветный раствор.
Фармакотерапевтическая группа
Средства для лечения сахарного диабета. Инсулины.
Инсулины и аналоги быстрого действия. Инсулин (человеческий).
Код АТХ A10AB0l
Фармакологические свойства
Фармакокинетика
Всасывание
Полнота всасывания и начало эффекта инсулина зависит от способа введения (подкожно, внутримышечно), места введения (живот, бедро, ягодицы), дозы (объема вводимого инсулина),
Максимальная концентрация (Cmax) инсулина в плазме достигается в течение 1,5-2,5 часов после подкожного введения.
Распределение
Выраженного связывания с белками плазмы не отмечается, иногда выявляются только циркулирующие антитела к инсулину.
Метаболизм
Человеческий инсулин расщепляется под действием инсулиновой протеазы или инсулин-расщепляющих ферментов, а также, возможно, под действием протеин-дисульфид-изомеразы. Предполагается, что в молекуле человеческого инсулина имеется нескольких участков расщепления (гидролиза); однако ни один из метаболитов, образовавшихся вследствие расщепления, не является активным.
Выведение
Период полувыведения (T½) определяется по скорости всасывания из подкожных тканей. Таким образом, T½ скорее является мерой всасывания, а не собственно мерой выведения инсулина из плазмы (T½ инсулина из кровотока равен всего нескольким минутам). Исследования показали, что T½ составляет около 2-5 часов.
Фармакокинетический профиль препарата Актрапид® НМ изучали на немногочисленной группе детей с сахарным диабетом (18 человек) в возрасте 6-12 лет, а также подростков (в возрасте 13-17 лет). Хотя полученные данные считаются ограниченными, но они все же показали, что фармакокинетический профиль препарата Актрапид® НМ у детей и подростков сходен с таковым у взрослых. Вместе с тем, были выявлены различия между разными возрастными группами по такому показателю как Cmax, что еще раз подчеркивает необходимость индивидуального подбора дозы.
Фармакодинамика
Актрапид® НМ — препарат инсулина короткого действия, произведенный методом биотехнологии рекомбинантной ДНК с использованием штамма Saccharomyces cerevisiae. Взаимодействует со специфическим рецептором внешней цитоплазматической мембраны клеток и образует инсулин-рецепторный комплекс. Через активацию биосинтеза циклической аденозинмонофосфата (цАМФ) (в жировых клетках и клетках печени) или, непосредственно проникая в клетку (мышцы), инсулин-рецепторный комплекс стимулирует внутриклеточные процессы, в т.ч. синтез ряда ключевых ферментов (гексокиназа, пируваткиназа, гликогенсинтетаза и др.). Снижение содержания глюкозы в крови обусловлено повышением ее внутриклеточного транспорта, усилением поглощения и усвоения тканями, стимуляцией липогенеза, гликогеногенеза, синтеза белка, снижением скорости продукции глюкозы печенью и др.
Продолжительность действия препаратов инсулина в основном обусловлена скоростью всасывания, которая зависит от нескольких факторов (например, от дозы, способа и места введения и типа диабета). Поэтому профиль действия инсулина подвержен значительным колебаниям, как у различных людей, так и у одного и того же человека. Действие препарата Актрапид® НМ начинается в течение получаса после введения, а максимальный эффект проявляется в течение 1,5-3,5 часов, при этом продолжительность действия составляет около 7-8 часов.
Показания к применению
— лечение сахарного диабета
Способ применения и дозы
Препарат предназначен для подкожного и внутривенного введения. Внутримышечные инъекции также возможны, но только по назначению врача.
Доза препарата подбирается индивидуально, с учетом потребностей пациента. Обычно потребность в инсулине составляет от 0,3 до 1 МЕ/кг/сутки. Суточная потребность в инсулине может быть выше у пациентов с инсулинорезистентностью (например, в период полового созревания, а также у пациентов с ожирением), и ниже – у пациентов с остаточной эндогенной продукцией инсулина.
Если у пациентов с сахарным диабетом достигается оптимальный контроль гликемии, то осложнения диабета у них, как правило, проявляются позднее. В связи с этим, слудет стремиться к оптимизации метаболического контроля, в частности, проводя тщательный мониторинг уровня глюкозы в крови.
Актрапид® НМ является инсулином короткого действия и может использоваться в комбинации с инсулинами пролонгированного действия.
Препарат вводится за 30 минут до приема пищи или легкой закуски, содержащей углеводы.
Актрапид® НМ обычно вводят подкожно, в область передней брюшной стенки. Если это удобно, то инъекции можно делать также в область бедра, в ягодичную область или в область дельтовидной мышцы плеча. При введении препарата в область передней брюшной стенки достигается более быстрое всасывание, чем при введении в другие области. Выполнение инъекции складку кожи уменьшает риск попадания в мышцу.
Необходимо менять места инъекций в пределах анатомической области, чтобы уменьшить риск развития липодистрофий.
Внутримышечные инъекции также возможны, но только по назначению врача.
Актрапид® НМ также возможно вводить внутривенно и такие процедуры может производить только медицинский работник.
Актрапид® НМ во флаконах может использовать только вместе с инсулиновыми шприцами, на которые нанесена шкала, позволяющая отмерять дозу инсулина в единицах действия.
Коррекция дозы
Коррекция дозы препарата может также потребоваться при наличии у пациента сопутствующих заболеваний почек, печени, нарушении функции надпочечников, гипофиза или щитовидной железы.
Необходимость в коррекции дозы также может возникнуть при изменении физической нагрузки или обычного режима питания пациента. Коррекция дозы может потребоваться при переводе пациента с одного вида инсулина на другой.
Инструкции по использованию Актрапид® НМ, которые необходимо дать пациенту.
Флаконы с препаратом Актрапид® НМ могут использоваться только вместе с инсулиновыми шприцами, на которые нанесена шкала, позволяющая отмерять дозу в единицах действия. Флаконы с препаратом Актрапид® НМ предназначены только для индивидуального использования.
Перед использованием Актрапид® НМ
-
Проверить этикетку, чтобы убедиться, что выбран правильный тип инсулина.
-
Произвести дезинфекцию каучуковой пробки с помощью ватного тампона.
Препарат Актрапид® НМ нельзя использовать в следующих случаях:
-
В инсулиновых насосах.
-
Пациентам необходимо объяснить, что если на новом, только что полученном из аптеки флаконе отсутствует защитная крышечка или она сидит неплотно – такой инсулин необходимо вернуть в аптеку.
-
Если начинается гипогликемия (низкий уровень сахара крови).
-
Если инсулин хранился неправильно, или если он был заморожен.
-
Если инсулин перестал быть прозрачным и бесцветным.
Техника инъекции
Если пациент использует только один тип инсулина
-
Наберите в шприц воздух в количестве, соответствующем нужной дозе инсулина.
-
Введите воздух во флакон с инсулином. Для этого иглой прокалывают каучуковую пробку и нажимают на поршень.
-
Переверните флакон со шприцем вверх дном.
-
Наберите нужную дозу инсулина в шприц.
-
Выньте иглу из флакона.
-
Удалите воздух из шприца.
-
Проверьте правильность набора дозы инсулина.
-
Сразу же сделайте инъекцию.
Если пациенту необходимо смешать Актрапид® НМ с инсулином длительного действия
-
Покатайте флакон с инсулином длительного действия («мутным») между ладонями до тех пор, пока инсулин не станет равномерно белым и мутным.
-
Наберите в шприц воздух в количестве, соответствующем дозе «мутного» инсулина. Введите воздух во флакон с «мутным» инсулином и выньте иглу из флакона.
-
Наберите в шприц воздух в количестве, соответствующем дозе препарата Актрапид® НМ («прозрачного»). Введите воздух во флакон с препаратом Актрапид® НМ.
-
Переверните флакон со шприцем («прозрачным») вверх дном и наберите нужную дозу препарата Актрапид® НМ. Выньте иглу и удалите из шприца воздух. Проверьте правильность выбранной дозы.
-
Введите иглу во флакон с «мутным» инсулином.
-
Переверните флакон со шприцем вверх дном.
-
Наберите нужную дозу «мутного» инсулина.
-
Удалите иглу из флакона.
-
Удалите из шприца воздух и проверьте правильность набранной дозы.
-
Сразу же делайте инъекцию набранной смеси инсулина короткого и длительного действия.
Всегда набирайте инсулины короткого и длительного действия в одной и той же последовательности, описанной выше.
Каждый раз меняйте место инъекции в пределах анатомической области. Это поможет уменьшить риск образования уплотнений и изъязвлений в месте инъекции. Лучшими местами для инъекций являются: передняя брюшная стенка, ягодицы, передняя поверхность бедра или плечо. Инсулин будет действовать быстрее, если он введен в область передней брюшной стенки.
Проинструктируйте пациента, как вводить инсулин
-
Двумя пальцами возьмите складку кожи, введите иглу в основание складки под углом около 45 градусов и введите под кожу инсулин.
-
После инъекции игла должна оставаться под кожей минимум 6 секунд, для того, чтобы убедиться, что инсулин введен полностью.
Побочные действия
Преимущественно дозозависимые и обусловлены фармакологическим действием инсулина.
Очень часто
— гипогликемия
Развивается в случаях, когда доза инсулина значительно превышает потребность в нем. Частота гипогликемии различна у разных популяций пациентов и при использовании различных режимов дозирования, поэтому указать точные значения частоты не представляется возможным и, в целом, не различалась у пациентов, получавших человеческий инсулин, и у пациентов, получавших инсулин аспарт.
При тяжелой гипогликемии могут отмечаться потеря сознания и/или судороги, может произойти временное или постоянное нарушение функции головного мозга и даже смерть.
Ниже приводятся значения частоты побочных реакций, выявленных в ходе клинических исследований, которые были расценены как связанные с применением препарата Актрапид® НМ. Частота определялась следующим образом: нечасто (>1/1000, <1/100); очень редко (>1/10000), включая изолированные спонтанные случаи.
Нечасто
— аллергические реакции, крапивница, кожная сыпь
Другими признаками генерализованной гиперчувствительности могут являться зуд, потливость, желудочно-кишечные расстройства, ангионевротический отек, затруднения дыхания, сердцебиение, снижение артериального давления. Реакции генерализованной гиперчувствительности (анафилактические реакции) являются потенциально опасными для жизни.
— нарушения рефракции
Нарушения рефракции могут возникать на начальном этапе инсулинотерапии. Как правило, эти симптомы носят обратимый характер.
— липодистрофия
Липодистрофия может развиваться в месте инъекции в результате несоблюдения инструкции по использованию Актрапид® НМ (правил смены места инъекции в пределах одной области).
— реакции в месте проведения инъекции
На фоне терапии инсулином могут возникать реакции в месте проведения инъекции (покраснение кожи, припухлость, зуд, болезненность, образование гематомы в месте проведения инъекции). Однако в большинстве случаев эти реакции носят преходящий характер и в процессе продолжения терапии исчезают.
— отеки
Отеки могут возникать на начальной стадии инсулинотерапии. Эти симптомы обычно носят временный характер.
— периферическая нейропатия
Если улучшение контроля уровня глюкозы в крови было достигнуто очень быстро, может развиться состояние, называемое «острая болезненная нейропатия», которое обычно обратимо.
— диабетическая ретинопатия
Если в течение длительного времени обеспечивается адекватный контроль гликемии, то риск прогрессирования диабетической ретинопатии снижается. Однако, интенсификация инсулинотерапии с резким улучшением контроля гликемии может приводить к временному усилению выраженности диабетической ретинопатии.
Противопоказания
— гипогликемия
— гиперчувствительность к человеческому инсулину или к какому-либо компоненту, входящему в состав данного препарата
Лекарственные взаимодействия
Имеется ряд лекарственных средств, которые влияют на потребность в инсулине.
Гипогликемическое действие инсулина усиливают пероральные гипогликемические препараты, ингибиторы моноаминооксидазы, ингибиторы ангиотензинпревращающего фермента, ингибиторы карбоангидразы, неселективные бета-адреноблокаторы, бромокриптин, сульфонамиды, анаболические стероиды, тетрациклины, клофибрат, кетоконазол, мебендазол, пиридоксин, теофиллин, циклофосфамид, фенфлурамин, препараты лития, салицилаты.
Гипогликемическое действие инсулина ослабляют пероральные контрацептивы, глюкокортикостероиды, тиреоидные гормоны, тиазидные диуретики, гепарин, трициклические антидепрессанты, симпатомиметики, гормон роста (соматропин), даназол, клонидин, блокаторы медленных кальциевых каналов, диазоксид, морфин, фенитоин, никотин.
Под влиянием резерпина и салицилатов возможно как ослабление, так и усиление действия препарата.
Бета-адреноблокаторы могут маскировать симптомы гипогликемии и затруднять восстановление после гипогликемии.
Октреотид/ланреотид может как повышать, так и снижать потребность организма в инсулине.
Алкоголь может усиливать или уменьшать гипогликемический эффект инсулина.
Одновременное применение препаратов группы тиазолидиндиона и препаратов инсулина
Сообщалось о случаях развития застойной сердечной недостаточности при лечении пациентов тиазолидиндионами в комбинации с препаратами инсулина, особенно при наличии у таких пациентов факторов риска развития застойной сердечной недостаточности. Следует учитывать данный факт при назначении пациентам комбинированной терапии тиазолидиндионами и препаратами инсулина. При назначении такой комбинированной терапии необходимо проводить медицинское обследование пациентов на предмет выявления у них признаков и симптомов застойной сердечной недостаточности, увеличения массы тела и наличия отеков. В случае ухудшения у пациентов симптоматики сердечной недостаточности, лечение тиазолидиндионами необходимо прекратить.
Несовместимость
Актрапид® НМ можно добавлять только к тем соединениям, с которыми он, как известно, совместим. Некоторые препараты (например, препараты, содержащие тиолы или сульфиты) при добавлении к раствору инсулина могут вызвать его деградацию.
Особые указания
Если пациенту предстоит путешествие со сменой часовых поясов, то ему следует проконсультироваться с врачом, поскольку ему придется изменить время введения инсулина и приема пищи.
Гипергликемия
При неправильно подобранной дозе или при отмене терапии может развиться гипергликемия, особенно при сахарном диабете 1 типа. Первые симптомы гипергликемии появляются постепенно, в течение нескольких часов или дней. К таким симптомам относятся тошнота, рвота, выраженная сонливость, чувство жажды, учащенное мочеиспускание, покраснение и сухость кожи, сухость во рту, потеря аппетита, а также появление запаха ацетона изо рта.
Если не проводить лечение, гипергликемия при сахарном диабете 1 типа может приводить к развитию опасного для жизни диабетического кетоацидоза.
Гипогликемия
Пропуск приема пищи или незапланированная интенсивная физическая нагрузка могут привести к гипогликемии.
В случаях значительного улучшения гликемического контроля, например, за счет интенсифицированной инсулинотерапии, могут изменяться типичные симптомы-предвестники гипогликемии, о чем пациенты должны быть предупреждены.
При сопутствующих заболеваниях, особенно при инфекциях и лихорадочных состояниях, потребность пациентов в инсулине обычно возрастает.
Если пациента переводят с одного вида инсулина на другой, то ранние симптомы предвестники гипогликемии могут изменяться или становиться менее выраженными, чем те, которые отмечались при введении предшествующего инсулина.
Перевод с других лекарственных препаратов инсулина
Перевод пациента на новый тип или торговую марку инсулина должен проводиться под строгим медицинским контролем. Изменения концентрации, торговой марки (производитель), типа, вида (животный, человеческий, аналог человеческого инсулина) инсулина и/или способа его производства (генно-инженерный по сравнению с инсулином животного происхождения) может послужить причиной изменения дозировки.
Пациентам, переведенным на препарат Актрапид® с других препаратов инсулина, может потребоваться увеличение количества ежедневных инъекций или изменение дозировки по сравнению с инсулином, который они использовали раньше. Если требуется корректировка дозы, то она может произойти при введении первой дозы или же в течение нескольких первых недель или месяцев.
Реакции в местах введения
Как и при введении других типов инсулина, могут возникать реакции в местах введения, включая боль, покраснение, зуд, сыпь, отек и воспаление.
Непрерывное чередование мест введения в пределах определенной области помогает уменьшить или предупредить появление этих реакций. Обычно реакции в месте введения исчезают в течение нескольких дней или недель. В редких случаях из-за реакций в местах введения может потребоваться прекратить введение препарата Актрапид®.
Комбинированное применение препарата Актрапид® с пиоглитазоном
Сообщалось о случаях развития застойной сердечной недостаточности при лечении пациентов пиоглитазоном в комбинации с препаратами инсулина, особенно при наличии у таких пациентов факторов риска развития застойной сердечной недостаточности. Следует учитывать данный факт при назначении пациентам комбинированной терапии пиоглитазоном и Актрапидом. При назначении такой комбинированной терапии необходимо проводить медицинские обследования пациентов на предмет выявления у них признаков и симптомов застойной сердечной недостаточности, увеличения массы тела и наличия отеков. В случае ухудшения у пациентов симптоматики сердечной недостаточности лечение пиоглитазоном необходимо прекратить.
Фармацевтические несовместимости
При добавлении препарата Актрапид® НМ в растворы для инфузий, количество инсулина, абсорбируемого инфузионной системой, непредсказуемо, поэтому использование Актрапид® НМ в ППИИ не разрешается.
В состав препарата Актрапид® НМ входит метакрезол, который может вызывать аллергические реакции.
Меры предосторожности при использовании
Для внутривенного введения применяются инфузионные системы, содержащие препарат Актрапид НМ 100 МЕ/мл, в концентрациях от 0,05 МЕ/мл до 1 МЕ/мл человеческого инсулина в инфузионных растворах, таких как 0,9% раствор хлорида натрия, 5% и 10% растворы декстрозы, включающие хлорид калия в концентрации 40 ммоль/л; в системе для внутривенного введения используются инфузионные мешки, изготовленные из полипропилена; эти растворы сохраняют стабильность в течение 24 часов при комнатной температуре.
Хотя эти растворы сохраняют стабильность в течение определенного времени, на начальном этапе отмечается абсорбция некоторого количества инсулина материалом, из которого изготовлен инфузионный мешок. В ходе проведения инфузии необходимо осуществлять контроль уровня глюкозы в крови.
Нельзя использовать препараты инсулина, если они были заморожены.
Нельзя использовать инсулин, если он перестал быть прозрачным и бесцветным.
Актрапид® НМ нельзя использовать в инсулиновых насосах для длительной подкожной инфузии инсулина.
Применение в период беременности и грудного вскармливания
Ограничений по лечению диабета инсулином в период беременности не имеется, поскольку инсулин не проникает через плацентарный барьер.
Гипогликемия и гипергликемия, которые наблюдаются при неадекватно контролируемой терапии сахарного диабета у беременных женщин, повышают риск развития врожденных пороков плода и его внутриутробную гибель.
Рекомендуется усиленный контроль при лечении беременных женщин, больных диабетом, на протяжении всего периода беременности, а также женщинам, которые планируют беременность.
Потребность в инсулине обычно снижается в первом триместре беременности и постепенно увеличивается во втором и третьем триместрах.
После родов потребность в инсулине, как правило, быстро возвращается к уровню, который отмечался до беременности.
Ограничений по лечению диабета инсулином в период грудного вскармливания также не имеется, поскольку лечение кормящей матери не представляет риска для ребенка. Однако, может потребоваться корректировка режима дозирования препарата Актрапид® НМ и/или диеты.
Особенности влияния лекарственного средства на способность к управлению автомобилем и работе с потенциально опасными механизмами
Способность пациентов к концентрации внимания и скорость реакции могут нарушаться во время гипогликемии и гипергликемии, что может представлять опасность в тех ситуациях, когда эти способности особенно необходимы (например, при управлении автомобилем или работе с машинами и механизмами). Пациентам необходимо рекомендовать предпринимать меры для предупреждения развития гипогликемии при вождении автомобиля и работе с механизмами. Это особенно важно для пациентов с отсутствием или снижением выраженности симптомов-предвестников развивающейся гипогликемии или страдающих частыми эпизодами гипогликемии. В этих случаях следует рассмотреть целесообразность управления автомобилем и выполнения подобных работ.
Передозировка
Определенной дозы, необходимой для передозировки инсулина, не установлено, однако гипогликемия может развиваться постепенно, если вводятся слишком высокие дозы инсулина по отношению к потребности пациента.
— легкую гипогликемию пациент может устранить сам, приняв внутрь глюкозу или сахаросодержащие продукты питания. Поэтому, больным сахарным диабетом рекомендуется постоянно носить с собой таблетки глюкозы, сахар, сладости, печенье или напитки, содержащие сахар или глюкозу.
— в случае тяжелой гипогликемии, когда пациент находится без сознания, следует ввести от 0,5 мг до 1 мг глюкагона внутримышечно или подкожно (может вводить обученный человек), либо внутривенно раствор глюкозы (может вводить только медицинский работник). Также необходимо внутривенно ввести глюкозу в случае, если через 10-15 мин после введения глюкагона пациент не приходит в сознание. После восстановления сознания пациенту рекомендуется принять богатую углеводами пищу для предотвращения повторного развития гипогликемии.
Форма выпуска
По 10 мл препарата во флаконы из стекла 1 гидролитического класса, укупоренные дисками каучуковыми, закатанные алюминиевым колпачком. 1 флакон вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Условия хранения
Хранить при температуре 2°C — 8С (в холодильнике), но не рядом с морозильной камерой. Не замораживать.
После первого вскрытия: использовать в течение 6 недель при хранении при температуре не выше 30°С. Не хранить в холодильнике.
Хранить флакон в картонной пачке для защиты от света.
Предохранять от воздействия избыточного тепла и света.
Хранить в недоступном для детей месте!
Срок хранения
30 месяцев
Не использовать инсулин после истечения срока годности, указанного на упаковке.
Условия отпуска из аптек
По рецепту
Производитель
Ново Нордиск А/С, Дания
Владелец регистрационного удостоверения
Ново Нордиск А/С, Дания
Упаковщик
Ново Нордиск А/С, Дания
Адрес организации на территории Республики Казахстан, принимающей претензии (предложения) по качеству лекарственных средств от потребителей и ответственной за пострегистрационное наблюдение за безопасностью лекарственного средства
Представительство компании Ново Нордиск А/С в Республике Казахстан
Адрес: 050010, г. Алматы, Бизнес Центр «Кен Дала», проспект Достык, д. 38, Блок Б, Южная сторона, 8-ой этаж.
Номер телефона: +7 (727) 330 77 88
Номер факса: +7 (727) 261 08 04
Адрес электронной почты: roa-td@novonordisk.com
Актрапид®, НовоФайн® и НовоТвист® — зарегистрированные торговые марки, принадлежащие компании Ново Нордиск A/С, Дания
© 2015
Ново Нордиск А/С
| 385178561477976284_ru.doc | 112 кб |
| 152542851477977532_kz.doc | 122 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники
Инсулин лизпро — инструкция по применению
Синонимы, аналоги
Статьи
Регистрационный номер:
ЛП-004572
Торговое наименование препарата:
Инсулин лизпро
Международное непатентованное наименование:
инсулин лизпро
Лекарственная форма:
раствор для внутривенного и подкожного введения
Состав:
1,0 мл раствора для внутривенного и подкожного введения содержит:
действующее вещество: инсулин лизпро 100 ME (3,47 мг);
вспомогательные вещества: цинка оксид 25 мкг, натрия фосфат двузамещенный 1,88 мг, глицерол 16 мг, метакрезол 3,15 мг, хлористоводородная кислота до pH 7,0-7,8; натрия гидроксид до pH 7,0-7,8; вода для инъекций до 1,0 мл.
Описание:
Прозрачный бесцветный раствор.
Фармакотерапевтическая группа:
гипогликемическое средство, инсулин короткого действия.
Код АТХ:
А10АВ04
Фармакологические свойства
Инсулин лизпро является ДНК-рекомбинантным аналогом человеческого инсулина. Он отличается от человеческого инсулина обратной последовательностью аминокислот в положениях 28 и 29 В-цепи инсулина.
Фармакодинамика
Основным действием инсулина лизпро является регуляция метаболизма глюкозы. Кроме того, он обладает анаболическим и антикатаболическим действием на различные ткани организма. В мышечной ткани происходит увеличение содержания гликогена, жирных кислот, глицерола, усиление синтеза белка и увеличение потребления аминокислот, но при этом происходит снижение гликогенолиза. глюконеогенеза, кетогенеза. липолиза, катаболизма белков и высвобождения аминокислот.
Показано, что инсулин лизпро эквимолярен человеческому инсулину, но его действие наступает более быстро и продолжается более короткий период времени.
Инсулин лизпро характеризуется быстрым началом действия (около 15 минут), так как обладает высокой скоростью всасывания, и это позволяет вводить его непосредственно перед приемом пищи (за 0-15 минут до еды) в отличие от обычного инсулина короткого действия. Инсулин лизпро быстро оказывает свое действие и обладает более короткой продолжительностью действия (от 2 до 5 часов) но сравнению с обычным человеческим инсулином.
У пациентов с сахарным диабетом 1 и 2 типа гипергликемия, возникающая после приема пищи, при применении инсулина лизпро снижается более значительно по сравнению с растворимым человеческим инсулином.
Как и для всех препаратов инсулина, продолжительность действия инсулина лизпро может варьировать у различных пациентов или в разные периоды времени у одного и того же пациента и зависит от дозы, места инъекции, кровоснабжения, температуры тела и физической активности.
Фармакодинамическая характеристика инсулина лизпро у детей и подростков аналогична той, которая наблюдается у взрослых.
Применение инсулина лизпро у пациентов с сахарным диабетом 1 и 2 типа сопровождается снижением частоты эпизодов ночной гипогликемии по сравнению с растворимым человеческим инсулином. Глюкодинамический ответ на инсулин лизпро не зависит от функции почек или печени.
Фармакокинетика
После подкожного введения инсулин лизпро быстро всасывается и достигает максимальной концентрации в плазме крови через 30-70 минут.
При подкожном введении период полувыведения инсулина лизпро составляет около 1 часа.
У пациентов с почечной недостаточностью отмечается более высокая скорость всасывания инсулина лизпро по сравнению с растворимым человеческим инсулином. У пациентов с сахарным диабетом 2 типа фармакокинетические различия между инсулином лизпро и растворимым человеческим инсулином не зависят от функции почек.
У пациентов с печеночной недостаточностью отмечается более высокая скорость всасывания и более быстрое выведение инсулина лизпро по сравнению с растворимым человеческим инсулином.
Показания к применению
Сахарный диабет у взрослых и детей, требующий проведения инсулинотерапии для поддержания нормального уровня глюкозы в крови.
Противопоказания
- Повышенная чувствительность к инсулину лизпро или к любому вспомогательному веществу препарата;
- Гипогликемия.
Применение при беременности и в период трудного вскармливания
Беременность
Многочисленные данные о применении инсулина лизпро при беременности указывают на отсутствие нежелательного воздействия препарата на беременность или состояние плода и новорожденного.
В период беременности основным является поддержание хорошего гликемического контроля у пациенток с сахарным диабетом, получающих лечение инсулином. Потребность в инсулине обычно снижается во время I триместра и увеличивается во время II и III триместров. Во время родов и непосредственно после них потребность в инсулине может резко снизиться. Пациентки с сахарным диабетом должны проконсультироваться с врачом в случае наступления или планирования беременности. В случае беременности у пациенток с сахарным диабетом основным является тщательный контроль концентрации глюкозы в крови, а также общего состояния здоровья.
Период грудного вскармливания
Пациенткам в период грудного вскармливания может потребоваться коррекция режима дозирования инсулина, диеты или того и другого.
Способ применения и дозы
Доза препарата Инсулин лизпро определяется врачом индивидуально, в зависимости от концентрации глюкозы в крови. Режим введения инсулина индивидуальный.
Препарат Инсулин лизпро можно вводить незадолго до приема пищи (за 0-15 минут до еды). При необходимости препарат Инсулин лизпро можно вводить вскоре после приема пищи.
Температура вводимого препарата должна соответствовать комнатной.
Препарат Инсулин лизпро следует вводить в виде подкожных инъекций или продленного подкожного введения с помощью инсулиновой помпы. При необходимости (кетоацидоз, острые заболевания, период между операциями или постоперационный период) препарат Инсулин лизпро можно вводить внутривенно.
Подкожно следует вводить в область плеча, бедра, ягодицы или живота. Места инъекций следует чередовать таким образом, чтобы одно и то же место использовать не чаще примерно 1 раза в месяц. При подкожном введении препарата Инсулин лизпро необходимо проявлять осторожность, во избежание попадания препарата в кровеносный сосуд. После инъекции не следует массировать место инъекции. Пациент должен быть обучен правильной технике проведения инъекции.
Инструкция по введению препарата Инсулин лизпро
а) Подготовка к введению
Раствор препарата Инсулин лизпро должен быть прозрачным и бесцветным. Не применяют раствор препарата Инсулин лизпро, если он оказывается мутным, загустевшим, слабо окрашенным или если визуально обнаруживаются твердые частицы.
При установке картриджа в шприц-ручку, прикреплении иглы и проведении инъекции инсулина необходимо выполнять инструкции производителя, которые прилагаются к каждой шприц-ручке. Картриджи с препаратом Инсулин лизпро могут использоваться со шприц-ручками ЭндоПен производства «Бейджинг Ганган Технолоджи Ко., Лтд.», Китай. Картриджи нельзя использовать с другими шприц-ручками для многократного использования, так как точность дозирования препарата была установлена только для указанных выше шприц-ручек.
б) Введение дозы
1. Вымойте руки.
2. Выберите место для инъекции.
3. Подготовьте кожу в месте инъекции в соответствии с рекомендациями врача.
4. Снимите с иглы наружный защитный колпачок.
5. Зафиксируйте кожу.
6. Введите иглу подкожно и выполните инъекцию в соответствии с инструкцией по использованию шприц-ручки.
7. Извлеките иглу и осторожно прижмите место инъекции ватным тампоном в течение нескольких секунд. Не растирайте место инъекции.
8. Пользуясь наружным защитным колпачком иглы, отверните иглу и утилизируйте ее.
9. Наденьте колпачок на шприц-ручку.
в) Внутривенное введение инсулина
Внутривенные инъекции препарата Инсулин лизпро необходимо проводить в соответствии с обычной клинической практикой внутривенных инъекций, например, внутривенное болюсное введение или с использованием системы для инфузий. При этом требуется часто контролировать концентрацию глюкозы в крови.
Системы для инфузии с концентрациями от 0,1 МЕ/мл и до 1,0 МЕ/мл инсулина лизпро в 0,9% растворе натрия хлорида или 5% растворе декстрозы стабильны при комнатной температуре в течение 48 ч.
г) Подкожное введение инсулина с помощью инсулиновой помпы
Для введения препарата Инсулин лизпро можно использовать помпы – системы для непрерывного подкожного введения инсулина с маркировкой СЕ. Перед введением инсулина лизпро следует убедиться в пригодности конкретной помпы. Необходимо строго следовать инструкции, прилагаемой к помпе. Используйте подходящий резервуар и катетер для помпы. Набор для введения инсулина следует менять в соответствии с инструкцией, поставляемой вместе с данным набором. В случае гипогликемического эпизода, проведение введения прекращают до разрешения эпизода. Если отмечаются очень низкая концентрация глюкозы в крови, то об этом необходимо сообщить врачу и предусмотреть уменьшение или прекращение введения инсулина. Неисправность помпы или засорение системы для введения может привести к быстрому подъему концентрации глюкозы. В случае подозрения на нарушение подачи инсулина необходимо следовать инструкции и при необходимости проинформировать врача.
При применении помпы препарат Инсулин лизпро не следует смешивать с другими инсулинами.
Побочные действия
Гипогликемия является наиболее частым нежелательным побочным эффектом при лечении инсулином пациентов с сахарным диабетом. Тяжелая гипогликемия может привести к потере сознания (гипогликемическая кома) и. в исключительных случаях, к смерти.
У пациентов могут наблюдаться местные аллергические реакции в виде покраснения, отека или зуда в месте инъекции. Обычно данные симптомы исчезают в течение нескольких дней или недель. Более редко возникают генерализованные аллергические реакции, при которых могут возникать кожный зуд по всему телу, крапивница, ангионевротический отек, лихорадка, одышка, снижение артериального давления, тахикардия. повышенное потоотделение. Тяжелые случаи генерализованных аллергических реакций могут быть угрожающими для жизни.
В месте инъекции может развиться липодистрофия.
Спонтанные сообщения:
Были отмечены случаи развития отеков, которые развивались главным образом после быстрой нормализации концентрации глюкозы крови на фоне интенсивной терапии при исходно неудовлетворительном гликемическим контроле (см. раздел «Особые указания»).
Передозировка
Симптомы: передозировка сопровождается развитием симптомов гипогликемии: вялость, повышенное потоотделение, чувство голода, тремор, тахикардия, головная боль, головокружение, рвота, спутанность сознания.
Лечение: легкие гипогликемические эпизоды купируются приемом внутрь глюкозы или другого сахара, или продуктами, содержащими сахар (рекомендуется всегда иметь с собой не менее 20 г глюкозы).
Коррекцию умеренно тяжелой гипогликемии можно проводить с помощью внутримышечного или подкожного введения глюкагона с последующим приемом внутрь углеводов после стабилизации состояния пациента. Пациентам, которые не реагируют на глюкагон, внутривенно вводят раствор декстрозы (глюкозы).
Если пациент находится в коматозном состоянии, то глюкагон следует вводить внутримышечно или подкожно. В случае отсутствия глюкагона или если нет реакции на его введение, необходимо внутривенно ввести раствор декстрозы. Сразу же после восстановления сознания пациенту необходимо дать пищу, богатую углеводами.
Может потребоваться дальнейший поддерживающий прием углеводов и наблюдение за пациентом, так как возможно возникновение рецидива гипогликемии.
О перенесенной гипогликемии необходимо информировать лечащего врача.
Взаимодействие с другими лекарственными средствами
Выраженность гипогликемического действия снижается при совместном применении со следующими лекарственными препаратами: пероральные контрацептивы, глюкокортикостероиды, йодсодержащие гормоны щитовидной железы, даназол, β2-адреномиметики (например, ритодрин, сальбутамол, тербуталин), трициклические антидепрессанты, тиазидные диуретики, хлорпротиксен, диазоксид, изониазид, лития карбонат, никотиновая кислота, производные фенотиазина.
Выраженность гипогликемического действия увеличивается при совместном применении со следующими лекарственными препаратами: бета-адреноблокаторы, этанол и этанолсодержащие препараты, анаболические стероиды, фенфлурамин, гуанетидин, тетрациклины, пероральные гипогликемические препараты, салицилаты (например, ацетилсалициловая кислота), сульфаниламидные антибиотики, некоторые антидепрессанты (ингибиторы моноаминооксидазы), ингибиторы ангиотензинпревращающих ферментов (каптоприл, эналаприл), октреотид, антагонисты рецепторов ангиотензина II.
При необходимости применения других лекарственных препаратов в дополнение к инсулину следует проконсультироваться с врачом (см. раздел «Особые указания»).
Особые указания
Перевод пациента на другой тип или препарат инсулина должен проводиться под строгим медицинским наблюдением. Изменение активности, торговой марки (производителя), типа (Регуляр, НПХ и т.д.), видовой принадлежности (животный, человеческий, аналог человеческого инсулина) и/или метода производства (ДНК-рекомбинантный инсулин или инсулин животного происхождения) может привести к необходимости изменения дозы.
У пациентов с гипогликемическими реакциями после перевода с инсулина животного происхождения на человеческий инсулин, ранние симптомы гипогликемии могут быть менее выраженными или отличаться от тех, которые они испытывали при лечении их предыдущим инсулином. Необходимо учитывать, что следствием фармакодинамики аналогов человеческого инсулина быстрого действия является то, что она может развиться после инъекции аналога человеческого инсулина быстрого действия раньше, чем в случае применения растворимого человеческого инсулина.
Для пациентов, получающих короткодействующий и базальный инсулины, необходимо подобрать дозу обоих инсулинов, чтобы добиться оптимальной концентрации глюкозы в крови в течение суток, особенно ночью или натощак.
Не скорректированные гипогликемические или гипергликемические реакции могут вызвать потерю сознания, кому или смерть.
Симптомы-предвестники гипогликемии могут измениться или быть менее выраженными при длительном течении сахарного диабета, диабетической нейропатии или применении таких препаратов, как бета-адреноблокаторы.
Применение в неадекватных дозах или прекращение лечения, особенно у пациентов с сахарным диабетом 1 типа, может привести к гипергликемии и диабетическому кетоацидозу, – состояниям, потенциально угрожающим жизни пациента.
Потребность в инсулине может снижаться у пациентов с почечной недостаточностью, а также у пациентов с печеночной недостаточностью в результате снижения процессов глюконеогенеза и метаболизма инсулина. Однако, у пациентов с хронической печеночной недостаточностью повышенная резистентность к инсулину может привести к увеличению потребности в инсулине.
Потребность в инсулине может увеличиваться при некоторых заболеваниях, или эмоциональном напряжении.
Коррекция дозы может также потребоваться при увеличении пациентами физической нагрузки или при изменении обычной диеты. Физическая нагрузка может привести к повышению риска развития гипогликемии.
При применении препаратов инсулина в комбинации с препаратами группы тиазолидиндиона повышается риск развития отеков и хронической сердечной недостаточности, особенно у пациентов с заболеваниями сердечно-сосудистой системы и наличием факторов риска хронической сердечной недостаточности.
Применение препарата Инсулин лизпро у детей вместо растворимого человеческого инсулина предпочтительно в тех случаях, когда необходимо быстрое начало действия инсулина (например, введение инсулина непосредственно перед приемом пищи).
В избежание возможной передачи инфекционного заболевания каждый картридж/шприц-ручка должны использоваться только одним пациентом даже в случае замены иглы.
Влияние на способность управлять транспортными средствами, механизмами
При гипогликемии или гипергликемии, связанных с неадекватным режимом дозирования, возможно нарушение способности к концентрации внимания и скорости психомоторных реакций. Это может стать фактором риска при потенциально опасных видах деятельности (в т.ч. управление транспортными средствами или механизмами).
Пациентам необходимо соблюдать осторожность, чтобы избежать гипогликемии во время управления транспортными средствами. Это особенно важно для пациентов, у которых снижено или отсутствует ощущение симптомов-предвестников гипогликемии, или у которых эпизоды гипогликемии наблюдаются часто. В этих обстоятельствах необходимо оценить целесообразность управления транспортными средствами и механизмами.
Форма выпуска
Раствор для внутривенного и подкожного введения 100 МЕ/мл.
По 3 мл препарата в картридж из прозрачного, бесцветного стекла (тип I). Картридж укупорен с одной стороны бромбутиловой пробкой и обжат алюминиевым колпачком, с другой стороны – бромбутиловым плунжером. По 1 или 5 картриджей помещают в контурную ячейковую упаковку из ПВХ пленки и фольги алюминиевой. По 1 контурной ячейковой упаковке вместе с инструкцией по применению помещают в картонную пачку. По 10 мл препарата в стеклянный флакон из прозрачного, бесцветного стекла (тип I) с бромбутиловой пробкой и обжат алюминиевым колпачком.
По 1 флакону вместе с инструкцией по применению в картонную пачку.
Условия хранения
Хранить при температуре от 2 до 8 °С в оригинальной упаковке.
Не замораживать.
Хранить в недоступном для детей месте.
Срок годности
2 года
Не применять по истечении срока годности.
Условия отпуска
Отпускают по рецепту.
Юридическое лицо, на имя которого выдано регистрационное удостоверение
ООО «ЭНДОДЖЕНИКС»
125424, Россия, город Москва, Волоколамское шоссе, д. 108, помещение VIII.
Производитель
Гань энд Ли Фармасьютикалс, Китай
№ 8 3-я улица Север Дзингшень, Научнотехнологическая База Золотой Мост. Научный Центр Чжунгуаньцунь, Район Тунчжоу, Пекин, Китай, 101102.
Наименование и адрес организации, уполномоченной держателем или владельцем регистрационного удостоверения лекарственного препарата на принятие претензий от потребителя
ООО «ЭНДОДЖЕНИКС»
125424, Россия, город Москва, Волоколамское шоссе, д. 108, помещение VIII.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)