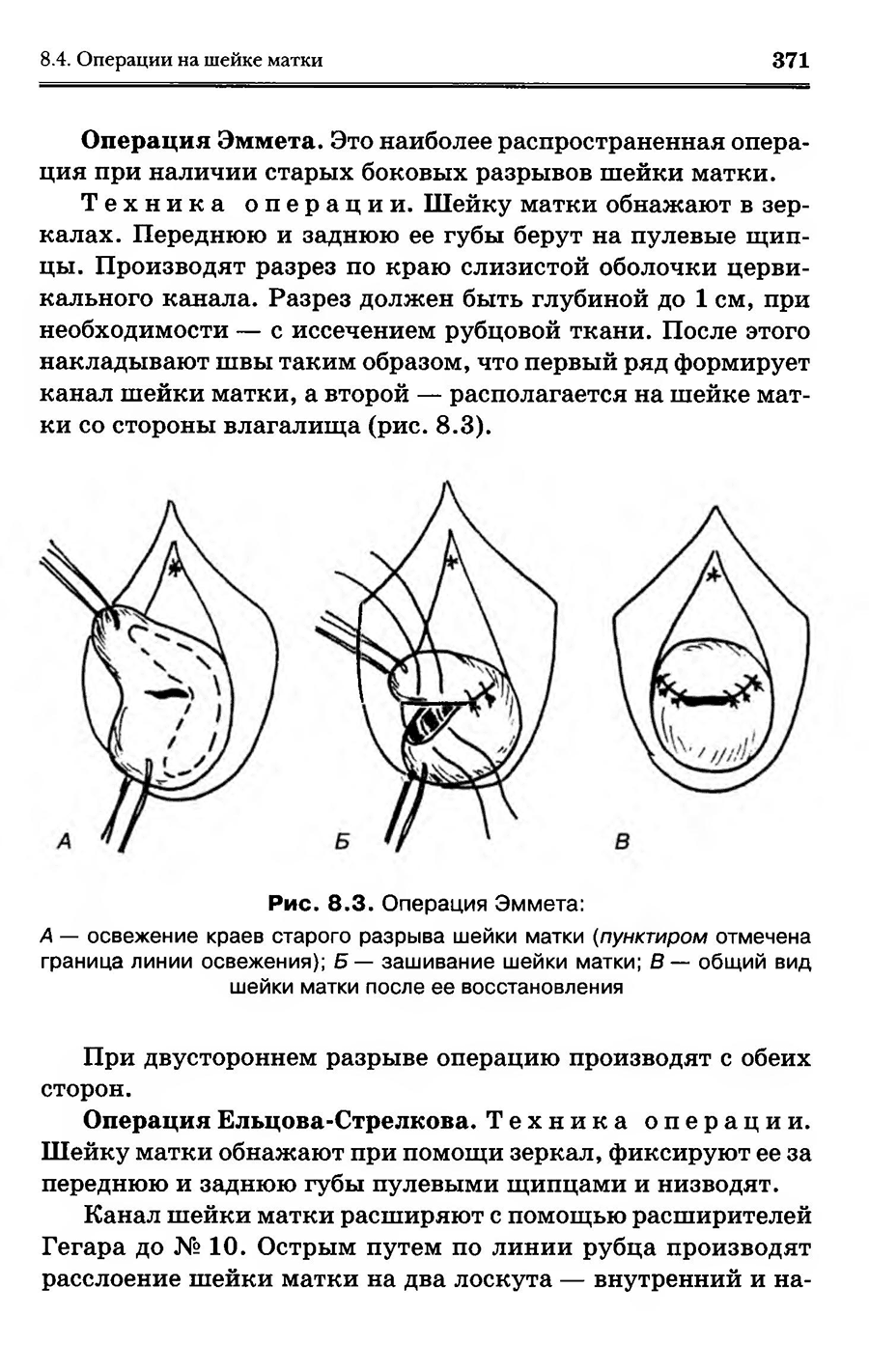
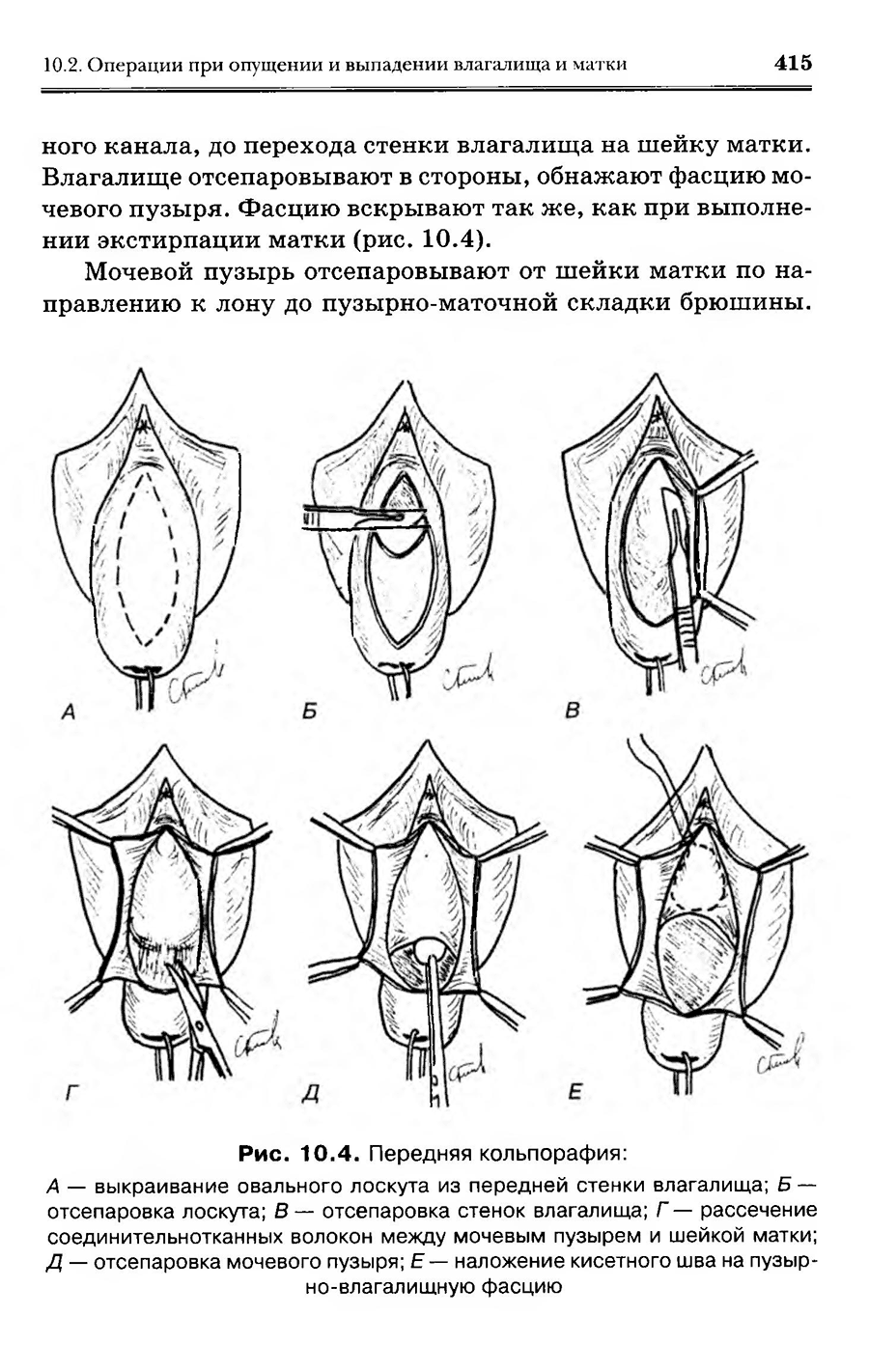
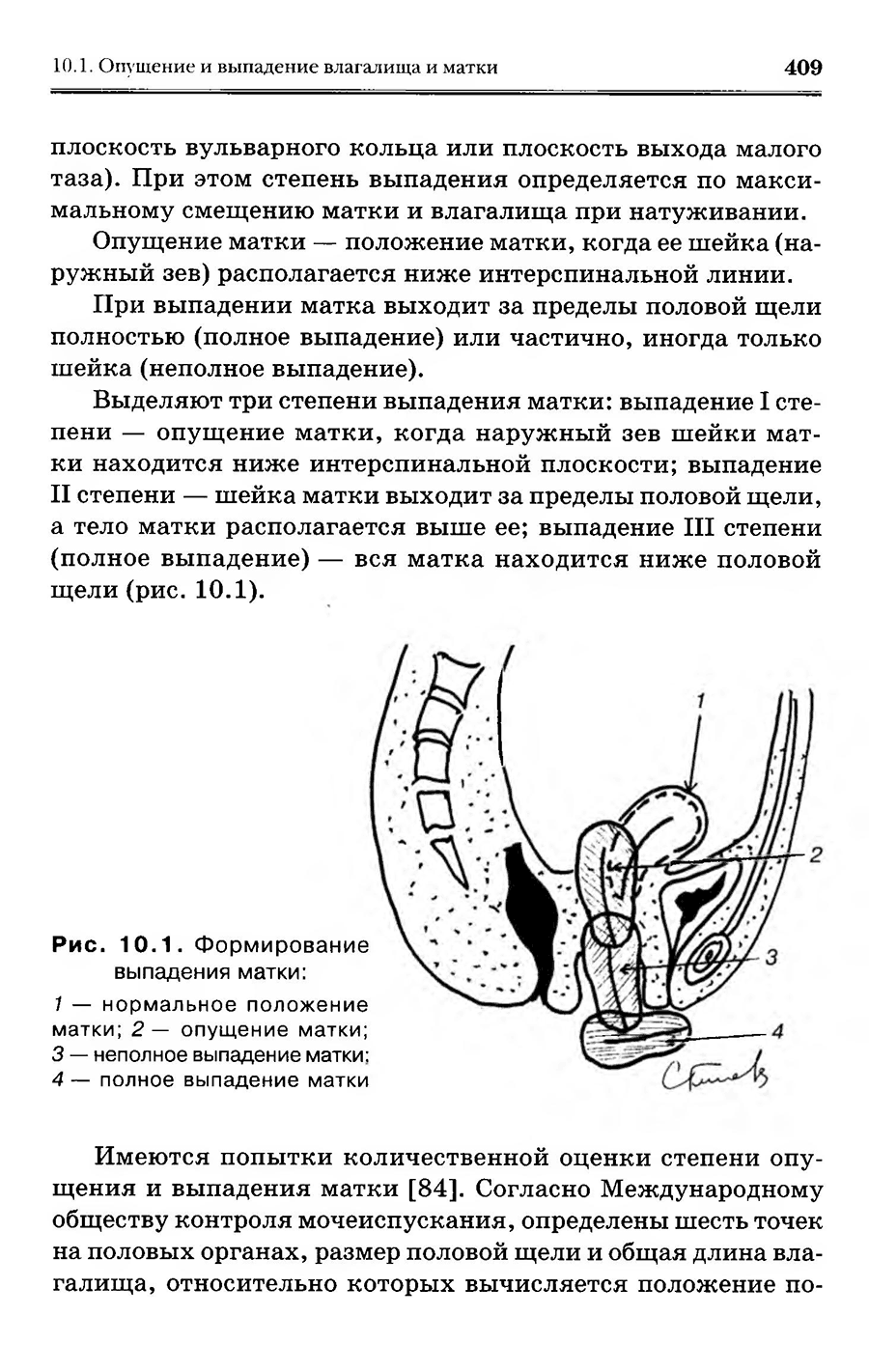
Гинекология. Национальное руководство
Размер: 20 МБ
Год выпуска: 2009
Автор: Под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина
ISBN: 978-5-9704-1046-2
Формат: PDF
Качество: eBook (изначально компьютерное)
Язык: русский
Количество страниц: 1150
Описание: Национальное руководство по гинекологии создано ведущими российскими специалистами акушерами-гинекологами на основании современных научных знаний и рекомендаций Российского общества акушеров-гинекологов. При разработке издания учитывался опыт как мировой, так и отечественной акушерско-гинекологической школы. Национальные руководства – первая в России серия практических руководств по основным медицинским специальностям, включающих в себя всю основную информацию, не-обходимую врачу для непрерывного последипломного образования. В отличие от большинства других руководств, в национальных руководствах равное внимание уделено профилактике, диагностике, фармакотерапии и хирургическим методам лечения, подробно представлены клинические рекомендации по всем основным синдромам и нозологиям. Все рекомендации прошли этап независимого рецензирования. Руководство предназначено врачам женских консультаций, поликлиник, гинекологических стационаров, работникам фельдшерско-акушерских пунктов, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
Скачать:
http://yadi.sk/d/qFjhcWRy0OE4Z
Диск-приложение к «Гинекология. Национальное руководство»
http://rutracker.org/forum/viewtopic.php?t=1830298
Содержание:
ПОДРОБНОЕ ОГЛАВЛЕНИЕ… 4
Предисловие 0
Участники издания
Методология создания и программа обеспечения качества
Список сокращений
Глава 1. Организация гинекологической помощи в России
Глава 2. Репродуктивное здоровье населения России
Глава 3. Послевузовское образование в России. Перспективы. Задачи
Глава 4. Этические и правовые аспекты акушерско-гинекологической помощи в современной России
РАЗДЕЛ 1. МЕТОДЫ ДИАГНОСТИКИ
Глава 5. Клинические методы диагностики
Глава 6. Лабораторные методы исследования
6.1. Определение гормонов в крови
6.2. Микробиологические методы исследования
6.3. Иммунологическое исследование крови
Глава 7. Инструментальные методы исследования
7.1. Гистеросальпингография
7.2. Ультразвуковое исследование органов малого таза
7.3. Ультразвуковое исследование молочных желёз
7.4. Двухэнергетическая рентгеновская абсорбциометрия
7.5. Магнитно-резонансная томография органов малого таза
7.6. Аспирационная биопсия эндометрия
7.7. Зондирование матки
7.8. Пункция позадиматочного пространства через задний свод влагалища
7.9. Цитологический метод в диагностике заболеваний шейки матки
7.10. Кольпоскопия
7.11. Биопсия шейки матки
7.12. Гистероскопия
7.13. Диагностическая лапароскопия
РАЗДЕЛ 2. МЕТОДЫ ЛЕЧЕНИЯ
Глава 8. Фармакотерапия
8.1. Антибактериальные средства
8.2. Противогрибковые средства
8.3. Противогерпетические средства
8.4. Другие антимикробные препараты
8.5. Антиагреганты
8.6. Антикоагулянты
8.7. Глюкокортикоиды
8.8. Нестероидные противовоспалительные средства
8.9. Агонисты гонадотропин-рилизинг гормона
8.10. Антагонисты гонадотропин-рилизинг гормона
8.11. Гонадотропины
8.12. Антигонадотропные средства
8.13. Эстрогены
8.14. Прогестагены
8.15. Селективные модуляторы эстрогенных рецепторов
8.16. Антигестагены
8.17. Бисфосфонаты
8.18. Инфузионно-трансфузионная терапия
Глава 9. Принципы обезболивания гинекологических операций
Глава 10. Предоперационная подготовка и обследование больных
Глава 11. Хирургические методы лечения
11.1. Искусственное прерывание беременности
11.2. Удаление полипа цервикального канала
11.3. Выскабливание матки
11.4. Абсцесс бартолиновой железы. Хирургическое лечение
11.5. Киста бартолиновой железы. Хирургическое лечение
11.6. Киста гартнерова хода. Хирургическое лечение
11.7. Рассечение перегородки влагалища
11.8. Хирургические вмешательства на шейке матки
Электрохирургические операции.
Петлевая электроэксцизия шейки матки
Электрокоагуляция (диатермокоагуляция)
Криодеструкция шейки матки
Лазерная хирургия шейки матки
Пластические операции на шейке матки
11.9. Гистероскопические операции
11.10. Лапароскопические операции
Операции на придатках матки
Операции при трубном бесплодии
Лапароскопия при внематочной беременности
Операции при острых воспалительных заболеваниях придатков матки
Лапароскопические операции на яичниках
Лапароскопические операции при перекруте придатков матки
Лапароскопическая гистерэктомия
Субтотальная лапароскопическая гистерэктомия
Тотальная лапароскопическая гистерэктомия (экстирпация матки)
Влагалищная гистерэктомия с лапароскопической ассистенцией
11.11. Операции на придатках с использованием лапаротомического доступа
Удаление фаллопиевой трубы
Резекция яичника
11.12. Надвлагалищная ампутация матки
11.13. Экстирпация матки
11.14. Влагалищная экстирпация матки
11.15. Манчестерская операция
11.16. Слинговые операции
11.17. Эмболизация ветвей маточных артерий
11.18. Трансвагинальная пункция фолликулов яичников
11.19. Перенос эмбрионов в полость матки
РАЗДЕЛ 3. МЕТОДЫ ПРОФИЛАКТИКИ
Глава 12. Предупреждение нежелательной беременности. Методы контрацепции
12.1. Гормональная контрацепция
12.2. Внутриматочная контрацепция
12.3. Барьерные методы контрацепции
12.4. Физиологические (естественные) методы контрацепции
12.5. Женская хирургическая контрацепция
12.6. Мужская контрацепция
Глава 13. Вакцинопрофилактика
Вакцины против папилломавируса как средство против цервикального рака
РАЗДЕЛ 4. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО СИНДРОМАМ
Глава 14. Бели
Глава 15. Дизурия
Глава 16. Хроническая тазовая боль
РАЗДЕЛ 5. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ГИНЕКОЛОГИЧЕСКИМ ЗАБОЛЕВАНИЯМ
Глава 17. Патология репродуктивной системы в детском и подростковом возрасте
17.1. Дисменорея у девушек
17.2. Обильные менструации в пубертатном периоде
17.3. Дисфункция гипоталамуса с нарушениями менструального цикла у подростков
17.4. Нарушение полового развития
Преждевременное половое созревание
Задержка полового созревания
17.5. Синдром тестикулярной феминизации
17.6. Пороки развития влагалища и матки у девочек
17.7. Воспалительные заболевания вульвы и влагалища у девочек
17.8. Воспалительные заболевания органов малого таза у девочек
17.9. Опухоли и опухолевидные образования яичников у детей и подростков
Глава 18. Эндокринные расстройства в репродуктивном периоде
18.1 Дисфункциональные маточные кровотечения репродуктивного периода
18.2 Аменорея
Первичная аменорея
Вторичная аменорея
18.3. Синдром поликистозных яичников
18.4. Метаболический синдром
18.5. Предменструальный синдром
18.6. Синдром после тотальной овариэктомии
18.7. Постгистерэктомический синдром
Глава 19. Бесплодный брак
19.1. Общая концепция бесплодного брака
19.2. Трубное и перитонеальное бесплодие
19.3. Эндокринное бесплодие
19.4. Эндометриоз и бесплодие
19.5. Маточные формы бесплодия
19.6. Мужское бесплодие
19.7. Вспомогательные репродуктивные технологии
19.8. Синдром гиперстимуляции яичников
Глава 20. Мочеполовые инфекционные заболевания
20.1. Нормальная микрофлора влагалища
20.2. Бактериальный вагиноз
20.3. Вульвовагинальный кандидоз
20.4. Папилломавирусная инфекция половых органов
20.5. Генитальный герпес
20.6. Цитомегаловирусная инфекция
20.7. Урогенитальный микоплазмоз
20.8. Урогенитальный хламидиоз
20.9. Урогенитальный трихомоноз
20.10. Гонорея
20.11. Туберкулёз женских половых органов
20.12. Сифилис
20.13. ВИЧ-инфекция и СПИД
Глава 21. Клинические формы воспалительных заболеваний органов малого таза
21.1. Вульвовагиниты
21.2. Бартолинит
21.3. Экзо- и эндоцервицит
21.4. Воспалительные заболевания матки
Острый эндометрит
Хронический эндометрит
21.5. Воспалительные заболевания придатков матки
Сальпингоофорит
Глава 22. Невоспалительные заболевания вульвы, влагалища и шейки матки
22.1. Дистрофические заболевания вульвы
22.2. Атрофический вагинит
22.3. Эктопия шейки матки
22.4. Эрозия шейки матки
22.5. Эктропион
22.6. Лейкоплакия шейки матки
22.7. Дисплазии шейки матки
Глава 23. Мочеполовые и кишечно-половые свищи
Глава 24. Гиперпластические заболевания половых органов
24.1. Гиперпластические процессы эндометрия
24.2. Миома матки
24.3. Эндометриоз
24.4. Доброкачественные опухоли маточных труб
24.5. Доброкачественные опухоли и опухолевидные образования яичников
Глава 25. Сексуальные нарушения у женщин
Глава 26. Патология пери- и постменопаузы
26.1. Климактерический период и менопауза
26.2. Урогенитальные расстройства в климактерическом периоде
26.3. Кровотечения в перименопаузе и постменопаузе
26.4. Постменопаузальный остеопороз
Глава 27. Пролапс тазовых органов
Глава 28. Недержание мочи
Глава 29. Злокачественные новообразования женских половых органов
29.1. Рак вульвы
29.2. Рак влагалища
29.3. Рак шейки матки
29.4. Рак эндометрия
29.5. Рак маточной трубы
29.6. Рак яичников
Глава 30. Патология молочных желёз
30.1. Патологические выделения из сосков молочных желёз
30.2. Доброкачественные заболевания молочных желёз
30.3. Рак молочной железы
Глава 31. Неотложные состояния в гинекологии
31.1. Перфорация матки
31.2. Апоплексия яичника
31.3. Перекрут ножки опухоли яичников (придатков матки)
31.4. Нарушение кровоснабжения миоматозного узла
31.5. Рождающийся миоматозный узел
31.6. Внематочная беременность
31.7. Самопроизвольный аборт в I триместре беременности
31.8. Шок геморрагический
31.9. Синдром диссеминированного внутрисосудистого свёртывания крови
31.10. Гнойные воспалительные тубоовариальные образования
31.11. Пельвиоперитонит
31.12. Сепсис и септический шок
Глава 32. Судебно-медицинские аспекты в гинекологии
Лекарственные средства (справочник упомянутых в руководстве лекарственных средств)
Предметный указатель
Содержание компакт-диска
Фармакологический справочник
Описание отдельных препаратов
Видеоматериалы
Хирургия тазового дна
Фотоматериалы по кольпоскопии
Обучение пациентов
Кодекс здоровья и долголетия «Женское здоровье»
Информация для пациенток по лекарственным препаратам
Информация для пациенток по заболеваниям
Нормативные документы
Международная классификация болезней десятого пересмотра (МКБ-10)
Медицинские калькуляторы
ГЛАВА 01.ОРГАНИЗАЦИЯ ГИНЕКОЛОГИЧЕСКОЙ ПОМОЩИ В РОССИИ …………………………… 10
ГЛАВА 02.РЕПРОДУКТИВНОЕ ЗДОРОВЬЕ НАСЕЛЕНИЯ РОССИИ ……………………………………….. 13
ГЛАВА 03.ПОСЛЕВУЗОВСКОЕ ОБРАЗОВАНИЕ В РОССИИ. ПЕРСПЕКТИВЫ. ЗАДАЧИ………15
ГЛАВА 04.ЭТИЧЕСКИЕ И ПРАВОВЫЕ АСПЕКТЫ АКУШЕРСКОГИНЕКОЛОГИЧЕСКОЙ
ПОМОЩИ В СОВРЕМЕННОЙ РОССИИ ……………………………………………………………………………………..17
ГЛАВА 05. КЛИНИЧЕСКИЕ МЕТОДЫ ДИАГНОСТИКИ……………………………………………………………21
ГЛАВА 06.ЛАБОРАТОРНЫЕ МЕТОДЫ ДИАГНОСТИКИ ………………………………………………………….37
ГЛАВА 07. ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ………………………………………………54
ГЛАВА 08.ФАРМАКОТЕРАПИЯ …108
ГЛАВА 09.ПРИНЦИПЫ ОБЕЗБОЛИВАНИЯ ЛАПАРОСКОПИЧЕСКИХ ГИНЕКОЛОГИЧЕСКИХ
ОПЕРАЦИЙ…150
ГЛАВА 10.ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА И ОБСЛЕДОВАНИЕ БОЛЬНЫХ ……………153
ГЛАВА 11.ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ …………………………………………………………………156
ГЛАВА 12.ПРЕДУПРЕЖДЕНИЕ НЕЖЕЛАТЕЛЬНОЙ БЕРЕМЕННОСТИ. МЕТОДЫ
КОНТРАЦЕПЦИИ …220
ГЛАВА 13.ВАКЦИНОПРОФИЛАКТИКА …………………………………………………………………………………..240
ГЛАВА 14.БЕЛИ…245
ГЛАВА 15.ДИЗУРИЯ …249
ГЛАВА 16.ХРОНИЧЕСКАЯ ТАЗОВАЯ БОЛЬ…………………………………………………………………………….254
ГЛАВА 17.ПАТОЛОГИЯ РЕПРОДУКТИВНОЙ СИСТЕМЫ В ДЕТСКОМ И ПОДРОСТКОВОМ
ВОЗРАСТЕ…258
ГЛАВА 18.ЭНДОКРИННЫЕ РАССТРОЙСТВА В РЕПРОДУКТИВНОМ ПЕРИОДЕ………………..308
ГЛАВА 19.БЕСПЛОДНЫЙ БРАК…332
ГЛАВА 20. МОЧЕПОЛОВЫЕ ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ …………………………………………356
ГЛАВА 21.КЛИНИЧЕСКИЕ ФОРМЫ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ОРГАНОВ
МАЛОГО ТАЗА …394
ГЛАВА 22.НЕВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ВУЛЬВЫ, ВЛАГАЛИЩА И ШЕЙКИ
МАТКИ…404
ГЛАВА 23.МОЧЕПОЛОВЫЕ И КИШЕЧНОПОЛОВЫЕ СВИЩИ……………………………………………..419
ГЛАВА 24.ГИПЕРПЛАСТИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПОЛОВЫХ ОРГАНОВ ……………………….423
ГЛАВА 25. СЕКСУАЛЬНЫЕ НАРУШЕНИЯ У ЖЕНЩИН…………………………………………………………458
ГЛАВА 26. ПАТАЛОГИЯ ПОСТ- И ПЕРИМЕНОПАУЗЫ ………………………………………………………….462
ГЛАВА 27. ПРОЛАПС ТАЗОВЫХ ОРГАНОВ…………………………………………………………………………….478
ГЛАВА 28. НЕДЕРЖАНИЕ МОЧИ …485
ГЛАВА 29 .ЗЛОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ 493
ГЛАВА 30. ПАТАЛОГИЯ МОЛОЧНЫХ ЖЕЛЕЗ ………………………………………………………………………..517
ГЛАВА 31. НЕОТЛОЖНЫЕ СОСТОЯНИЯ В ГИНЕКОЛОГИИ …………………………………………………537
ГЛАВА 32. СУДЕБНО-МЕДИЦИНСКИЕ АСПЕКТЫ В ГИНЕКОЛОГИИ …………………………………571
ГЛАВА 33.ЛЕКАРСТВЕННЫЕ СРЕДСТВА. СПРАВОЧНИК УПОМЯНУТЫХ В КНИГЕ
ЛЕКАРСТВЕННЫХ СРЕДСТВ …575
ГЛАВА 34. ФОТОГРАФИИ ПО КОЛЬПОСКОПИИ…………………………………………………………………..591
Записан
Делай что должен, и будь что будет.
Скачать бесплатно Кулаков В.И., Савельева Г.М., Манухин И.Б. — Гинекология. Национальное руководство. pdf
Название: Гинекология. Национальное руководство.
Автор: Кулаков В.И., Савельева Г.М., Манухин И.Б.
Год издания: 2009
Размер: 19.9 МБ
Формат: pdf
Язык: Русский
Данная книга, созданная ведущими российскими специалистами, продолжает серию Национальных руководств — базовых практических изданий по определенной медицинской специализации. Руководство содержит всю необходимую практикующему доктору информацию — подробно описаны диагностика, лечение (фармакотерапия и хирургическое), профилактика, даны рекомендации по распространенным нозологиям и синдромам. Книга рассчитана на докторов женской консультации, гинекологического стационара, поликлиник, работников ФАПов, студентов-медиков, ординаторов, докторов-интернов, аспирантов.
Также Вы можете скачать бесплатно Электронное приложение к национальному руководству (CD-ROM)
Эта книга удалена по требованию правообладателя

Также рекомендуем скачать
Название: Эстетическая гинекология.
Автор: Аполихина И.А., Сухих Г.Т.
Год издания: 2021
Размер: 113.95 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Эстетическая гинекология» — издание, рассматривающее наиболее современный раздел гинекологии, где освещены анатомические и юридические аспекты эстетической гинекологии, антивозрастная стратегия… Скачать книгу бесплатно
Название: Беременность ранних сроков. От прегравидарной подготовки к здоровой гестации.
Автор: Радзинский В.Е., Оразмурадов А.А.
Год издания: 2020
Размер: 98.38 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Беременность ранних сроков. От прегравидарной подготовки к здоровой гестации» рассматривает довольно важные и актуальные вопросы прегравидарной подготовки пар для получения здорового периода ге… Скачать книгу бесплатно
Название: Акушерство. 2-е издание.
Автор: Радзинский В.Е., Фукс А.М.
Год издания: 2021
Размер: 31.24 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Акушерство» — второе издание учебника по акушерству, где рассмотрены базовые вопросы данного направления медицины. В учебнике описаны процессы оплодотворения, зачатия и развития плодного яйца, … Скачать книгу бесплатно
Название: Эпилепсия и беременность. 2-е издание
Автор: Дмитренко Д.В., Шнайдер Н.А. Егорова А.Т.
Год издания: 2022
Размер: 3.35 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Эпилепсия и беременность» рассматривает довольно актуальную на данный момент проблему медицины — ведение беременности у пациенток с эпилепсией. Книга освещает планирование и ведение беременност… Скачать книгу бесплатно
Название: Гинекология. Национальное руководство. Краткое издание. 2-е издание.
Автор: Савельева Г.М., Сухих Г.Т., Серов В.Н. и др.
Год издания: 2020
Размер: 8.3 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Гинекология. Национальное руководство. Краткое издание» в своем обновленном втором издании довольно детально рассматривает основные вопросы гинекологии, где отражены на современном уровне с поз… Скачать книгу бесплатно
Название: Акушерство. Национальное руководство. Краткое издание.
Автор: Айламазян Э.К., Серов В.Н., Радзинский В.Е., Савельева Г.М.
Год издания: 2021
Размер: 3.07 МБ
Формат: rar
Язык: Русский
Описание: Книга «Акушерство. Национальное руководство. Краткое издание» — новейшее руководство по акушерству, которое является кратким изданием версии Национального руководства по акушерству от 2007 года, испра… Скачать книгу бесплатно
Название: Гинекология. Руководство к практическим занятиям.
Автор: Радзинский В.Е.
Год издания: 2020
Размер: 8.64 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Гинекология. Руководство к практическим занятиям» — новейшее учебное пособие в третьем издании, где с позиции современной медицинской науки изложен материал по курсу гинекологии в формате вопро… Скачать книгу бесплатно
Название: Акушерство. 10-е издание.
Автор: Айламазян Э.К.
Год издания: 2019
Размер: 11.77 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Акушерство» Э.К. Айламазяна с соавт. в своем 10 издании — базовый учебник, в котором детально рассмотрены основные вопросы акушерской науки, отражены общие вопросы происхождения и развития акуш… Скачать книгу бесплатно
Название: Акушерство
Автор: Стрижаков А.Н., Игнатко И.В., Давыдов А.И.
Год издания: 2020
Размер: 13.69 МБ
Формат: pdf
Язык: Русский
Описание: Учебник «Акушерство» рассматривает основные вопросы общего и частного акушерства на современном уровне. В новейшем издании 2020 года освещены такие вопросы, как определение акушерства, анатомо-физиоло… Скачать книгу бесплатно
Название: Медикаментозный аборт в амбулаторной практике.
Автор: Дикке Г.Б.
Год издания: 2018
Размер: 3.73 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Медикаментозный аборт в амбулаторной практике» рассматривает такие актуальные вопросы, как современные стандарты искусственного прерывания беременности, охарактеризован медикаментозный аборт в … Скачать книгу бесплатно
Книга «Руководство по оперативной гинекологии»
Авторы: Кулаков В. И., Селезнева Н. Д., Белоглазова С. Е.
ISBN: 5-89481-322-0
В руководстве рассматриваются основы хирургической техники, современные хирургические доступы к половым органам, особенности выполнения гинекологических операций с учетом последних достижений. Представлены все гинекологические заболевания, требующие хирургического лечения: заболевания наружных половых органов, влагалища, шейки матки, аномалии положения и развития половых органов, опухоли и др. В книге приводятся показания, противопоказания и техника операций, указываются возможные осложнения. Описаны предоперационная подготовка и послеоперационное ведение гинекологических больных. Уделено внимание дифференциальной диагностике гинекологических заболеваний, требующих неотложной помощи. Для акушеров-гинекологов, хирургов, урологов, студентов и аспирантов медицинских вузов.
Содержание книги «Руководство по оперативной гинекологии»
Организация работы операционного блока и основы техники проведения операций
1.1. Операционный блок
1.2. Инструменты для гинекологических операций и стерилизация
1.3. Обработка операционного поля и рук хирурга
1.4. Основы техники проведения операций
1.5. Заживление хирургических ран
Глава 1
Хирургическая анатомия женских половых органов
2.1. Анатомия передней брюшной стенки
2.2. Анатомия наружных половых органов, промежности и влагалища
2.3. Анатомия малого таза и внутренних половых органов
2.4. Кровоснабжение женских половых органов
2.5. Анатомия прямой кишки
2.6. Анатомия мочевой системы
Глава 2
Хирургические доступы
3.1. Брюшностеночное чревосечение
3.2. Мини-чревосечение
3.3. Лапароскопический доступ
3.4. Гистероскопический доступ
3.5. Влагалищный доступ
Глава 3
Особенности гинекологических операций в современной клинике
4.1. Эндоскопическая хирургия
4.2. Микрохирургия
4.3. Использование различных технических средств
4.3.1. Электрохирургия
4.3.2. Лазерная хирургия
4.3.3. Ультразвуковая хирургия
4.3.4. Криогенная хирургия
4.3.5. Микроволновая хирургия
4.3.6. Фотодинамическая хирургия
4.4. Методы соединения тканей
4.4.1. Сшивание и шовный материал
4.4.2. Сшивающие аппараты
4.4.3. Склеивание
Глава 4
Предоперационная подготовка и послеоперационное ведение
5.1. Обследование и постановка диагноза
5.2. Дополнительные методы исследования
5.2.1. Ультразвуковое исследование
5.2.2. Рентгенологическое исследование
5.2.3. Магнитно-резонансная томография
5.2.4. Эндоскопические методы исследования
5.2.5. Исследование опухолевых маркеров
5.2.6. Исследование мочевой системы
5.3. Показания и противопоказания к операции
5.4. Критерии операционного риска
5.5. Подготовка больной к операции
5.6. Ведение больной в послеоперационном периоде
Глава 5
Анестезия, реанимация и интенсивная терапия
6.1. Общая анестезия
6.2. Местная анестезия
6.3. Анестезия при малых гинекологических операциях
6.4. Интенсивная терапия
6.5. Анафилактический шок
Глава 6
Доброкачественные заболевания внутренних половых органов
7.1. Миома матки
7.1.1. Классификация
7.1.2. Клиническая картина
7.1.3. Диагностика
7.1.4. Хирургическое лечение
7.1.5. Техника операций
7.1.6. Эмболизация маточных артерий как метод лечения миомы матки
7.2. Генитальный эндометриоз
7.2.1. Классификация
7.2.2. Клиническая картина
7.2.3. Эндометриоз шейки матки
7.2.4. Аденомиоз (внутренний эндометриоз) тела матки
7.2.5. Эндометриоидные кисты яичников
7.2.6. Эндометриоз маточной трубы
7.2.7. Эндометриоз брюшины прямокишечно-маточного углубления и крестцово-маточных связок
7.2.8. Ретроцервикальный эндометриоз
7.2.9. Эндометриоз влагалища и промежности
7.2.10. Тяжелые формы эндометриоза
7.2.11. Экстрагенитальный эндометриоз
7.2.12. Общие положения лечения эндометриоза
7.3. Доброкачественные опухоли и опухолевидные образования яичников
7.3.1. Классификация
7.3.2. Эпителиальные опухоли
7.3.3. Опухоли стромы полового тяжа
7.3.4. Доброкачественные герминогенные опухоли
7.3.5. Ретенционные образования
7.3.6. Гиперпластические процессы в яичниках
7.3.7. Клиническая картина
7.3.8. Диагностика
7.3.9. Осложнения при доброкачественных опухолях яичников
7.3.10. Хирургическое лечение
7.3.11. Техника операций
Глава 7
Хирургическое лечение заболеваний наружных половых органов, влагалища и шейки матки
8.1. Доброкачественные опухоли и опухолевидные образования наружных половых органов
8.1.1. Доброкачественные опухоли вульвы
8.1.2. Опухолевидные кистозные образования вульвы
8.1.3. Заболевания, обусловленные инфекцией
8.2. Дистрофические заболевания вульвы
8.3. Заболевания влагалища
8.3.1. Киста гартнерового хода
8.4. Операции на шейке матки
8.4.1. Пластические операции на шейке матки
8.4.2. Ампутация шейки матки
Глава 8
Аномалии развития половых органов
9.1. Классификация
9.2. Клиническая картина
9.2.1. Атрезия девственной плевы
9.2.2. Аплазия или атрезия одной или двух третей нижней части влагалища
9.2.3. Аплазия верхней трети влагалища
9.2.4. Гематосальпинкс
9.2.5. Добавочный замкнутый функционирующий рог матки
9.2.6. Дополнительное замкнутое влагалище
9.2.7. Срединная перегородка влагалища
9.3. Пластические и корригирующие операции
9.3.1. Пластическая операция при наличии двух маток
9.3.2. Метропластика при двурогой матке
9.3.3. Метропластика при внутриматочной перегородке
9.3.4. Аплазия влагалища
9.3.5. Кольпопоэз
Глава 9
Аномалии положения половых органов
10.1. Опущение и выпадение влагалища и матки
10.2. Операции при опущении и выпадении влагалища и матки
10.2.1. Передняя кольпорафия
10.2.2. Кольпоперинеорафия
10.2.3. Крестовидное укорочение круглых и крестцово-маточных связок
10.2.4. Влагалищная экстирпация матки в модификации Мейо с кольпоперинеорафией
10.2.5. Срединная кольпорафия по методу Нейгебауэра—Лефора
10.2.6. Операция Лабгарта
10.2.7. Манчестерская операция
Глава 10
Хирургическое лечение воспалительных образований придатков матки
11.1. Роль микробного фактора в этиологии воспалительных образований придатков матки
11.2. Показания к хирургическому лечению
11.3. Хирургическое лечение
11.4. Дренирование брюшной полости
Глава 11
Хирургическое лечение трубного бесплодия и стерилизация
12.1. Показания и противопоказания
12.2. Пластические операции на маточных трубах
12.3. Реабилитация после пластики маточных труб
12.4. Стерилизация
Глава 12
Генитальные свищи и посттравматические изменения половых органов
13.1. Классификация
13.2. Пузырно-влагалищные свищи
13.2.1. Предоперационное обследование и подготовка к операции
13.2.2. Общие принципы зашивания пузырно-влагалищных свищей
13.2.3. Техника операций
13.3. Пузырно-маточные свищи
13.3.1. Техника операций
13.4. Пузырно-придатковые свищи
13.5. Мочеточниковые свищи
13.6. Сложные мочеполовые свищи
13.6.1. Аллопластика при зашивании свищей
13.6.2. Формирование уретры
13.6.3. Ведение больных в послеоперационном периоде
13.7. Переднебрюшностеночные маточные свищи
13.8. Переднебрюшностеночные придатковые свищи
13.9. Старые разрывы промежности III степени и прямокишечно-влагалищные свищи
13.9.1. Предоперационная подготовка больных
13.9.2. Старые разрывы промежности III степени
13.9.3. Прямокишечно-влагалищные свищи
13.9.4. Ведение больных в послеоперационном периоде
13.10. Хирургическое лечение стрессового недержания мочи
Глава 13
Хирургические вмешательства при беременности ранних сроков
14.1. Искусственный аборт
14.2. Самопроизвольный аборт
14.3. Шеечная беременность
14.4. Осложнения аборта
14.4.1. Инфицированный аборт
14.4.2. Перфорация матки
14.4.3. Параметрит
14.4.4. Абсцесс прямокишечно-маточного углубления
14.4.5. Сепсис
14.5. Внематочная беременность
14.5.1. Этиология
14.5.2. Клиническая картина
14.5.3. Диагноз и дифференциальная диагностика
14.5.4. Лечение
14.6. Трофобластическая болезнь
Глава 14
Злокачественные опухоли половых органов
15.1. Рак вульвы
15.1.1. Классификация
15.1.2. Клиническая картина
15.1.3. Диагностика
15.1.4. Лечение
15.2. Рак влагалища
15.3. Рак шейки матки
15.3.1. Классификация
15.3.2. Клиническая картина
15.3.3. Диагностика
15.3.4. Лечение
15.4. Рак тела матки
15.4.1. Классификация
15.4.2. Клиническая картина
15.4.3. Лечение
15.5. Саркома матки
15.6. Рак маточной трубы
15.7. Рак яичников
15.7.1. Классификация
15.7.2. Клиническая картина
15.7.3. Диагноз и дифференциальная диагностика
15.7.4. Лечение
Глава 15
Дифференциальная диагностика гинекологических заболеваний, требующих неотложной помощи
16.1. Апоплексия яичника
16.2. Травмы наружных половых органов и влагалища
16.3. Аппендицит
16.4. Острая кишечная непроходимость
16.5. Прободная язва желудка или двенадцатиперстной кишки
16.6. Тромбоз сосудов брыжейки
16.7. Спаечная болезнь
16.8. Острый панкреатит
16.9. Почечная колика
16.10. Опухоль кишечника или брыжейки
16.11. Дистопированная почка
16.12. Дистопированная селезенка
Глава 15
Осложнения во время операции и в послеоперационном периоде
17.1. Осложнения во время операции
17.1.1. Ранение мочевыводящих путей
17.1.2. Ранение кишечника
17.1.3. Кровотечение
17.2. Осложнения в послеоперационном периоде
17.2.1. Кровотечение
17.2.2. Эвентрация
17.2.3. Послеоперационный парез кишечника
17.2.4. Осложнения со стороны мочевыводящих путей
17.2.5. Гнойно-воспалительные осложнения
17.3. Инородное тело в брюшной полости
17.4. Тромбоэмболические осложнения
Примеры страниц из книги «Руководство по оперативной гинекологии»
Предисловие к книге «Руководство по оперативной гинекологии»
Углубились и расширились наши знания относительно ряда распространенных гинекологических заболеваний, появились новые материалы, аппараты и методы, изменились подходы к выполнению многих операций, что потребовало издания этого руководства и освещения основных положений оперативной гинекологии с современных позиций.
Авторы постарались отобразить в книге те положения, которые необходимы гинекологу в практической работе, когда умение правильно ориентироваться, вовремя поставить диагноз и определить показания к операции не менее важно, чем выполнить саму операцию.
Настоящее издание основано на многолетнем практическом опыте работы авторов в Научном центре акушерства, гинекологии и перинатологии РАМН, ранее именовавшемся Всесоюзным научным центром по охране здоровья матери и ребенка.
В руководстве представлены, по возможности, все нозологические формы, встречающиеся в оперативной гинекологии, имеются краткие сведения об их этиологии и патогенезе, клинической картине и диагностике.
Подробно освещены применяемые в настоящее время доступы к патологическому очагу и особенности выполнения гинекологических операций.
В руководстве уделено большое внимание ходу выполнения операции, методам рассечения и соединения тканей, технике наложения швов, особенностям заживления хирургических ран, а также хирургической анатомии женских половых и соседних органов.
Подготовка больного к операции и дополнительные методы обследования представлены с учетом последних достижений. При этом не забыты старые и проверенные методы, которые можно использовать при отсутствии необходимых условий.
Внедрение современных разработок возможно далеко не везде — они чаще используются в хорошо оснащенных крупных стационарах. Исходя из этого, материал изложен таким образом, чтобы им могли пользоваться все практикующие врачи. Поэтому сначала даны традиционные методы хирургического лечения, а затем — методы, получившие распространение на современном этапе. Такое построение привело к тому, что в некоторых местах имеются повторения. Однако мы полагаем, что это не будет мешать восприятию излагаемых сведений.
За последние годы получила распространение эндоскопическая хирургия, которая в ряде случаев заменила чревосечение. Следует отметить, что эту методику гинекологических операций могут позволить себе гинекологи-хирурги, хорошо владеющие операциями на открытом животе с обычными хирургическими инструментами, так как лапароскопическое вмешательство в целом выполняется по тому же плану, что и при других доступах, и не исключается возможность при необходимости перехода к чревосечению.
В руководстве освещены вопросы применения электрохирургии, лазерной и ультразвуковой хирургии, микрохирургии и других вспомогательных технических средств. Уделено большое внимание технике оперативных вмешательств, направленных на сохранение генеративной функции у женщин репродуктивного возраста, поскольку это является приоритетным направлением современной гинекологии.
Руководство иллюстрировано большим количеством оригинальных рисунков, выполненных одним из авторов — доктором медицинских наук С. Е. Белоглазовой.
Авторы будут благодарны читателям за замечания. Мы надеемся, что это пособие окажет помощь гинекологам, урологам и хирургам в их практической работе.
Научно-практическое издание
Клинические рекомендации. Акушерство и гинекология Выпуск 2
Под редакцией В.И. Кулакова

ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ В АКУШЕРСТВЕ
ЭХОГРАФИЯ
Внастоящее время эхография — ведущий метод исследования в акушерстве. Использование современной аппаратуры позволяет установить беременность уже на сроке 4,5 нед (считая от 1-го дня последней менструации). В этот период диагностика беременности основана на обнаружении анэхогенного образования (плодного яйца) диаметром около 0,5 см, окруженного гиперэхогенным кольцом ворсинчатого хориона толщиной 0,1–0,15 см. В 5–5,5 нед в большинстве случаев удается получить изображение эмбриона, копчикотеменной размер которого в эти сроки беременности равен 0,4 см. В это же время начинает определяться сердечная деятельность эмбриона.
В8 нед плодное яйцо занимает почти половину объема матки. В этот же период ворсинчатый хорион, ранее равномерно покрывавший всю периферию плодного яйца, утолщается на сравнительно небольшом участке и дает начало будущей плаценте. В то же время остальная часть хориона теряет свои ворсинки, атрофируется и превращается в гладкий хорион.
В9 нед визуализируется голова эмбриона как отдельное анатомическое образование. В этот же период впервые появляются движения плода,
ав 10 нед начинают определяться его конечности. Сердечная деятельность плода в ранние сроки беременности претерпевает изменения. В 5 нед частота сердечных сокращений составляет 120–140 в минуту, в 6– 7 нед — 160–190 в минуту, в конце I триместра беременности — 140– 160 в минуту и в последующем сохраняется приблизительно на этом же уровне.
Срок беременности в I триместре может быть установлен на основании измерения среднего диаметра плодного яйца или копчикотеменного размера плода. Для этого используют таблицы или специальные уравнения, например следующие уравнения (В.Н. Демидов, А.М. Стыгар):
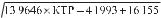
где Дв — внутренний диаметр плодного яйца, см; КТР — копчикотеменной размер плода, см; W — срок беременности, нед.
Функциональные методы исследования в акушерстве
1

Функциональные методы исследования в акушерстве
Средняя ошибка в определении срока беременности при измерении плодного яйца составляет ± 5 дней и КТР±2,2 дня.
При многоплодной беременности в полости матки обнаруживают 2 плодных яйца и более (в последующем и плодов). Следует отметить, что не всегда многоплодная беременность заканчивается рождением нескольких детей. Это обусловлено тем, что в ряде случаев происходит либо самопроизвольный выкидыш, либо внутриутробная гибель одного из плодов.
Для неразвивающейся беременности характерно уменьшение размеров плодного яйца по сравнению с предполагаемым сроком беременности, его деформация, истончение хориона. Наблюдают также фрагментацию, дезинтеграцию плодного яйца и нечеткость его контуров. В отдельных случаях оно располагается в нижних отделах матки. Наряду с этим не удается зарегистрировать сердечную деятельность.
В значительном числе наблюдений эмбрион в матке отсутствует (анэмбриония). При обнаружении анэмбрионии после 7 нед гестации сохранять беременность нецелесообразно. Следует отметить, что на основании только одного эхографического исследования не всегда можно поставить диагноз неразвивающейся беременности. Поэтому нередко возникает необходимость в повторном обследовании. Отсутствие увеличения размеров плодного яйца через 5–7 дней подтверждает диагноз.
Угрожающий аборт чаще возникает вследствие повышения сократительной активности матки. Клинически проявляется болями внизу живота и в пояснице. При сохранении связи между маткой и плодным яйцом данные эхографии обычно не отличаются от таковых при нормально протекающей беременности. В тех случаях, когда плодное яйцо отслаивается от своего ложа, то между ним и стенкой матки обнаруживают эхосвободные пространства, свидетельствующие о скоплении крови. При значительной отслойке наблюдают уменьшение разрывов плодного яйца и гибель эмбриона. Клинически в этих случаях обычно отмечают различной интенсивности кровяные выделения из половых путей. Об угрозе прерывания могут также свидетельствовать укорочение шейки матки до 2,5 см и менее, а также расширение цервикального канала.
При неполном аборте размеры матки значительно меньше предполагаемого срока беременности. В полости матки видны небольшие плотные, повышенной эхогенности компоненты или отдельные разрозненные эхоструктуры (остатки плодного яйца и сгустки крови). В то же время плодное яйцо не визуализируется. Полость матки обычно несколько расширена.
При полном выкидыше матка не увеличена. Полость матки либо не визуализируется, либо имеет небольшие размеры. Отсутствие в ней дополнительных эхоструктур указывает на полный аборт. В этих случаях отпадает необходимость в оперативном вмешательстве.
Пузырный занос — редкое осложнение, его распространенность составляет 1 случай на 2000–3000 беременностей. Он возникает в результате
2

повреждения плодного яйца и превращения хориона в гроздевидные образования. Они представляют собой прозрачные пузырьки величиной от просяного зерна до лесного ореха и более. Эти пузырьки наполнены жидкостью, содержащей альбумин и муцин.
Диагностика пузырного заноса основана на обнаружении в полости матки множественных анэхогенных эхоструктур округлой или овальной формы. В значительном числе наблюдений внутри этого образования отмечают появление эхогенных зон разных размеров и формы, свидетельствующих о наличии крови. Приблизительно в 2/3 случаев обнаруживают одноили двусторонние многокамерные жидкостные образования (текалютеиновые кисты). Их диаметр колеблется от 4,5 до 8 см. После удаления пузырного заноса эти кисты постепенно уменьшаются в размерах и исчезают. В сомнительных случаях следует рекомендовать определение хорионического гонадотропина в крови, концентрация которого значительно возрастает при наличии данной патологии.
При внематочной беременности в области придатков матки обнаруживают анэхогенное образование округлой формы (плодное яйцо), окруженное ободком ворсинчатого хориона. Его размеры приблизительно соответствуют предполагаемому сроку беременности. Иногда внутри этого образования можно увидеть эмбрион и установить его сердечную деятельность.
|
При нарушенной трубной беременности сбоку от матки можно обна- |
акушерстве |
|
|
ружить жидкостное образование разных размеров и формы, содержащее |
||
|
множественные аморфные эхоструктуры и мелкодисперсную смещаемую |
||
|
взвесь (кровь). В случае разрыва плодовместилища свободную жидкость |
||
|
определяют в позадиматочном пространстве, а иногда при обильном |
||
|
кровотечении и в брюшной полости женщины. Она содержит смещае- |
в |
|
|
мую мелкодисперсную взвесь и аморфные эхоструктуры. При отсутствии |
исследования |
|
|
кровотечения при внематочной беременности определяют утолщенный |
||
|
гиперэхогенный эндометрий, а при наличии кровотечения его обычно |
||
|
не обнаруживают, тогда как полость матки бывает расширенной. |
||
|
Перегородка в матке видна как довольно толстое образование, идущее |
||
|
в переднезаднем направлении. Перегородка может быть как полной, так |
||
|
и неполной. При неполной перегородке полость матки обычно состоит |
методы |
|
|
из 2 половин разного размера. Причем в значительном числе случаев можно |
||
|
видеть, что в одной из ее половин располагается плод, а в другой — пла- |
||
|
цента. Ультразвуковая диагностика полной перегородки представляет |
||
|
большие трудности. На сканограммах при этой патологии в одной из |
Функциональные |
|
|
ности обнаружение внутриматочных контрацептивов не представляет |
||
|
половин матки определяют плодное яйцо, а в другой — утолщенный |
||
|
эндометрий. |
||
|
Сочетание беременности с внутриматочными контрацептивами — не- |
||
|
редкое явление. Поскольку с развитием беременности нейлоновая нить |
||
|
втягивается в полость матки, может возникнуть ошибочное представ- |
||
|
ление о потере противозачаточного средства. В I триместре беремен- |
3

Функциональные методы исследования в акушерстве
трудностей. Обычно контрацептив располагается экстраамниально. На сканограммах внутриматочные контрацептивы определяют как гиперэхогенные образования различной формы, расположенные в основном в нижних отделах матки. Во второй половине беременности внутриматочный контрацептив виден не всегда. Это обусловлено, с одной стороны, его небольшими размерами, а с другой — тем, что он довольно часто бывает «закрыт» крупными частями тела плода.
Из объемных образований во время беременности наиболее часто встречают кисту желтого тела. Она обычно представляет собой образование диаметром 3–8 см с толстыми стенками (0,2–0,5 см). Внутренняя структура кисты отличается большим разнообразием. Она может иметь сетчатое, паутинообразное внутреннее строение, содержать неправильной формы перегородки, различной формы плотные включения, а также быть полностью заполненной гиперэхогенным содержимым (кровью). Характерная особенность данной кисты заключается в том, что она постепенно уменьшается в размерах и исчезает в течение 1–3 мес.
Важное значение во II и III триместрах имеет установление срока беременности, массы плода, его роста и гипотрофии. Для этого в сантиметрах измеряют бипариетальный и лобно-затылочный размеры головы плода (Г), среднюю окружность живота (Ж), длину бедренной (Б), большой берцовой, плечевой (П) костей, стопы, межполушарный размер мозжечка, средний поперечный диаметр сердца [(С) один из размеров определяют от перикарда до перикарда, другой — от дальней стенки перикарда до конца межжелудочковой перегородки]. Для определения этих параметров используют специальные таблицы, номограммы, математические уравнения и компьютерные программы.
В нашей стране наибольшее распространение получили таблицы, уравнения и программы, разработанные В.Н. Демидовым и соавт. [1]. Так, ошибка в определении срока беременности при использовании компьютерных программ, разработанных этими авторами, оказалась значительно меньше, чем при использовании уравнений и программ, предложенных другими исследователями (табл. 1). Средняя ошибка в определении срока беременности при использовании компьютерной программы составила во II триместре ±3,3 дня, в III триместре ±4,3 и при гипотрофии ±4,4 дня.
Таблица 1. Ошибка в определении срока беременности во II и в III триместрах (среднее ± стандартное отклонение), дни
|
В.Н. Демидов |
F. Hadlock |
J. Hobbins |
M. Hans- |
S. Campbell |
|
|
и соавт. |
mann |
||||
|
II триместр |
3,3±2,7 |
4,3±3,6 |
6,6±5,6 |
7,1±4,2 |
7,4±4,6 |
|
III триместр |
4,3±3,5 |
8,8±5,6 |
10,2±7,3 |
10,5±5,6 |
10,7±6,5 |
|
Гипотрофия |
4,4±2,6 |
35,4±12,1 |
38,6±14,5 |
35,2±11,4 |
37,0±13,5 |
4

Для определения массы (М) плода в III триместре беременности В.Н. Демидов и соавт. предложили использовать следующее уравнение:
М= 33,44 × Г2 — 377,5 × Г + 15,54 × Ж2 — 109,1 × Ж + 63,95 × С2 +
+1,7 × С + 41,46 × Б2 — 262,6 × Б + 1718.
Данное уравнение дает вполне удовлетворительные результаты, однако наиболее надежную информацию можно получить при использовании компьютерной программы. Она также разработана этими авторами (табл. 2). Средняя ошибка в определении массы плода при использовании этой программы составила во II триместре беременности
±27,6 г, во II триместре ±145,5 г и при его гипотрофии ±89,0 г.
Таблица 2. Ошибка в определении массы плода во II и в III триместрах (среднее ± стандартное отклонение)
|
В.Н. Деми- |
J. Hobbins, |
S. Campbell |
J. Birnholz |
F. Hadlock |
|
|
дов и соавт. |
V. Shepard |
||||
|
II триместр |
27,6±27,8 |
60,3±55,8 |
*** |
*** |
*** |
|
III триместр |
|||||
|
145,5±133,0 |
312,3±236,6 |
446,5±288.2 |
279,6±199,0 |
307,4±219,2 |
|
|
Гипотрофия |
|||||
|
89,0±87,0 |
208,5±171,3 |
343,0±215,9 |
157,5±138,6 |
*** |
|
Рост плода (Р) в III триместре может быть определен при помощи следующего уравнения (предложено В.Н. Демидовым и соавт.):
Р = 10,0 × П – 14,0.
Однако для более точного и раннего его определения (уже с начала II триместра) может быть использована компьютерная программа, предложенная этими же авторами. Средняя ошибка при ее применении составила во II триместре беременности ±0,5, а в III триместре и при гипотрофии плода ±1,5 см.
Обнаружение гипотрофии плода имеет чрезвычайное значение. Для ее диагностики необходимо точное знание срока беременности, массы
ироста плода. Многие зарубежные авторы предлагают определять отношение длины бедра к окружности живота или головы плода. Однако использование указанных критериев не позволяет добиться удовлетворительных результатов. Точность ее установления в этих случаях не превышает 75%.
Для более точной диагностики гипотрофии плода В.Н. Демидовым
исоавт. [2] была разработана специальная компьютерная программа. После введения в компьютер всех необходимых показателей фетометрии на экране монитора отображаются следующие параметры (табл. 3): точный срок беременности, масса и рост плода, средние теоретические масса и рост плода для данного срока гестации, выраженность задержки
Функциональные методы исследования в акушерстве
5

Функциональные методы исследования в акушерстве
в развитии, выраженность отставания в массе и росте (в неделях, днях), а также степень гипотрофии и ее форма (симметричная, асимметричная). Точность диагностики гипотрофии плода при использовании данной компьютерной программы составляет 97%, а ее степени — 81%.
Таблица 3. Данные компьютерной фетометрии при гипотрофии плода (конкретное наблюдение)
|
Срок беременности 38 нед 5 дней |
Задержка в развитии 5 нед 2 дня |
|
Масса плода 2304 г |
Задержка в массе 4 нед 1 день |
|
Рост плода 47 см |
Задержка в росте 1 нед 6 дней |
|
Нормативные значения для 38 нед |
Степень гипотрофии II |
|
5 дней |
Форма гипотрофии асимметричная |
|
Масса плода 3031 г |
|
|
Рост плода 49 см |
|
Для определения гипотрофии может быть также использовано следующее уравнение (предложено В.Н. Демидовым и соавт.):
К = (0,75 × GAcer + 0,25 × GAfoot – 0,25 × GАhead –
– 0,75 × GAabd) × 0,45 + 0,5,
где GАcer — срок беременности по межполушарному размеру мозжечка;
GAfoot — срок беременности по стопе; GАhead — срок беременности по среднему диаметру головы; Gаabd — срок беременности по среднему
диаметру живота.
При этом степень гипотрофии (К) определяют следующим образом: степень гипотрофии 0 (отсутствие гипотрофии) — К < 1; степень I — 1 ≤ K < 2; степень II — 2 ≤ K < 3; степень III — 3 ≤ K. Точность определения гипотрофии при использовании данного уравнения составляет 92%, а ее степени — 60%.
Для обнаружения маркеров хромосомной патологии эхография имеет важное значение. Наиболее информативно увеличение воротникового пространства плода в срок 11–14 нед. Установлено, что толщина воротникового пространства в норме не должна быть более 2,5 мм. Его увеличение (толщина 3 мм и более) приблизительно свидетельствует о наличии хромосомной патологии в 1/3 случаев. Наиболее часто встречают: синдром Дауна (приблизительно 50% случаев), синдром Эдвардса (24%), синдром Тернера (10%), синдром Патау (5%), другая хромосомная патология (11%). Установлена довольно четкая зависимость между толщиной воротникового пространства и частотой хромосомной патологии. При толщине воротникового пространства 3 мм нарушения генотипа встретились у 7% плодов, 4 мм — у 27%, 5 мм — у 53%, 6 мм — у 49%, 7 мм — у 83%, 8 мм — у 70% и 9 мм — у 78%.
Определенную информацию о наличии хромосомной патологии может дать измерение длины носовой кости плода. В норме в 12–13 нед
6

она не должна быть менее 4 мм, в 13–14 нед — менее 4,5 мм, в 14– 15 нед — менее 5 мм. Длина костей носа ниже этих показателей может свидетельствовать о хромосомной патологии, чаще всего о синдроме Дауна.
На наличие синдрома Дауна во II триместре беременности может также указывать укорочение длины бедренной кости плода. На основании многочисленных исследований было установлено, что уменьшение длины бедренной кости на 2 нед и более по сравнению с предполагаемым сроком беременности при болезни Дауна встречают приблизительно в 3,5 раза чаще, чем при физиологическом ее течении.
К другим маркерам хромосомной патологии относят кисты сосудистых сплетений желудочков головного мозга, гиперэхогенный кишечник, гиперэхогенные образования на сосочковых мышцах сердца, незначительный гидронефроз, укорочение трубчатых костей, кисты пуповины, постоянное отведение большого пальца стопы, задержка внутриутробного развития плода.
При наличии только одного из указанных маркеров риск хромосомной патологии практически остается таким же, как и при физиологическом течении беременности. Однако при обнаружении двух и более маркеров риск ее возникновения существенно возрастает. В этих случаях следует рекомендовать амниоцентез или кордоцентез для последующего кариотипирования.
При многоплодной беременности во II и III триместрах обнаруживают два и более плода. Двойни могут быть монозиготными (монохориальными) и бизиготными (бихориальными). В основе диагностики бизиготной двойни лежит обнаружение двух отдельно расположенных плацент, утолщения разделительной перегородки до 2 мм и более, разнополых плодов. В 10–15% при монохориальной двойне развивается фетофетальный трансфузионный синдром. Перинатальная смертность в данном случае составляет 15–17%. Развитие данного синдрома обусловлено наличием сосудистых анастомозов, приводящих к шунтированию крови от одного плода к другому. В итоге один плод становится донором, другой — реципиентом. У первого наблюдают анемию, задержку развития, маловодие, у второго развиваются эритремия, кардиомегалия, неиммунная водянка, многоводие.
Эхография играет важную роль в определении объема околоплодных вод. На ранних сроках беременности в образовании околоплодных вод принимают участие амниотические оболочки, во II и III триместрах их наличие обусловлено мочевыделением плода. Количество околоплодных вод считают нормальным, если диаметр самого глубокого кармана составляет 3–8 см. Уменьшение количества околоплодных вод довольно часто наблюдают при гипотрофии плода, аномалиях почек и мочевыделительной системы, а их полное отсутствие — при агенезии почек. Многоводие может быть при некоторых аномалиях желудочно-кишеч- ного тракта и инфицировании плода.
Функциональные методы исследования в акушерстве
7

Функциональные методы исследования в акушерстве
Применение эхографии практически во всех случаях позволяет установить предлежание (головное, тазовое) и положение плода (продольное, поперечное, косое).
Для определения состояния шейки матки используют методику наполненного мочевого пузыря или применяют трансвагинальную эхографию. Истмико-цервикальную недостаточность можно заподозрить при длине шейки матки менее 25 мм или расширенном проксимальном ее отделе. Длина цервикального канала 20 мм до 20 нед беременности может служить показанием для наложения швов на шейку матки.
Пол плода в значительном числе наблюдений может быть установлен уже в 12–13 нед. В ранние сроки беременности половой член определяется в виде небольшого образования, напоминающего наконечник стрелы. Для плода женского пола характерно обнаружение на сканограммах трех гиперэхогенных параллельных линейных полосок. После 20 нед пол плода определяют практически во всех наблюдениях.
Эхография имеет важное значение в выявлении пороков развития плода. Наиболее оптимальные сроки проведения эхографического скрининга для определения аномалий развития плода: 11–13, 22–24, 32– 34 нед беременности [3–5].
Проведение эхографического скрининга в I триместре позволяет обнаружить только около 2–3% аномалий развития. В эту группу, как правило, входят грубые пороки: анэнцефалия, акрания, эктопия сердца, омфалоцеле (пупочная грыжа), гастрошизис (дефект передней брюшной стенки с выходом органов брюшной полости наружу), неразделившаяся двойня, полная предсердно-желудочковая блокада, кистозная лимфангиома шеи и др.
В связи с тем что обычно диагностируемые в этот период пороки несовместимы с внеутробной жизнью, в большинстве случаев производят прерывание беременности.
Во II и III триместрах удается определить большинство пороков развития в виде нарушения анатомического строения отдельных органов и систем плода. В специализированных учреждениях точность их диагностики достигает 90%.
К основным причинам ошибочных результатов пороков развития относят недостаточную квалификацию врача, несовершенную ультразвуковую аппаратуру, неблагоприятные для исследования положения плода, выраженное маловодие, повышенное развитие подкожно-жировой клетчатки.
Чрезвычайно важна рациональная тактика ведения беременности, выбор способа родоразрешения и дальнейшая тактика лечения плода и новорожденного с учетом характера выявленной патологии. С этой целью выделено несколько групп плодов и новорожденных.
■Группа 1. Патология, при которой возможна хирургическая коррекция во время беременности: диафрагмальная грыжа, гидроторакс, крестцово-копчиковая тератома, обструкция мочевыводящих путей,
8

стеноз аорты и легочной артерии, трансфузионный синдром при многоплодной беременности, амниотические тяжи.
■Группа 2. Патология, требующая безотлагательного хирургического лечения: пупочная грыжа, гастрошизис, атрезия пищевода, двенадцатиперстной кишки, тонкой и толстой кишок, неперфорированный анус, диафрагмальная грыжа, кистозный аденоматоз легкого, приводящий к дыхательной недостаточности, тяжелые пороки сердца, массивные интранатальные внутричерепные кровоизлияния.
■Группа 3. Патология, требующая госпитализации в хирургическое отделение в периоде новорожденности: объемные образования брюшной полости, секвестр легких, мультикистоз почки, мегауретер, гидронефроз, экстрофия мочевого пузыря, тератома крестцовой области, лимфангиома шеи, пороки сердца с явлениями нарушения кровообращения, расщепление губы и нёба, гидроцефалия, менингоцеле головного и спинного мозга, опухоли и кисты головного мозга.
■Группа 4. Патология, требующая родоразрешения путем операции кесарева сечения. Гигантская тератома, омфалоцеле, гастрошизис, лимфангиома шеи больших размеров, неразделившаяся двойня.
■Группа 5. Патология, дающая основание для обсуждения вопроса о прерывании беременности: поликистоз почек взрослого типа, ахондроплазия, клапан задней уретры в сочетании с двусторонним мегауретером, гидронефрозом и мегацистисом, кистозная дисплазия почек, выраженная гипоплазия обеих почек, грубые инвалидизирующие аномалии конечностей, расщелины лица, микрофтальмия, анофтальмия.
■Группа 6. Патология, требующая прерывания беременности: анэнцефалия, голопрозэнцефалия, гидроцефалия, обусловленная синдромом Арнольда–Киари, экзенцефалия, черепно- и спинномозговые грыжи больших размеров, расщепление лица, агенезия глазных яблок, грубые пороки сердца, эктопия сердца, несовместимые с жизнью пороки скелета, артериовенозные аномалии центральной нервной системы, кавернозная гемангиома и некоторые другие пороки развития мозга.
■Группа 7. Патология, требующая диспансерного наблюдения: агенезия мозолистого тела, кисты головного мозга небольших размеров, курабельные пороки сердца, кисты органов брюшной полости и забрюшинного пространства, солитарные кисты легких, кистозный аденоматоз легких без явлений дыхательной недостаточности, деформация суставов, пахово-мошоночные грыжи, водянка оболочек яичка, кистозные образования яичников, пороки сердца без нарушения кровообращения, кардиомиопатия.
Следует отметить, что в большинстве случаев антенатальная хирургическая коррекция не является радикальным методом. Она создает в основном только условия для более благоприятного развития плода или сохранения пораженного органа до срока родов и последующего лечения
Функциональные методы исследования в акушерстве
9
Соседние файлы в предмете Акушерство и гинекология
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
17.10.2014172.03 Кб90РЕФЕРАТ Гормонотерапия в гинекологии.doc
Скачать бесплатно Кулаков В.И., Савельева Г.М., Манухин И.Б. — Гинекология. Национальное руководство. pdf
Название: Гинекология. Национальное руководство.
Автор: Кулаков В.И., Савельева Г.М., Манухин И.Б.
Год издания: 2009
Размер: 19.9 МБ
Формат: pdf
Язык: Русский
Данная книга, созданная ведущими российскими специалистами, продолжает серию Национальных руководств — базовых практических изданий по определенной медицинской специализации. Руководство содержит всю необходимую практикующему доктору информацию — подробно описаны диагностика, лечение (фармакотерапия и хирургическое), профилактика, даны рекомендации по распространенным нозологиям и синдромам. Книга рассчитана на докторов женской консультации, гинекологического стационара, поликлиник, работников ФАПов, студентов-медиков, ординаторов, докторов-интернов, аспирантов.
Также Вы можете скачать бесплатно Электронное приложение к национальному руководству (CD-ROM)
Эта книга удалена по требованию правообладателя

Также рекомендуем скачать
Название: Роль и значение простагландинов в прерывании неразвивающейся беременности. Монография.
Автор: Назирова М.У., Каттаходжаева М.Х.
Год издания: 2023
Размер: 1.14 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Роль и значение простагландинов в прерывании неразвивающейся беременности» — монография, в которой освещены такие вопросы, как этиопатогенез и клинико-иммунологические особенности неразвивающей… Скачать книгу бесплатно
Название: Эстетическая гинекология.
Автор: Аполихина И.А., Сухих Г.Т.
Год издания: 2021
Размер: 113.95 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Эстетическая гинекология» — издание, рассматривающее наиболее современный раздел гинекологии, где освещены анатомические и юридические аспекты эстетической гинекологии, антивозрастная стратегия… Скачать книгу бесплатно
Название: Беременность ранних сроков. От прегравидарной подготовки к здоровой гестации.
Автор: Радзинский В.Е., Оразмурадов А.А.
Год издания: 2020
Размер: 98.38 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Беременность ранних сроков. От прегравидарной подготовки к здоровой гестации» рассматривает довольно важные и актуальные вопросы прегравидарной подготовки пар для получения здорового периода ге… Скачать книгу бесплатно
Название: Акушерство. 2-е издание.
Автор: Радзинский В.Е., Фукс А.М.
Год издания: 2021
Размер: 31.24 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Акушерство» — второе издание учебника по акушерству, где рассмотрены базовые вопросы данного направления медицины. В учебнике описаны процессы оплодотворения, зачатия и развития плодного яйца, … Скачать книгу бесплатно
Название: Эпилепсия и беременность. 2-е издание
Автор: Дмитренко Д.В., Шнайдер Н.А. Егорова А.Т.
Год издания: 2022
Размер: 3.35 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Эпилепсия и беременность» рассматривает довольно актуальную на данный момент проблему медицины — ведение беременности у пациенток с эпилепсией. Книга освещает планирование и ведение беременност… Скачать книгу бесплатно
Название: Гинекология. Национальное руководство. Краткое издание. 2-е издание.
Автор: Савельева Г.М., Сухих Г.Т., Серов В.Н. и др.
Год издания: 2020
Размер: 8.3 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Гинекология. Национальное руководство. Краткое издание» в своем обновленном втором издании довольно детально рассматривает основные вопросы гинекологии, где отражены на современном уровне с поз… Скачать книгу бесплатно
Название: Акушерство. Национальное руководство. Краткое издание.
Автор: Айламазян Э.К., Серов В.Н., Радзинский В.Е., Савельева Г.М.
Год издания: 2021
Размер: 3.07 МБ
Формат: rar
Язык: Русский
Описание: Книга «Акушерство. Национальное руководство. Краткое издание» — новейшее руководство по акушерству, которое является кратким изданием версии Национального руководства по акушерству от 2007 года, испра… Скачать книгу бесплатно
Название: Гинекология. Руководство к практическим занятиям.
Автор: Радзинский В.Е.
Год издания: 2020
Размер: 8.64 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Гинекология. Руководство к практическим занятиям» — новейшее учебное пособие в третьем издании, где с позиции современной медицинской науки изложен материал по курсу гинекологии в формате вопро… Скачать книгу бесплатно
Название: Акушерство. 10-е издание.
Автор: Айламазян Э.К.
Год издания: 2019
Размер: 11.77 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Акушерство» Э.К. Айламазяна с соавт. в своем 10 издании — базовый учебник, в котором детально рассмотрены основные вопросы акушерской науки, отражены общие вопросы происхождения и развития акуш… Скачать книгу бесплатно
Название: Акушерство
Автор: Стрижаков А.Н., Игнатко И.В., Давыдов А.И.
Год издания: 2020
Размер: 13.69 МБ
Формат: pdf
Язык: Русский
Описание: Учебник «Акушерство» рассматривает основные вопросы общего и частного акушерства на современном уровне. В новейшем издании 2020 года освещены такие вопросы, как определение акушерства, анатомо-физиоло… Скачать книгу бесплатно
Научно-практическое издание
Клинические рекомендации. Акушерство и гинекология Выпуск 2
Под редакцией В.И. Кулакова

ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ В АКУШЕРСТВЕ
ЭХОГРАФИЯ
Внастоящее время эхография — ведущий метод исследования в акушерстве. Использование современной аппаратуры позволяет установить беременность уже на сроке 4,5 нед (считая от 1-го дня последней менструации). В этот период диагностика беременности основана на обнаружении анэхогенного образования (плодного яйца) диаметром около 0,5 см, окруженного гиперэхогенным кольцом ворсинчатого хориона толщиной 0,1–0,15 см. В 5–5,5 нед в большинстве случаев удается получить изображение эмбриона, копчикотеменной размер которого в эти сроки беременности равен 0,4 см. В это же время начинает определяться сердечная деятельность эмбриона.
В8 нед плодное яйцо занимает почти половину объема матки. В этот же период ворсинчатый хорион, ранее равномерно покрывавший всю периферию плодного яйца, утолщается на сравнительно небольшом участке и дает начало будущей плаценте. В то же время остальная часть хориона теряет свои ворсинки, атрофируется и превращается в гладкий хорион.
В9 нед визуализируется голова эмбриона как отдельное анатомическое образование. В этот же период впервые появляются движения плода,
ав 10 нед начинают определяться его конечности. Сердечная деятельность плода в ранние сроки беременности претерпевает изменения. В 5 нед частота сердечных сокращений составляет 120–140 в минуту, в 6– 7 нед — 160–190 в минуту, в конце I триместра беременности — 140– 160 в минуту и в последующем сохраняется приблизительно на этом же уровне.
Срок беременности в I триместре может быть установлен на основании измерения среднего диаметра плодного яйца или копчикотеменного размера плода. Для этого используют таблицы или специальные уравнения, например следующие уравнения (В.Н. Демидов, А.М. Стыгар):
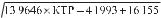
где Дв — внутренний диаметр плодного яйца, см; КТР — копчикотеменной размер плода, см; W — срок беременности, нед.
Функциональные методы исследования в акушерстве
1

Функциональные методы исследования в акушерстве
Средняя ошибка в определении срока беременности при измерении плодного яйца составляет ± 5 дней и КТР±2,2 дня.
При многоплодной беременности в полости матки обнаруживают 2 плодных яйца и более (в последующем и плодов). Следует отметить, что не всегда многоплодная беременность заканчивается рождением нескольких детей. Это обусловлено тем, что в ряде случаев происходит либо самопроизвольный выкидыш, либо внутриутробная гибель одного из плодов.
Для неразвивающейся беременности характерно уменьшение размеров плодного яйца по сравнению с предполагаемым сроком беременности, его деформация, истончение хориона. Наблюдают также фрагментацию, дезинтеграцию плодного яйца и нечеткость его контуров. В отдельных случаях оно располагается в нижних отделах матки. Наряду с этим не удается зарегистрировать сердечную деятельность.
В значительном числе наблюдений эмбрион в матке отсутствует (анэмбриония). При обнаружении анэмбрионии после 7 нед гестации сохранять беременность нецелесообразно. Следует отметить, что на основании только одного эхографического исследования не всегда можно поставить диагноз неразвивающейся беременности. Поэтому нередко возникает необходимость в повторном обследовании. Отсутствие увеличения размеров плодного яйца через 5–7 дней подтверждает диагноз.
Угрожающий аборт чаще возникает вследствие повышения сократительной активности матки. Клинически проявляется болями внизу живота и в пояснице. При сохранении связи между маткой и плодным яйцом данные эхографии обычно не отличаются от таковых при нормально протекающей беременности. В тех случаях, когда плодное яйцо отслаивается от своего ложа, то между ним и стенкой матки обнаруживают эхосвободные пространства, свидетельствующие о скоплении крови. При значительной отслойке наблюдают уменьшение разрывов плодного яйца и гибель эмбриона. Клинически в этих случаях обычно отмечают различной интенсивности кровяные выделения из половых путей. Об угрозе прерывания могут также свидетельствовать укорочение шейки матки до 2,5 см и менее, а также расширение цервикального канала.
При неполном аборте размеры матки значительно меньше предполагаемого срока беременности. В полости матки видны небольшие плотные, повышенной эхогенности компоненты или отдельные разрозненные эхоструктуры (остатки плодного яйца и сгустки крови). В то же время плодное яйцо не визуализируется. Полость матки обычно несколько расширена.
При полном выкидыше матка не увеличена. Полость матки либо не визуализируется, либо имеет небольшие размеры. Отсутствие в ней дополнительных эхоструктур указывает на полный аборт. В этих случаях отпадает необходимость в оперативном вмешательстве.
Пузырный занос — редкое осложнение, его распространенность составляет 1 случай на 2000–3000 беременностей. Он возникает в результате
2

повреждения плодного яйца и превращения хориона в гроздевидные образования. Они представляют собой прозрачные пузырьки величиной от просяного зерна до лесного ореха и более. Эти пузырьки наполнены жидкостью, содержащей альбумин и муцин.
Диагностика пузырного заноса основана на обнаружении в полости матки множественных анэхогенных эхоструктур округлой или овальной формы. В значительном числе наблюдений внутри этого образования отмечают появление эхогенных зон разных размеров и формы, свидетельствующих о наличии крови. Приблизительно в 2/3 случаев обнаруживают одноили двусторонние многокамерные жидкостные образования (текалютеиновые кисты). Их диаметр колеблется от 4,5 до 8 см. После удаления пузырного заноса эти кисты постепенно уменьшаются в размерах и исчезают. В сомнительных случаях следует рекомендовать определение хорионического гонадотропина в крови, концентрация которого значительно возрастает при наличии данной патологии.
При внематочной беременности в области придатков матки обнаруживают анэхогенное образование округлой формы (плодное яйцо), окруженное ободком ворсинчатого хориона. Его размеры приблизительно соответствуют предполагаемому сроку беременности. Иногда внутри этого образования можно увидеть эмбрион и установить его сердечную деятельность.
|
При нарушенной трубной беременности сбоку от матки можно обна- |
акушерстве |
|
|
ружить жидкостное образование разных размеров и формы, содержащее |
||
|
множественные аморфные эхоструктуры и мелкодисперсную смещаемую |
||
|
взвесь (кровь). В случае разрыва плодовместилища свободную жидкость |
||
|
определяют в позадиматочном пространстве, а иногда при обильном |
||
|
кровотечении и в брюшной полости женщины. Она содержит смещае- |
в |
|
|
мую мелкодисперсную взвесь и аморфные эхоструктуры. При отсутствии |
исследования |
|
|
кровотечения при внематочной беременности определяют утолщенный |
||
|
гиперэхогенный эндометрий, а при наличии кровотечения его обычно |
||
|
не обнаруживают, тогда как полость матки бывает расширенной. |
||
|
Перегородка в матке видна как довольно толстое образование, идущее |
||
|
в переднезаднем направлении. Перегородка может быть как полной, так |
||
|
и неполной. При неполной перегородке полость матки обычно состоит |
методы |
|
|
из 2 половин разного размера. Причем в значительном числе случаев можно |
||
|
видеть, что в одной из ее половин располагается плод, а в другой — пла- |
||
|
цента. Ультразвуковая диагностика полной перегородки представляет |
||
|
большие трудности. На сканограммах при этой патологии в одной из |
Функциональные |
|
|
ности обнаружение внутриматочных контрацептивов не представляет |
||
|
половин матки определяют плодное яйцо, а в другой — утолщенный |
||
|
эндометрий. |
||
|
Сочетание беременности с внутриматочными контрацептивами — не- |
||
|
редкое явление. Поскольку с развитием беременности нейлоновая нить |
||
|
втягивается в полость матки, может возникнуть ошибочное представ- |
||
|
ление о потере противозачаточного средства. В I триместре беремен- |
3

Функциональные методы исследования в акушерстве
трудностей. Обычно контрацептив располагается экстраамниально. На сканограммах внутриматочные контрацептивы определяют как гиперэхогенные образования различной формы, расположенные в основном в нижних отделах матки. Во второй половине беременности внутриматочный контрацептив виден не всегда. Это обусловлено, с одной стороны, его небольшими размерами, а с другой — тем, что он довольно часто бывает «закрыт» крупными частями тела плода.
Из объемных образований во время беременности наиболее часто встречают кисту желтого тела. Она обычно представляет собой образование диаметром 3–8 см с толстыми стенками (0,2–0,5 см). Внутренняя структура кисты отличается большим разнообразием. Она может иметь сетчатое, паутинообразное внутреннее строение, содержать неправильной формы перегородки, различной формы плотные включения, а также быть полностью заполненной гиперэхогенным содержимым (кровью). Характерная особенность данной кисты заключается в том, что она постепенно уменьшается в размерах и исчезает в течение 1–3 мес.
Важное значение во II и III триместрах имеет установление срока беременности, массы плода, его роста и гипотрофии. Для этого в сантиметрах измеряют бипариетальный и лобно-затылочный размеры головы плода (Г), среднюю окружность живота (Ж), длину бедренной (Б), большой берцовой, плечевой (П) костей, стопы, межполушарный размер мозжечка, средний поперечный диаметр сердца [(С) один из размеров определяют от перикарда до перикарда, другой — от дальней стенки перикарда до конца межжелудочковой перегородки]. Для определения этих параметров используют специальные таблицы, номограммы, математические уравнения и компьютерные программы.
В нашей стране наибольшее распространение получили таблицы, уравнения и программы, разработанные В.Н. Демидовым и соавт. [1]. Так, ошибка в определении срока беременности при использовании компьютерных программ, разработанных этими авторами, оказалась значительно меньше, чем при использовании уравнений и программ, предложенных другими исследователями (табл. 1). Средняя ошибка в определении срока беременности при использовании компьютерной программы составила во II триместре ±3,3 дня, в III триместре ±4,3 и при гипотрофии ±4,4 дня.
Таблица 1. Ошибка в определении срока беременности во II и в III триместрах (среднее ± стандартное отклонение), дни
|
В.Н. Демидов |
F. Hadlock |
J. Hobbins |
M. Hans- |
S. Campbell |
|
|
и соавт. |
mann |
||||
|
II триместр |
3,3±2,7 |
4,3±3,6 |
6,6±5,6 |
7,1±4,2 |
7,4±4,6 |
|
III триместр |
4,3±3,5 |
8,8±5,6 |
10,2±7,3 |
10,5±5,6 |
10,7±6,5 |
|
Гипотрофия |
4,4±2,6 |
35,4±12,1 |
38,6±14,5 |
35,2±11,4 |
37,0±13,5 |
4

Для определения массы (М) плода в III триместре беременности В.Н. Демидов и соавт. предложили использовать следующее уравнение:
М= 33,44 × Г2 — 377,5 × Г + 15,54 × Ж2 — 109,1 × Ж + 63,95 × С2 +
+1,7 × С + 41,46 × Б2 — 262,6 × Б + 1718.
Данное уравнение дает вполне удовлетворительные результаты, однако наиболее надежную информацию можно получить при использовании компьютерной программы. Она также разработана этими авторами (табл. 2). Средняя ошибка в определении массы плода при использовании этой программы составила во II триместре беременности
±27,6 г, во II триместре ±145,5 г и при его гипотрофии ±89,0 г.
Таблица 2. Ошибка в определении массы плода во II и в III триместрах (среднее ± стандартное отклонение)
|
В.Н. Деми- |
J. Hobbins, |
S. Campbell |
J. Birnholz |
F. Hadlock |
|
|
дов и соавт. |
V. Shepard |
||||
|
II триместр |
27,6±27,8 |
60,3±55,8 |
*** |
*** |
*** |
|
III триместр |
|||||
|
145,5±133,0 |
312,3±236,6 |
446,5±288.2 |
279,6±199,0 |
307,4±219,2 |
|
|
Гипотрофия |
|||||
|
89,0±87,0 |
208,5±171,3 |
343,0±215,9 |
157,5±138,6 |
*** |
|
Рост плода (Р) в III триместре может быть определен при помощи следующего уравнения (предложено В.Н. Демидовым и соавт.):
Р = 10,0 × П – 14,0.
Однако для более точного и раннего его определения (уже с начала II триместра) может быть использована компьютерная программа, предложенная этими же авторами. Средняя ошибка при ее применении составила во II триместре беременности ±0,5, а в III триместре и при гипотрофии плода ±1,5 см.
Обнаружение гипотрофии плода имеет чрезвычайное значение. Для ее диагностики необходимо точное знание срока беременности, массы
ироста плода. Многие зарубежные авторы предлагают определять отношение длины бедра к окружности живота или головы плода. Однако использование указанных критериев не позволяет добиться удовлетворительных результатов. Точность ее установления в этих случаях не превышает 75%.
Для более точной диагностики гипотрофии плода В.Н. Демидовым
исоавт. [2] была разработана специальная компьютерная программа. После введения в компьютер всех необходимых показателей фетометрии на экране монитора отображаются следующие параметры (табл. 3): точный срок беременности, масса и рост плода, средние теоретические масса и рост плода для данного срока гестации, выраженность задержки
Функциональные методы исследования в акушерстве
5

Функциональные методы исследования в акушерстве
в развитии, выраженность отставания в массе и росте (в неделях, днях), а также степень гипотрофии и ее форма (симметричная, асимметричная). Точность диагностики гипотрофии плода при использовании данной компьютерной программы составляет 97%, а ее степени — 81%.
Таблица 3. Данные компьютерной фетометрии при гипотрофии плода (конкретное наблюдение)
|
Срок беременности 38 нед 5 дней |
Задержка в развитии 5 нед 2 дня |
|
Масса плода 2304 г |
Задержка в массе 4 нед 1 день |
|
Рост плода 47 см |
Задержка в росте 1 нед 6 дней |
|
Нормативные значения для 38 нед |
Степень гипотрофии II |
|
5 дней |
Форма гипотрофии асимметричная |
|
Масса плода 3031 г |
|
|
Рост плода 49 см |
|
Для определения гипотрофии может быть также использовано следующее уравнение (предложено В.Н. Демидовым и соавт.):
К = (0,75 × GAcer + 0,25 × GAfoot – 0,25 × GАhead –
– 0,75 × GAabd) × 0,45 + 0,5,
где GАcer — срок беременности по межполушарному размеру мозжечка;
GAfoot — срок беременности по стопе; GАhead — срок беременности по среднему диаметру головы; Gаabd — срок беременности по среднему
диаметру живота.
При этом степень гипотрофии (К) определяют следующим образом: степень гипотрофии 0 (отсутствие гипотрофии) — К < 1; степень I — 1 ≤ K < 2; степень II — 2 ≤ K < 3; степень III — 3 ≤ K. Точность определения гипотрофии при использовании данного уравнения составляет 92%, а ее степени — 60%.
Для обнаружения маркеров хромосомной патологии эхография имеет важное значение. Наиболее информативно увеличение воротникового пространства плода в срок 11–14 нед. Установлено, что толщина воротникового пространства в норме не должна быть более 2,5 мм. Его увеличение (толщина 3 мм и более) приблизительно свидетельствует о наличии хромосомной патологии в 1/3 случаев. Наиболее часто встречают: синдром Дауна (приблизительно 50% случаев), синдром Эдвардса (24%), синдром Тернера (10%), синдром Патау (5%), другая хромосомная патология (11%). Установлена довольно четкая зависимость между толщиной воротникового пространства и частотой хромосомной патологии. При толщине воротникового пространства 3 мм нарушения генотипа встретились у 7% плодов, 4 мм — у 27%, 5 мм — у 53%, 6 мм — у 49%, 7 мм — у 83%, 8 мм — у 70% и 9 мм — у 78%.
Определенную информацию о наличии хромосомной патологии может дать измерение длины носовой кости плода. В норме в 12–13 нед
6

она не должна быть менее 4 мм, в 13–14 нед — менее 4,5 мм, в 14– 15 нед — менее 5 мм. Длина костей носа ниже этих показателей может свидетельствовать о хромосомной патологии, чаще всего о синдроме Дауна.
На наличие синдрома Дауна во II триместре беременности может также указывать укорочение длины бедренной кости плода. На основании многочисленных исследований было установлено, что уменьшение длины бедренной кости на 2 нед и более по сравнению с предполагаемым сроком беременности при болезни Дауна встречают приблизительно в 3,5 раза чаще, чем при физиологическом ее течении.
К другим маркерам хромосомной патологии относят кисты сосудистых сплетений желудочков головного мозга, гиперэхогенный кишечник, гиперэхогенные образования на сосочковых мышцах сердца, незначительный гидронефроз, укорочение трубчатых костей, кисты пуповины, постоянное отведение большого пальца стопы, задержка внутриутробного развития плода.
При наличии только одного из указанных маркеров риск хромосомной патологии практически остается таким же, как и при физиологическом течении беременности. Однако при обнаружении двух и более маркеров риск ее возникновения существенно возрастает. В этих случаях следует рекомендовать амниоцентез или кордоцентез для последующего кариотипирования.
При многоплодной беременности во II и III триместрах обнаруживают два и более плода. Двойни могут быть монозиготными (монохориальными) и бизиготными (бихориальными). В основе диагностики бизиготной двойни лежит обнаружение двух отдельно расположенных плацент, утолщения разделительной перегородки до 2 мм и более, разнополых плодов. В 10–15% при монохориальной двойне развивается фетофетальный трансфузионный синдром. Перинатальная смертность в данном случае составляет 15–17%. Развитие данного синдрома обусловлено наличием сосудистых анастомозов, приводящих к шунтированию крови от одного плода к другому. В итоге один плод становится донором, другой — реципиентом. У первого наблюдают анемию, задержку развития, маловодие, у второго развиваются эритремия, кардиомегалия, неиммунная водянка, многоводие.
Эхография играет важную роль в определении объема околоплодных вод. На ранних сроках беременности в образовании околоплодных вод принимают участие амниотические оболочки, во II и III триместрах их наличие обусловлено мочевыделением плода. Количество околоплодных вод считают нормальным, если диаметр самого глубокого кармана составляет 3–8 см. Уменьшение количества околоплодных вод довольно часто наблюдают при гипотрофии плода, аномалиях почек и мочевыделительной системы, а их полное отсутствие — при агенезии почек. Многоводие может быть при некоторых аномалиях желудочно-кишеч- ного тракта и инфицировании плода.
Функциональные методы исследования в акушерстве
7

Функциональные методы исследования в акушерстве
Применение эхографии практически во всех случаях позволяет установить предлежание (головное, тазовое) и положение плода (продольное, поперечное, косое).
Для определения состояния шейки матки используют методику наполненного мочевого пузыря или применяют трансвагинальную эхографию. Истмико-цервикальную недостаточность можно заподозрить при длине шейки матки менее 25 мм или расширенном проксимальном ее отделе. Длина цервикального канала 20 мм до 20 нед беременности может служить показанием для наложения швов на шейку матки.
Пол плода в значительном числе наблюдений может быть установлен уже в 12–13 нед. В ранние сроки беременности половой член определяется в виде небольшого образования, напоминающего наконечник стрелы. Для плода женского пола характерно обнаружение на сканограммах трех гиперэхогенных параллельных линейных полосок. После 20 нед пол плода определяют практически во всех наблюдениях.
Эхография имеет важное значение в выявлении пороков развития плода. Наиболее оптимальные сроки проведения эхографического скрининга для определения аномалий развития плода: 11–13, 22–24, 32– 34 нед беременности [3–5].
Проведение эхографического скрининга в I триместре позволяет обнаружить только около 2–3% аномалий развития. В эту группу, как правило, входят грубые пороки: анэнцефалия, акрания, эктопия сердца, омфалоцеле (пупочная грыжа), гастрошизис (дефект передней брюшной стенки с выходом органов брюшной полости наружу), неразделившаяся двойня, полная предсердно-желудочковая блокада, кистозная лимфангиома шеи и др.
В связи с тем что обычно диагностируемые в этот период пороки несовместимы с внеутробной жизнью, в большинстве случаев производят прерывание беременности.
Во II и III триместрах удается определить большинство пороков развития в виде нарушения анатомического строения отдельных органов и систем плода. В специализированных учреждениях точность их диагностики достигает 90%.
К основным причинам ошибочных результатов пороков развития относят недостаточную квалификацию врача, несовершенную ультразвуковую аппаратуру, неблагоприятные для исследования положения плода, выраженное маловодие, повышенное развитие подкожно-жировой клетчатки.
Чрезвычайно важна рациональная тактика ведения беременности, выбор способа родоразрешения и дальнейшая тактика лечения плода и новорожденного с учетом характера выявленной патологии. С этой целью выделено несколько групп плодов и новорожденных.
■Группа 1. Патология, при которой возможна хирургическая коррекция во время беременности: диафрагмальная грыжа, гидроторакс, крестцово-копчиковая тератома, обструкция мочевыводящих путей,
8

стеноз аорты и легочной артерии, трансфузионный синдром при многоплодной беременности, амниотические тяжи.
■Группа 2. Патология, требующая безотлагательного хирургического лечения: пупочная грыжа, гастрошизис, атрезия пищевода, двенадцатиперстной кишки, тонкой и толстой кишок, неперфорированный анус, диафрагмальная грыжа, кистозный аденоматоз легкого, приводящий к дыхательной недостаточности, тяжелые пороки сердца, массивные интранатальные внутричерепные кровоизлияния.
■Группа 3. Патология, требующая госпитализации в хирургическое отделение в периоде новорожденности: объемные образования брюшной полости, секвестр легких, мультикистоз почки, мегауретер, гидронефроз, экстрофия мочевого пузыря, тератома крестцовой области, лимфангиома шеи, пороки сердца с явлениями нарушения кровообращения, расщепление губы и нёба, гидроцефалия, менингоцеле головного и спинного мозга, опухоли и кисты головного мозга.
■Группа 4. Патология, требующая родоразрешения путем операции кесарева сечения. Гигантская тератома, омфалоцеле, гастрошизис, лимфангиома шеи больших размеров, неразделившаяся двойня.
■Группа 5. Патология, дающая основание для обсуждения вопроса о прерывании беременности: поликистоз почек взрослого типа, ахондроплазия, клапан задней уретры в сочетании с двусторонним мегауретером, гидронефрозом и мегацистисом, кистозная дисплазия почек, выраженная гипоплазия обеих почек, грубые инвалидизирующие аномалии конечностей, расщелины лица, микрофтальмия, анофтальмия.
■Группа 6. Патология, требующая прерывания беременности: анэнцефалия, голопрозэнцефалия, гидроцефалия, обусловленная синдромом Арнольда–Киари, экзенцефалия, черепно- и спинномозговые грыжи больших размеров, расщепление лица, агенезия глазных яблок, грубые пороки сердца, эктопия сердца, несовместимые с жизнью пороки скелета, артериовенозные аномалии центральной нервной системы, кавернозная гемангиома и некоторые другие пороки развития мозга.
■Группа 7. Патология, требующая диспансерного наблюдения: агенезия мозолистого тела, кисты головного мозга небольших размеров, курабельные пороки сердца, кисты органов брюшной полости и забрюшинного пространства, солитарные кисты легких, кистозный аденоматоз легких без явлений дыхательной недостаточности, деформация суставов, пахово-мошоночные грыжи, водянка оболочек яичка, кистозные образования яичников, пороки сердца без нарушения кровообращения, кардиомиопатия.
Следует отметить, что в большинстве случаев антенатальная хирургическая коррекция не является радикальным методом. Она создает в основном только условия для более благоприятного развития плода или сохранения пораженного органа до срока родов и последующего лечения
Функциональные методы исследования в акушерстве
9
Соседние файлы в предмете Акушерство и гинекология
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
17.10.2014172.03 Кб92РЕФЕРАТ Гормонотерапия в гинекологии.doc
- Год
- 2009
- Формат
- Размер
- 20 MB
Национальное руководство по гинекологии создано ведущими российскими специалистами акушерами-гинекологами на основании современных научных знаний и рекомендаций Российского общества акушеров-гинекологов. При разработке издания учитывался опыт как мировой, так и отечественной акушерско-гинекологической школы.
Национальные руководства – первая в России серия практических руководств по основным медицинским специальностям, включающих в себя всю основную информацию, не-обходимую врачу для непрерывного последипломного образования. В отличие от большинства других руководств, в национальных руководствах равное внимание уделено профилактике, диагностике, фармакотерапии и хирургическим методам лечения, подробно представлены клинические рекомендации по всем основным синдромам и нозологиям. Все рекомендации прошли этап независимого рецензирования.
Руководство предназначено врачам женских консультаций, поликлиник, гинекологических стационаров, работникам фельдшерско-акушерских пунктов, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
-
79.6 KB 159