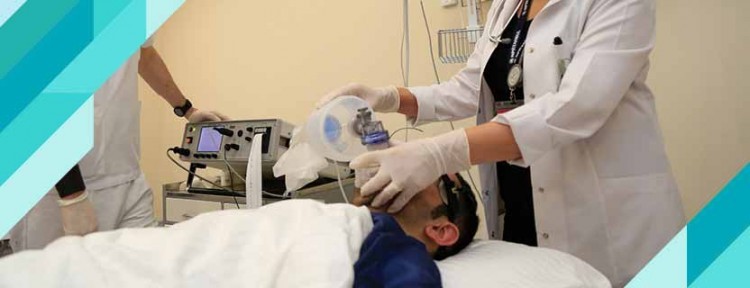
Электросудорожная терапия (ЭСТ), иначе называемая электроконвульсивной терапией (ЭКТ), ранее известная как электрошок (ЭШ) или электрошоковая терапия (ЭШТ) — метод психиатрического и неврологического лечения, при котором эпилептиформный большой судорожный припадок вызывается пропусканием электрического тока через головной мозг пациента с целью достижения лечебного эффекта.
На сегодняшний день ЭСТ чаще всего используется для лечения тяжёлых депрессий, при которых оказались неэффективны другие методы лечения, при кататонии и иногда (реже) используется при лечении маниакального синдрома (чаще всего в рамках биполярного аффективного расстройства) и других состояний. Побочные эффекты — значительный риск потери памяти. Согласно международным требованиям, необходимо получение письменного согласия пациента перед ЭСТ. Так, в публикации Всемирной организации здравоохранения 2005 года «WHO Resource Book on Mental Health, Human Rights and Legislation» прямо говорится «ECT should be administered only after obtaining informed consent». Также правила ВОЗ запрещают применение ЭСТ на несовершеннолетних. ЭСТ может быть использована, только если другие мероприятия, например лекарства и психотерапия, не дали результата.
Электросудорожная терапия была впервые введена в практику в 1930-х годах и получила широкое распространение как метод лечения психических заболеваний в 1940-е и 1950-е годы. В начале XXI века, по оценкам специалистов, приблизительно 1 млн больных в год получают ЭСТ по поводу различных заболеваний, обычно в виде короткого курса из 6—12 (реже до 20—25) сеансов, проводимых 2 или 3 раза в неделю.
Способы и правила применения
Электросудорожная терапия может применяться различными способами, при этом могут варьироваться три основных параметра ЭСТ: способ наложения электродов на голову пациента, частота проведения сеансов (в некоторых странах, в частности в Великобритании, ЭСТ проводят обычно дважды в неделю, в других — дважды или трижды в неделю в зависимости от тяжести и остроты состояния и других причин), форма и параметры электрического сигнала. Может изменяться также выбор анестетика для общей анестезии, выбор миорелаксантови премедикации. Изменения этих параметров ЭСТ, как показывают исследования, могут иметь значительные различия как в частоте и выраженности нежелательных побочных эффектов, так и в эффективности.
После окончания курса ЭСТ пациент обычно должен продолжать получать лекарства. Некоторым больным после окончания основного курса ЭСТ может быть рекомендована поддерживающая ЭСТ.
В Великобритании и Ирландии психотропную терапию на время курса ЭСТ, как правило, не отменяют (то есть больной продолжает её получать в период ЭСТ). В некоторых других странах принято отменять психотропные препараты на время курса ЭСТ.
Получение информированного согласия пациента и/или его ближайших родственников либо опекунов, попечителей, законных представителей является стандартной практикой при проведении современной электросудорожной терапии. Применение ЭСТ на недобровольной основе (без получения добровольного информированного согласия больного и/или его ближайших родственников либо опекунов, попечителей, законных представителей) является большой редкостью в США и странах Западной Европы. Обычно ЭСТ на недобровольной основе в США применяется лишь в экстремальных, крайне тяжёлых, ургентных (требующих немедленной врачебной помощи) ситуациях и только когда все остальные методы терапевтического воздействия оказались исчерпаны либо неэффективны, а использование ЭСТ потенциально способно спасти больному жизнь. Аналогично, общенациональные исследования по поводу частоты использования ЭСТ в Шотландии и Ирландии показали, что подавляющее большинство пациентов, получавших ЭСТ, подписывали добровольное информированное согласие.
Показания
Между специалистами существуют разногласия по вопросу о том, может ли ЭСТ считаться приемлемым методом терапии первой линии или же она должна резервироваться лишь для тех пациентов, которые не получают облегчения либо получают недостаточное облегчение от других методов лечения, таких как психотропные лекарства и психотерапия.
Рекомендации Американской психиатрической ассоциации (АПА) от 2001 года указывают, что основными показаниями к ЭСТ для пациентов с депрессией являются отсутствие положительного эффекта или недостаточный эффект от антидепрессантов и других применяемых при лечении депрессии лекарств либо же их непереносимость или плохая переносимость; наличие в анамнезе ранее проведённого курса или курсов ЭСТ с хорошим эффектом; значительная тяжесть и выраженность депрессии и необходимость получения быстрого и чёткого эффекта (например, вследствие наличия депрессивного психоза или высокого риска суицида). Решение об использовании или неиспользовании ЭСТ зависит от многих факторов, в частности от оценки тяжести, выраженности и продолжительности депрессии, наличия психоза, оценки суицидального риска, оценки вероятности того, что другие методы лечения (в частности, медикаменты и психотерапия) окажутся эффективны у данного пациента, оценки риска оставления пациента без лечения, наличия у пациента сопутствующих личностных расстройств, сопутствующей наркотической или алкогольной зависимости, эндокринных нарушений или возможности соматогенного либо органического происхождения депрессии (на что ЭСТ не влияет или влияет слабее, чем на эндогенные депрессии, но эти факторы могут усугублять течение депрессии, быть её причиной или служить причиной неэффективности ЭСТ и лекарств, а кроме того, способствовать в последующем обвинениям в адрес врачей в том, что «ЭСТ не помогла, а разрушила мою жизнь и мою память»), а также личных предпочтений пациента и его способности осознанно дать добровольное информированное согласие, взвешивания рисков и потенциальной пользы ЭСТ в конкретном случае.
Некоторые руководства настоятельно рекомендуют предпринять попытку лечения депрессивного больного с помощью когнитивно-поведенческой терапии или иной формы психотерапии, прежде чем рекомендовать применение ЭСТ. Также многие руководства рекомендуют предварительно испробовать один или несколько методов потенцирования антидепрессантов (нормотимиками, атипичными антипсихотиками, гормонами щитовидной железы и т. д.), прежде чем направлять пациента на ЭСТ. Однако терапевтическая резистентность, являющаяся одним из безусловных показаний к ЭСТ, чаще всего определяется как отсутствие достаточного положительного эффекта от последовательного применения двух антидепрессантов в достаточных дозах в течение достаточно продолжительного времени и при условии строгого соблюдения больным режима приёма лекарств. Как видно из определения, ни безуспешная попытка психотерапии, ни безуспешные попытки потенцирования антидепрессантов нормотимиком, атипичным нейролептиком или ещё чем-либо не являются необходимыми для определения больного как терапевтически резистентного и для того, чтобы рекомендовать ему ЭСТ. Более того, было показано, что если ЭСТ применяется на более ранних этапах болезни (до её хронизации в результате многочисленных безуспешных попыток психотерапии, комбинирования и потенцирования лекарств), то она гораздо эффективнее. Американская психиатрическая ассоциация указывает, что иногда пациенты сами предпочитают ЭСТ другим методам лечения, однако в большинстве случаев дело обстоит наоборот (то есть большинство пациентов предпочитают лекарства, психотерапию и другие методы лечения, но не ЭСТ) и что личные предпочтения больного в этом отношении должны, по возможности, уважаться.
Руководство АПА по ЭСТ указывает, что тяжёлый депрессивный эпизод в рамках большой депрессии, особенно с психотическими проявлениями или с высоким суицидальным риском, тяжёлая мания, особенно маниакальный делирий, а также кататония, в особенности фебрильная кататония, депрессивные и психотические состояния, сопровождающиеся отказом от еды и питья и жизнеугрожающим истощением или обезвоживанием вследствие этого, являются состояниями, при которых имеется чёткий консенсус в пользу возможно более раннего применения ЭСТ. К состояниям, при которых применение ЭСТ безусловно показано и может иметь жизнеспасающее значение, а отказ от применения ЭСТ может стоить больному жизни, руководство АПА относит также злокачественный нейролептический синдром и тяжёлый акинетический криз в рамках болезни Паркинсона.
Руководство Британского национального института здравоохранения и усовершенствования медицинской помощи также рекомендует применение ЭСТ для пациентов с тяжёлой (особенно психотической или суицидоопасной) депрессией, кататонией (особенно фебрильной), продолжительной или тяжёлой манией (особенно маниакальным делирием), ЗНС, тяжёлым акинетическим кризом. Кроме того, обновлённые рекомендации Британского национального института здравоохранения поддерживают использование ЭСТ при депрессиях в рамках поддерживающей терапии (так называемой «поддерживающей ЭСТ», при которой сеансы ЭСТ проводятся с меньшей частотой, с большими интервалами, в целях профилактики рецидива). Тем не менее, руководство подчёркивает необходимость дальнейших исследований по вопросу целесообразности применения поддерживающей ЭСТ, её безопасности и эффективности. Руководство АПА от 2001 года также поддерживает применение поддерживающей ЭСТ для профилактики рецидивов депрессий.
Руководство АПА от 2001 года по ЭСТ указывает, что электросудорожная терапия редко используется в качестве терапии первой линии при шизофрении, но может рассматриваться после неудачных попыток лечения антипсихотическими препаратами, а также может рассматриваться в качестве средства терапии при шизоаффективном расстройстве и шизофрениформных или шизофреноподобных расстройствах. Руководство Британского национального института здравоохранения от 2003 года в целом не рекомендует применение ЭСТ при шизофрении. Эта точка зрения поддерживается одним из мета-анализов, показывающим отсутствие эффекта или незначительное отличие эффекта ЭСТ от плацебо при шизофрении как в качестве монотерапии, так и в комбинации с антипсихотиками, включая клозапин. Однако другие исследования доказывают наличие у ЭСТ антипсихотического эффекта и её возможную эффективность при шизофрении и шизоаффективных расстройствах.
Руководство Британского национального института здравоохранения подчёркивает, что врачи должны соблюдать особую осторожность при назначении ЭСТ беременным женщинам, а также при лечении ЭСТ пожилых и стариков, подростков, соматически ослабленных больных, поскольку именно у этих больных значительно чаще возникают различные осложнения после ЭСТ. В то же время руководство АПА от 2001 года указывает, что ЭСТ может быть значительно более безопасной, чем альтернативные методы лечения (мощными антидепрессантами, в особенности трицикликами, мощными антипсихотиками) при беременности и кормлении грудью, а также у пожилых и стариков, у подростков, у соматически ослабленных и нестабильных больных. Руководство АПА по лечению депрессий от 2000 года подчёркивает, что имеющиеся литература и исследования свидетельствуют о высокой степени безопасности ЭСТ для матери и плода, большей, чем у антидепрессантов, а кроме того, о высокой эффективности ЭСТ при лечении депрессий в период беременности и послеродовых депрессий.
Статистические данные о пациентах
Около 70 процентов пациентов, получающих ЭСТ, в западных странах женского пола. Это в значительной мере связано с тем, что риск депрессий у женщин приблизительно вдвое выше, чем у мужчин, а также с тем, что женщины чаще мужчин обращаются за медицинской помощью в случае депрессии. Частично это связано ещё и с тем, что ЭСТ часто назначается беременным и кормящим женщинам, поскольку ЭСТ считается более безопасной для матери и ребёнка, чем антидепрессанты, нормотимики и антипсихотики.
Пациенты более старшего возраста с большей вероятностью получают направление на ЭСТ, чем более молодые пациенты. Отчасти это связано с тем, что с возрастом увеличивается вероятность заболеть депрессией, болезнью Паркинсона — заболеваниями, при которых ЭСТ может быть показана, отчасти — с тем, что пациенты более старшего возраста с большей вероятностью имеют больший стаж болезни, более высокую резистентность к препаратам и большее число неудачных попыток медикаментозного лечения, отчасти — с тем, что ЭСТ часто является для пожилых и стариков более безопасной, чем психофармакотерапия.
Пациенты с большей тяжестью и остротой или большей давностью заболевания, с большим стажем болезни и большим числом госпитализаций, большим числом терапевтических неудач (более высокой резистентностью к препаратам), а также пациенты, сменившие несколько лечащих врачей, с большей вероятностью получают направление на ЭСТ, чем пациенты более лёгкие, с меньшим стажем болезни, меньшим количеством госпитализаций и попыток медикаментозного лечения в анамнезе (независимо от возраста), и кроме того, чем пациенты, всё время лечившиеся у одного и того же врача. ЭСТ в США значительно реже назначается пациентам, относящимся к этническим меньшинствам (темнокожим и чернокожим, индейцам, латиноамериканцам и др.), по-видимому из-за высокой стоимости лечения ЭСТ в США и в среднем худшего экономического положения пациентов из этнических меньшинств.
Среди пациентов с депрессией, направляемых на ЭСТ, с повышенной частотой, по сравнению с общей популяцией депрессивных больных, выявляются коморбидные другие психические расстройства (например, социофобия, ОКР, тревожные и ипохондрические расстройства), личностные расстройства, коморбидные алкогольная или наркотическая зависимость, не замеченные ранее врачами признаки расстройств биполярного спектра (bipolar spectrum disorders), скрывавшаяся или диссимулировавшаяся пациентами либо оставшаяся не замеченной врачами субпсихотическая или психотическая симптоматика, те или иные эндокринные расстройства или неблагоприятный органический либо соматический фон, могущие обуславливать резистентность к антидепрессантам и их недостаточную эффективность. Поэтому направление на ЭСТ всегда должно служить поводом для дополнительного обследования и исключения любых возможных причин резистентности к антидепрессантам.
Данные об эффективности
Отчёт Главного медика США от 1999 года о состоянии психического здоровья нации суммировал наличествовавшие на тот момент мнения психиатрического сообщества об эффективности ЭСТ. По сведениям, содержащимся в отчёте, как клинический опыт, так и опубликованные исследования продемонстрировали, что ЭСТ эффективна (среднее значение процента положительно отвечающих на лечение ЭСТ больных — так называемый response rate — по данным РКИ, составляет от 60 до 70 процентов) при лечении тяжёлых депрессий, некоторых острых психотических состояний, тяжёлой мании.
Следует отметить, что response (положительный клинический ответ на терапию) не равнозначен remission(полной или частичной клинической ремиссии) и при применении более жёсткого критерия оценки эффективности ЭСТ с помощью remission rate (процента больных, выходящих после курса ЭСТ в полную клиническую ремиссию, а не просто получающих облегчение, положительный эффект от лечения) процент эффективности определяется как 30—50 %.
Эффективность ЭСТ не была должным образом показана при дистимии, злоупотреблении психоактивными веществами и алкоголем, тревожных состояниях, личностных расстройствах, социофобии и специфических фобиях. Вместе с тем ЭСТ может быть эффективна, например, при так называемой «двойной депрессии» (double depression) — при которой эпизод большой депрессии возникает на фоне дистимии, или, например, в тех случаях, когда алкогольная или наркотическая зависимость является вторичной по отношению к депрессии, симптоматической, а также при купировании постабстинентной депрессии, что может уменьшить тягу к алкоголю и наркотикам и снизить мотивацию к их употреблению.
ЭСТ также может быть эффективна при тревоге в тех случаях, когда тревога является одним из проявлений депрессии (так называемый тревожно-депрессивный синдром), несмотря на отсутствие эффективности при тревожных состояниях. Аналогично ЭСТ может помогать при вторичной депрессии на почве / в рамках социофобии или панического расстройства, несмотря на отсутствие эффекта в отношении собственно социофобии или панического расстройства.
Отчёт главного медика США указывает также, что острый курс ЭСТ не обладает долгосрочным профилактическим эффектом в отношении суицидальных намерений и поэтому должен рассматриваться лишь как средство кратковременного лечения острых эпизодов заболевания, после которого обязательно необходимо поддерживающее лечение в форме профилактического приёма медикаментозных препаратов и/или поддерживающей ЭСТ с интервалами 1—2 недели или 1 месяц, а также психотерапия.
Большое многоцентровое ретроспективное клиническое исследование от 2004 года, проведённое в Нью-Йорке и описываемое авторами как первое исследование, систематически документирующее и обобщающее опыт 65 лет применения ЭСТ в общественном здравоохранении Нью-Йорка, обнаружило, что процент положительного клинического ответа (response rate) у больных, получавших ЭСТ, колебался всего лишь между 30 и 47 процентами. При этом 64 процента опрошенных пациентов рецидивировали после успешного курса ЭСТ в течение ближайших 6 месяцев. Однако, когда из исследования были исключены пациенты с коморбидными личностными расстройствами, страдающие алкогольной или наркотической зависимостью, а также больные с шизоаффективным расстройством и шизофренией (при которых эффективность ЭСТ значительно ниже, чем при чисто аффективных расстройствах), процент положительного клинического ответа (response rate) в «очищенной» таким образом выборке чисто аффективных пациентов повысился до 60—70 %.
Острый курс ЭСТ сам по себе обычно не даёт долговременного, устойчивого положительного эффекта. Около 50 процентов больных, давших положительный ответ на острый курс ЭСТ, рецидивируют в ближайшие 6 месяцев после окончания курса ЭСТ. Процент рецидивов после окончания острого курса ЭСТ сходен с процентом рецидивов после прекращения приёма антидепрессантов и/или нормотимиков и является скорее функцией от обычной тяжести и хроничности существовавшей до назначения курса ЭСТ болезни, чем свойством самой ЭСТ.
Процент рецидивов в течение первых 6 месяцев после окончания основного курса ЭСТ снижается при увеличении продолжительности основного курса (количества сеансов ЭСТ в течение основного курса), а также при использовании после окончания основного курса ЭСТ поддерживающей терапии медикаментами (антидепрессантами, нормотимиками, атипичными антипсихотиками) либо дальнейшей поддерживающей ЭСТ с частотой 1—2 раза в месяц или 1 раз в неделю, но, даже несмотря на поддерживающую терапию, остаётся высоким.
Все опубликованные систематические обзоры доступной научной литературы об ЭСТ содержат заключение, что ЭСТ эффективна при лечении депрессий, особенно тяжёлых, суицидоопасных, психотических депрессий, также в случаях резистентности к психофармакологическим препаратам или их непереносимости. В 2003 году группа исследователей ЭСТ в Великобритании опубликовала большой систематический обзор доступной научной литературы и мета-анализ, сравнивающий ЭСТ с плацебо и с антидепрессантами. Этот мета-анализ продемонстрировал наличие большого статистически значимого эффекта ЭСТ по сравнению с плацебо, а также по сравнению с антидепрессантами.
В 2006 году психиатр и исследователь Колин Росс опубликовал свой собственный обзор плацебо-контролируемых исследований эффективности ЭСТ, сравнивающий их по одному. В обзоре Росс утверждал, что ни одно опубликованное исследование не смогло показать наличие статистически значимой разницы между настоящей ЭСТ и плацебо-ЭСТ (имитацией ЭСТ — наркозом и введением релаксанта без разряда электрического тока) через месяц после прекращения лечения. Доктор Росс также резко критиковал другие опубликованные исследования, утверждающие, что ЭСТ эффективна при лечении депрессий. В своей критике он утверждал, что эти обзоры часто опирались на исследования, которые не имели плацебо-контроля. Однако аналитический обзор доктора Росса, в отличие от хорошо структурированного и научно корректного обзора британской исследовательской группы по ЭСТ, представленного в 2003 году, не содержит статистического анализа и выкладок и поэтому не может считаться научно корректным.
Побочные эффекты
Общие
Помимо эффектов, которые оказывает на деятельность мозга собственно ЭСТ, общий риск для больного при проведении ЭСТ сходен с тем, который наблюдается при любой кратковременной общей анестезии смиорелаксацией. Отчет Главного медика США указывает, что «ЭСТ не имеет абсолютных медицинских противопоказаний к применению». Во время сеанса ЭСТ происходит кратковременное значительное повышение артериального давления и частоты сердечных сокращений, отражающее как периферическую симпато-адреналовую реакцию на ЭСТ, так и генерализацию припадка, вовлечение в судорожную активность сосудодвигательного центра. Повышается также и внутричерепное давление.
Наиболее часто встречающиеся побочные эффекты непосредственно после сеанса ЭСТ — спутанность сознания, дезориентация (нарушение ориентировки во времени и пространстве, а иногда и в собственной личности), нарушения концентрации внимания, рассеянность, нарушения памяти (частичное выпадение памяти, обычно на события, непосредственно предшествовавшие сеансу или непосредственно следовавшие за пробуждением, трудности запоминания и усвоения новой информации). Могут наблюдаться головная боль, головокружение или оглушённость, а кроме того, проявления так называемой «постиктальной астении» (postictal asthenia): слабость, сонливость, вялость, усталость или заторможенность или погружение в сон после сеанса, после отхода отнаркоза, аналогичные слабости, сонливости и усталости после большого судорожного припадка при эпилепсии. Непосредственно после наркоза или сеанса ЭСТ могут также наблюдаться психомоторное возбуждение (postictal agitation) и даже делирий (postictal delirium). Состояние растерянности, дезориентации и спутанности сознания, а также головная боль, головокружение или оглушённость обычно проходят в течение нескольких часов после сеанса ЭСТ. Возбуждение может быть очень кратковременным, от нескольких минут, но может затягиваться и на несколько часов. Иногда возможны затруднения речи, нарушения смыслового употребления слов и нарушения координации.
Во время и после ЭСТ у беременных может повышаться тонус матки и соответственно угроза выкидыша, однако включение токолитиков (средств, вызывающих расслабление матки) и тщательный мониторинг сердцебиения плода и маточной активности делают ЭСТ у беременных безопасной процедурой. ЭСТ также может быть безопасно использована у больных с ожирением, сахарным диабетом, у больных со злокачественными опухолями, в особенности находящихся в ремиссии либо в стабильном состоянии, у некоторых пациентов с иммунодефицитом.
ЭСТ должна с большой осторожностью применяться у больных с эпилепсией или другими неврологическими расстройствами, поскольку по определению вызывает ограниченные по времени тонико-клонические припадки, а у больных с эпилепсией припадок может стать неконтролируемым, чрезмерно продолжительным, либо ЭСТ может спровоцировать повторные, серийные припадки. Поэтому ряд специалистов не рекомендуют назначать ЭСТ больным с эпилепсией, у которых заболевание плохо контролируемо.
В то же время другие специалисты указывают, что при плохо контролируемой лекарствами эпилепсии проведение ЭСТ (то есть проведение искусственных припадков в безопасных и контролируемых условиях) может быть эффективным методом лечения и может вызвать значительное урежение частоты и интенсивности припадков.
Некоторые пациенты испытывают боли в мышцах, дискомфорт и мышечное напряжение после ЭСТ. Обычно это связано с побочными эффектами (последействием) миорелаксантов, применяемых при ЭСТ (в основном сукцинилхолина), и редко бывает связано с самой по себе ЭСТ (с мышечной активностью во время судорог). На местах накладывания электродов возможны лёгкие кожные ожоги.
При немодифицированной ЭСТ (то есть применении ЭСТ без анестезии и мышечной релаксации) возможны переломы позвоночника и вывихи, в частности вывихи челюсти; повреждения зубов; аритмии; задержки дыхания во время припадка, вызывающие постприпадочную гипоксию. Немодифицированная электросудорожная терапия может приводить к крайне мучительным субъективным переживаниям и нарастанию патологического страха перед ЭСТ. Немодифицированная ЭСТ давно заменена модифицированной в странах Западной Европы, Северной Америки и в Австралии, однако по-прежнему используется в России, Японии, Китае, Индии, Таиланде и многих других странах с низким и средним уровнем доходов.
При применении ЭСТ (даже модифицированной) существует риск травмы зубов и их аспирации.
Влияние на память
Подразумеваемая возможность долгосрочного или необратимого негативного воздействия ЭСТ на долговременную память является основной причиной страхов и опасений по поводу её использования.
Непосредственные эффекты ЭСТ могут включать в себя амнезию, как ретроградную (на события, предшествовавшие курсу или текущему сеансу ЭСТ), так и антероградную (на события, происходившие вскоре после окончания курса ЭСТ) или фиксационную (трудность запоминания и воспроизведения текущих событий).
Подавляющее большинство этих побочных эффектов являются кратковременными, они проходят или уменьшаются со временем. Нарушения памяти, а также дезориентация и растерянность более выражены при билатеральном (двустороннем) наложении электродов, чем при унилатеральном (одностороннем), и более выражены при использовании устаревших аппаратов ЭСТ, генерирующих синусоидальный ток, чем при использовании современных аппаратов, в которых судорожный разряд вызывается последовательностью коротких импульсов. Показано также, что меньшая длительность импульсов и использование группирования импульсов дает меньшее количество нарушений памяти, чем импульсы большей длительности и/или непрерывная подача импульсов во время стимуляции. Подавляющее большинство сеансов ЭСТ в наше время проводится с использованием группированного короткоимпульсного тока, а не синусоидального тока или непрерывной подачи импульсов. Все современные аппараты для ЭСТ также используют короткоимпульсный ток и предоставляют возможность регулирования длительности, суммарного количества и скважности (параметров группирования) импульсов.
Нарушения памяти сильнее выражены у тех, кто чаще проходит ЭСТ (три раза в неделю, а не два) и кому назначают более высокие дозы электрического разряда.
Исследования Гарольда Саккейма показали, что избыточная сила тока или чрезмерная длительность стимуляции (чрезмерное количество импульсов), то есть чрезмерный суммарный заряд, излившийся на голову пациента, значительно превышающие судорожный порог пациента, повышают вероятность серьёзных нарушений памяти и что использование у правшей правостороннего, а у левшей левостороннего унилатерального наложения электродов (то есть приложения тока к недоминантному полушарию головного мозга) может уменьшить нарушения речевой памяти по сравнению с билатеральным наложением электродов или наложением их на доминантное полушарие.
Ретроградная амнезия при проведении ЭСТ наиболее выражена на события, непосредственно предшествовавшие курсу ЭСТ (в период от нескольких недель до нескольких месяцев). Одно из исследований показало, что, хотя некоторые пациенты теряют память о событиях, происходивших за много лет до ЭСТ, восстановление памяти об этих событиях практически полностью завершается к сроку 7 месяцев после лечения, и только память о событиях, непосредственно предшествовавших ЭСТ (за несколько недель или месяцев до курса), может исчезнуть необратимо. Так, было показано, что через три года после проведения ЭСТ может сохраняться нарушение памяти о событиях, имевших место в течение шести месяцев до начала лечения и примерно в течение двух месяцев после него. Общепринятым считается, что ретроградная амнезия имеет место в той или иной мере почти у всех пациентов, получающих ЭСТ.
Антероградная амнезия представляет собой неспособность запоминать новую информацию и существенно ограничивает функционирование индивида и его работоспособность. Обычно она ограничивается событиями, происходившими в период курса ЭСТ или вскоре после его окончания (в ближайшие недели или месяцы). В ближайшие недели или месяцы после окончания курса ЭСТ нарушения памяти постепенно уменьшаются и исчезают, однако у некоторых больных может наблюдаться длительная или даже постоянная, необратимая потеря памяти на некоторые события, особенно при применении билатеральной ЭСТ и/или стимуляции синусоидальным током, завышенной дозе тока, использовании непрерывной подачи импульсов. В некоторых исследованиях сохранение антероградной амнезии наблюдалось спустя 8, 10 и 15 лет после проведения ЭСТ.
В одном из опубликованных обзоров, суммирующем результаты опросов пациентов по поводу субъективно испытываемых ими нарушений памяти, указывается, что от 29 % до 55 % респондентов опросов считало, что они испытывали или продолжают испытывать долговременные или необратимые потери памяти на некоторые события после курса ЭСТ.
В 2000 году американский психиатр Сара Лисанби с коллегами обнаружили, что билатеральная ЭСТ даёт большее количество необратимых нарушений памяти на публичные события и факты биографии больного сравнительно с правосторонней унилатеральной ЭСТ у правшей и левосторонней у левшей.
Некоторые исследования обнаружили, что пациенты достаточно часто сами не отдают себе отчёта в наличии у них некоторых нарушений памяти или когнитивных функций, вызванных ЭСТ. В частности, в июне 2008 года было опубликовано исследование Университета Дьюка, оценивающее и сравнивающее объективные нейропсихологические эффекты ЭСТ и субъективные впечатления пациентов после ЭСТ. В исследовании участвовало 46 пациентов. Исследование включало в себя нейропсихологическое и психологическое тестирование до и после ЭСТ. В исследовании были документированы значительные когнитивные нарушенияпосле курса ЭСТ, наблюдаемые в различных тестах памяти, в том числе в тестах вербальной памяти на запоминание и воспроизведение списков слов, отрывков литературных произведений и в тестах зрительной памяти на запоминание и узнавание геометрических фигур и рисунков. Одновременно исследование обнаружило, что значительный процент пациентов, в особенности среди испытывавших тяжёлую депрессию и связанные с ней когнитивные нарушения и получивших положительный эффект от ЭСТ, субъективно считали, что их память и когнитивные нарушения улучшились после курса ЭСТ, хотя объективные нейропсихологические тесты чётко показывали обратное. Как было отмечено исследователями, «наблюдалась отчётливая тенденция, особенно среди пациентов с тяжёлой депрессией и положительным эффектом от ЭСТ, считать, что их память улучшилась непосредственно после курса ЭСТ, либо субъективно преуменьшать негативное влияние ЭСТ на память, несмотря на объективные нейропсихологические данные, указывающие на значительное снижение способности к распознаванию знакомых образов, к запоминанию и воспроизведению информации». Основываясь на этих данных, авторы этого исследования выпустили следующую рекомендацию:
«В случаях, когда ЭСТ проводится детям, подросткам и молодым людям (учащимся или студентам), потенциальное негативное воздействие когнитивных нарушений, вызываемых ЭСТ, должно быть обсуждено с пациентами и их родителями, опекунами или законными представителями в контексте возможных последствий лечения ЭСТ не только для эмоционального благополучия пациента, но и для его когнитивного функционирования, в особенности — возможного негативного влияния на академическую успеваемость или карьеру. В целом мы считаем, что в каждом случае, в отношении каждого пациента, должен проводиться тщательный индивидуальный анализ соотношения «риск/польза», при этом должны учитываться как потенциальные положительные эффекты ЭСТ в отношении улучшения эмоционального состояния, самочувствия и настроения, социального функционирования больного, так и стоимость терапии и возможное негативное влияние нарушений памяти и когнитивной сферы на социальное функционирование и качество жизни больного».
Серьёзные нарушения памяти вследствие ЭСТ описаны в автобиографической книге Линды Андре.
Возможность долговременных когнитивных побочных явлений
Согласно одному из ведущих исследователей ЭСТ в мире, Гарольду Саккейму, «несмотря на более чем 50 лет клинического использования и продолжающиеся острые дебаты», до 2007 года «не существовало ни одного крупного, многоцентрового проспективного исследования когнитивных побочных эффектов ЭСТ». В первом крупном многоцентровом исследовании (347 опрошенных) Саккейм с коллегами обнаружили, что как минимум некоторые способы проведения ЭСТ (прежде всего билатеральное наложение электродов и использование устаревшего синусоидального тока) обычно (то есть почти всегда, наиболее часто) приводят к когнитивным нарушениям, включая глобальные когнитивные нарушения и потерю памяти на некоторые события, которые могут сохраняться до 6 месяцев после лечения, — и это наводит на мысль о том, что некоторые из вызванных когнитивных нарушений и нарушений памяти могут быть стойкими и необратимыми.
Авторы исследования также предупреждают, что результаты их исследования не должны интерпретироваться в том смысле, что унилатеральная ЭСТ на недоминантное полушарие (правое у правшей, левое у левшей) и использование современных аппаратов для ЭСТ не приводит или не может привести к долговременным или необратимым когнитивным нарушениям или нарушениям памяти. Они лишь утверждают, что риск подобных нарушений в этом случае меньше, а сами нарушения менее выражены и стойки.
Однако исследование Гарольда Саккейма не было методологически корректным. В частности, в исследовании не было контрольной группы нелеченых депрессивных пациентов, с которыми можно было бы сравнить динамику ухудшения памяти в течение 6 месяцев. Кроме того, опросник, использовавшийся для исследования памяти больных, получавших ЭСТ, на факты их автобиографии, — Колумбийский короткий автобиографический опросник (AMI-SF) — не может отражать улучшение памяти: шкала, используемая при последовательных измерениях автобиографической памяти пациента, градуируется в процентах от некоей «точки отсчёта» — состояния памяти непосредственно перед началом курса ЭСТ.
На видео, опубликованном на YouTube, Гарольд Саккейм кратко обсуждает находки своего исследования и анализирует, отчего, по его мнению, более ранние исследования не смогли найти доказательств долговременного или необратимого повреждающего воздействия ЭСТ на память и когнитивные способности больных. Саккейм утверждает, что, несмотря на более чем 50 лет клинического применения ЭСТ, до 2001 года «сами специалисты, работающие в области психического здоровья, никогда до сих пор не имели возможности открыто и честно обсудить саму возможность долговременных нарушений памяти после ЭСТ, а также данные о пациентах, утверждающих, что страдают от долговременных негативных влияний ЭСТ на память». Это происходило по той причине, что вопрос о возможности долговременного или необратимого негативного действия ЭСТ на память был сильно политизирован борьбой антипсихиатрического движения против самой ЭСТ как метода, и психиатрам, по мнению Саккейма, «приходилось защищаться, в том числе и греша против научной истины и объективности».
Как утверждает Саккейм в этом видеоклипе, когда на калифорнийской научной конференции, где присутствовало более 200 врачей-психиатров, практикующих ЭСТ, был поднят вопрос, считают ли они, что ЭСТ может вызывать хронические или необратимые нарушения памяти и когнитивных функций, более двух третей присутствующих подняли руки. Саккейм говорит, что столь единодушное мнение по вопросу, который столь долго замалчивался вследствие жёсткого противостояния с антипсихиатрами, отрицавшими допустимость ЭСТ как метода, было неожиданным «практически как холодный отрезвляющий душ для всех специалистов в этой области», и что это было «первое публичное консенсусное признание ведущих специалистов по ЭСТ, что необратимые когнитивные нарушения при ЭСТ могут иметь место, хотя прежде категорически утверждалось, будто такого не бывает и не может быть»
В июле 2007 года было опубликовано другое исследование, также приведшее к выводу о том, что ЭСТ обычно (то есть нередко) приводит к хроническим, и притом значительным когнитивным нарушениям и нарушениям памяти. При этом находки, сделанные в данном исследовании, не ограничивались какой-либо одной разновидностью ЭСТ и были, хотя и в разной степени, применимы ко всем её разновидностям. Это исследование, проведённое под руководством Гленды МакКвин с коллегами, обнаружило, что больные, получившие билатеральную ЭСТ по поводу биполярного аффективного расстройства, проявляют выраженные когнитивные расстройства в различных доменах исследования. Согласно данным этих исследователей, «больные, получавшие ЭСТ когда-либо в прошлом, обнаруживали значительные расстройства в различных тестах на обучаемость и способность к запоминанию сравнительно с пациентами, у которых не было ЭСТ в прошлом. Такая степень нарушения памяти и когнитивных функций не может быть приписана влиянию самой болезни на момент исследования или различным стажем и тяжестью болезни в прошлом у обеих групп пациентов».
Другие исследователи подвергли выводы МакКвин острой критике, указывая, что направление на ЭСТ, как правило, получают значительно более тяжёлые и резистентные к лекарственному лечению депрессивные пациенты, чем те, кто получал лишь медикаментозное лечение, поэтому вывод о сравнимой тяжести состояния больных, получавших и не получавших ЭСТ, и о том, что когнитивные нарушения объясняются исключительно влиянием ЭСТ и не могут быть приписаны самой болезни, неправомерен. Кроме того, несмотря на обнаружение хронических, глобальных когнитивных нарушений у пациентов, получавших ранее ЭСТ, МакКвин и коллеги делают следующий вывод: «…Маловероятно, что эти находки, даже если они будут подтверждены другими исследователями, как-либо существенно изменят оценку соотношения риск/польза этого безусловно весьма эффективного метода лечения, по крайней мере при тяжёлых и резистентных депрессиях».
Спустя шесть месяцев после публикации исследования Гарольда Саккейма, документирующего долговременную потерю памяти в качестве обычного и часто встречающегося побочного эффекта ЭСТ, другой видный исследователь ЭСТ — Макс Финк — опубликовал обзор в журнале Psychosomatics, в котором он делает вывод, что различные жалобы пациентов на «потерю памяти» после ЭСТ являются на самом деле редкими и что их, по-видимому, «следует рассматривать как одну из форм соматоформного или конверсионного (истероформного) расстройства либо как проявление когнитивных последствий недокупированного основного заболевания (например, депрессии), а не как доказательство органического повреждения мозга после ЭСТ; таким пациентам показано психотерапевтическое лечение и продолжение лечения основного заболевания. Однако исследование Neylan и др. (2001) не выявило «значимой связи между изменениями в шкале оценки депрессии Гамильтона и изменениями в любом из двенадцати когнитивных параметров».
Большинство современных обзоров литературы и статей об ЭСТ продолжают характеризовать этот метод лечения как безопасный и эффективный. В частности, португальские исследователи опубликовали в июне 2009 обзор по поводу безопасности и эффективности ЭСТ, причём статью озаглавили «Электросудорожная терапия: Мифы и реальность» В этом обзоре они заключают, что ЭСТ «является эффективным, безопасным и нередко жизнеспасающим лечением для многих серьёзных психических заболеваний». В 2008 году исследователи из Йельского университета опубликовали обзор безопасности и эффективности ЭСТ у пожилых пациентов. По данным авторов этого исследования, «ЭСТ хорошо известна как безопасный и эффективный метод лечения ряда психических заболеваний у пожилых». В статье, опубликованной в Journal of ECT, самом авторитетном международном периодическом издании об ЭСТ, иранские исследователи пишут, что, «несмотря на широкий консенсус в профессиональной среде по поводу эффективности и безопасности ЭСТ при лечении многих психических заболеваний, ЭСТ как метод лечения продолжает страдать от негативного имиджа в глазах широкой публики и от неприятия многими пациентами и семьями, недостаточно информированными о современной ЭСТ»
Немодифицированная и модифицированная ЭСТ
После внедрения в 1938 году электросудорожной терапии она изначально была немодифицированной. В 1950-е годы ЭСТ подверглась модификации: сеансу ЭСТ стало предшествовать применение анестезии и мышечной релаксации. Кроме того, за 30—60 минут до сеанса подкожно вводили атропин, что сводило к минимуму риск развития аритмии (впоследствии этот препарат был заменён более легко переносимым метилскополамином).
Чтобы не достичь судорожного порога, для анестезии при модифицированной ЭСТ применяют минимальные дозы кратковременно действующих барбитуратов, например метилгекситон, тиопентон. Когда пациент приведен в бессознательное состояние, вводится мышечный релаксант саксаметоний, который представляет собой модифицирующее вещество с эффектом снятия периферических конвульсий. После введения анестетика и миорелаксанта при помощи маски подается 100-процентный кислород до и после конвульсии, подача его продолжается до восстановления спонтанного дыхания.
После введения модифицированной ЭСТ она сделалась обычной практикой в Западной Европе, Северной Америке и Австралии. Тем не менее, как подчёркивалось в материалах 2009 года Всемирной психиатрической ассоциации, немодифицированная ЭСТ по-прежнему используется в России, Японии, Китае, Индии, Таиланде и многих других странах с низким и средним уровнем доходов.
Хотя немодифицированная ЭСТ столь же эффективна, сколь и модифицированная, она связана со значительным риском и побочными эффектами (переломами и вывихами), а также со страданиями пациента в период, предшествующий лечению, что не наблюдается при модифицированной электросудорожной терапии. Поэтому немодифицированная ЭСТ вызывает сомнения этического характера по поводу продолжения её использования.
Физические повреждения при немодифицированной электросудорожной терапии обусловлены неконтролируемыми конвульсивными движениями пациента, которые могут приводить к переломам грудных позвонков и вывихам, в частности вывихам челюсти, что наблюдали некоторые исследователи у 30% пациентов. Риск такого повреждения особенно велик у мужчин — как у молодых, так и у пожилых.
По разным источникам, частота переломов позвоночника при немодифицированной ЭСТ составляет 20—40%.
Частым осложнением немодифицированной ЭСТ являются также задержки дыхания после припадка; они вызывают постприпадочную гипоксию, которая во многом обусловливала развитие нарушений памяти.
При немодифицированной электросудорожной терапии возможно возникновение у пациентов патологического страха перед ЭСТ: «Страх постепенно нарастает от припадка к припадку», «К концу курса ЭСТ страх припадка в той или иной степени наблюдается у большинства больных» (В.Л. Деглин с соавторами, 1987). Может возникать страх смерти или психического уничтожения. Некоторые пациенты описывают крайне мучительные субъективные переживания, связанные с сеансами немодифицированной ЭСТ.
Национальное исследование о применении ЭСТ в Российской Федерации (2005 год) выявило, что менее чем в 20% случаев применения этого метода лечения электросудорожная терапия была модифицирована анестезией. Анестезия и мышечные релаксанты никогда не использовались в 31 из 42 проверенных учреждений, причём в 21% учреждений модифицированная ЭШТ применялась по крайне мере иногда.
Исследование 2005 года, выполненное в Японии, обнаружило применение немодифицированной ЭСТ в 60 учреждениях. К причинам применения немодифицированной ЭСТ относят неотложные ситуации, нехваткуанестезиологов или соответствующего оборудования, мнение о том, что такой метод «безопаснее, чем модифицированная ЭСТ». В исследовании отмечалось, что в результате применения немодифицированной ЭСТ у пациентов наблюдали повреждения зубов, аритмию, переломы и вывихи, хотя о летальных случаях сообщений не было.
Исследование практики применения ЭСТ в 188 учебных и психиатрических клиниках Индии продемонстрировало, что более чем в 70% случаев электросудорожную терапию применяли в психиатрических клиниках и приблизительно половина всех случаев приходилась на немодифицированную ЭСТ (Chanpattana et al., 2005).
Применение немодифицированной ЭСТ многократно описывалось как варварское, бесчеловечное и неэтичное; именно так оно воспринимается мировым профессиональным сообществом.
Европейская комиссия по предотвращению пыток, а также негуманных или унизительных видов лечения или наказания в своём документе от 1998 года подчёркивает недопустимость применения ЭСТ без анестезии и миорелаксантов. В документе указывается:
Кроме риска получения переломов и других неблагоприятных медицинских последствий, процедура сама по себе является унизительной как для пациентов, так и для персонала, проводящего её. Следовательно, ЭШТ всегда должна применяться в модифицированной форме.
В книге «Электросудорожная терапия в психиатрии, наркологии и неврологии» А.И. Нельсон отмечает:
…Странными и прискорбными выглядят бездумные попытки в ряде российских психиатрических учреждений проводить ЭСТ «на живую», без наркоза и релаксации. <…> Особенно удивительно, когда пытаются еще и объявлять о таком лечении во всеуслышание — в публичных докладах или научных статьях. Достаточно автору «засветиться» с такой информацией — и ему гарантировано презрение коллег во всем мире и брезгливое исключение из сообщества психиатров и специалистов по ЭСТ.Некоторые авторы придерживаются мнения, что в случае, если модифицированная ЭСТ недоступна, в неотложных угрожающих жизни ситуациях лучше применять немодифицированную ЭСТ, чем не прибегать к использованию ЭСТ вообще.
Взаимодействия
Антидепрессанты в сочетании с ЭСТ, чаще всего понижающие порог судорожной готовности, могут увеличивать продолжительность судорожного приступа, а также стать причиной его отставленного варианта. Описано неблагоприятное сочетание амитриптилина и ЭСТ в плане кардиотоксичности антидепрессанта.
Бензодиазепины или карбамазепин в сочетании с ЭСТ могут искажать картину судорожного приступа и, соответственно, затруднять его качественную оценку.
При сочетании ЭСТ с препаратами лития или некоторыми нейролептиками усиливается их нейротоксический эффект.
Юридический статус ЭСТ
Законодательство в области психиатрии во многих странах не предусматривает согласия пациентов на применение электросудорожной терапии и допускает её проведение в недобровольном порядке. Исключение представляют собой законодательства Норвегии, Англии, Уэльса, Италии, Нидерландов, Швеции и некоторых других стран, где в более или менее жёсткой форме обозначено право отказа пациентов от ЭСТ. В США электросудорожная терапия запрещена законодательством лишь одного штата — Висконсина. В России отсутствуют законодательные нормы, которые предусматривали бы регулирование тех или иных видов лечения при недобровольной госпитализации.
Критика
В 2010 году сторонники движения антипсихиатрии Дж. Рид и Р. Бенталл опубликовали результаты обзора, где суммировались данные относительно эффективности ЭСТ. Авторами был проведен поиск в базах PsycINFO и Medline, использованы данные предыдущих обзоров и мета-анализов. Результаты показали лишь малозначительное преимущество ЭСТ по сравнению с плацебо при лечении депрессии и шизофрении (эффективность в исследованиях была доказана лишь для некоторых групп пациентов, лишь при некоторых — но не всех — терапевтических мерах; иногда вывод об эффективности делали исключительно психиатры, но он не поддерживался другими оценщиками данных, полученных в исследованиях). Отсутствовали доказательства эффективности ЭСТ после окончания срока лечения. Не были обнаружены и плацебо-контролируемые исследования, которые могли бы подтвердить гипотезу, что ЭСТ предотвращает самоубийство; отсутствовали доказательства этой гипотезы также и при других методах исследования. Авторы пришли к выводу, что при учёте убедительных доказательств стойкой и в некоторых случаях перманентной мозговой дисфункции, проявляющейся в первую очередь ретроградной и антероградной амнезией, и доказательств небольшого, но значимого повышения риска смертности при ЭСТ преимущества этого метода лечения настолько малы, что его применение не может быть научно обосновано.
Негативные отзывы
Американский писатель Эрнест Хемингуэй в 1961 г. покончил жизнь самоубийством после лечения ЭСТ в больнице сети медицинских учреждений Майо. Лечение ЭСТ усугубило его состояние, резко ухудшилась память, Хемингуэй не мог больше писать. Он сказал своему биографу: «Какой был смысл в том, чтобы разрушать мой мозг, стирать мою память, которая представляет собой мой главный капитал, и выбрасывать меня на обочину жизни? Это было блестящее лечение, только вот пациента потеряли».
В интервью журналу Houston Chronicle в 1996 г. Мелисса Холидей, актриса в известном сериале Спасатели Малибу и модель для журнала «Плейбой», отметила, что это лечение, которое она получила в 1995 г., «разрушило её жизнь. Я пережила изнасилование, но электрошоковая терапия хуже. Если вы это не испытали, я не смогу вам этого объяснить».
Психиатры Б. Калиновски и П. Хох утверждают:
Страх перед электрошоком — гораздо более серьезная проблема, чем представлялось в начале. Мы имеем в виду страх, который развивается или усиливается после серии сеансов. Он отличается от страха, испытываемого пациентами перед первым электрошоком. …„Агонизирующий опыт раскалывающегося Я“ — вот наиболее убедительное объяснение позднего страха перед лечением.
Изображение ЭСТ в литературе, кино и телевидении
- В романе Кена Кизи (1962) «Пролетая над гнездом кукушки» («Полёт над гнездом кукушки», «Над кукушкиным гнездом») и в снятом по нему фильме электрошок используется как средство наказания пациентов психиатрической лечебницы.
- В сериале «Доктор Хаус» ЭСТ использовалась для стирания памяти пациента.
- В фильме «Реквием по мечте» (2000).
- Во втором сезоне сериала «Американская история ужасов» используется ЭСТ как мнимое лечение, а на самом деле как средство наказания пациента.
- В телесериале «Клетка» (Россия, 2001) врач-психиатр использовал ЭСТ для психического воздействия на пациентку, хотя сам имел ярко выраженные черты садизма.
Категория:
Обзор мировой медицинской периодики 2019
Обзор
10 апреля 2019 г. опубликовано Австралийско-Новозеландское руководство по электросудорожной терапии.
Некоторые моменты:
— Электросудорожная терапия (ЭСТ) показана при нескольких расстройствах настроения и психотических расстройствах, а также может быть лечением первой линии при кататонии или делириозной мании, и при тяжелой депрессии с высоким риском суицида и с высокой степенью нарушений.
— Лечащий психиатр должен обязательно получить второе мнение у другого психиатра с опытом выполнения ЭСТ, а также у других соответствующих специалистов, до выполнения ЭСТ у детей или подростков, у беременных, и у пациентов с повышенным риском в связи с другими заболеваниями.
— У более пожилых пациентов ЭСТ является безопасным методом и хорошо переносится. Ответ на ЭСТ лучше у более пожилых пациентов по сравнению с изолированным применением препаратов.
— Оценка перед проведением ЭСТ должна включать психиатрический и физикальный осмотр, когнитивный скрининг, обзор принимаемых препаратов, полный спектр лабораторных анализов, ЭКГ и обзорную рентгенографию органов грудной клетки.
— Дозировка, расположение электродов, частота сессий и другие параметры должны быть балансом эффективности, скорости восстановления и побочных когнитивных эффектов. Документ дает рекомендации по длительности импульса и пороговым параметрам по трем видам расположения электродов.
Подробнее смотрите в прикрепленном файле.
Посмотреть другие обзоры
Автор обзора
Автор обзоров мировой медицинской периодики на портале MedElement — врач общей практики, хирург Талант Иманалиевич Кадыров.
Закончил Киргизский Государственный медицинский институт (красный диплом), в совершенстве владеет английским языком. Имеет опыт работы хирургом в Чуйской областной больнице; в настоящий момент ведет частную практику.
Регулярное повышение квалификации: курсы Advanced Cardiac Life Support, International Trauma Life Support, Family Practice Review and Update Course (Англия, США, Канада).
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Рекомендации Королевской Австралийско-Новозеландской коллегии психиатров по проведению электросудорожной терапии (ЭСТ). В рекомендациях обсуждается ряд важных тем, таких как показания и отбор пациентов для ЭСТ, а также основные принципы проведения ЭСТ (судорожный порог, расположение электродов и ширина импульса, рекомендуемые параметры ЭСТ, общая анестезия, мониторинг и др.).
Материал подготовлен совместными усилиями просветительского проекта «Психиатрия & Нейронауки» и Клиники психиатрии и наркологии Доктор САН.
Скачать (PDF, 5.23MB)
ЭСТ можно использовать только в тех случаях, когда есть доказательства эффективности ее применения при данном заболевании.
Показания для применения ЭСТ:
- Депрессивные расстройства, включая депрессию, депрессию с психотическими симптомами, меланхолическую депрессию и депрессию с началом в перинатальном периоде.
- Другие психические расстройства, такие как биполярное расстройство (маниакальные, смешанные и депрессивные фазы), острая и хроническая резистентная шизофрения, шизоаффективное расстройство, кататония, острый психоз, послеродовой психоз и нейролептический злокачественный синдром.
ЭСТ может применяться при лечении тяжелой формы повторяющегося самоповреждения при аутизме, ажитации и агрессивности у пациентов с деменцией, но в этих случаях и при других неотложных показаниях необходима консультация психиатра, имеющего опыт назначения ЭСТ таким пациентам.
Кроме того, ЭСТ может применяться при тяжелой форме паркинсонизма, не поддающейся лечению препаратами, у пациентов с феноменом “включения-выключения”, а также в некоторых случаях трудноизлечимой височной эпилепсии.
ЭСТ назначается пациентам с депрессией, которые не ответили на адекватный лекарственный курс и психотерапию. Также ЭСТ применяется в тех случаях, когда необходимо достигнуть быстрого улучшения. ЭСТ можно отнести к лечению первой линии при тяжелой депрессии, когда есть сложности с приемом лекарств, высокий суицидальный риск или высокий уровень дистресса, а также при психотической депрессии, остром психозе, кататонии, остром делирии и тогда, когда ранее проводившаяся ЭСТ дала положительный результат. ЭСТ также используется в качестве профилактического лечения при тяжелом депрессивном расстройстве, биполярном расстройстве и шизофрении.
Отбор пациентов
Если у психиатра нет детального представления об ЭСТ (включая преимущества этого метода и возможные осложнения), необходимо обратиться за советом к врачу, обладающему опытом, для того чтобы определить оптимальное лечение для конкретного пациента. К индивидуальным особенностям пациента относятся диагноз, степень неотложности и риск когнитивных и физических побочных эффектов.
По-видимому, не существует никаких различий в эффективности и безопасности ЭСТ у подростков и взрослых. Современные исследования в области применения ЭСТ у детей и подростков говорят в пользу ЭСТ как возможного варианта лечения. В исключительно редких случаях ЭСТ может проводиться у детей младше подросткового возраста. Всегда, когда рассматривается возможность использования ЭСТ при лечении ребенка или подростка, следует получить второе мнение психиатра, работающего с детьми и подростками.
Если у пациента повышен риск медицинских осложнений, например, из-за плохого состояния физического здоровья, необходимо получить второе мнение психиатра, имеющего опыт использования ЭСТ, а также консультацию анестезиолога и, при необходимости, других специалистов. Психиатр должен составить план с учетом риска возникновения медицинских осложнений во время проведения ЭСТ. За всеми пациентами, которым проводится ЭСТ, нужно наблюдать с целью вовремя выявить неблагоприятные физические или когнитивные эффекты.
Опубликовано несколько систематических обзоров, посвященных безопасности ЭСТ при лечении тяжелых психических заболеваний во время беременности. Хотя объем данных ограничен, ЭСТ можно признать эффективным лечением во время беременности, а риски для матери и плода оценить как относительно низкие. Эти риски должны быть тщательно взвешены и сопоставлены с рисками других методов лечения или отказом от лечения. Отбор беременных пациенток для ЭСТ должен проводиться психиатром, имеющим опыт проведения ЭСТ, вместе с врачом, специализирующимся на перинатальной психиатрии, и акушером-гинекологом. В зависимости от триместра беременности могут потребоваться дополнительные меры для повышения безопасности, включая подбор наклона таза, адекватную преоксигенацию, предотвращение гипервентиляции, премедикацию антацидами или блокаторами Н2-гистаминовых рецепторов, интубацию. Необходимо внимательно наблюдать за матерью и плодом до, во время и после ЭСТ, и, при возможности, провести мониторинг сердечного ритма плода с помощью допплерографии или кардиотокографии. ЭСТ после 20 недель беременности можно проводить только в стационарах с доступом к акушерской помощи.
В пожилом возрасте повышается вероятность того, что ЭСТ даст положительный результат (в особенности при депрессии) и улучшит качество жизни. Это безопасное и хорошо переносимое лечение депрессии в пожилом возрасте. Профиль когнитивных побочных эффектов ЭСТ у пожилых людей сравним с подобным профилем в группах со смешанным возрастным составом, и наличие когнитивных нарушений не должно считаться противопоказанием для ЭСТ. У пожилых людей, вероятнее всего, больше коморбидных соматических заболеваний и они подвержены повышенному риску делирия во время ЭСТ. Необходимо учесть такие проблемы со здоровьем как синдром старческой астении, ишемическая болезнь сердца, гипертония, инсульт, гиперкалиемия и применение антикоагулянтов. Следует провести медицинское обследование до ЭСТ и продолжать мониторинг в процессе лечения.
Основные принципы проведения ЭСТ
Существует несколько обоснованных подходов к процедуре ЭСТ, единого “протокола” проведения ЭСТ нет. Нужно применять индивидуальный подход к каждому пациенту, с учетом особенностей его заболевания и реакции на ЭСТ. Выбор техники проведения ЭСТ зависит от соотношения эффективности, необходимости в скорейшем восстановлении и вероятности когнитивных побочных эффектов.
Критически важным является комбинирование дозирования, расположения электродов, ширины импульса, частоты сеансов, приема лекарств и анестезии. Изначально следует отдать предпочтение техникам, сочетающим адекватную эффективность и щадящее воздействие на когнитивные функции. Доказательная база принципиально важна; в то же время для принятия терапевтических решений важен клинический опыт.
Выбор места расположения электродов и дозы электричества зависит от конкретного пациента, а также соотношения эффективности и побочных эффектов. Обычно используется правое унилатеральное (RUL), битемпоральное (BT) и бифронтальное (BF) расположение электродов. Также используется левое переднее правое височное наложение электродов (LART). Эффективность расположения зависит от отношения дозы к индивидуальному судорожному порогу.
Психиатры, применяющие ЭСТ, обладают специальными знаниями и подготовкой в области ЭСТ, в то время как у психиатров, назначающих ЭСТ, могут быть лишь общие знания об этом методе. В таких условиях настоятельно рекомендуется, чтобы психиатр, назначающий ЭСТ, обращался за консультацией к психиатру, проводящему ЭСТ, для определения оптимального лечения для конкретного пациента.
Судорожный порог
Судорожный порог – это самая низкая доза электричества, вызывающая судорожную активность, проявляющуюся на ЭЭГ (т. е. медленноволновая активность), и/или заметные движения. Стимуляция на этом уровне или чуть выше (1,5 × судорожный порог) эффективна при билатеральном (BT, BF) расположении электродов и, по всей видимости, при расположении LART. В целом, исследования показали, что стимуляция на уровне судорожного порога имеет относительно низкую эффективность при проведении унилатеральной ЭСТ и для достижения эффекта при расположении RUL необходима доза, превышающая пороговый уровень в 5-6 раз.
Обычно для определения судорожного порога используются три различных метода: эмпирическое титрование дозы, расчет по формуле с возрастом и по формуле с половиной возраста. Рекомендуется определять уровень стимуляции, подбирая дозу индивидуально, т. к. расчеты, основанные на возрасте, дают менее точный результат.
Расположение электродов и ширина импульса
Обычно при правильно подобранной дозе и билатеральная (BT), и унилатеральная ЭСТ дают эффект, но более значительные когнитивные побочные эффекты наблюдаются при расположении BT и с более высокими дозами. Превышение порога дозы вплоть до шестикратного может максимизировать эффективность унилатеральной ЭСТ, в то время как для билатеральной ЭСТ достаточно превышение судорожного порога в 1,5 раза.
Важно отметить, что ЭСТ может вызывать устойчивую ретроградную амнезию (включая автобиографические воспоминания). Тяжесть, риск возникновения и сохранения этого состояния зависят от способа проведения ЭСТ (расположение электродов, ширина импульса и доза), количества сеансов, факторов риска, присутствующих в конкретном случае, однако оценить возможность амнезии заранее не всегда представляется возможным.
Обычно самый высокий риск ретроградной амнезии связан с расположением электродов BT, которое не используется в начале лечения ЭСТ, если нет особых причин, например, если пациент не ответил на другие формы ЭСТ в прошлом или в неотложных ситуациях, когда требуется скорейший ответ на лечение. Чтобы выбрать тот подход к лечению, который лучше всего соответствует состоянию конкретного пациента, психиатр должен рассмотреть различные доступные формы ЭСТ, включая комбинирование расположения электродов и ширины импульса. Во время проведения курса ЭСТ необходимо следить за состоянием всех пациентов, чтобы выявить когнитивные побочные эффекты на ранней стадии.
Во всем мире все чаще используется расположение BF, которое, как утверждается, обладает хорошим терапевтическим потенциалом и предпочтительным по сравнению с BT профилем побочных эффектов. BF оказывает меньшее влияние на сердечный ритм (во время стимулирования), чем другие формы ЭСТ, поэтому при лечении пациентов с риском ЭСТ-индуцированных аритмий лучше использовать BF.
При отсутствии основательных доказательств в этой области приведенные практические рекомендации, нацеленные на максимизацию эффективности ЭСТ при минимизации когнитивных нарушений, основаны на консенсусном мнении группы экспертов Королевской Австралийско-Новозеландской коллегии психиатров.
Традиционно ЭСТ проводится “короткими” импульсами продолжительностью 0,5-2,0 мс. Использование ультракороткой ширины импульса (0,25-0,3 мс) с расположением RUL делает возможным эффективное лечение с заметно меньшими когнитивными побочными эффектами, хотя эффективность может быть немного ниже, чем при использовании коротких импульсов RUL, в частности, снижается вероятность ответа на лечение. Психиатры, которые рассматривают возможность использования ультракороткой билатеральной ЭСТ, должны принимать во внимание то, что опубликованных доказательств в отношении использования ультракороткой ширины импульса с билатеральными формами ЭСТ очень мало, а имеющиеся данные говорят о том, что эффективность ниже, чем у короткоимпульсной двусторонней формы.
В Австралии все большее распространение получает ЭСТ с шириной импульса 0,5 мс (т. е. на нижней границе диапазона “короткого” импульса). Обсуждения этой практики с зарубежными экспертами показывают, что в Великобритании и Европе растет частота применения BT с шириной импульса 0,5 мс. В большинстве исследований, сравнивающих различные формы ЭСТ, используется ширина импульса 1,0 мс при короткоимпульсной ЭСТ. Данных о результатах ЭСТ с импульсом 0,5 мс довольно мало. Компьютерное моделирование эффектов изменения ширины импульса дает основание предположить, что клинический результат (эффективность и влияние на когнитивную сферу) импульса 0,5 мс занимает промежуточное положение между результатами ЭСТ с импульсом 1,0 мс и ЭСТ с ультракоротким импульсом (0,3 мс).
Уменьшение ширины импульса ассоциируется со снижением эффективности. Об этом следует помнить при определении дозы относительно судорожного порога в том случае, когда используется ширина импульса 0,5 мс. Как правило, при снижении ширины импульса нужно использовать повышенную дозу (относительно судорожного порога), чтобы достичь аналогичной эффективности.
Таким образом, для RUL с шириной импульса 0,5 мс рекомендуется доза не менее “5 × судорожный порог”. Для BT и BF с шириной импульса 0,5 мс доза “1,5 × судорожный порог”, скорее всего, будет менее эффективной, чем BT и BF с шириной импульса 1,0 мс с дозой “1,5 × судорожный порог”, исходя из того, что, по наблюдениям, при уменьшении ширины импульса требуются более высокие дозы (относительно судорожного порога) для достижения эквивалентного эффекта. Эффективность можно повысить, выбрав дозу “2-2,5 × судорожный порог” для BT и BF с шириной импульса 0,5 мс.
Рекомендуемые параметры ЭСТ
RUL:
Ширина импульса: 0,3 мс; Доза: “6 × судорожный порог”
Ширина импульса: 0,5 мс; Доза: “5-6 × судорожный порог” (низкий уровень доказанности)
Ширина импульса: 1 мс; Доза: “5-6 × судорожный порог” (эффективность более низких доз, например “3 × судорожный порог”, ниже, но все же клинически значима)
BF:
Ширина импульса: 0,5 мс; Доза: “1,5-2,5 × судорожный порог”
Ширина импульса: 1 мс; Доза: “1,5 × судорожный порог”
BT:
Ширина импульса: 0,5 мс; Доза: “1,5-2,5 × судорожный порог”
Ширина импульса: 1 мс; Доза: “1,5 × судорожный порог”
Если начатый курс унилатеральной ЭСТ не приносит улучшений после 4-6 сеансов, рассмотрите возможность перехода к короткоимпульсной BF или BT. Рекомендуется повторно подобрать дозу, т. к. судорожный порог различается в зависимости от формы ЭСТ. Прежде чем принять такое решение, важно убедиться в том, что причиной низкой эффективности ЭСТ не являются другие факторы, такие как техника анестезии или принимаемые лекарства.
Состояние пациентов улучшается с разной скоростью, поэтому врач должен помнить о том, что для некоторых пациентов изменение формы ЭСТ после 4 сеансов может быть преждевременным, поскольку заметное улучшение у них не наступит до шестого сеанса. Переходите от ультракороткой RUL к короткоимпульсной RUL, BF или BT, если нет никакого улучшения после 6-8 сеансов. Переход на более раннем этапе может быть обоснован потребностью в быстром ответе на лечение.
Пациентам и членам их семей нужно рассказать о факторах, влияющих на эффективность ЭСТ и вероятность побочных эффектов. Например, ультракороткая RUL вызывает меньше когнитивных побочных эффектов, чем короткоимпульсная RUL, но для достижения эффекта требуется большее количество сеансов. Кроме того, у 25-50 % пациентов такое лечение может не привести к значительному клиническому улучшению и в таких случаях требуется изменить форму ЭСТ.
Если приоритетной целью является быстрый ответ на лечение, то ЭСТ при шизофрении может комбинироваться с приемом антипсихотических препаратов, а добавление ECT в качестве аугментации при резистентной шизофрении помогает пациентам, неадекватно отвечающим на монотерапию антипсихотиками. ЭСТ в сочетании с антипсихотиками может быть эффективной при лечении острой продуктивной симптоматики. Коморбидная депрессия при шизофрении может иногда выглядеть как “резидуальная шизофрения”, и такая депрессия также отвечает на лечение ЭСТ. Нет никаких свидетельств того, что негативные симптомы шизофрении излечиваются ЭСТ. Неблагоприятные когнитивные эффекты ЭСТ у людей с шизофренией подобны тем, что наблюдаются при лечении депрессии.
Неясно, существует ли оптимальное расположение электродов при лечении шизофрении. По крайней мере, одно опубликованное исследование позволяет предположить, что BF может быть столь же эффективным или более эффективным чем BT с дополнительным преимуществом в виде меньшего ущерба для когнитивных функций, хотя это утверждение еще предстоит перепроверить.
Ультракороткая ЭСТ, по-видимому, обладает преимуществами в том, что касается когнитивных побочных эффектов, но доказательств ее эффективности при шизофрении немного.
Анестезия
Правильно организованная анестезия может улучшить результат ЭСТ. Перед ЭСТ необходимо провести подготовку к анестезии, в особенности если у пациента повышен риск медицинских осложнений. Решения об анестезии зависят от индивидуальных особенностей пациента и должны приниматься по результатам консультации психиатра и анестезиолога.
Базовые принципы анестезии при ЭСТ:
- Удостовериться в том, что судорожный порог не повышен используемыми препаратами.
- Оптимизировать вентиляцию легких.
- Свести к минимуму влияние анестезии на когнитивные функции.
- Свести к минимуму другие риски, такие как угнетение дыхания.
- Учитывать риски, свойственные ЭСТ, в частности, аритмии.
- В ходе проведения ЭСТ следить за соответствующими физиологическими параметрами.
Рекомендуется использовать пропофол, тиопентал натрия, метогекситал, этомидат, кетамин. Пропофол и тиопентал натрия, которые используются чаще всего, обладают антиконвульсивными свойствами, поэтому нужно использовать минимальную эффективную дозу.
Добавление ремифентанила или других опиоидов короткого действия позволяет уменьшить дозу вводимого препарата и таким образом потенциально снизить судорожный порог. Эти препараты не снижают судорожный порог напрямую и не улучшают результат, но они ослабляют противосудорожное действие анестетиков так, что можно снизить их дозу и тем самым избежать необходимости повышать дозу электричества, что в свою очередь влияет на вероятность когнитивных побочных эффектов. В рамках такой стратегии анестезия не сводится к введению одного препарата, а становится более сложной процедурой, для которой свойственен свой набор рисков. В их числе риск того, что наркоз будет недостаточно глубоким и пациент будет осознавать происходящее. Важно внимательно следить за его состоянием. Полезным будет такой метод: непосредственно перед электрической стимуляцией пациенту говорят “Пошевелите правой ногой!” и анестезиолог соответственно решает, нужно ли добавить препарат для анестезии.
Следует использовать мышечный релаксант – обычно cукцинилхолин. Перед введением сукцинилхолина можно ввести небольшую дозу рокурония или векурония для минимизации вызванной сукцинилхолином миалгии. При дефиците псевдохолинэстеразы, когда даже небольшая доза сукцинилхолина вызывает паралич, используется рокуроний, курареподобный миорелаксант. Сугаммадекс приводит к реверсии эффекта рокурония.
Необходимо следить за насыщением кислородом. Гипервентиляция повышает нервно-мышечную возбудимость и может усилить судороги, улучшая результат лечения и уменьшая остроту когнитивных побочных эффектов.
В некоторых клиниках в качестве анестетика успешно применяется только кетамин или кетамин в комбинации с ремифентанилом, тиопенталом натрия или пропофолом (доза кетамина снижается с целью минимизировать риск психотомиметических побочных эффектов). Он оказывает меньшее влияние на судорожный порог по сравнению с пропофолом и тиопенталом натрия, позволяя использовать более низкую дозу электричества. Использование кетамина в качестве анестезии для ЭСТ может привести к наступлению раннего улучшения, но на сегодняшний день собранные доказательства говорят о том, что на общий успех курса ЭСТ это не влияет. Кетамин может продлить время восстановления, а также может быть связан с психомиметическим делирием, при котором у пациентов появляется бред, галлюцинации и диссоциативные симптомы. Нужно отслеживать побочные эффекты повторяющегося приема кетамина: например, цистит, нарушения функции печени, диссоциативные симптомы и развитие зависимости.
Обследование перед ЭСТ
Помимо общего физического и психиатрического осмотра проводится оценка когнитивных функций, а также:
- Сбор информации о принимаемых лекарствах
- Общий анализ крови
- Биохимический анализ крови (мочевина и электролиты)
- ЭКГ
- Рентген грудной клетки (по показаниям)
- Нейровизуализационные исследования (по показаниям)
При выявлении коморбидных состояний следует обратить особенное внимание на заболевания сердечно-сосудистой системы (например, гипертония и тахикардия), а также на мигрень.
В сложных и рискованных случаях необходимо получить второе мнение специалиста.
Мониторинг в процессе ЭСТ
Важно провести “тайм-аут”, процедуру проверки пациента, расположения электродов, дозы и ширины импульса, анестезии. Для проверки состояния сознания после введения анестезии можно попросить пациента пошевелить конечностью.
Для мониторинга судорог используется ЭЭГ. Существует межиндивидуальная вариабельность силы судорог, у пожилых пациентов судороги слабее, но это не означает плохую реакцию на ЭСТ. Судороги могут быть слабыми из-за приема противосудорожных препаратов, неточного определения базового уровня, дефектом электрического соединения, артефактов движения и техники анестезии. При отсутствии клинического прогресса можно увеличить дозу ЭСТ, но должны быть рассмотрены и другие варианты, включая минимизацию дозы анестетического препарата, добавление наркотического средства короткого действия или замена анестетика на препарат, который оказывает меньшее влияние на судорожный порог, в любом случае к повышению дозы ЭСТ нужно относиться с осторожностью, учитывая возможность когнитивных нарушений.
Следует учесть возможность появления обычных побочных эффектов ЭСТ, в числе которых головная боль и тошнота. Также надо позаботиться о безопасности зубов пациента во время проведения ЭСТ.
Мониторинг в течение курса ЭСТ
В течение курса ЭСТ нужно проводить оценку эффективности, когнитивных функций, а также отслеживать показания ЭЭГ. На основании этих данных принимаются решения о дозе и частоте процедур, а также о подходе к анестезии. Пациенту может быть назначено несколько процедур заранее, но планировать курс целиком не рекомендуется. Как минимум еженедельно нужно проводить оценку прогресса и когнитивных эффектов для того чтобы скорректировать курс ЭСТ.
Количество сеансов зависит от того, как улучшается состояние пациента. Обычно курс ЭСТ состоит из 6-12 сеансов. Для некоторых пациентов, которые медленно отвечают на ЭСТ, может потребоваться более длительный курс. В таких случаях необходимо подробно документировать изменения в состоянии пациента и причины продления курса. В основном, пациенты с кататонией отвечают на ЭСТ быстрее, чем пациенты с депрессией, резистентной шизофренией и манией. Если в течение курса проведено более 12 сеансов, рекомендуется получить второе мнение специалиста. Продолжительность курса определяется клиническим исходом и риском осложнений, а не заранее определенным количеством сеансов.
Чаще всего обеспокоенность пациентов, членов их семей и общественности вызывает ухудшение памяти как побочный эффект ЭСТ. Антероградные нарушения памяти обычно исчезают в течение 2-4 недель, ретроградные нарушения, включая нарушения автобиографической памяти, чаще всего возникающие при расположении BT, могут сохраняться в течение нескольких недель и месяцев. Есть возможность того, что ухудшение автобиографической памяти останется необратимым. Пациентам нужно сообщить о том, что у некоторых людей курс ЭСТ вызывает значительные когнитивные побочные эффекты. После курса ЭСТ пациент должен учитывать эту возможность при планировании важных дел и при использовании автотранспорта, в особенности первый месяц после завершения курса.
Существуют инструменты для оценки ретроградного ухудшения памяти, включая автобиографическую память, но даже наиболее короткие версии таких опросников требуют не менее 20 минут. Просто и быстро оценить функции памяти можно, измерив время, которое требуется пациенту после сеанса ЭСТ для восстановления ориентации. Мониторинг способности восстанавливать ориентацию нужно проводить после каждого сеанса ЭСТ и в идеале анализировать все накопившиеся данные перед каждым последующим сеансом, чтобы скорректировать процедуру при возникновении риска ретроградной амнезии. Для снижения риска можно увеличивать временной промежуток между сеансами, переходить к унилатеральному расположению электродов, уменьшать ширину импульса, не забывая при этом, что такие меры могут снизить эффективность.
Множественная ЭСТ (проведение более чем одной стимуляции судорог за один сеанс) недопустима, за исключением сеанса, на котором определяется судорожный порог. Во время такого сеанса, исходя из клинической картины, психиатр может решить провести стимуляцию со сверхпороговой лечебной дозой. Хотя для получения эффекта в течение курса ЭСТ используется сверхпороговое дозирование, есть сообщения о том, что доза на уровне судорожного порога может быть эффективной на первом сеансе ЭСТ, даже при расположении RUL, что делает ненужным повторную стимуляцию. Если принимается решение дать второй стимул с более высокой дозой, из-за того, что первая стимуляция не произвела адекватный эффект, второй стимул часто дается после небольшой задержки, например, после 60-90 секунд. Психиатр должен помнить, что если задержка будет слишком долгой и потребуется добавить анестетик, результат будет плохим, неоправдывающим повторную стимуляцию, которая к тому же повысит риск когнитивных осложнений.
Поддерживающая и повторная ЭСТ
После курса ЭСТ частота рецидивов в течение 12 месяцев превышает 50 % и большинство рецидивов происходит в первые 6 месяцев несмотря на поддерживающую фармакотерапию или поддерживающую ЭСТ. Для многих пациентов полезно постепенно, в течение нескольких недель, прекращать лечение, а не заканчивать его одномоментно. В некоторых случаях, если рецидив не удается предотвратить другими методами, может потребоваться повторная или поддерживающая ЭСТ. Доказательной базы для рекомендаций о том, как лучше всего проводить поддерживающую ЭСТ, на данный момент нет.
Повторный курс ЭСТ для профилактики рецидива проводится в течение 6 месяцев после окончания первого курса. Обычно сеанс проводится каждую неделю или каждые 3-4 недели, а иногда еще реже. Фиксированный график поддерживающей ЭСТ может плохо влиять на результат, которого легче добиться динамично варьируя частоту сеансов.
Если первый курс ЭСТ был эффективен, то следует рассмотреть возможность проведения дополнительного курса, особенно для пациентов с тяжелым и рецидивирующим заболеванием. Для шизофрении дополнительный курс ЭСТ нужно проводить в комбинации с антипсихотическими препаратами, варьируя частоту сеансов в зависимости от ответа на лечение и побочных эффектов.
Поддерживающая ЭСТ – это продолжение дополнительного курса ЭСТ через 6 месяцев после окончания первого курса. Во время проведения поддерживающей ЭСТ нужно регулярно пересматривать план лечения, подбирая новые фармакологические и психотерапевтические методы, которые смогут поддерживать состояние пациента без применения ЭСТ.
Медикаменты и ЭСТ
ТЦА могут снижать судорожный порог и повышать риск аритмий, в особенности у пожилых людей и тех, у кого есть болезни сердца. Тем не менее, имеет смысл поискать сбалансированный подход, учитывая то, что нортриптилин относительно безопасен и может улучшать когнитивные показатели.
Сочетание антидепрессанта с литием после первого курса ЭСТ значительно снижает риск рецидива и возможность такого назначения следует рассмотреть во всех случаях, когда нет противопоказаний для использования лития. Есть сообщения о том, что у некоторых пациентов литий повышает риск делирия после ЭСТ во время проведения первого курса. Риск увеличивается при повышенном уровне лития в крови (выше 0,6), поэтому во время проведения курса ЭСТ, если есть необходимость продолжать прием лития, рекомендуется поддерживать его концентрацию на низком уровне (например, это касается пациентов с высоким риском перехода в маниакальную фазу и тех, кому не помогают другие стабилизаторы настроения). Для этого надо снизить регулярную дозу и пропустить прием накануне вечером и утром перед процедурой.
Перед процедурой лучше отказаться от приема бензодиазепинов и антиконвульсантов, принимаемых в качестве стабилизаторов настроения. Исследований в этой области мало и они не позволяют дать однозначные рекомендации. Консенсусное мнение таково – бензодиазепины могут сокращать продолжительность судорог и снижать эффективность лечения, особенно при расположении RUL. Анализ большой базы данных об ЭСТ показал, что использование бензодиазепинов или ламотриджина ухудшает результат ЭСТ. Снижение дозы этих препаратов и/или прекращение их приема освобождает от необходимости повышать дозу электричества и снижает риск когнитивных побочных эффектов.
Антипсихотики при психозе помогают против продуктивной симптоматики, действуя вместе с ЭСТ. Комбинация ЭСТ с клозапином может быть особенно полезной для лечения тех, кто дает неадекватный ответ на монотерапию клозапином.
Во избежание неблагоприятных последствий следует продолжить регулярный прием антигипертензивных, сердечных и антирефлюксных препаратов, о чем нужно проинформировать анестезиолога.
Автор перевода: Филиппов Д.С.
Источник: Weiss, A., Hussain, S., Ng, B., Sarma, S., Tiller, J. et al. (2019). Royal Australian and New Zealand College of Psychiatrists professional practice guidelines for the administration of electroconvulsive therapy. Australian & New Zealand Journal of Psychiatry, 53(7), 609–623.
Около двух десятилетий, с конца 30-х до середины 50-х годов нашего века, электросудорожную терапию (ЭСТ) применяли охотно и успешно, даже неоправданно широко. Затем наступил столь же длительный период неприятия электросудорожной терапии. Отчасти это было обусловлено появлением других, не менее эффективных методов лечения, но в первую очередь — отрицательным отношением общественности и прессы. Сыграли здесь свою роль и «сенсационные» кинофильмы, где электросудорожную терапию изображали в искаженном свете, и кампания очернительства, развернутая «Церковью сайентологии». Утверждалось, в частности, что электросудорожная терапия вызывает потерю памяти и что используют ее не в целях лечения, а как наказание. Предубеждение против электросудорожной терапии, недоверие к ней сохраняется и поныне, хотя в последние годы интерес к электросудорожной терапии возродился: вновь появились научные работы на эту тему, обсуждаются методики, показания, противопоказания, эффективность и риск электросудорожной терапии. Однако из-за долгого забвения сейчас мало осталось психиатров, которые владеют этим методом; по-прежнему распространены представления о высоком риске электросудорожной терапии, о повышенной ответственности врача, назначившего этот метод лечения. Поэтому используют сейчас электросудорожную терапию значительно реже, чем раньше, даже при неэффективности медикаментозного лечения.
В данной главе рассмотрены лишь некоторые вопросы электросудорожной терапии. Нашей целью было составить у читателя представление об электросудорожной терапии, ее технике и преимуществах. Эта глава — не руководство по электросудорожной терапии. Дозы препаратов и другие цифры — ориентировочные, приведены они в качестве примеров. Интересующемуся читателю можно посоветовать ознакомиться с указаниями по проведению электросудорожной терапии Американской психиатрической ассоциации (APA Task Force. The Practice of Electroconvulsive Therapy: Recommendations for Treatment, Training, and Privileging. Washington, DC: American Psychiatric, 1990) и Королевского общества психиатров (Royal College of Psychiatrists. The Practical Administration of Electroconvulsive Therapy (ECT). London: Gaskell, 1989), где указаны стандарты этого метода лечения, принятые соответственно в США и Великобритании. Электросудорожную терапию можно сравнить с малой хирургической операцией. Поэтому, прежде чем применять ее, врач должен под руководством опытного специалиста научиться накладывать электроды, наблюдать за припадком, устранять осложнения.
А. Депрессия. При аффективных расстройствах, особенно при депрессивных приступах, электросудорожная терапия наиболее действенна. Есть мнение, что она оказывает эффект быстрее, чем антидепрессанты, — вероятно, из-за того, что электросудорожная терапия быстрее устраняет вегетативные проявления депрессии. Как бы то ни было, электросудорожная терапия — это, видимо, метод выбора в случае неоднократных попыток самоубийства или упорного отказа от еды — когда неэффективная терапия антидепрессантами приведет к недопустимой потере времени. Электросудорожная терапия — единственный метод лечения депрессии, предупреждающий также и маниакальные приступы, поэтому она полезна у тех больных с МДП, у которых антидепрессанты увеличивают частоту смены депрессивных и маниакальных приступов. Развитие вторичной гипомании на фоне курса электросудорожной терапии — благоприятный прогностический признак, а не указание на развивающийся маниакальный приступ, требующий смены лечения.
При психотической форме депрессии антидепрессанты мало или вообще не помогают. Электросудорожная терапия в этом случае дает лучшие результаты, ее эффективность примерно такая же, как у сочетания антидепрессантов с нейролептиками. При устойчивости к антидепрессантам можно добавить к ним литий, но можно и попытаться провести курс электросудорожной терапии. Кроме того, курс электросудорожной терапии дешевле, чем лечение антидепрессантами.
Наконец, в некоторых случаях деменции электросудорожная терапия позволяет устранить наслоившуюся депрессию, а также опасные для жизни отказы от еды. Нормализация поведения при этом, вопреки опасениям, не сопровождается еще большим снижением интеллекта.
Заканчивают курс электросудорожной терапии сразу по достижении стойкого эффекта. Обычно для этого необходимо 8–12 сеансов. Напротив, терапию антидепрессантами после достижения эффекта продолжают еще 6–12 мес. Однако через несколько недель после окончания курса электросудорожной терапии возможен рецидив. Некоторые тотчас по завершении электросудорожной терапии назначают антидепрессанты, однако нередко это не помогает (вероятно, потому, что на фоне улучшения трудно подобрать препарат и дозу). Все чаще прибегают к поддерживающему курсу электросудорожной терапии: если вероятно обострение, то сеансы продолжают с частотой 1 раз в 1–4 нед, нередко амбулаторно. Длительность курса при этом увеличивают до 6 мес. В редких случаях лечение становится постоянным.
Пока неизвестно, могут ли электросудорожная терапия и антидепрессанты действовать как синергисты. Исследования однозначных результатов не дали; современные антидепрессанты сами по себе могут оказывать достаточный эффект. Принято за 1–3 нед до курса электросудорожной терапии отменять трициклические антидепрессанты (считая, что они недостаточно эффективны) и ингибиторы МАО (из опасений их взаимодействия со средствами, применяемыми во время общей анестезии). Однако сейчас такую практику подвергают сомнению, так как получены неплохие результаты сочетанной терапии. Флуоксетин, как сказано в инструкции к препарату, может удлинять припадок, однако последние исследования это не подтвердили.
Предсказывать результаты электросудорожной терапии при депрессии пока не удается (так же, впрочем, как и эффективность антидепрессантов). Если имеются атипичные черты — высокая реактивность настроения, выраженная тревожность, — то результаты чаще плохие. Однако множество исключений из этого правила все-таки позволяет рекомендовать электросудорожную терапию в тех случаях, когда другие методы лечения не действуют.
Б. Мания. Эффективность электросудорожной терапии при маниакальном приступе такая же, как у лития и нейролептиков. Однако электросудорожную терапию обычно держат в резерве на случай неуспеха медикаментозного лечения. Сразу ее назначают только при спутанной мании, а также если во время предыдущих приступов приходилось больного фиксировать или назначать ему высокие дозы лития и нейролептиков. Показанием к электросудорожной терапии может быть также затянувшийся маниакальный приступ, обременительный для медицинского персонала, а для больного и его семьи просто опасный. Электросудорожная терапия — самый дешевый способ лечения мании, однако для его проведения необходимы специальное оборудование и обученный персонал. Использование электросудорожной терапии после маниакального приступа изучено недостаточно. Продолжение сеансов эффективно в тех случаях, когда маниакальный приступ рецидивирует, несмотря на назначение нормотимиков (лития, карбамазепина, вальпроевой кислоты). Электросудорожная терапия, однако, не влияет на течение МДП с частыми приступами.
В. Кататония. Этиология кататонии неизвестна. Существует несколько ее вариантов: 1) двигательная заторможенность, неподвижность, сопротивление пассивным движениям, восковая ригидность (приданная поза сохраняется не менее 15 с) — кататонический ступор; 2) возбуждение со стереотипными, бесцельными движениями или действиями, не зависящими от внешних раздражителей; 3) снижение спонтанной активности и реакций на окружающее; 4) мутизм; 5) причудливые, неуклюжие, неудобные позы, манерность. Кататония может возникать как сама по себе (обычно при очень сильных стрессовых воздействиях), так и при психических (шизофрения, МДП) и соматических заболеваниях (СКВ, тяжелые инфекции, например брюшной тиф). Острая кататония, независимо от этиологии, лучше поддается лечению электросудорожной терапией, чем нейролептиками. То же касается и кататонии после маниакального возбуждения. При кататоническом ступоре иногда помогают бензодиазепины в/в (лоразепам, 2 мг каждые 2 ч в течение 4–8 ч, диазепам, 10–20 мг). Однако если не приняты меры против основного заболевания (чаще всего это шизофрения или МДП), то действие бензодиазепинов обычно временное. При их неэффективности показана электросудорожная терапия, особенно когда состояние больного ухудшается или угрожает жизни. Следует помнить, что бензодиазепины, введенные перед сеансом электросудорожной терапии, затрудняют проведение последнего, так как снижают возбудимость нейронов.
Г. Атипичные психозы. В эту разнородную группу заболеваний входят изолированные бредовые состояния и галлюцинозы, как эпизодические, так и рецидивирующие. При этих заболеваниях нейролептики могут быть неэффективны, и тогда в некоторых случаях помогает электросудорожная терапия.
Д. Шизофрения. Место электросудорожной терапии в лечении шизофрении до конца не ясно. В большинстве случаев достаточно нейролептиков. Наиболее эффективна электросудорожная терапия при кататонии; она показана также при высоком риске самоубийства. Некоторые полагают, что электросудорожная терапия и нейролептики действуют как синергисты, но эти предположения пока не подтверждены.
Е. Другие заболевания. Клинические наблюдения показывают, что электросудорожная терапия, как ни парадоксально, иногда эффективна при тяжелой эпилепсии. Это может быть обусловлено одним из эффектов электросудорожной терапии — противосудорожным. Прежде чем этот эффект был выявлен, существовали вполне понятные опасения, что электросудорожная терапия может спровоцировать отсроченные эпилептические припадки и облегчение судорожной активности (снижение судорожного порога, удлинение и увеличение степени генерализации судорожной активности) вплоть до спонтанных припадков. Однако, по данным эпидемиологических исследований, у больных, получавших электросудорожную терапию, частота припадков не выше, чем среди населения в целом. Электросудорожная терапия может быть эффективна также при фенциклидиновом психозе, не поддающемся лечению нейролептиками.
А. Летальность. Анестезиологи сейчас пришли к заключению, что оценки летальности при электросудорожной терапии весьма преувеличены. Риск умереть от электросудорожной терапии такой же, как от любой малой хирургической операции, проводимой под общей анестезией. Он зависит от состояния больного (которое оценивают по специальным шкалам, например по классификации Американского общества анестезиологов), а также от эффективности лечения сопутствующих соматических заболеваний. Чтобы снизить риск, перед каждым сеансом тщательно обследуют и готовят больного.
Б. Соматические осложнения. Основные осложнения при правильном проведении электросудорожной терапии обусловлены повышением АД и ВЧД. Хотя, по сегодняшним представлениям, абсолютных противопоказаний к электросудорожной терапии не существует, ее все же желательно избегать у тех больных, для которых указанные эффекты могут быть опасны.
В. Ухудшение памяти — отсроченное осложнение электросудорожной терапии. Хотя усовершенствование метода позволило значительно снизить частоту и тяжесть этого осложнения, оно все же продолжает встречаться. В то же время ухудшение памяти может быть следствием старения, деменции и осложняющей ее депрессии, аффективных расстройств, приема препаратов для лечения депрессии (лития, амитриптилина и др.); поэтому определить, насколько снижение памяти обусловлено именно электросудорожной терапией, подчас бывает сложно.
Г. Электросудорожная терапия у пожилых и беременных. Большинство нейролептиков и нормотимиков обладают серьезными побочными эффектами (ортостатическая гипотония, нейротоксичность, M-холиноблокирующее действие), которые не всегда могут быть вовремя устранены. В этом отношении электросудорожная терапия имеет преимущества: ее действие кратковременно, и она проводится в условиях, позволяющих незамедлительно устранять острые осложнения. Это оправдывает назначение электросудорожной терапии пожилым и — особенно — при мании женщинам в I или III триместре беременности, когда литий и карбамазепин противопоказаны.
Абсолютных противопоказаний к электросудорожной терапии нет, однако при ее назначении надо учитывать целый ряд факторов (см. табл. 15.1). Схема обследования перед электросудорожной терапией такая же, как перед любой другой процедурой, проводимой под общей анестезией. Выясняют, нет ли у больного побочных реакций на барбитураты и холиноблокаторы, не было ли у него и его родственников аномальных реакций на суксаметоний (взаимодействие с другими лекарственными средствами, длительное апноэ, злокачественная гипертермия). Если выявлено любое из относительных противопоказаний, перечисленных в табл. 15.1, следует сопоставить риск и целесообразность электросудорожной терапии. При артериальной гипертонии назначают гипотензивные средства.
А. Получить письменное согласие от больного тяжелым психическим заболеванием бывает сложно: мешают необоснованные страхи и ложные представления, недоверие, отсутствие критики к своему состоянию. Больному сообщают предполагаемое количество сеансов, описывают их, рассказывают о показаниях, других методах лечения, возможных осложнениях. План лечения обсуждают с больным или с дееспособным членом его семьи, при необходимости проводят консилиум с другими психиатрами; иногда, если больной недееспособен, проведение электросудорожной терапии должен разрешить суд. Для больных, находящихся под влиянием антипсихиатрической пропаганды или художественных фильмов, существуют обучающие видеофильмы об электросудорожной терапии [5].
Б. Обстановка. Электросудорожную терапию проводят в помещении, предназначенном для кратковременной общей анестезии и снабженном реанимационным оборудованием. Чтобы успокоить больного перед сеансом, в кабинет электросудорожной терапии его должна сопровождать хорошо знакомая медсестра.
В. Премедикация. Для седативного эффекта, как правило, достаточно за час перед электросудорожной терапией ввести 50–100 мг пентобарбитала в/м. Бензодиазепины не назначают, так как они снижают эффективность электросудорожной терапии. Если больной уже получает бензодиазепины, то те препараты, которые он принимает, заменяют на препарат короткого действия, не имеющий активных метаболитов; при этом после последнего приема до сеанса электросудорожной терапии должно пройти не менее 8 ч. Если больной получает бензодиазепин, имеющий активные метаболиты, то его отменяют, а электросудорожную терапию в течение хотя бы первых 10 сут после отмены проводят с билатеральным наложением электродов.
Иногда до или во время сеанса развивается выраженный подъем АД — как у нормотоников, так и у больных с преходящей или стойкой артериальной гипертонией. Инсульты, инфаркты миокарда, сердечная недостаточность как осложнения электросудорожной терапии не описаны, однако из предосторожности тахикардию и артериальную гипертонию, вызванную электросудорожной терапией, все же необходимо устранить. Назначают бета-адреноблокаторы короткого действия (лабеталол, 5–10 мг в/в) немедленно после начала припадка. Реже применяют вазодилататоры (например, гидралазин, 10 мг в/в перед сеансом электросудорожной терапии), особенно в отсутствие тахикардии. Пока не развился седативный эффект пентобарбитала, можно дать больному нифедипин, 10 мг внутрь (капсулу разгрызть и проглотить).
Электрический ток стимулирует блуждающие нервы, что компенсируется активацией симпатоадреналовой системы во время припадка. Из опасений, что перевозбуждение блуждающих нервов может вызвать асистолию, раньше вводили M-холиноблокаторы — атропин, 0,4 мг в/м или в/в, гликопиррония бромид, 0,4 мг в/м или в/в. По современным представлениям, эти препараты показаны только больным, получающим бета-адреноблокаторы (поскольку у них при подпороговой электростимуляции возможна асистолия), а также при неполной АВ-блокаде и обильной пене изо рта. M-холиноблокаторы вызывают повышение АД, а у пожилых усугубляют спутанность сознания после сеанса электросудорожной терапии. Поэтому их назначают строго индивидуально.
Г. Для общей анестезии обычно используют метогекситал, 0,5–1 мг/кг в/в; допустимо использование тиопентала натрия, 1,5–3,5 мг/кг в/в. При аллергии к барбитуратам применяют этомидат, 0,2–0,35 мг/кг в/в. Для миорелаксации применяют суксаметоний, 40–70 мг в/в. После введения суксаметония развивается преходящая гиперкалиемия, которая клинического значения, как правило, не имеет, кроме нескольких состояний, указанных в табл. 15.1. Больным с недавними переломами и с риском патологических переломов необходима полная миорелаксация, для чего вводят суксаметоний, 80–100 мг в/в. Однако при электросудорожной терапии даже на фоне миорелаксации возникает тризм, поэтому между зубами кладут резиновые валики, чтобы предотвратить повреждение зубов. Резиновые валики и марлевые подушечки (для беззубых) должны входить в стандартный набор оборудования для электросудорожной терапии. Во время припадка минимальная мышечная активность все же сохраняется, что приводит к образованию углекислого газа. В послеприпадочном периоде гиперкапния может спровоцировать нарушения ритма сердца, устраняют ее путем гипервентиляции.
Как при любой операции под общей анестезией, необходим непрерывный мониторинг ЭКГ. Мониторинг ЭЭГ проводят не всегда. Он показан в следующих случаях: 1) полная миорелаксация; 2) электросудорожная терапия у детей, когда выявить затянувшуюся судорожную активность мозга можно только с помощью ЭЭГ; 3) в тех редких случаях, когда разряд вызвал длительный бессудорожный припадок (судорожную активность мозга, не сопровождающуюся двигательными реакциями).
Д. Оптимальные параметры стимуляции пока не установлены. В настоящее время припадок вызывают почти исключительно короткоимпульсным током; требуемая мощность при этом гораздо меньше, чем при использовании синусоидального тока. Однако для короткоимпульсных аппаратов очень важно обеспечить низкое сопротивление контактов между электродами и кожей головы. Прилегание электродов проверяют дважды: перед введением в анестезию и непосредственно перед разрядом. Иногда для лучшего контакта электроды прижимают к голове вручную. В то же время, когда межэлектродное сопротивление невелико (например, при билатеральной стимуляции у больного с узким черепом), для превышения судорожного порога разряд необходим более длительный.
Считают, что электросудорожная терапия проведена правильно, если припадок продолжается около 25 с. Припадок — обязательный признак эффективности электросудорожной терапии. Однако укорочение припадка не означает снижения эффективности электросудорожной терапии. Длительность припадка имеет большее значение при монолатеральной стимуляции. В исследованиях на животных и человеке показано, что длительность припадка коррелирует с энергией разряда. Удлинить припадок можно с помощью кофеина или путем гипероксигенации сразу после разряда.
Е. Частота сеансов. Оптимальная частота сеансов электросудорожной терапии также не установлена. В США издавна принято проводить их 3 раза в неделю, в Европе — 2 раза в неделю. В одном из исследований сравнили эти два режима и значимых различий в результатах лечения (длительность — 4 нед) не выявили. В другом исследовании были получены примерно такие же результаты (пока предварительные), но все же при 3 сеансах в неделю улучшение наступало несколько быстрее. Сообщалось также, что если проводить сеансы 4 раза в неделю, то улучшение наступает быстрее, чем при 2 сеансах в неделю. Недавно проведено исследование электросудорожной терапии при мании: проводили 5 и 3 сеанса в неделю, и оба режима оказались одинаково эффективны; некоторые авторы отмечают хорошую эффективность и 2 сеансов в неделю.
Ж. Моно- и билатеральная электросудорожная терапия. Спор о том, какой способ электросудорожной терапии эффективнее, недавно разрешился. Исследования показали, что монолатеральная стимуляция на уровне судорожного порога малоэффективна. Определить у больного судорожный порог само по себе непросто; не установлено пока и то, насколько выше судорожного порога должна быть энергия монолатеральной стимуляции, чтобы эффект лечения был таким же, как при билатеральной стимуляции. Кроме того, сопутствующий прием бензодиазепинов снижает эффективность монолатеральной стимуляции сильнее, чем билатеральной.
Точка зрения, что монолатеральная стимуляция предпочтительна всегда, кроме случаев низкой эффективности лечения, признана неверной. Курс электросудорожной терапии начинают с билатеральной стимуляции короткоимпульсным током (энергия несколько выше пороговой), а при появлении положительной динамики либо при нарушении когнитивных функций переходят на монолатеральную стимуляцию. Если в первую очередь необходимо избежать снижения памяти, то можно начать с монолатеральной стимуляции правого (недоминирующего) полушария; энергия стимуляции при этом должна быть намного выше пороговой, так чтобы припадок длился 40–120 с. У мужчин энергия стимуляции в среднем выше, чем у женщин, у пожилых — выше, чем у молодых. Если через 2 нед лечения эффекта нет, то переходят на билатеральную электросудорожную терапию. Если сеансы проводят 2 раза в неделю, то когнитивные функции страдают меньше, чем при более частых сеансах.
З. Продолжительность лечения. Как и при лечении антидепрессантами, эффект электросудорожной терапии у разных больных развивается в разное время: в среднем — через 3–4 нед, у некоторых — после 1–2 сеансов, иногда — после 20 сеансов и более. Если 12 сеансов электросудорожной терапии результатов не дали, то и новые сеансы, скорее всего, тоже будут безуспешны. После достижения стойкого улучшения обострений депрессии обычно не бывает.
И. Осложнения одного сеанса обычно нетяжелые. Так, из-за преходящей внутричерепной гипертензии возможна головная боль. Такая боль хорошо устраняется ненаркотическими анальгетиками (парацетамолом) либо проходит самостоятельно. Редкие, но серьезные побочные эффекты — аллергические реакции на используемые при общей анестезии препараты, бронхоспазм, нарушения ритма сердца, длительное апноэ вследствие низкой активности псевдохолинэстеразы. Лечение этих осложнений проводят с участием анестезиолога. При затянувшихся припадках обеспечивают оксигенацию крови и вводят бензодиазепины в/в (диазепам, 5–10 мг, или мидазолам, 1–2 мг).
Иногда после припадка развивается выраженное возбуждение или спутанность сознания. Тогда больного фиксируют (см. гл. 
К. Расстройства памяти и интеллекта. Долгое время считали, что электросудорожная терапия повреждает головной мозг, поэтому вызванные электросудорожной терапией расстройства памяти и интеллекта исследовали очень широко. Они развиваются в среднем после шести сеансов, хотя здесь имеется большой разброс. Возможна амнезия, касающаяся только данного сеанса электросудорожной терапии, а также избирательное, «пятнистое» выпадение памяти, например на имена или аналогичную фактическую информацию. Описана спутанность сознания в промежутке между сеансами. Показано, что все эти осложнения развиваются в тех случаях, когда при МРТ еще до лечения были выявлены очаги повышенной интенсивности в подкорковом белом веществе и в структурах стриатума. Расстройства памяти обычно проходят через несколько недель. Некоторые жалуются на стойкое снижение памяти, однако при формальном тестировании выявить изменения памяти у них не удается. Путем исследования автобиографической памяти до и после электросудорожной терапии показано, что билатеральная синусоидальная стимуляция может вызвать стойкую амнезию на некоторые события, происшедшие с больным за 1–2 года до лечения. При короткоимпульсной стимуляции данное расстройство встречается реже, а при односторонней стимуляции недоминирующего полушария практически отсутствует. Нарушения памяти, по-видимому, обусловлены расстройствами закрепления и извлечения. У животных его можно устранить с помощью ноотропных препаратов (пирацетам), у человека применение этих препаратов с данной целью пока не исследовали.
Выявить повреждение головного мозга при электросудорожной терапии пытались разными методами (до и после сеанса проводили МРТ, КТ, исследования активности мозговых ферментов, мозгового кровотока и метаболизма). Единственное изменение, которое находили более или менее постоянно, — это преходящее повышение проницаемости гематоэнцефалического барьера.
Л. Амбулаторная электросудорожная терапия. После того как проявления депрессии стали менее острыми, в отсутствие суицидального или другого опасного для жизни поведения электросудорожную терапию можно продолжать амбулаторно. При этом, однако, должны быть соблюдены следующие условия: 1) на сеанс и обратно больного должны сопровождать его родственники и друзья; 2) осложнения электросудорожной терапии и обострения основного заболевания должны быстро выявляться; 3) должна быть возможность повторной госпитализации.
Механизмы действия электросудорожной терапии активно исследуются. Основная сложность, как и в случае психотропных средств, — отсутствие экспериментальной модели. Кроме того, интерпретация результатов затруднена из-за широкого спектра эффектов электросудорожной терапии (антидепрессивный, антиманиакальный, антипсихотический). В ряде исследований на грызунах вызывали припадки по схеме, аналогичной электросудорожной терапии. При этом влияние припадка на норадренергические системы мозга было такое же, как у антидепрессантов. Вызванные стимуляцией припадки у самцов крыс приводят к повышению числа рецепторов 5-HT2 — у большинства антидепрессантов эффект противоположный. Еще менее понятно, почему данный эффект наблюдается только у самцов. При повторных припадках снижается число M-холинорецепторов — антидепрессанты же таким действием не обладают. Предполагают, что именно с этим связаны нарушения памяти, вызванные электросудорожной терапией. У животных введением ноотропных препаратов можно устранить амнезию, возникшую после инъекции скополамина или однократного вызванного электростимуляцией припадка. Подобно психостимуляторам (но в отличие от большинства антидепрессантов), электросудорожная терапия усиливает дофаминергическую передачу. В другом исследовании выявлены изменения опиоидных и других пептидных рецепторов, а также систем вторых посредников (цАМФ, фосфоинозитола).
Согласно одной из гипотез, электросудорожная терапия стимулирует гипоталамус и структуры лимбической системы, увеличивая секрецию неизвестных пока пептидов (например, гипотетического пептида эутимезина), участвующих в регуляции настроения. Их влияние на настроение можно объяснить с помощью концепции частичных агонистов. Когда базальный выброс медиаторов (эндогенных агонистов) низок, частичные агонисты действуют именно как агонисты. Если же выброс медиаторов высок, то частичные агонисты конкурируют с ними за связывание с рецепторами, выступая в роли антагонистов. Однако есть и теория действия электросудорожной терапии на уровне внутриклеточных механизмов, и она позволяет обойтись без гипотетических пептидных регуляторов настроения.
Способность электросудорожной терапии усиливать дофаминергическую передачу может быть использована при болезни Паркинсона: на фоне электросудорожной терапии у этих больных нередко улучшаются настроение и двигательная активность. Возможный механизм — усиление эффектов, опосредуемых D2-рецепторами, путем активации D1-рецепторов. С другой стороны, электросудорожная терапия препятствует психотомиметическому действию некоторых дофаминергических средств. При болезни Паркинсона, однако, эффективность электросудорожной терапии различна: у одних больных наблюдается устойчивое улучшение двигательной активности при минимальном снижении когнитивных функций, у других — спутанность сознания после сеансов и лишь незначительное влияние на двигательную активность. У животных вызванные электростимуляцией припадки, в отличие от нейролептиков, не повышают чувствительность дофаминовых рецепторов стриатума, а также не приводят к поздним гиперкинезам. Вероятно, заслуживает также внимания длительная электросудорожная терапия как самостоятельный или дополнительный метод лечения шизофрении и шизоаффективного психоза.
Тактика при неэффективности электросудорожной терапии пока не ясна. По некоторым наблюдениям, симптомы депрессии могут в таких случаях сохраняться 6 мес и более несмотря на терапию антидепрессантами. По другим данным, у таких больных медикаментозное лечение (кломипрамин, антидепрессанты в сочетании с литием), наоборот, оказывается эффективным. Не во всех этих случаях есть уверенность в диагнозе: больные, у которых была диагностирована монополярная депрессия или атипичный психоз, могут на самом деле иметь пограничную психопатию или сочетание нескольких заболеваний. Если у больного депрессией электросудорожная терапия перестала оказывать действие, то могут быть эффективны психостимуляторы (например, метилфенидат) и ингибиторы МАО. Во всех длительных исследованиях не учитываются данные анамнеза, в частности предшествующая терапия. Один из примеров: больному депрессией были назначены антидепрессанты амбулаторно, после этого — 20 сеансов электросудорожной терапии, затем в течение года он получал антидепрессанты и психотерапию в стационаре, однако все было безрезультатно. Но когда ему вновь назначили электросудорожную терапию, то эффект наступил после шестого сеанса.
Психиатр, проводящий электросудорожную терапию, должен иметь полную информацию о больном, систематически и тщательно отслеживать течение болезни, сообщать больному и его семье о ходе лечения, вновь и вновь сопоставлять эффективность и риск. За лечение должен отвечать один врач, иначе падает эффективность лечения, учащаются ошибки. Если смена врача все же неизбежна (например, если лечащий врач не владеет методикой электросудорожной терапии), то необходим постоянный и подробный обмен информацией.
| Голова, глаза, ЛОР-органы | ||
|---|---|---|
| Внутричерепная гипертензия | Относительное противопоказание | |
| Аневризма церебральных артерий, недавний инсульт | Не допускать повышения АД во время судорог | |
| Эпилепсия | В день сеанса электросудорожной терапии противосудорожные препараты давать после сеанса, в обычной суточной дозе | |
| Перенесенная операция по поводу отслойки сетчатки | Консультация офтальмолога перед сеансом электросудорожной терапии — возможно повреждение сетчатки при повышении внутриглазного давления | |
| Закрытоугольная глаукома (подтвержденная методом бокового освещения) | Консультация офтальмолога перед сеансом электросудорожной терапии | |
| Выпавшие или поврежденные зубы | Использовать резиновые и марлевые валики | |
| Сердечно-сосудистая система | ||
| Недавний инфаркт миокарда, сердечная недостаточность | Относительное противопоказание | |
| Нарушения ритма сердца | Перед сеансом электросудорожной терапии — ингаляция кислорода | |
| Имплантированный электрокардиостимулятор | Консультация кардиолога перед сеансом электросудорожной терапии | |
| Аневризма сердца, протезы клапанов и аорты | Не допускать артериальной гипертонии во время судорог | |
| Инверсия зубца T во время электросудорожной терапии | Опасности не представляет, может быть ошибочно принята за субэндокардиальный инфаркт миокарда | |
| Дыхательная система | ||
| Инфекции | Отложить электросудорожную терапию до излечения | |
| ХОЗЛ | Проверить уровень теофиллина в сыворотке, высокий уровень теофиллина способствует удлинению судорог | |
| Бронхиальная астма | Подготовить теофиллин и адреналин | |
| ЖКТ | ||
| Желудочно-кишечное кровотечение | Относительное противопоказание | |
| Желудочно-пищеводный рефлюкс в положении лежа на спине | Ничего не давать внутрь, перед сеансом электросудорожной терапии назначить H2-блокаторы | |
| Мочеполовая система | ||
| Аденома предстательной железы | Перед сеансом электросудорожной терапии убедиться, что в мочевом пузыре нет мочи | |
| Опорно-двигательная система | ||
| Риск патологических переломов | Повысить дозу суксаметония, чтобы добиться полной миорелаксации | |
| Ревматоидный артрит | Перед курсом электросудорожной терапии — рентгенография шейного отдела позвоночника для выявления возможной эрозии зубовидного отростка | |
| Кровь | ||
| Низкий уровень псевдохолинэстеразы у больного или его родственников | Вместо суксаметония использовать атракурий | |
| Эндокринная система | ||
| Сахарный диабет | Если сеанс проводится в первой половине дня, то до сеанса инсулин не давать, если во второй половине, то до сеанса ввести 1/3 утренней дозы | |
| Феохромоцитома | Относительное противопоказание, назначить альфа- и бета-адреноблокаторы | |
| Особые случаи | ||
| Беременность | Наладить наблюдение за основными физиологическими показателями плода | |
| Нижняя параплегия, повреждения мышц, обширные ожоги | Суксаметоний может вызвать гиперкалиемию, поэтому вместо него используют атракурий | |
| Гемодиализ | Сеанс электросудорожной терапии — на следующий день после сеанса гемодиализа, когда уровень K+ вернется к норме | |
| Медикаментозное лечение | ||
| Эхотиофат | Прекратить прием за 3 нед до курса электросудорожной терапии либо вместо суксаметония использовать атракурий | |
| Ингибиторы МАО, сердечные гликозиды, хинидин, некоторые антибиотики, действующие на грамотрицательные микроорганизмы, циклофосфамид | Могут удлинить время действия суксаметония. Обеспечить ИВЛ, при последующих сеансах использовать атракурий | |
| Литиевая нейротоксичность | Если возможно, отменить литий за 48 ч до сеанса | |
| Барбитураты, бензодиазепины | Могут снижать эффективность электросудорожной терапии | |
| Кофеин, теофиллин | Удлиняют судороги | если возможно — отменить за 12 ч до сеанса |
| Лидокаин (укорочение судорог) | Может снижать эффективность электросудорожной терапии | |
| Антикоагулянты (повышенный риск кровотечения) | Поддерживать ПВ в 1,5–2 раза выше нормы или перейти на гепарин, проводить электросудорожную терапию на фоне минимальной сывороточной концентрации антикоагулянта | |
| Резерпин (выраженная артериальная гипотония) | Отменить резерпин за 48 ч до сеанса |
Электросудорожная терапия (ЭСТ)
Что такое ЭСТ?
Электросудорожная терапия (ЭСТ) — это метод безопасного и эффективного лечения некоторых психических расстройств, также называемый «электростимуляцией мозга», «электрошоковой терапией» или «шоковой терапией».
ЭСТ применялась для лечения многих психических расстройств с 1938 года. С тех пор этот метод был разработан для повышения его эффективности и уменьшения побочных эффектов. Перед применением ЭСТ проводятся необходимые анализы крови, делается рентгенография сердца, электрод головного мозга и МРТ.
Специалисты по внутренним болезням, анестезии и неврологии оценивают, наносит ли анестезия и ЭСТ какой-либо вред.
Как применяется ЭСТ?
В процедурном кабинете, где находятся анестезиолог и психиатр, пациенту, лежащему на носилках, дают обезболивающие, обеспечивающие расслабление мышц и сон.
Затем в течение нескольких секунд подают электрический ток от двух электродов, размещенных на лбу пациента. Благодаря этому току в мозгу возникает ритмичная электрическая активность, и в нем выделяются химические вещества. Процедура длится около 5 минут, после ее завершения медперсонал будет находиться с пациентом около 15-20 минут, пока пациент полностью проснется.
Вредит ли ЭСТ головному мозгу?
Нет доступных научных доказательств того, что ЭСТ вызывает повреждение мозга. В случае повреждения головного мозга у пациентов, которым применялась ЭСТ, не наблюдалось увеличения ферментов и белков в кровообращении. В экспериментах на животных не наблюдали повреждений в ткани мозга, исследованной после приступов, вызванных ЭСТ, и не наблюдали никаких структурных изменений даже через несколько месяцев после приступа. Повышение температуры мозга во время ЭСТ составляет одну десятую градуса, электричество не повреждает ткани мозга.
Вызывает ли ЭСТ необратимую потерю памяти?
Дефекты памяти, наблюдаемые после ЭСТ, обычно полностью исчезают в течение года. ЭСТ не снижает навыки обучения, а, наоборот, облегчает обучение с исчезновением депрессии. Однако у некоторых пациентов может потребоваться от 6 месяцев до 1 года, чтобы вспомнить личные воспоминания непосредственно перед ЭСТ. Однако забывчивость у пациентов наблюдается чаще из-за самого заболевания или как побочные эффекты лекарств.
Почему мой врач рекомендует ЭСТ?
С использованием новых лекарств потребность в ЭСТ снизилась, но ЭСТ по-прежнему остается наиболее эффективным методом лечения для многих пациентов. В некоторых случаях реакция на лекарства недостаточна, в некоторых случаях желаемая доза не может быть достигнута из-за побочных эффектов лекарств, а в некоторых случаях желательно добиться быстрого улучшения, которое может обеспечить только ЭСТ, из-за риска самоубийства пациента.
Сколько сеансов ЭСТ применяется для лечения?
ЭСТ — это форма лечения, обычно применяемая 2–3 раза в неделю. Общее применение 6-12 сеансов ЭСТ за один цикл.
Является ли ЭСТ безопасным лечением?
В исследовании, проведенном в США в 1999 г., было установлено, что на 50 000 случаев применения ЭСТ имелся случай смерти, что было намного ниже, чем частота материнской смертности при рождении. В других исследованиях было обнаружено, что показатели смертности от сердечного приступа и других причин были одинаковыми у пациентов с депрессией, которые получали и не получали ЭСТ. Благодаря современным методам анестезии ЭСТ сегодня стала еще более надежной.
ЭСТ болезненна для пациента?
Современная процедура ЭСТ не имеет ничего общего со сценой в фильмах, где присутствует подобие электрического стула в качестве наказания для пациента. Метод не болезненный и большинство пациентов, которым применялась ЭСТ, находили сидение в кресле стоматолога более напряженным.
Эффективен ли метод ЭСТ?
Определенное улучшение наблюдается у 90% пациентов, перенесших ЭСТ. Многие пациенты сохраняют свое самочувствие в течение нескольких месяцев после ЭСТ. После ЭСТ лечение обычно продолжают с помощью лекарств. Однако при некоторых психических заболеваниях полное выздоровление может не наступить, несмотря на сильное лечение. В этом случае цель состоит в том, чтобы обеспечить пациенту наилучшую возможную и наиболее функциональную ситуацию.
При каких заболеваниях рекомендуется ЭСТ?
Болезненное состояние, при котором чаще всего применяется ЭСТ, — тяжелая депрессия. При этом заболевании человек испытывает сильную подавленность, потерю внимания, нарушения аппетита и сна, а также могут иметь суицидальные мысли. ЭСТ также можно использовать при мании и шизофрении.
Каковы побочные эффекты ЭСТ?
Просыпаясь после применения ЭСТ, пациент может испытывать постепенно уменьшающееся замешательство и неспособность узнавать свое окружение в течение первого часа. В первые месяцы могут возникнуть небольшие трудности с запоминанием подробностей недавних событий, дат и номеров телефонов. Однако эта ситуация исчезает через несколько месяцев.